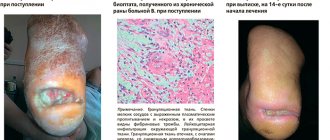
Причины возникновения розового лишая
В настоящее время точная причина патологии не выяснена. Многие представители медицинского сообщества полагают, что развитие розового лишая происходит под влиянием вируса герпеса, но подтвердить это мнение пока не удалось. Считается, что заболевание может спровоцировать прием определенных лекарств.
К факторам риска также относят:
- Снижение иммунитета в связи с перенесенным ОРВИ, ангиной, простудой;
- Наличие хронических болезней;
- Стрессовые ситуации;
- Сбои в процессе метаболизма;
- Неграмотный уход за кожей;
- Аллергические проявления;
- Гиповитаминоз;
- Травмы и повреждения кожных покровов, включая укусы насекомых.
Розовый лишай развивается при переохлаждении или являтся последствием вакцинации. Иногда причиной служат патологии пищеварительной системы.
Запись на прием к дерматологу по телефону или заполнив форму online
| Выбрать клинику | Кожная сыпь | Дерматолог в клинике | Дерматолог на дом |
Какими симптомами проявляется
Выраженность симптомов эректильной дисфункции может варьироваться от незначительных проявлений до серьезных расстройств. Характерные признаки:
- уменьшение или исчезновение спонтанных эрекций;
- снижение способности к повторным половым актам в течение суток;
- уменьшение числа полноценных половых актов с эякуляцией;
- невозможность вызвать эрекцию при мастурбации;
- необходимость дополнительной эротической стимуляции;
- недостаточная интенсивность эрекции.
Из-за проблем в половой сфере мужчина становится раздражительным и нервозным. У него может развиться депрессия, ухудшиться настроение.
Основным симптомом импотенции у мужчин выступает полное отсутствие эрекции. Еще к признакам можно отнести эякуляцию раньше времени, длительное семяизвержение и ослабленную эрекцию.
Симптоматика розового лишая
Началом розового лишая является образование материнской бляшки – единичного пятна достаточно больших размеров округлой формы. Его диаметр составляет от 2 см, цвет розоватый, но постепенно центральная часть пятна желтеет. Со временем здесь начинается шелушение.
По прошествии 7-10 дней на поверхности кожи образуются множественные пятна в форме овала. Они более мелкие, чем материнская бляшка – около 0,5-1 см в диаметре. Большей частью сыпь распространяется по спине и плечам, охватывает боковые части тела, проходит по линиям натяжения кожи. В центре всех пятен кожа шелушится, а по краям высыпаний появляется кайма красного цвета.
Между собой появившиеся пятна не сливаются. Патология может сопровождаться зудом. Иногда болезнь проявляется в атипичной форме – без появления материнской бляшки. Розовый лишай длится несколько недель, после чего высыпания пропадают сами по себе. Однако бывает и более длительное течение – до полугода. Розовый лишай может сопровождаться слабостью и недомоганием, сонливостью и повышением температуры.
Полезная информация по теме:
- Вызов дерматолога на дом
- Грибковые инфекции
- Сыпь на теле
- Венерические болезни
- Как сдать анализы
- Удаление бородавок
- Удаление кондилом
- Анализы на ИППП
- Удаление папиллом
- Кожная сыпь
- Пиодермия
- Строение кожи
- Анализы на грибы
- Диагностика половых инфекций
Розовый лишай у детей
В детском возрасте розовый лишай проявляется в основном после ОРВИ. Чешуйки на высыпаниях обычно скудные или вообще отсутствуют. Пятна чаще образуются в паховых складках и подмышечных ямках. При таком заболевании ребенок может продолжать жить обычной жизнью, единственное ограничение касается водных процедур. Нельзя пользоваться мочалками, растирать кожу жестким полотенцам. В период обострения болезни следует предотвратить обильное потоотделение, поэтому физические нагрузки придется лимитировать.
Важно соблюдать все рекомендации доктора. Как правило, медикаментозное лечение не требуется, но следует уделить особое внимание восстановлению иммунной защиты организма. В этом плане важную роль играют сбалансированный рацион, проветривание помещений, соблюдение общих правил гигиены. При наличии зуда или атипичном течении патологии доктор назначает лекарственные препараты. А вот народными средствами пользоваться не рекомендуется.
Розовый лишай у беременных
У беременных женщин розовый лишай способен развиваться из-за гормональной перестройки организма (дефицита женских половых гормонов) либо ослабления иммунной системы в связи с токсикозом. Болезнь не влияет на состояние плода, не вызывает его патологий. Однако необходимо выявить причины заболевания и устранить их, поскольку от здоровья мамы зависит здоровье ее малыша.
Основным лечением в таких обстоятельствах будут общеукрепляющие методы. Врачи категорически запрещают прием внутрь отваров лекарственных трав, в особенности зверобоя, шалфея, душицы. Для укрепления иммунитета используются интерфероны, но принимать их следует с осторожностью, чтобы собственные защитные функции не снизились еще больше. Часто назначаются поливитаминные комплексы.
При развитии заболевания беременным женщинам следует обратить внимание на свой рацион, делать специальные гимнастические упражнения. Тем, кого беспокоит зуд, врачи рекомендуют обрабатывать высыпания растительным маслом, настоем ромашки, отваром календулы. Очень важно избегать стрессов, которые крайне негативно воздействуют на организм, в том числе провоцируют розовый лишай.
Общие сведения
Мазь, в основе действия которой лежит сера, является средством широкого применения при различных заболеваниях дермы. Несложный состав делает мазь доступной разным слоям населения, потому как цены за банку начинаются всего от 28 рублей.
Препарат используется не только для снятия неприятной симптоматики, но и в качестве основного лекарственного средства, способного устранить причину заболевания. Основной компонент, которым является сера в чистом виде, больше известная как химический элемент, дополняют следующие вспомогательные вещества:
- вазелин;
- вода;
- эмульгатор.
В аптеке встретить серную мазь можно, расфасованной в стеклянные банки с пластиковой крышкой или в алюминиевые тюбики.
Профилактика розового лишая
Предотвратить развитие заболевания позволяют несложные профилактические меры. Чтобы защитить свой организм от розового лишая, нужно:
- Соблюдать правила личной гигиены;
- Отказаться от синтетической и шерстяной одежды;
- Тщательно подбирать косметические средства, обращая внимание на их состав, качество, сроки годности;
- Скорректировать питание таким образом, чтобы в рационе присутствовали все необходимые вещества;
- Исключить продукты с искусственными красителями, добавками;
- Забыть о вредных привычках;
- Закаляться;
- Принимать витамины по назначению врача.
Желательно не увлекаться крепким чаем и кофе, жирной и жареной пищей. При первых проявлениях розового лишая нужно защитить участки кожи с высыпаниями от прямых лучей солнца и обратиться к врачу.
Противопоказания и негативные реакции
Противопоказанием к применению средства является гиперчувствительность к любым составляющим в составе мази. Нельзя проводить лечение средством в период вынашивания ребенка, лактации и в возрасте до 6 лет.
Важно при использовании мази ям, не допускать попадание ее в глаза, слизистые оболочки носа и ротовой полости. Если это случилось в срочном порядке необходимо смыть мазь большим количеством воды, чтобы не допустить ожогов. При возникновении негативных реакций необходимо обратится за медицинской помощью.
Побочными эффектами являются аллергические реакции. Наиболее часто они проявляются покраснением на кожных покровах и возникновением зуда и жжения. В тяжелых случаях может возникать крапивница. При любых негативных реакциях организма от использования средства нужно отказаться. Аналогичные симптомы вызывает передозировка. На ее фоне могут возникнуть сильные ожоги.
При лечении дерматологических проблем средство наносят не спеша на поврежденные участки точными движениями. Важно соблюдать при этом правила личной гигиены. После окончания процедуры руки нужно тщательно вымыть.
Мазь ям можно приобрести без рецепта. Ее хранят в сухом затемненном месте при температуре в диапазоне 0°С — 30 °С. При замораживании препарата его лечебные свойства теряются. Срок хранения – 2 года. После окончания срока хранения средство запрещено использовать. В аптеках можно купить различные аналоги мази ям. Но назначать их должен доктор после проведения диагностики.
Диагностика розового лишая
Диагностика болезни не вызывает затруднений, поскольку проявления патологии достаточно типичны. Но врач должен убедиться, что высыпания вызваны именно розовым лишаем, а не экземой, сифилисом, псориазом или грибковым поражением кожных покровов – микозом.
К тому же заболевание может протекать в атипичной форме, поэтому для подтверждения диагноза проводятся специальные исследования и пробы.
| Прием дерматолога в клинике. Вызов дерматолога на дом. | Прием ведется строго по записи, запись на прием по тел.: +7 | Цены на услуги | Отзывы о клинике |
Способы заражения
На сегодняшний день единого мнения о способах заражения нет. Есть предположение, что источник недуга − вирус герпеса и риску заражения болезнью Жибера подвергаются прежде всего люди с низким иммунитетом, те, кто недавно перенес вирусные инфекции, простуды, кто часто переохлаждается. У женщин и детей риск заражения значительно выше, чем у мужчин. Наблюдения показывают, что этой инфекцией практически не заражаются люди старше 40 лет и младенцы.
Заразно ли данное заболевание? На этот вопрос нет однозначного ответа. Бытует мнение, что оно может передаваться при тактильном контакте или воздушно-капельным путем. Обязательное условие для того, чтобы человек заразился — присутствие провоцирующего фактора. На практике было отмечено, что передача данного вируса от одного человека к другому происходит нечасто.
Методы лечения розового лишая
При типичном течении болезни лечение может и не потребоваться, но такие выводы может сделать только врач на основании результатов обследования. В подобных ситуациях пациенту рекомендуется:
- Гипоаллергенная диета;
- Ограничение водных процедур (душ вместо ванны), использование мягкой мочалки;
- Ношение одежды из натуральных тканей;
- Исключение деятельности, вызывающей повышенное потоотделение.
При затянувшемся течении розового лишая могут назначаться противовирусные лекарства, обработка высыпаний салициловым спиртом, антибактериальные средства местного действия – мази. Для уменьшения зуда используются лекарства-антигистамины, они же способны предотвратить распространение высыпаний. В отдельных случаях требуется лечение антибиотиками.
Мази, применяемые при розовом лишае
При сильном, беспокоящем зуде назначаются противовоспалительные и противоаллергические кремы и составы. Для лечения болезни используются мази:
- Гидрокортизоновая – обладает противовспалительным действием, избавляет от зуда;
- Олеттриновая – препарат антибактериального действия;
- Преднизолоновая – состав с заживляющими свойствами, способный снять воспаление;
- Лориден А – мазь с противозудным, паротивовоспалительным, противоотечным действием;
- Синалар – устраняет воспаление за счет антибаткериальных свойств;
- Паста Лассара – антисептик, обесцвечивающий пятна;
- Риолоксоловая – антибактериальная и противовоспалительная;
- Флуцинар – эффективно снимает зуд, устраняет шелушение, воспаление;
- Серная – тормозит воспалительный процесс.
Подсушить кожу, ликвидировать воспаление и зуд помогает также суспензия Циндол. Мази наносятся на розовые бляшки тонким слоем в соответствии с инструкцией и указаниями доктора. Лечебный курс составляет 2-3 недели, частота использования каждого препарата определяется индивидуально. Одновременно с использованием препаратов следует бережно относиться к пораженной коже.
Однако любые мази, как и все остальные лекарственные препараты, следует применять исключительно по назначению доктора, чтобы не усугубить ситуацию. У тому же эффективность каждого из перечисленных наружных средств очень зависит от возраста пациента, состояния его иммунитета, степени распространения лишая, наличия хронических патологий и прочих особенностей организма.
Вызов дерматолога на дом при розовом лишае
При появлении первых признаков розового лишая следует обратиться к врачу. Сегодня существует удобная услуга вызова доктора на дом, которая дает массу преимуществ:
- Экономия времени – не нужно ехать в медучреждение, дожидаться своей очереди у дверей кабинета. Можно просто договориться о визите врача на удобное для себя время;
- Комфорт – в домашних условиях общаться с врачом значительно проще, ведь доктора не отвлекают другие пациенты и работники поликлиники, он может потратить на осмотр и консультацию столько времени, сколько необходимо;
- Спокойствие – для детей разного возраста визит в медицинское учреждение часто является стрессом, что играет негативную роль в развитии многих заболеваний, включая розовый лишай. Визит доктора на дом избавит ребенка от лишних переживаний;
- Отсутствие риска – развитие розового лишая часто происходит на фоне ослабления иммунитета. В таких обстоятельствах контакт с другими больными нежелателен, но в коридорах поликлиники избежать его практически нереально, как и в общественно транспорте по пути в медучреждение. Дома такой риск исключается;
- Если заболевание сопровождается повышенной температурой, вызов врача на дом будет оптимальным решением;
- Обследование в домашних условиях – наиболее удобный вариант для пожилых людей, мам с маленькими детьми, пациентов с инвалидностью.
Качество медицинского обслуживания на дому ничем не отличается от того, что предоставляется в медучреждении. Доктор дает необходимые рекомендации, предоставляет полноценную консультацию, диагностирует болезнь и назначает адекватное лечение.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Виды эректильной дисфункции
В зависимости причины возникновения выделяют следующие виды импотенции:
- Эндокринная. Связана с недостатком гормона тестостерона.
- Анатомически обусловленная. Возникает из-за искривления полового члена, его частичного или полного удаления, болезненности из-за грыжи в мошонке.
- Нейрогенная. Развивается на фоне заболеваний нервной системы, к примеру, нейропатии или склероза.
- Сосудистая. Объясняется проблемами с сосудами, которые ведут к нарушению кровоснабжения полового члена и невозможности достичь эрекции.
Куда обратиться с розовым лишаем
Диагностикой и лечением розового лишая занимается врач-дерматолог. Существует как минимум две важный причины обратиться к доктору, а не заниматься самолечением. Первая заключается в необходимости определения болезни. Зачастую розовый лишай имеет некоторое сходство с другими кожными патологиями вроде грибкового поражения, псориаза, микоза гладкой кожи или сифилиса.
Вторая причина заключается в предотвращении осложнений. Несмотря на то, что заболевание обычно проходит само, иногда отсутствие лечения или неправильный подбор препаратов создает серьезных риск осложнений. Они заключаются в распространении высыпаний, появлении длительного сильного зуда, пигментации кожи после выздоровления.
При сильном снижении иммунитета возможно осложненное течение болезни с повышением температуры. У людей с патологией крови, онкологическим заболеваниями, перенесших химиотерапию, болезнь может развиваться повторно. Использование народных рецептов и всевозможных народных средств способно вызывать контактные дерматиты и даже химические ожоги. При использовании красящий веществ, к примеру, чистотела, диагностика болезни затрудняется, а в организм проникает бактериальная инфекция.
Красный плоский лишай
Красный плоский лишай (lichen ruber planus), описанный Уилсоном в 1869 г., является хроническим воспалительным заболеванием, которое характеризуется мономорфными высыпаниями папул на коже и видимых слизистых оболочках, чаще на слизистой оболочке рта и красной кайме губ, сопровождающимися зудом различной тяжести. На сегодняшний день это заболевание остается актуальной проблемой, связанной с постоянной частотой его выявления, отсутствием единой патогенетической концепции, а также наличием тяжело протекающих форм и хроническим течением, часто резистентным к проводимой терапии [1, 4, 6, 13]. В общей структуре дерматологической заболеваемости красный плоский лишай (КПЛ) составляет 0,78–2,5%, среди болезней слизистой оболочки рта — 35%. Данное заболевание встречается у всех рас, во всех возрастных группах и у обоих полов, хотя слизистая оболочка чаще поражается у женщин от 40 до 60 лет [1, 19].
Этиология и патогенез. В современной литературе прослеживаются различные теории развития КПЛ, такие как вирусная, неврогенная, наследственная, интоксикационная и иммуноаллергическая [1, 10, 15, 17].
Наиболее пристального внимания в настоящее время заслуживает иммуноаллергическая теория развития данной патологии, основанная, по данным разных авторов, на снижении в крови больного числа Т-клеток и их функциональной активности. Некоторые авторы показывали снижение Т-хелперов и увеличение коэффициента Т-хелперы/Т-супрессоры [11–14].
На слизистой оболочке рта проявления КПЛ связаны с наличием у больных патологии желудочно-кишечного тракта (гастриты, колиты и др.), печени, поджелудочной железы. Также у ряда больных отмечается несомненная связь развития болезни с сосудистой (гипертония) и эндокринной (сахарный диабет) патологией. Определенное значение в развитии заболевания на слизистой оболочке рта имеет травма последней, в том числе обусловленная дентальной патологией: острые края зубов, плохо припасованные съемные пластинчатые протезы из пластмассы, отсутствие зубов и др. [1, 6, 7].
В последнее время все чаще появляются сообщения о развитии красного плоского лишая кожи и слизистой оболочки рта в ответ на действие на организм некоторых химических веществ, включая лекарственные средства. Описаны так называемые лихеноидные реакции у лиц, работа которых связана с проявлением цветной кинопленки, имеющих контакт с парафинилендиамином, принимавших тетрациклин (тетрациклиновый лихен), пара-аминосалициловую кислоту (ПАСК), препараты золота и др. Таким образом, заболевание в отдельных случаях может представлять собой аллергическую реакцию на некоторые лекарственные и химические раздражители.
Клинические проявления КПЛ характеризуются образованием мономорфной сыпи, состоящей из плоских, полигональных, с блестящей поверхностью и с центральным западением папул розовато-фиолетового или малиново-красноватого цвета, диаметром 2–3 мм. На поверхности папул имеется своеобразный блеск с восковидным оттенком, который особенно хорошо заметен при боковом освещении. Папулы, сливаясь, образуют небольшие бляшки, на поверхности которых имеются мелкие чешуйки. При смазывании поверхности папул и в особенности бляшек растительным маслом отмечаются мелкие беловатые точки и переплетающиеся в виде паутины полосы, просвечивающие через роговой слой (симптом Уикхема), это обусловлено неравномерным утолщением зернистого слоя эпидермиса. При разрешении патологических очагов часто остается стойкая гиперпигментация. Дерматоз сопровождается зудом, нередко весьма интенсивным, лишающим больных покоя и сна [1, 7–10, 15, 19].
Локализуется КПЛ на сгибательных поверхностях предплечий, в области лучезапястных суставов, на внутренней поверхности бедер и разгибательной — голеней, а также в паховых и подмышечных областях, слизистой оболочке рта. В патологический процесс обычно не вовлекается кожа лица, волосистой части головы, ладоней и подошв. В области конечностей сыпь может иметь линейное (зониформное) расположение.
Около 25% больных КПЛ имеют только поражения слизистых оболочек (рот, головка полового члена, преддверие влагалища) и не сопровождаются проявлениями на коже. На слизистой оболочке щек образуются серовато-опаловые точечные папулы, группирующиеся в виде колец, сети, кружев, на поверхности языка — плоские, напоминающие очаги лейкоплакии, белесоватые опаловые бляшки с четкими зазубренными краями, на красной кайме губ (чаще нижней) — небольшие фиолетового цвета бляшки, слегка шелушащиеся, имеющие на поверхности серовато-белую сетку [1, 7–10, 15, 19].
Изменение ногтей с выраженной продольной исчерченностью, иногда в виде гребешков, гиперемией ногтевого ложа с очаговым помутнением ногтевых пластинок кистей и стоп отмечается у некоторых больных с КПЛ [1, 15].
Для КПЛ характерна изоморфная реакция на раздражение. Нередко типичные элементы дерматоза располагаются линейно на местах экскориаций (феномен Кебнера). Заболевание протекает длительно, нередко многие месяцы. Отмечены случаи генерализации дерматоза с развитием явлений вторичной эритродермии (lichen ruber planus generalisata) [1, 7–10].
Выявляют несколько атипичных форм красного плоского лишая [2, 3, 17]:
- гипертрофическая, бородавчатая форма (lichen planus hypertro-phicus, seu verrucosus);
- атрофическая и склеротическая формы (lichen planus atrophicus, lichen planus sclerosus);
- пемфигоидная, или пузырчатая, форма (lichen ruber pemphi goides, seu bullosus);
- монилиформный красный лишай (lichen ruber moniliformis);
- остроконечная, перифолликулярная форма (lichen planus acuminatus, sen planopilaris);
- эрозивно-язвенная форма (слизистой оболочки).
Диагноз. При классических проявлениях КПЛ диагностика не представляет трудностей и он устанавливается клинически. В сомнительных случаях может помочь гистологическое исследование, где будет присутствовать типичный мононуклеарный инфильтрат, нарушающий базальную линию кератиноцитов [1, 3].
У некоторых пациентов проводят дифференциальную диагностику КПЛ с псориазом и сифилисом, так как на коже высыпания красного плоского лишая могут напоминать псориатические элементы и сифилитические папулы. Однако папулы при КПЛ имеют характерный цвет высыпаний, полигональную форму, пупкообразное вдавление в центре папул, сетку Уикхема, а отсутствие феноменов стеаринового пятна, лаковой пленки и точечного кровотечения позволяют дифференцировать красный плоский лишай с псориазом. Папулы круглой и полушаровидной формы, их «ветчинный» цвет, плотность, положительные серологические реакции на сифилис позволяют отличать сифилитические папулы. Может возникать затруднение с постановкой диагноза, если высыпания локализуются на слизистой оболочке рта.
Клиническую картину КПЛ слизистой оболочки рта дифференцируют с лейкоплакией, красной волчанкой, сифилитическими папулами и другими заболеваниями.
Лейкоплакия в отличие от КПЛ имеет ороговение в виде сплошной бляшки серовато-белого цвета, не имеет рисунчатого характера поражения.
При красной волчанке очаг поражения гиперемирован, инфильтрирован, гиперкератоз имеется только в пределах очага воспаления в виде нежных точек, коротких полосок, иногда по краю очага сливающихся в виде полос и дуг; в центре очага — атрофия, которой не будет при КПЛ.
Папулы при сифилисе обычно более крупные, круглой или овальной формы, поверхность их покрыта серовато-белым налетом, который при травмировании обычно снимается, на поверхности их обнаруживаются бледные трепонемы. Положительные серологические реакции на сифилис [1, 3, 15, 19].
Подходы к лечению
КПЛ зачастую является хроническим, но доброкачественным заболеванием, иногда бессимптомным, не требующим системного лечения. Однако, принимая во внимание частую хронизацию процесса и множество тяжелых и атипичных форм, сложность его патогенеза, успешное лечение возможно лишь при комплексном и индивидуализированном лечении с использованием современных средств и методов [4, 11, 16, 18].
Особенно важно учитывать факторы, которые способствовали появлению болезни. Необходимо устранить факторы риска — бытовые и профессиональные вредности, сопутствующие заболевания, очаги фокальной инфекции. Проводят санацию полости рта, протезирование. Пищевые продукты не должны вызывать раздражение слизистых оболочек рта. Обращается внимание на предшествующее лечение и переносимость лекарственных веществ [11].
В связи с тем, что материальной основой заболевания является иммунное воспаление (реакция гиперчувствительности замедленного типа — ГЗТ), коррекция иммунитета приобретает особое значение и само заболевание хорошо реагирует на иммунодепрессанты. Для прерывания кооперативной связи иммунокомпетентных клеток в качестве базисной терапии назначают глюкокортикостероиды в сочетании с производными 4-аминохинолина (гидроксихлорохин, хлорохин), особенно при распространенных и резистентных формах. Однако препараты, подавляющие иммунные процессы, необходимо применять только при наличии документально подтвержденного висцерального поражения или если эрозивный процесс мешает приему пищи или процессу речи.
При наличии интенсивного зуда, в остром периоде заболевания, показаны гистаминовые Н1-блокаторы и антисеротониновые препараты и блокаторы катехоламинов. Наряду с этим назначают седативные средства и антидепрессанты, способствующие нормализации сна и уменьшению зуда.
Благоприятное влияние на метаболические процессы оказывает витаминотерапия. На пролиферацию и дифференциацию кератиноцитов оказывает влияние витамин А (суточная доза для взрослых — 100 000 МЕ). Ретиноиды — дериваты витамина А (Тигазон, Неотигазон, Этретинат) уменьшают интенсивность воспалительной реакции, влияют на состояние клеточных мембран и нормализуют процессы пролиферации. Ретиноиды эффективны при поражении слизистой оболочки рта и красной каймы губ. В последние годы с успехом применяются аналоги витамина А — каротиноиды, особенно при атипичных формах, в частности эрозивно-язвенной, а также при поражении слизистой рта и половых органов.
Витамин Е (альфа-токоферола ацетат), используемый как антиоксидант и ингибитор системы цитохрома Р450, позволяет при комплексном лечении кортикостероидами снизить суточную дозу и сократить сроки стероидной терапии. Поливитаминный препарат Аевит показан больным при длительном хроническом течении болезни, при веррукозных формах и поражении слизистых оболочек.
При хроническом рецидивирующем течении дерматоза показаны средства, улучшающие кислородное обеспечение тканей.
Наружное лечение аппликациями кортикостероидных мазей, растворами и взбалтываемыми смесями с ментолом, анестезином, лимонной кислотой, антигистаминными средствами назначают при интенсивном зуде. Гипертрофические очаги разрушают путем криодеструкции или электрокоагуляции. Эрозивно-язвенные очаги подлежат местной терапии эпителизирующими средствами, в их числе Солкосерил, облепиховое масло, масло шиповника.
В настоящее время с успехом используется метод комбинированной фототерапии (UVAB, ультрафиолетовое облучение). Данная терапия оказывает влияние на иммунные реакции, повреждая иммунокомпетентные клетки в коже. При этом исчезает поверхностный лимфоцитарный инфильтрат в дерме, нормализуется клеточный состав в эпидермисе.
Из перечисленных средств и методов лишь рациональный их выбор — последовательное этапное (курсовое) применение с учетом индивидуальных особенностей больного, характера течения заболевания — позволяет достичь положительных результатов.
В последнее время все шире используется иммунотропная терапия красного плоского лишая, в том числе с применением экзогенных интерферонов (Реаферон, Интерлок) и интерфероногенов (Неовир, Ридостин).
При подозрении, что болезнь вызвана каким-либо лекарственным препаратом или химическим веществом, его применение следует прекратить. Необходимо тщательное обследование больных для выявления у них внутренних болезней. В первую очередь нужно исследовать желудочно-кишечный тракт, показатели сахара крови, нервно-психическое состояние [1, 11, 15, 19].
В отсутствие симптомов лечение не требуется. Для уменьшения зуда используют противоаллергические средства. Также врач может назначить витамины, успокоительные средства, физиопроцедуры.
Из физиотерапевтических процедур используют электросон, диадинамические токи паравертебрально, индуктотермию поясничной области. Наружно назначают противозудные взбалтываемые взвеси, кортикостероидные мази, 2–5% дегтярно-нафталанные мази. Прогноз для жизни благоприятный.
Как при любом хроническом процессе, КПЛ требует местной и системной терапии [15, 19].
Местно препаратами выбора являются кортикостероиды. Назначают кортикостероиды I и II класса. При веррукозном процессе рекомендуются окклюзионные повязки с кортикостероидами II класса. Используется введение препаратов внутрь очагов, но данный метод следует применять только при очень стойких веррукозных бляшках.
Кортикостероиды эффективны при lichen planopilaris волосистой части головы, однако их следует наносить по периферии бляшки, а не в ее центре. Также препараты бетаметазона в форме пены очень подходят при данной локализации поражения.
Для очагов на слизистой оболочке, особенно если они эрозивные или изъязвлены, назначают пасты или гели с триамцинолоном, который улучшает состояние у 65% таких пациентов через 2 нед. Применение 0,025% флуоцинолона на основе 4% геля гидроксицеллюлозы в комбинации с гелем хлоргексидина и миконазола для противогрибкового эффекта улучшало состояние у 50% пациентов и служило профилактикой кандидоза полости рта.
Можно назначать полоскание полости рта в течение 5 мин с применением одной растворимой таблетки (500 мкг) препарата бетаметазона, изначально предназначенного для системного применения. Однако этот метод полоскания полезен только для очагов, эрозивных de novo, а не для очагов, которые подверглись эрозии вследствие травмы.
Флуоцинонид 0,025% 6 раз в день в течение 2 мес действует активно по сравнению с плацебо и без побочных эффектов. Бетаметазона валерат в форме аэрозоля применяли в течение 2 мес с хорошими результатами у 8 из 11 пациентов. Недавно установили, что 0,05% клобетазола пропионат более эффективен, чем 0,05% флуоцинонид.
Введение кортикостероидов внутрь очага применяли при плоском лишае слизистой оболочки полости рта. Предпочтительным препаратом является триамцинолона ацетонид, его назначают в дозе 5–10 мг/мл еженедельно или 2 раза в неделю в течение 3–4 нед [4, 18, 19].
Местно ретиноиды применяются при поражении полости рта. Фенретинид, например, давал отличные результаты при двукратном ежедневном применении, причем без местных или отдаленных побочных действий. Ретиноевая кислота 0,1%, третиноин 0,025% и 1% гель изотретиноина — все были эффективны, однако менее, чем местное применение триамцинолона или флуцинонида [19].
Системное лечение
Циклоспорин А (ЦиА) специфически нацелен на клеточно-опосредуемые реакции гиперчувствительности, и это препарат выбора при КПЛ. Начальная доза обычно составляет 5 мг/кг/сут. Ее снижают до 2 мг/кг/сут так скоро, как это возможно: схем с продолжительностью лечения более 6 мес следует избегать. Еженедельно следует контролировать артериальное давление, ежемесячно — функцию почек. Лучшим показанием для применения ЦиА является тяжелый эрозивный КПЛ.
Системные кортикостероиды могут применяться вместо ЦиА. Можно назначать преднизон в дозе 1 мг/кг/сут (или более низкую дозу). Дозу снижают в течение 1 мес. При отмене препарата может возникнуть эффект рикошета. Типично наблюдаются обычные побочные эффекты кортикостероидов.
При эрозивном КПЛ с хроническим активным гепатитом рекомендуется азатиоприн (50–100 мг/сут). Обычно нормализация уровней трансаминаз сопровождается улучшением очагов в полости рта. Однако если у пациента обнаружены антитела к вирусу гепатита С, следует избегать всех иммуносупрессивных воздействий, поскольку иммуносупрессивные препараты могут способствовать развитию рака печени.
Другие препараты, обладающие полезным действием для регрессии клинического процесса при КПЛ, включают Талидомид, гидроксихлорохин, ретиноиды и левамизол.
Гидроксихлорохин применяется в дозе 200–400 мг/сут в течение нескольких месяцев у пациентов, которые имеют очаги в полости рта. При анализе соотношения риска и пользы необходимо учитывать побочное действие на сетчатку глаза и тщательно его контролировать.
Для системного лечения КПЛ применяются ацитретин (0,25–0,75 мг/кг/сут) и изотретиноин (0,25–0,50 мг/кг/сут). Однако данные препараты нельзя назначать женщинам детородного возраста из-за их хорошо известной тератогенности [19].
При тяжелых формах эрозивного плоского лишая полости рта, которые не реагируют на традиционное лечение, может оказать положительное влияние ПУВА-терапия (PUVA = Psoralens + UltraViolet A). Доза 0,6 мг/кг 8-метоксипсоралена назначается внутрь за 2 ч до облучения длинноволновым ультрафиолетовым светом. В одном исследовании облучение проводилось 12 раз с интервалом 2–3 дня при общей дозе 16,5 Дж/см2. В другом исследовании провели 20 сеансов, по 3 в неделю, при общей кумулятивной дозе 35,9 Дж/см2. После лечения клинические симптомы и эрозивные очаги исчезли. Побочные эффекты аналогичны наблюдаемым после ПУВА-терапии всего тела [16, 19].
Оценка эффективности лечения. При условии правильно подобранной терапии регресс патологического процесса наступает в течение 1–2 нед, высыпания исчезают через 1–1,5 мес. Клиническое излечение (выздоровление) характеризуется полным исчезновением папул, на месте которых остаются гиперпигментированные или депигментированные пятна. Последние могут оставаться на неопределенное время (от нескольких недель до нескольких месяцев). Эрозивно-язвенная, гипертрофическая и атрофическая формы красного плоского лишая обычно резистентны к терапии, и высыпания сохраняются на протяжении нескольких месяцев или даже лет.
Первичная профилактика заключается в санации очагов хронической инфекции, лечении психоневрологических расстройств; следует также избегать переутомлений, стрессов. Профилактика обострений: назначение водных процедур — ванн, душа (в остром периоде заболевания не рекомендуются), сероводородных и радоновых ванн; соблюдение диеты (исключение из рациона кофе, пряностей, шоколада, меда, алкоголя) [1, 10, 17, 19].
Литература
- Базыка Д. А., Базыка А. Д. Этиология, патогенез и терапия красного плоского лишая // Вестн. дерм. и вен. 1977, № 11, с. 58.
- Гаджимурадов М. Н., Гунаева А. А. Атипичные формы красного плоского лишая: клинические проявления, дифференциальная диагностика и лечение // Клиническая дерматология и венерология. 2009, № 3, с. 85–80.
- Дифференциальная диагностика кожных болезней. Под ред. Б. А. Беренбейна и А. А. Студницина. М., 1983. С. 269.
- Корсунская И. М., Невозинская З. И., Захарова А. Б., Константинов Е. М., Андрюшкова Ю. А. Опыт терапии красного плоского лишая препаратом Глутоксим // Российский журнал кожных и венерических болезней. 2008, № 1, с. 44–46.
- Максимовская А. Н., Царев В. Н., Гусейнова С. С. Бактериологическое обоснование лечения красного плоского лишая слизистой оболочки рта с использованием лазерного излучения. В кн.: Труды VI съезда Стоматологической ассоциации России. М., 2000, с. 275–277.
- Манухина О. Н. Клиническое течение красного плоского лишая слизистой оболочки полости рта на фоне снижения функциональной активности щитовидной железы. М.: Наука практике, 1998. C. 145–147.
- Машкиллейсон А. Л. Заболевания слизистой оболочки полости рта и губ. М.: Медицина 1963. С. 188.
- Пашков Б. М. Поражения слизистой оболочки полости рта при кожных и венерических заболеваниях. М.: Медицина 1963. С. 182.
- Петрова Л. В. Особенности клинического течения красного плоского лишая слизистой оболочки полости рта // Рос. журн. кожн.-вен. бол. 2002; 3: 28–31.
- Потоцкий И. И. Справочник дерматовенеролога. Киев, 1985. С. 88.
- Рабинович О. Ф. Иммунологические аспекты патогенеза красного плоского лишая слизистой оболочки полости рта (клиника, диагностика, лечение). Дисс. д-ра мед. наук. М., 2001, 190 с.
- Райхлин А. Н. Субклеточные механизмы развития красного плоского лишая слизистой оболочки рта и его лечение: Автореф. дис. … канд. мед. наук. М., 1986.
- Слесаренко Н. А. Красный плоский лишай (современные иммунологические и биохимические аспекты) и методы патогенетической терапии: Автореф. дис. … д-ра мед. наук. М., 1995.
- Спицына В. И. Патогенез иммунодефицита у больных красным плоским лишаем слизистой оболочки рта // Российский стоматологический журнал. 2002, № 3, с. 30–34.
- Томас П. Хэбиф. Кожные болезни. Диагностика и лечение. М.: «МЕДпресс-информ», 2008. 672 с.: ил.
- Файзулин Р. А. Применение димоцифона и селективной фототерапии больных красным плоским лишаем с учетом иммунологических показателей крови: Автореф. дис. … канд. мед. наук. М., 1992. 21 с.
- Федоров С. М., Селисский Г. Д., Тимошин Г. Г. Красный плоский лишай // Кожные болезни. М.: ГЭОТАР-Медицина, 1997. С. 67–69.
- Хамаганова И. В. Адвантан (метилпреднизолона ацепонат) в комплексном лечении красного плоского лишая // Вестник дерматологии и венерологии. 2004, № 3.
- Rebora A. Плоский лишай. Европейское руководство по лечению дерматологических болезней. Под ред. А. Д. Кацамбаса, Т. М. Лотти. М.: «МЕДпресс-информ», 2008. С. 371–374.
А. С. Бишарова, кандидат медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Контактная информация об авторе для переписки
Какие анализы необходимо сдать при розовом лишае
Диагностическую методику и набор необходимых исследований определяет врач-дерматолог. Обычно пациент сдает анализ крови для исследования общих показателей. Часто назначаются исследования для выявления антител к вирусным агентам, включая сифилис и герпес. Чтобы исключить поражение кожных покровов грибком, проводятся микроскопические исследования соскоба с места поражения.
Дополнительно врач может назначить иммунограмму, если есть подозрения в существенном снижении защитных сил организма. Причиной розового лишая бывает аллергическая реакции, поэтому возможно проведение проб на аллергены. При необходимости доктор назначает дополнительные обследования и консультации узких специалистов. Обычно такие меры принимаются при затяжном или атипичном течении патологии.
Почему может возникать эректильная дисфункция
Все существующие причины импотенции у мужчин делятся на следующие группы:
- Органические. Связаны с состоянием организма, когда для эрекции есть какое-либо физиологическое препятствие. Риск импотенции повышают курение и злоупотребление алкоголем.
- Психогенные. Проблемы с эрекцией обусловлены психологическим состоянием мужчины: сильными переживаниями, стрессом, депрессией, проблемами в отношении с сексуальным партнером.
- Смешанные. Здесь на мужчину влияют как органические, так и психогенные факторы.
Во многих случаях причиной эректильной дисфункции становятся проблемы с сосудами, связанные с возрастными изменениями их стенок. К примеру, при поражении сосудов холестериновыми бляшками появляются препятствия для нормального тока крови, поэтому она не может наполнить кавернозные тела полового члена. Поэтому так важно вовремя посетить врача, поскольку проблемы с сосудами повышают риск инсульта и инфаркта.
Среди сосудистых проблем к эректильной дисфункции и импотенции могут приводить:
- атеросклероз;
- травмы живота и таза, повреждающие сосуды, питающие половой член;
- сахарный диабет;
- гипертония.