Причины возникновения
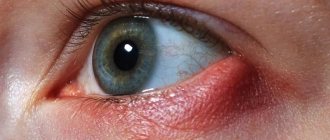
Основная причина появления красных точек – лопнувшие сосуды, которые на лице расположены очень близко к поверхности кожи.
Это явление нельзя считать серьезным, так как из-за такого поверхностного расположения бывает достаточно даже минимального внешнего воздействия или небольших скачков давления, чтобы возникла петехия.
Имейте в виду! Непатологическими причинами считаются и ушибы, а также укусы насекомых.
Но это только в случаях, когда такие воздействия не приводят к серьезным нарушениям целостности кожных покровов и не вызывают аллергических реакций.
К другим причинам образования красных точек в области глаз являются:
- сильные приступы тошноты и кашля, вызывающие резкое повышение кровяного давления;
- авитаминоз;
- лейкоз (злокачественное заболевание системы кроветворения, которое в простонародье ошибочно именуется «раком крови»);
- почечная недостаточность;
- дерматологические заболевания различного характера;
- аллергические реакции;
- раздражение из-за использования неподходящей косметики;
- гипоксия (недостаток кислорода в тканях кожи);
- воздействие сильного ветра, ультрафиолетового излучения или резкие перепады температуры;
- себорейный дерматит;
- экзема;
- стрессы и нервные истощения, провоцирующие развитие воспалительных процессов сосудистой системы.
Обратите внимание! У некоторых пациентов такой симптом является побочным эффектом приема препаратов-антикоагулянтов.
акие лекарства ухудшают свертываемость крови, в результате чего сосуды не справляются с усиливающимся на фоне этого кровотоком и возникает петехия.
Гемангиомы у детей
Под глазом у моего полуторагодовалого пациента красовался синяк.
— Где это он так? Упал? — поинтересовался я. К сожалению, работа педиатра подразумевает определенную подозрительность. — Это не синяк, он не падал, — устало ответила мама. — Вы опять забыли? Это же у него с рождения, гемангиома. Я смутился. До этого видел мальчишку один или два раза и, честно говоря, уже успел забыть про его особенность.
Приглядевшись, я убедился, что это действительно не синяк. Чуть выпуклое, узловатое образование явно выступало над поверхностью кожи. Края его были неровные и как будто состояли из нескольких мелких островков.
Младенческие гемангиомы — это доброкачественные сосудистые опухоли, растущие из эндотелия. Гемангиомы бывают различных размеров — от миллиметровых до огромных сегментарных, захватывающих чуть ли не полголовы. Цвет гемангиом обычно красный или синеватый. Наиболее часто они возникают на голове и шее, однако могут быть на любых участках кожи, слизистых и даже на внутренних органах. Дифференциальный диагноз нужно проводить с другими сосудистыми образованиями.
Бывают одиночные и множественные гемангиомы. Также выделяют поверхностные, глубокие и комбинированные гемангиомы.
Какое лечение и в каких случаях необходимо?
Если красные точки являются результатом укусов насекомых – симптоматическое лечение требуется в исключительных случаях, когда у человека развиваются сильные аллергические реакции.
Также терапия не нужна, если такой симптом является
следствием нервного перенапряжения – достаточно нормализовать график работы и сна, и со временем состояние кожи нормализуется.
В случаях развития петехии патологического характера лечение будет определяться происхождением красных точек.
В крайне редких случаях (например – при себорейном дерматите и абсцессах) может потребоваться хирургическое вмешательство с целью удалить некротические ткани и сосуды.
Но чаще причиной петехии становится аллергия, и в этом случае требуется лечение антигистаминными средствами.
Будьте в курсе! В качестве наружных средств от аллергии можно использовать мази и капли аллергодил, фенистил, целестодерм, актовегин, актидерм, форокорт.
Такую терапию всегда рекомендуется дополнять курсом витаминизации. При проблемах с сосудами лучше выбирать мультивитаминные комплексы, содержащие кальций, цинк и витамины E и A.
Комплексным действием обладают следующие средства:
- Адвантан. Противовоспалительная мазь, которая помогает при аллергии и устраняет раздражение, зуд и жжение. В составе препарата отсутствуют сильнодействующие компоненты. И несмотря на то, что это глюкокортикостероидное средство, которое обладает серьезными противопоказаниями, при их отсутствии в большинстве случаев крем переносится пациентами хорошо.
- Радевит. Симптоматическое средство, которое успокаивает зуд, а также оказывает увлажняющее действие и способствует активизации восстановительных процессов в клетках кожи лица. Возможно использование радевита при легких проявлениях аллергии.
- Момат. Еще один глюкокортикостероидный крем, который снимает воспаление и может использоваться для лечения себорейного дерматита и любых дерматозов на начальных стадиях.
- Гистан. Противоаллергический препарат, который продается в форме мази для наружного применения и в капсулах для приема внутрь.
- Локоид. Мазь для лечения многих поражений кожи неинфекционного происхождения. В ом числе она может использоваться для ускорения устранения красных точек).
- Траумель. При лопнувших сосудах вокруг глаз препарат предписывают применять в форме мази. Средство проникает через кожу в стенки сосудов, восстанавливая и укрепляя их.
Симптомы
Главный и самый очевидный симптом патологии – это сыпь. Чаще всего высыпания появляются на голове, груди, спине, в области паха, подмышек, ягодиц. Сыпь выглядит как рассеянные пузырьки с прозрачным, белым или желтым содержимом, либо как мелкие зернышка с воспалительным контуром.
В течение дня сыпь может усиливаться или уменьшаться, а сила ее проявления зависит от смены температуры и ухода за кожей малыша. В некоторых случаях ребенок не выказывает беспокойства, но иногда может испытывать зуд, боль и демонстрировать дискомфорт капризами, нестабильным сном, отсутствием аппетита.
При легких формах заболевания другие симптомы могут не возникать. Но в более запущенных вариантах, которые сопровождаются осложнениями и инфекцией, клинические проявления могут дополняться:
- повышенной температурой до 38 градусов;
- появлением светлого налета, гнойников, язвочек;
- формированием мокнущих трещин с неприятным запахом;
- общим ухудшением состояния.
При оценке симптомов важно не допустить развития запущенных форм потницы и своевременно обращаться к врачу, не дожидаясь развития осложненийИсточник: Уход за кожей новорожденного. Cолнцева О.А. Медицинский совет, 2014. с. 35-39.
Причины крапивницы
Как только гипоталамус регистрирует в мозге повышение температуры тела, он посылает импульс нейронам, которые активируют потовые железы. Нейроны высвобождают ацетилхолин, стимулирующий высвобождение гистамина и гепарина тучными клетками кожи (дегрануляция тучных клеток). Эта дегрануляция приводит к диффузному высвобождению гистамина вблизи потовых желез. Гистамин активирует воспалительную реакцию в окружающих тканях и провоцирует появление зуда и покраснения. При выделении пота (что затруднено у людей, страдающих холинергической крапивницей) кожная реакция прекращается.
Хронический стресс и нервозность могут вызвать приступ психосоматической крапивницы. При постоянной тревоге организм выделяет более высокое количество кортизола и адреналина (гормонов стресса). Но когда организм постоянно находится в состоянии напряжения и гормоны продолжают выделяться в кровоток, возникает гормональный дисбаланс. Адреналин и кортизол соединяются с тучными клетками кожи для производства гистамина. Повышенные уровни кортизола в организме вызывают аллергическую реакцию кожи, такую как крапивница, и могут даже замедлить заживление.
Крапивница обычно является следствием аллергической реакции у детей при воздействии на организм следующих аллергенов:
- пыльца цветущих растений;
- домашняя пыль (пылевой клещ);
- шерсть домашних животных;
- некоторые консерванты;
- продукты питания.
Крапивница также может возникать, когда ребенок носит слишком плотную одежду, изготовленную из раздражающих материалов, таких как полиэстер. Причиной также могут стать инфекции, вызванные бактериями, вирусами или другими микроорганизмами.
Некоторые лекарства, такие как ибупрофен, могут вызывать крапивницу у детей в качестве побочного эффекта. Также такая реакции может возникать в том случае если у ребенка имеется индивидуальная непереносимость того или иного вещества, входящего в состав лекарства. Чаще всего это антибактериальные и нестероидные препараты.
Если дети неожиданно подвергаются сильным колебаниям температуры, это может привести к крапивнице. Точно так же длительное пребывание на солнце или на холоде может вызвать аналогичную реакцию кожи. В редких случаях крапивница может развиться на фоне таких заболеваний, как лейкемия и лимфома. Это происходит потому, что иммунная система ослаблена.
Причиной крапивницы у детей также могут стать укусы насекомых, которые могут привести к значительному отеку. Если это укус комара или паука, чувствительная кожа может ответить высвобождением гистамина, который вызывает крапивницу. Контакт с различными вирусами или бактериями может вызвать диффузную сыпь. По всему телу можно наблюдать покрасневшие бляшки.
Лечение
Основной метод, который позволяет убрать высыпания и вылечить кожную патологию – это гигиенический уход. Важно менять подгузник сразу после стула и каждые три часа, подмывая ребенка проточной водой. Между сменами нужно делать воздушные ванны и на несколько минут оставлять малыша без одежды. При этом необходимо отказаться от синтетической одежды, некачественной детской косметики.
Купание проводят в воде с отваром лекарственных трав. Можно добавлять ромашку, тысячелистник, череду. После купания ребенка нужно хорошо осушить и припудрить кожу присыпкой.
В некоторых случаях врач также назначает обработку высыпаний подсушивающими антисептиками («Фурацилином», «Хлорфилиптом»), кремами с содержанием пантенола («Бепантеном», «Декспантенолом»). Белую, красную и глубокую потницу лечат с помощью противогрибковых, антибактериальных мазей. Однако любые медикаментозные средства не рекомендуют применять без предварительной консультации с врачомИсточник: Современные дерматологические и косметические средства для ухода за кожными покровами детей. Котлуков В.К., Кузьменко Л.Г., Антипова Н.В. Медицинский совет, 2013. с. 8-12.
Врачи рекомендуют установить температуру воздуха в детской на уровне 20-22 градусов и следить за влажностью, которая не должна превышать 50-70%. Хорошим решением станет приобретение увлажнителя воздуха, который поможет создать правильный микроклимат. Такие простые действия помогут избавиться от условий, которые повышают риск развития потницы.
Профилактика
Эффективная профилактика заключается в правильном и тщательном гигиеническом уходе за ребенком: регулярном купании, частой смене подгузника или пеленок. В жаркое время года купать малыша можно до 2-4 раз в сутки, но при этом важно не использовать при каждой водной процедуре мыло, масла, лосьоны и другие средства, которые могут нарушить кислотный баланс и закупорить железы.
Важно также подбирать одежду из натуральных дышащих тканей и при этом избегать синтетических и полусинтетических тканей, которые не обеспечивают нормальное испарение пота. Одевать ребенка нужно соответственно погоде и не кутать летней ночью в теплое одеялоИсточник: Уход за кожей детей грудного возраста. Профилактика пеленочного дерматита. Старостина Л.С. Медицинский совет, 2022. с. 41-49.
Источники:
- Уход за кожей детей грудного возраста. Профилактика пеленочного дерматита. Старостина Л.С. Медицинский совет, 2022. с. 41-49
- Уход за кожей новорожденного. Cолнцева О.А. Медицинский совет, 2014. с. 35-39
- Современные дерматологические и косметические средства для ухода за кожными покровами детей. Котлуков В.К., Кузьменко Л.Г., Антипова Н.В. Медицинский совет, 2013. с. 8-12
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.