Педиатр
Сайфулина
Марьям Закареевна
Стаж 32 года
Врач педиатр высшей категории, член Союза педиатров России
Записаться на прием
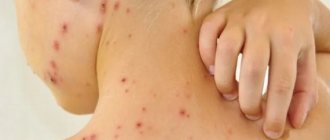
Потница у детей до года и старше — это довольно распространенное поражение кожи, которое представляет собой высыпания на фоне сильной потливости либо неграмотного ухода за нежной кожей ребенка. Важно понимать, что у малыша процессы терморегуляции налажены еще не идеально, а потому малейшие негативные факторы могут вызвать нежелательную реакцию — родителям не стоит пугаться и думать, что это редкое явление. Практически все малыши через это проходят.
Однако и халатно относиться к этой проблеме тоже не стоит: обычная потница без лечения имеет свойство осложняться и усугубляться, а в этом случае потребуется более длительное и сложное лечение — до него лучше не доводить.
Симптомы
К симптомам потницы у детей относят:
- Появление характерной сыпи на шее, в области ушей, на затылке, вдоль линии роста волос, подмышками, в верхней части груди, а также на спине, в паховых складках и на ягодицах.
- Мелкие высыпания в виде пузырьков с прозрачным содержимым. В более сложных случаях это красноватые узелки с воспаленным ободком. Сыпь реагирует на температуру, поэтому может уменьшаться или увеличиваться в зависимости от окружающей обстановки.
- Мокнущие очаги — они возникают при обширном повреждении кожи.
- Гнойнички, отечность, покраснение кожи и гнилостный запах. Это не столько симптом потницы у детей, сколько сигнал о том, что к ней присоединилась бактериальная либо грибковая инфекция.
- Болезненность, зуд и другие неприятные ощущения, которые вызывают у ребенка беспокойство, делают его капризным. При обычной потнице этого не наблюдается, но если состояние осложнено, такие негативные факторы будут прогрессировать, попутно вызывая повышение температуры тела.
При любой стадии потницы у ребенка, даже если она очень легкая, необходимо проконсультироваться с педиатром. Если возникли осложнения, нужно немедленно обратиться к врачу — такими вопросами занимается либо педиатр, либо детский дерматолог.
От чего возникает потница
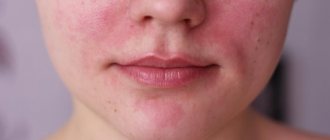
О появлении этого недуга свидетельствуют мелкие розовые пятна, не склонные к воспалению, которые проявляются в местах повышенной влажности (подмышках, на сгибах рук и ног, в паховых и ягодичных складках) и почти никогда не бывают на лице. Их причина – специфические вещества, содержащиеся в поте, а также недостаточная вентиляция кожи и несоблюдение правил гигиены.
Иногда родители замечают, что проблема существует, совершенно случайно, например, на плановой консультации невролога или отоларинголога, заглянув в подмышечную впадину перегревшегося, чрезмерно укутанного малыша. Ребенка заметно раздражает, когда одежда прикасается к воспаленным участкам кожи, однако его не беспокоит зуд, как это бывает при аллергии: желания расчесывать он не испытывает.
Как правило, болезнь проходит сама, как только налаживается режим гигиены. После первой же обработки чистой водой и мылом пятна бледнеют и уменьшаются. Не все так просто с аллергическим дерматитом, который всегда нуждается в лечении.
Причины
Главная причина потницы у ребенка — перегревание, а уже оно вызывается разными факторами, среди которых:
- Слишком теплая, да еще и синтетическая одежда.
- Несвоевременная смена подгузников, особенно в жаркую погоду или в теплом помещении.
- Минимальное количество воздушных ванн и редкое купание, из-за чего кожа не очищается и не дышит.
- Использование слишком жирной и плотной косметики для кожи, которая не позволяет теплу правильно выделяться.
- Болезни, связанные с повышением температуры. Особенно если родители еще и используют разогревающие методы лечения.
К перегреванию добавим такие факторы, как аллергия на разные материалы, трение и давление одежды, действие на раздраженные участки кала и мочи.
Может сложиться впечатление, что причины потницы у детей обусловлены исключительно ошибками родителей в уходе, но это абсолютно не так. Есть детки, которые сами по себе склонны к развитию такого состояния. Это аллергики, малыши с лишней массой тела, дети с разными эндокринными заболеваниями (например, сахарный диабет). Также в группе риска находятся дети на искусственном вскармливании и недоношенные новорожденные. При уходе за такими малышами следует быть особенно внимательным к состоянию кожи и тела.
Как понять, что у человека анафилактический шок?
Анафилаксия — это реакция организма на контакт с аллергеном, выражающаяся в резком высвобождении гистамина в большом количестве. Это, в свою очередь, вызывает непроизвольное сокращение гладкой мускулатуры, что чревато бронхоспазмом и удушьем.
Причиной может стать: • прием лекарства, содержащего аллерген; • введение столбнячного антитоксина; • контакт с латексом; • укус ядовитого насекомого; • употребление морепродуктов, орехов, яиц. Физические нагрузки, прием нестероидных противовоспалительных препаратов, воздействие холода усиливают анафилаксию.
Симптоматика развивается в течение 15 минут после контакта с раздражителем. Резко возникают крапивница, чихание, лихорадка. У пациента учащается сердцебиение, снижается давление, затрудняется дыхание. Через несколько минут он теряет сознание.
Диагностика
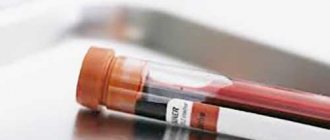
Детский дерматолог или педиатр проведет осмотр ребенка и опрос родителей, а также ряд исследований, чтобы исключить дерматит, ветрянку, скарлатину и множество других заболеваний с подобными симптомами. Чаще всего хватает визуального осмотра, но могут потребоваться анализы (соскоб), которые помогут выявить возбудителя вторичной инфекции (если она наблюдается). Часто делаются общий и биохимический анализ крови, а также анализ содержимого пузырьков — тут все зависит от рекомендаций лечащего врача.
Уход за ребенком с аллергией
Прохладный воздух для аллергиков предпочтительнее. Детям с поражениями кожного покрова, аллергическими ринитами, астмой легче живется при температуре 18-22 °C и влажностью не менее 50 %.
Детей с аллергией нужно купать ежедневно. При этом температура воды должна составлять 32-36 °C, а длительность купания — не более 10 мин.
При атопическом дерматите кожа детей после купания нуждается в интенсивном увлажнении. Для этого применяются специальные кремы и мази. Без достаточного увлажнения кожный покров быстро становится сухим и легко травмируется.
У детей с аллергией важно регулярно определять уровень витамина Д в крови. Достаточное содержание этого вещества в организме уменьшает кожную проницаемость и служит барьером для проникновения аллергенов.
Аллергикам не противопоказаны прививки, но проводить их стоит в период ремиссии.
Онлайн консультация Врача-педиатра
стоимость консультации: 500 рублей
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Лечение
Обычно лечение потницы у ребенка проводится комплексно и включает следующие моменты:
- Поддержание в доме оптимальной температуры — не более 20-22 градусов по Цельсию. То же самое касается влажности, за которой нужно следить — 50-70%.
- Правильный выбор одежды. Она должна соответствовать температуре, не быть синтетической и слишком плотной.
- Регулярные гигиенические процедуры — подмывание, купание с использованием щадящих косметических средств, разработанных специально для нежной детской кожи.
- Регулярная смена подгузников. Кожа малыша всегда должна быть чистой и сухой.
- Использование медикаментов и других средств, назначенных врачом. Иногда допускаются отвары лекарственных трав, но только тогда, когда врач это разрешил. В остальном используются специально подобранные мази, присыпки и другие лекарства. В сложных случаях могут применяться противогрибковые препараты, мази на основе антибиотиков — но родителям не стоит приобретать подобные средства самостоятельно.
Как правило, при появлении потницы у ребенка прогнозы хорошие. После налаживания гигиенических процедур проблема исчезает довольно быстро. Если иммунитет малыша сильно ослаблен, а на фоне потницы развивается опасная инфекция, есть риски осложнений. В этом случае лечение будет более длительным и сложным, в исключительных случаях оно потребует госпитализации ребенка.
Если у малыша наблюдаются симптомы детской потницы, не ждите, пока начнутся осложнения — обязательно обращайтесь к педиатрам или дерматологам АО «Медицина» — пройдите осмотр у врача, получите точный диагноз и эффективный план лечения.
Чего ни в коем случае нельзя делать при потнице у ребенка
До посещения специалистов многие родители пытаются помочь ребенку самостоятельно и применяют разные советы из интернета. Этого нельзя делать ни в коем случае. Мы собрали краткий список того, что запрещено:
- Выдавливать, вскрывать пузырьки на коже ребенка.
- Замазывать воспаления и пузырьки йодом или зеленкой, а также другими агрессивными средствами.
- Увлажнять кожу любыми подручными средствами. Часто в ход идут тяжелые увлажняющие кремы, которые в этом случае категорически противопоказаны.
- Сушить мокнущие участки грубыми материалами или резкими движениями. Если необходимо убрать влагу, это делается очень чистой, мягкой и хорошо впитывающей материей — исключительно аккуратными и плавными движениями.
Но лучше всего сразу посетить врача и получить подробную консультацию о том, что можно делать, а чего нельзя.
Профилактика аллергии у ребенка после рождения
Только грудное вскармливание младенца, как минимум до 5-6 месяцев, позволит уменьшить риск развития аллергии.
Прикорм вводится в период «толерантного окна» (4-8 месяцев), когда на новые продукты ребенок отреагирует с минимальными аллергическими проявлениями.
Прикорм лучше готовить самостоятельно. Таким образом родители могут выбрать вариант термической обработки, который снизит вероятность развития аллергии. Предпочтительна длительная варка (не менее 20 минут) с последующим удалением воды, в которой готовился продукт.
Доказано, что если ребенок до года проживает в одном помещении с домашними животными, то в дальнейшем у него может развиться невосприимчивость к аллергенам кошек и собак.
Важно поддерживать гипоаллергенный быт — минимум ковровых покрытий, паласов, тяжелых штор.
Все эти вещи являются пылесборниками. Влажная уборка проводится минимум 2 раза в неделю.
Полина Васильева
врач-дерматолог
| Высыпания можно обрабатывать средствами, содержащими оксид цинка(судокрем), или кремом под подгузник, присыпкой. Если беспокоит зуд, поможет крем с дексапантенолом («Бепантен», «Бепантен плюс», «Цикапласт») или успокаивающие кремы, которые продаются в апптеках.Ускорить процесс исчезновения сыпи помогают средства «Драполен», «Бепантен», «Деситин» — их рекомендуется наносить тонким слоем и не надевать подгузник до полного впитывания. |
Солнечный ожог
С приходом лета все больше времени нам хочется проводить на свежем воздухе, под солнцем, заряжаться от него энергией и обретать красивый загар. Но порою не замечаешь, как вместо загара получается солнечный ожог. Почему так происходит и что представляет собой солнечный ожог?
Солнечный ожог – это острое воспаление кожи в ответ на действие солнечного излучения ультрафиолетового спектра. Проявляется покраснением, отеком кожи и болью, в тяжелых случаях — везикулами, пузырями. Механизм образования солнечного ожога следующий. Солнечные лучи повреждают клетки кожи, поврежденные клетки вызывают выброс медиаторов воспаления, что приводит к развитию воспалительной реакции на коже. Именно эти симптомы доставляют человеку беспокойство и заставляют искать средство для облегчения такого состояния. Традиционные средства от солнечных ожогов охлаждают, увлажняют, способствуют восстановлению поврежденных клеток кожи, но не устраняют острого воспаления.
На восстановление кожи традиционными средствами нужно время. При этом есть препараты, которые способны быстро помочь.
Спрей Белодерм Экспресс быстро купирует воспаление на коже и устраняет покраснение, болезненность, отек. Чем раньше спрей будет нанесен на кожу, тем лучше. Нанесение Белодерм Экспресс в течение первых 3-х часов после солнечного ожога предотвращает последующее сильное шелушение кожи и образование пигментных пятен. Так как шелушение кожи связано еще и с ее обезвоживанием, целесообразно после солнечного ожога использовать увлажняющие кремы, например гипоаллергенный крем Афлокрем.
Как выявить глубокую потницу
При глубокой потнице высыпания достаточно велики (до 3 мм в диаметре). У грудничка она имеет бледно-красный цвет и резко появляется на участках перегрева. Обычно проходит такая сыпь за несколько дней после исключения причины ее возникновения.
Папулезная потница встречается в основном у взрослых. Симптоматика очень похожа на кристаллическую: телесные пузырьки с мутной жидкостью, которые в последствии лопаются. Только эти пузырьки не создают больших очагов, а возникают по всему телу одиночными высыпаниями.
Несмотря на большую схожесть кожных воспалений, имеющих совершенно различные причины, существуют особенности, с помощью которых можно практически точно определить природу сыпи. Итак, как отличить потницу от аллергии у грудничка? Сделайте небольшой эксперимент. Просто надавите или растяните кожу в месте наибольшего скопления прыщиков. Именно в этом месте она приобретет естественный цвет, а краснота исчезнет. С прекращением механического воздействия, сыпь возвращает свой первоначальный вид, чего не происходит при аллергическом дерматите.
Как же отличить аллергию от потницы, чтобы не запустить аллергическую реакцию, которая может вызвать осложнения? При появлении какой-либо сыпи на теле ребенка, для определения причины, следует обратить внимание на следующие факторы как:
- локализация высыпаний – одиночные или образуют большие группы;
- визуальный характер – красные или телесного цвета и др.;
- время появления – отсутствие преобразований и этапов формирования элементов.
Родителям следует осматривать кожу младенца при ежедневном купании. Это поможет точнее определить причину появления сыпи при своевременном обнаружении, и точно понять: это потница или аллергия.
Если у ребенка появилась сыпь сразу после введения в рацион новых продуктов, использования других гигиенических средств или при употреблении лекарства – тогда это аллергическая реакция. Если пузырьки возникли после прогулки, поездки, или в ситуации, когда ребенок долго находился в памперсе в жарком помещении – вполне вероятно, что это потница.
Механизм развития потницы
Повышение температуры тела приводит к включению защитных механизмов его охлаждения – открываются поры, и проступает пот, который охлаждает тело.
Если потовые железы закупорены кожным салом, косметическими средствами, если воздух влажный и жаркий, то процессы потоотделения страдают. Пот медленно испаряется, вызывая раздражения кожи.
В состав пота входят соли и биологически активные вещества, которые могут оказывать на кожу раздражающее действие. При несвоевременном удалении излишков пота, на коже начинают активно размножаться всегда находящиеся там микробы — происходит процесс воспаления потовых желез – формируется потница, мелкая сыпь, сопровождаемая различными субъективными неприятными симптомами.
Течение аллергии
- Аллергия у детей может развиться мгновенно — например, в случае укуса муравья — или в течение нескольких месяцев, как бывает, когда ее вызывает шерсть кошки или пыльца. Тут все зависит от того, насколько часто ребенок контактирует с аллергеном.
- Сезонная аллергия проявляется каждый год весной, летом и осенью, а аллергия на плесень может развиться, если на улице затянувшиеся дожди и дома повысился уровень влажности, что привело к росту микроорганизмов.
- Важно понимать, что аллергия у детей может проходить и появляться, и точных объяснений этому нет.