Последнее обновление: 21.02.2021
Фотодерматит или аллергия на солнце – специфическая реакция кожи на попадающие на нее лучи ультрафиолета. Подобная чувствительность чаще всего встречается у людей с очень светлой кожей, принадлежащих к так называемому скандинавскому типу внешности, однако встречается и в других случаях. Симптомы и лечение дерматита могут различаться в каждом отдельно взятом примере заболевания.
Аллергия на солнце: что это?
Не нужно думать, что аллергеном, вызывающим воспаление, являются сами солнечные лучи. Механизм возникновения заболевания несколько сложнее. Повышенная восприимчивость к ультрафиолету обуславливается наличием в организме больного чувствительных к солнцу веществ – фотосенсибилизаторов. Взаимодействие их радикалов с кожным белком и приводит к воспалению.
Кроме того, встречается не только солнечный дерматит, но и бурная реакция организма на искусственный загар. Кстати, частое посещение солярия может спровоцировать аллергию на солнечные лучи.
Фотодерматит и его профилактика
Врач-аллерголог зав.отделением аллергологии и профпатологии Дударева Н.И.
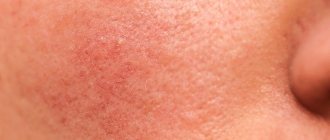
Фотодерматит– является разновидностью дерматита, обусловленного повышенной чувствительностью к ультрафиолетовым (солнечным) лучам, он проявляется полиморфнойсыпьюна коже. Может быть как самостоятельным заболеванием, так и симптомом какой-либо болезни (например,системной красной волчанки).
По различным данным с проявлениями фотодерматита хоть раз в жизни сталкивался каждый пятый человек. Наибольшая частота встречаемости фотодерматита отмечается у людей со светлой кожей, у детей и у беременных женщин. Также отмечается генетическая предрасположенность к фотодерматиту и чаще всего он передается по женской линии. При таких патологиях как порфирия, гемосидероз фотодерматит как симптом проявляется в 90 – 95 процентах случаев.
Фотодерматит может быть также профессиональной патологией. Так, у рыбаков, моряков, лиц работающих под открытым небом развивается хронический солнечный дерматит (dermatitis solaris). У представителей этих профессий фотодерматит проявляется не столько высыпаниями, сколько пигментацией (потемнением) и постоянным шелушением.
Условия, провоцирующие повышенную чувствительность к солнечным лучам:
- при недостаточном количестве меланина в коже;
- при наличии в коже веществ, провоцирующих фототоксичность;
- при авитаминозах и других состояниях, сопровождающихся сниженным иммунитетом.
Наиболее распространенные вещества, обладающие фототоксичностью:
1. Эфирные масла – масла бергамота, сандала, розы. Они содержатся в составе кремов, духов, дезодорантов;
2. Фурокумарины – вещества, которые выделяются некоторыми луговыми растениями и которые впоследствии оседают на коже человека («луговой фотодерматит»);
3. Лекарственные препараты – накапливаются в коже при применении их внутрь:
- o антибактериальные препараты – тетрациклин, доксициклин, бисептол;
- o нейролептики и антидепрессанты – аминазин, доксепин;
- o противоаритмические и кардиотонические препараты – амиодарон, дигоксин
Патологии, сопровождающиеся развитием фотодерматита:
- авитаминозы
- системные коллагенозы (системная красная волчанка);
- различные виды порфирий (болезни, протекающие с нарушением обмена пигментов).
Области, где чаще всего развивается фотодерматит:
- лицо;
- шея;
- область декольте;
- плечи;
- тыльная поверхность кистей;
- место, где был сделан татуаж.
Симптомы фотодерматита
Симптомы дерматиты могут появляться через 10 – 20 минут после выхода на солнце (при остром фотодерматите) или же спустя несколько месяцев (при хроническом фотодерматите). Симптомы появляются сразу, если в развитии фотодерматита принимали участие аллергены. Симптомы же хронического фотодерматита наблюдаются при профессиональной патологии. У рыбаков, моряков, когда фотодерматит является следствием длительного, постоянного пребывания на солнце. Симптомами фотодерматита являются:
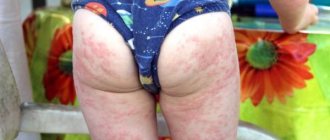
- полиморфная сыпь;
- покраснение и отек;
- зуд и жжение;
- шелушение;
- пигментация кожи (при хроническом фотодерматите).
Сыпь
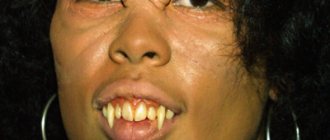
Для фотодерматита характерна полиморфная сыпь, то есть разнообразная. Она может быть в виде узелков, пузырьков, папул, гнойничков. Сыпь может эволюционировать от мелких едва видимых узелков до больших пузырей. Она может появиться сразу или же через какое-то время на фоне красной, отекшей кожи. Чаще всего сыпь мелкая, разной величины, сопровождается очень сильным зудом и жжением. В тяжелых ситуациях (например, при порфирии) сыпь может быть представлена большими и малыми гнойничками.
Покраснение и отек
Покраснение является одним из самых первых симптомов при фотодерматите, который объясняется расширением кровеносных сосудов. Сосуды кожи расширяются не только под воздействием теплых солнечных лучей, но также под воздействием медиаторов воспаления, таких как гистамин. Расширение кровеносных сосудов сопровождается выходом из кровеносного русла жидкости. Жидкость накапливается в межклеточном пространстве с дальнейшим образованием отека. Отек при фотодерматите, как правило, бывает умеренным и ограничивается только кожными покровами. Однако, например, при луговом фотодерматите наблюдается аллергический отек слизистых. Чаще всего он локализуется в области губ, щек.
Зуд и жжение
Зуд, жжение и другие болезненные ощущения объясняются раздражением и сдавливанием нервных окончаний, которые расположены в коже. Накопление отека в эпидермисе приводит к компрессии нервных окончаний и развитию болевого ощущения. Вещества, которые накапливаются в коже (эфирные масла, медикаменты) также под воздействием солнечных лучей оказывают раздражающее действие. Зуд и жжение являются причиной сильных расчесов, в результате которых пузырьки лопаются, и к ним присоединяется инфекция.
Шелушение
В норме кожа защищена от высыхания липидной оболочкой эпидермиса. Эта оболочка покрывает роговой слой эпидермиса, обеспечивая его непроницаемость. Также от высыхания ее предохраняет секрет сальных желез. Однако при фотодерматите вследствие разрушающего действия ультрафиолетового излучения этот слой повреждается. В результате этого кожа теряет влагу, становится сухой, обезвоженной и начинает шелушиться. Наиболее ярко шелушение выражено при профессиональных хронических фотодерматитах. У моряков, рыбаков оно наблюдается на лице, шее, руках, вследствие длительного воздействия солнечных лучей и, как следствие, сильного обезвоживания кожи.
Пигментация кожи
Пигментация – это потемнение кожи вследствие отложения в ней пигмента. Чаще всего этим пигментом является меланин. Однако наблюдается также отложение порфиринов в коже при порфирии, гемосидерина – при гемохроматозе.
При этом наблюдается потемнение тех участков кожи, которые больше всего подвержены воздействию солнечного света. У рыбаков и моряков – это шея, лицо; у людей страдающих порфирией – это тыльная поверхность кистей, лицо. Цвет и размер пигментных пятен зависит от пигмента, длительности заболевания и индивидуальных особенностей. Фотодерматит при гемохроматозе характеризуется пятнами от 1 до 3 сантиментов, окрас которых варьирует от желтого до темно-коричневого цвета. При фотодерматите вследствие накопления в коже фототоксичных веществ пигментные пятна представлены меланином. Они могут быть небольших размеров — от 0,5 миллиметра до 1 сантиметра, однако в дальнейшем сливаться. Общие симптомы аллергии
Если в развитие фотодерматита задействован аллергический компонент, то к внешним симптомам добавляются общие системные симптомыаллергии. Общие симптомы аллергии:
- температура
- падениеартериального давления
- приступ удушья (бронхоспазм);
- обильное слезотечение;
- отек слизистых;
- насморк, чихание.
Температура
Температура не является обязательным симптомом фотодерматита. В редких тяжелых случаях может наблюдаться температура выше 38 градусов. Однако в основном для фотодерматита аллергической природы характерна субфебрильная температура, то есть от 37 до 37,5 градусов. Явление температуры обусловлено действием пирогенных (жаровызывающих) веществ. Это такие вещества, которые высвобождаются иммунными клетками кожи при аллергических реакциях. Падение артериального давления
Падение артериального давления развивается в острых и подострых случаях аллергического фотодерматита. Оно появляется вследствие резкого расширения сосудов (коллапса) под действием медиаторов воспаления, таких как гистамин. Расширение сосудов может происходить и без аллергического компонента. Такое наблюдается при длительном пребывании на солнце, когда сосуды расширяются под длительным воздействием тепла. Спад давления является причинойобмороков при остром фотодерматите. Приступ удушья
Приступ удушья развивается в том случае, если аллерген, являющийся причиной фотодерматита, попал в дыхательные пути. Такое наблюдается при луговом фотодерматите, когда причиной заболевания являются фурокумарины. Эти вещества выделяются различными растениями при луговом цветении. Они оседают не только на коже, но также могут проникать в дыхательные пути. Оседая на бронхах, они запускают каскад аллергических реакций, в результате которых выделяются различные медиаторы. Эти медиаторы вызывают резкий спазм (сужение) в больших и малых бронхах. Клинически это выражается в приступах удушья. Слезотечение, насморк, чихание
Эти симптомы являются очень частыми спутниками аллергического фотодерматита. Они возникают вследствие раздражения рецепторов, расположенных в слизистой носа и глаз аллергенами. Нередко являются первыми симптомами и предшествуют кожной симптоматике. При этом слизистая глаз красная и отечная, напоминающая симптоматику аллергическогоконъюнктивита. Отек слизистых
Если симптомы фотодерматита развиваются на кожных покровах лица, то им часто сопутствует отек слизистых. Чаще всего он локализуется возле губ, также наблюдается отек слизистой глаз, носа (проявляетсязаложенностью носа), ротовой полости.
Профилактика фотодерматита
Как снизить риск фотосенсибилизации?
Рекомендации для снижения риска фотосенсибилизации:
- соблюдайте правильный рацион питания;
- исключите прием лекарственных препаратов, вызывающих фотосенсибилизацию;
- принимайте препараты, которые нормализуют работу печени и способствуют регенерации кожи.
Рацион питания
Лицам, входящим в категорию риска, с наступлением солнечного сезона следует отказаться от продуктов, которые усиливают проявление фотодерматита. Продукты, которые необходимо исключить с наступлением солнечного сезона:
- жареная пища;
- соленая пища;
- шоколад, какао;
- яйца;
- все виды орехов;
- цитрусовые.
Спровоцировать аллергию на ультрафиолет может алкоголь, поэтому с наступлением лета от него нужно отказаться. Возникновение или рецидив фотодерматита могут вызвать сок или пыльца щавеля, крапивы, клевера, растений семейства лютиковых. Противостоять солнечной аллергии поможет специальная гипоаллергеннаядиета. Продукты, входящие в гипоаллергенную диету:
- овощные супы;
- каши на воде;
- отварной картофель;
- постная отварная говядина;
- свежие огурцы;
- зелень петрушки и укропа.
Повышению иммунитета кожи способствуют продукты, богатые антиоксидантами и витаминами Е и В. Наиболее полезны черная смородина, клюква, сливы, пророщенная пшеница, овсянка.
Предотвратить аллергию на солнце поможет правильный питьевой режим. Ежедневно необходимо употреблять не менее двух литров жидкости. Кроме негазированной воды рекомендуются также яблочные, сливовые и вишневые компоты с небольшим содержанием сахара.
Лекарства, вызывающие фотосенсибилизацию
Группы препаратов вызывающих фотосенсибилизацию:
- оральная контрацепция с большим количеством тестостерона, эстрадиола, прогестерона;
- транквилизаторыиантидепрессанты
- снотворные препараты
- лекарства для борьбы с сердечно-сосудистыми заболеваниями (амиодарон, дигоксин)
- антибиотики (тетрациклин и доксициклин);
- противомикотические средства;
- антибактериальные препараты;
- мочегонные препараты.
Медикаментозная подготовка организма
В целях предупреждения фотодерматита с наступлением солнечного сезона следует начать прием препаратов, которые нормализуют работу печени, улучшают обмен веществ и способствуют регенерации кожи. Принимать данные препараты следует по назначению врача. Правила в период принятия солнечных ванн для предупреждения фотодерматита:
- соблюдать рекомендации по приему солнечных ванн;
- защищать кожу до и после пребывания на солнце;
- исключить взаимодействие с провокаторами аллергии;
- носить правильную одежду.
Правила приема солнечных ванн
Солнечные ванны необходимо принимать с 7 до 11 часов утра, и с 16 до 19 часов вечера. Пребывание под прямыми солнечными лучами в данные промежутки времени следует ограничить до десяти — пятнадцати минут. Остальное время необходимо проводить под зонтами или защитными тентами. Водные процедуры увеличивают шанс получение ожога, поэтому купаться нужно не более десяти минут. После воды кожу необходимо насухо промокать полотенцем. Во время посещения пляжей или бассейнов ограничьте употребление спиртных напитков. Одновременно следует увеличить количество выпиваемой жидкости, отдавая предпочтение негазированной воде, зеленому чаю или фруктовым компотам. Защитные и питательные средства
В солнечное время года перед выходом на улицу на открытые участки тела необходимо наносить солнцезащитный крем. Наносить средство защиты необходимо за двадцать — тридцать минут до выхода из дома. Намазывать крем следует толстым слоем, обновляя его один раз в полтора — два часа. После пребывания на солнце коже нужно обеспечить увлажнение и восстановление. Сделать это можно при помощи специальных косметических средств, которые содержат растительные силиконы, масла, экстракты растений и витамин Е. Ослабленная кожа наиболее подвержена аллергическим реакциям. Поэтому, планируя длительное пребывание на солнце, следует отказаться от процедур по очистке и омоложению кожи (пилинг, шлифовка, мезотерапия). Как избежать воспаления кожи при фотодерматите?
Чтобы избежать воспаления кожи при фотодерматите следует исключить те внешние факторы, которые провоцируют фотодерматит. Для этого стоит исключить ряд косметических средств, которые повышают риск развития фотодерматита. Косметика, которую необходимо исключить:
- косметика по уходу за увядающей кожей, которая содержит ретиноиды;
- помады, тени для глаз, румяна, в состав которых входят анилиновые красители;
- духи, спреи и лосьоны для тела, дезодоранты, содержащие отдушки;
- средства для защиты от солнца, которые содержат парааминобензойную кислоту;
- помада и средства для губ красного цвета, содержащие эозин;
- средства по уходу за проблемной кожей, в состав которых входит борная и салициловая кислоты.
В случае необходимости применения парфюмерии или косметики следует отдавать предпочтение легким средствам с минеральными фильтрами на водной основе. Также необходимо грамотно защищать кожу от воздействия ультрафиолета. Выбирая одежду для солнечного сезона, людям страдающим аллергией на солнце, следует ориентироваться на определенные факторы. Факторы, которые следует учитывать при выборе одежды людям обладающим аллергией:
- фасон;
- цвет;
- пропускная способность.
Для пребывания на солнце следует выбирать одежду свободного кроя с длинными рукавами и неглубокими вырезами. Расцветка тканей должна быть светлой, так как темные цвета притягивают солнечные лучи. Наиболее предпочтительна одежда изо льна, хлопка, шелка. Синтетические волокна обладают повышенной пропускной способностью ультрафиолета – 15 процентов. У натуральных тканей данный показатель не превышает 6 процентов. Кроме того, ткань искусственного происхождения может содержать в своем составе вещества, которые сами по себе способны вызвать аллергическую реакцию.
Наиболее подвержены воздействию ультрафиолетовых лучей такие части тела как лицо, грудь, плечи. Защитить их помогут головные уборы с широкими полями.
Виды и фото фотодерматита
Можно отметить три типа отклика человеческой кожи на ультрафиолетовые лучи естественного и искусственного происхождения:
- Фототравматические реакции. Это воспаления, не связанные с аллергией. Иными словами, это ожоги, появляющиеся от долгого пребывания под солнцем или в кабинке солярия. Проявиться подобная реакция может у кого угодно.
- Фототоксические реакции. Это реакция на лучи, спровоцированная употреблением продуктов, содержащих фотосенсибилизаторы. Такой вариант аллергии может возникнуть даже у здорового человека.
- Фотоаллергические реакции. Они возникают в результате патологического отторжения солнечных лучей организмом. Подобная реакция как раз и является типичным проявлением такого заболевания, как фотодерматоз.
Хронический фотодерматит
Повторные дерматиты могут спровоцировать экзему или хроническую форму заболевания. Если фотодерматит возникает регулярно, следует полностью исключить загар и предпринять все меры по повседневной защите кожи от солнечных лучей.
Хронический фотодерматит как правило появляется при занятии видами деятельности, сопряженными с длительным пребыванием на открытом воздухе. Воспалительные стадии при нем возникают постоянно, в связи с чем кожа приобретает необратимые изменения:
- сильная сухость;
- усиление рисунка;
- сосудистые звездочки;
- гиперпигментация;
- утолщение;
- эластоз.
Игнорирование хронического фотодерматоза приводит к еще большим изменениям – рубцам, морщинам. Цвет кожи приобретает темный оттенок, на темных участках встречаются светлые пятна. В какой-то момент постоянное нарушение целостности кожи может привести к развитию рака.
Появление серьезных последствий хронического фотодерматоза характерно для людей, которые в силу своей работы подвержены постоянному нахождению под солнцем (сельхоз рабочие, моряки, строители). Представителям подобных профессий необходимо особенно серьезно относится к принятию профилактических мер.
Фотодерматит: причины
Аллергию на солнце вызывают внешние или внутренние причины. В первом случае имеет место экзогенный, а во втором – эндогенный тип заболевания.
Поспособствовать появлению фотодерматита извне могут такие средства и вещества:
- Бытовая химия. Некоторые средства для уборки дома или ухода за одеждой насыщают кожу фотосенсибилизаторами.
- Средства личной гигиены (мыло, кремы и прочие косметические продукты, созданные на основе натуральных масел облепихи, укропа, цитрусовых и т.д.). С опаской следует относиться и к солнцезащитным средствам, которые, как ни странно, могут спровоцировать нетипичную ответную реакцию на солнечные лучи.
- Медикаменты. Прежде чем употреблять какие-либо препараты в жаркое время года, узнайте у лечащего врача, не вызывают ли они побочной реакции в виде аллергии на солнце.
- Подсластители. Некоторые пищевые добавки, используемые вместо сахара, способны вызывать аллергическую реакцию на солнце.
- Вещества, поступающие в кожу при нанесении татуировок. Лучше отказаться от нанесения тату непосредственно перед пляжным сезоном.
Экзогенный фотодерматит развивается на фоне нарушения работы определенных систем организма. Это могут быть такие заболевания и состояния, как:
- Болезни почек и печени, снижающие эффективность выведения из организма токсинов.
- Диабет.
- Избыточный вес как следствие нарушения метаболизма.
- Применение пероральных контрацептивов.
- Гиповитаминоз.
- Период беременности.
Иногда врачам не удается установить причину заболевания. Когда аллергия проявляется у здорового человека, говорят об идиопатическом фотодерматите. Предположительно его провоцирует особый белковый аллерген в коже больного.
Лечение
Пациенту с активными проявлениями требуется наружное лечение, заживляющее пузыри, волдыри, снимающее зуд. Для этого на сыпь наносится Ланолин, цинковая мазь, метилурацил, Пантенол, Синафлан. Если расчёсывание привело к инфицированию ранок, к лечению подключают мази Левомеколь и Линимент Синтомицина.
Внутренняя терапия зависит от того, какие причины спровоцировали реакцию:
- порфирия и гемосидероз – антиоксиданты;
- авитаминоз – подобранные по анализам витаминные комплексы (В, Е и С, );
- заболевания печени или почек – комплексное лечение у профильного врача с использованием местной терапии и профилактических мер.
Если фотодерматит не вызван внутренними болезнями, врач назначает общую терапию антигистаминами, антиоксидантами, регенерирующими мазями, снимающими воспаление, при серьезных поражениях – кортикостероидными мазями. Среди них наибольшей популярностью пользуется гидрокортизон. Гормональные средства помогают эффективно снять воспаление, устранить отек, который вызывает зудящие ощущения, и быстро привести кожу в норму даже при острых проявлениях.
На время терапии нужно отказаться от нахождения под прямыми лучами. Стирка одежды возможна только неагрессивными средствами, без использования кондиционеров, с тщательным полосканием. Следует отменить все пикники, не контактировать с цветущими растениями. Использование косметики и парфюмерии на время прекращается. Если фотодерматит спровоцирован исключительно внешними факторами, замена вызывающих его появление лекарств и косметики позволяет с высокой долей вероятности избежать рецидивов.
Период терапии в зависимости от тяжести болезни продолжается от 2-3 дней до 2 недель.
Фотодерматит: симптомы
Признаки аллергии на солнце часто неразличимы с симптомами других кожных болезней, поэтому для определения диагноза необходимо обращаться к врачу.
Фотодерматит может проявляться следующим образом:
• Шелушение кожи. Распространенный симптом хронической формы болезни. Возникает вследствие нарушения липидной оболочки кожных покровов. • Покраснение. Расширение кровеносных сосудов приводит к тому, что кожа краснеет и отекает. Это один из первых по скорости проявления признаков фотодерматоза. • Высыпания. Сыпь может иметь разный вид: гнойнички, пузырьки, узелки, папулы. • Жжение и зуд. В результате отека нервные окончания сдавливаются, что приводит к неприятным ощущениям. Появлению зуда способствует расчесывание сыпи, в ходе которого в ранки заносится инфекция. • Пигментация. После длительного воздействия солнца коже темнеет (в ней накапливается меланин или другой пигмент).
Кроме того, фотодерматит может сопровождаться типичными для любой формы аллергии симптомами. К ним относятся:
- Повышенная температура.
- Понижение давления или его скачки.
- Удушье.
- Чихание и насморк.
- Отеки слизистых оболочек.
- Слезотечение.
Симптоматика
Механизм развития заболевания носит токсический или аллергический характер.
При аллергическом пути развития изменяется химический состав вещества на коже/в коже, и оно получает способность провоцировать реакции. Отличительная особенность этого пути заключается в быстрой реакции и распространении симптомов в том числе на области, закрытые от солнца.
При токсическом развитии заболевания клетки кожи теряют способность противодействия УФ-лучам, возникающие при этом ожоги во внутренних слоях кожи приводят к сильному воспалению. Часть клеток отмирает, появляется зуд, раздражение, пузыри, папулы, гнойнички. Реакция распространяется только на те места, которые не были прикрыты от солнца.
Фотодерматит имеет яркую симптоматику:
- покраснение и отек кожных покровов;
- приобретение у губ и слизистой глаз красноватого оттенка;
- высыпания разных типов от волдырей и узелков до папул и гнойничков;
- зуд, который возникает из-за сдавливания нервных окончаний при отеке (расчесывание приводит к инфицированию);
- пигментация кожи – становится заметна после исчезновения прочих симптомов, виной всему из-за накапливания меланина;
- шелушение кожи при хроническом течении заболевания.
В зависимости от механизма развития поражаются участки, не прикрытые одеждой – декольте, лицо, шея, кисти, или воспаление распространяется и на закрытые области. Конечности страдают реже прочего. При экзогенном фотодерматите помимо перечисленных кожных проявлений могут возникнуть температура, слабость, слезоточивость, резь в глазах, назальные реакции, отеки слизистых.
Интенсивность проявлений зависит от типа кожи, уровня здоровья и иммунитета, наличия прочих аллергий. У части пациентов состояние может ухудшиться вплоть до обмороков, бронхоспазмов и снижения артериального давления.
Перечисленные признаки неспецифичны, их легко спутать с аллергией на пищу. Для одних людей характерно появление сыпи и покраснений в течения получаса после нахождения на открытой местности, у других симптомы появляются через 8-12 часов. Обратите внимание, что влияние оказывает не только настоящее солнце, но и искусственный ультрафиолет в солярии.
Фотодерматит: лечение
Если вы обнаружили у себя или родных описанные выше симптомы, следует обратиться к дерматологу. Также могут понадобиться осмотры у гематолога, терапевта, ревматолога, аллерголога.
Дерматолог проведет подробный опрос и осмотр, чтобы узнать, как давно были обнаружены признаки заболевания, что предшествовало их появлению, встречались ли подобные симптомы ранее у вас или у членов вашей семьи. Также доктор поинтересуется принимаемыми вами препаратами и используемыми средствами гигиены, косметикой и бытовой химией.
Затем пациента направляют на анализы, чтобы окончательно установить причину фотодерматита. Это могут быть такие исследования, как:
Диагностика
Лечение фотодерматита осуществляет врач-дерматолог в любом филиале сети НИАРМЕДИК. Специалист собирает анамнез и выявляет:
- информацию о периодах обострения высыпаний,
- взаимосвязь с принимаемыми препаратами, используемыми косметическими средствами,
- особенности питания;
- информацию о контакте с химическими веществами и постоянном пребывании на солнце на работе;
- наличие наследственной предрасположенности.
Дерматолог проводит физикальное обследование и направляет пациента на лабораторную/инструментальную диагностику. Для уточнения диагноза в спорных случаях привлекается смежный специалист.
Врачи, которые помогают дерматологу с диагностикой:
- терапевт- выявляет взаимосвязь с принимаемыми медикаментами;
- аллерголог- если есть подозрение на реакцию на аллерген;
- ревматолог — если наблюдаются проблемы с соединительной тканью;
- гематолог — при симптоматике, указывающей на порфирию;
- гепатолог — если возможен гемохроматоз.
Своевременная диагностика позволяет определить эндогенную или экзогенную природу проявлений, и тем самым обнаружить серьезную болезнь, для которой фотодерматоз является симптомом.
Диагностика включает следующие этапы:
- аллергологические пробы;
- анализы крови;
- анализ мочи;
- серологические исследования;
- ревмопробы, выявляющие аутоиммунные проблемы и заболевания соединительной ткани;
- УЗИ для определения первопричины в виде заболевания почек, печени и других органов.
Препараты, назначаемые при аллергии на солнце
При тяжелых формах дерматита назначаются комплексные системы медикаментов. В таком случае главной целью становится устранение основной причины заболевания.
При более легких формах удается обойтись грамотно подобранными врачом мазями от дерматита.
Можно выделить несколько групп препаратов, используемых при лечении фотодерматоза:
- мази на цинковой основе;
- антисептики;
- противовоспалительные кремы;
- мази на основе Пантенола;
- антигистаминные средства;
- препараты, нацеленные на выведение из организма токсинов;
- гормональные средства.
Клинические исследования
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции для ежедневного ухода за кожей детей и взрослых с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
По результатам совместно проведенных исследований на упаковке продукции размещается информация: «Рекомендовано Санкт-Петербургским отделением союза Педиатров России».
Источники:
- Ратнер Десири, Аврам М. Р., Аврам М. М., Процедуры в дерматологии. Клиническая косметология, ГЭОТАР-Медиа, 2022.
- Суколин Геннадий Иванович, Клиническая дерматология. Краткий справочник по диагностике и лечению дерматозов, Нотабене, 2017.
- Суколин Геннадий Иванович, Иллюстрированная клиническая дерматология. Краткий алфавитный справочник, изд-во Люкс Принт, 2010.
Фотографии дерматита
Фотоальбом по заболеваниюПрофилактика фотодерматита
Чтобы исключить негативные проявления при воздействии на кожу УФ-лучей, следует отталкиваться от причин возникновения фотодерматита, указанных врачом, а также выполнять ряд общих рекомендаций:
- при провокации высыпаний пищей – отказаться от нее на время активного солнца;
- скорректировать рацион, добавив продукты с витамином В – смородинные ягоды, зеленый чай, рыбу, печеночные продукты;
- отказаться от провоцирующей высыпания косметики, подобрать новые средства вместе с дерматологом;
- использовать крем с фактором 50, шляпы, зонты, темные очки;
- не появляться под солнцем в промежуток между с 10.00 до 16.00;
- носить светлую одежду с длинными рукавами из натуральных материалов;
- перед ожидаемым облучением (поездка в отпуск/на дачу) не проходить агрессивных косметических процедур;
- при приеме лекарств в период с мая по сентябрь (особенно перед поездками на море) – внимательно изучать инструкцию на предмет взаимодействия препарата с УФ-лучами;
- отказаться от приема лекарств, с которыми происходит реакция, и заменить их альтернативами;
Эти рекомендации подойдут пациентам с поставленным диагнозом и лицам, которые не хотят столкнуться с фотодерматитом в будущем или просто не хотят обгореть.