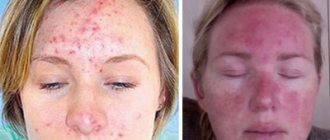
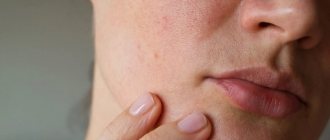
Пациенты, которые заразились клещом Демодекс, могут испытывать неприятные симптомы. Иногда это заболевание приводит к серьезным осложнениям.
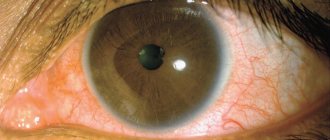
Когда клещ проникает в область глаз, то он приводит к повышению слезоточивости, выпадению ресниц, воспалению. Этот паразит размножается в сальных и мейбомиевых железах, а также в волосяных фолликулах пациента. Нередко заражение клещом протекает бессимптомно, то есть он не причиняет носителю никакого дискомфорта. Однако активность клеща может повышаться при нарушении работы внутренних органов человека, включая иммунную, нервную и эндокринную системы.
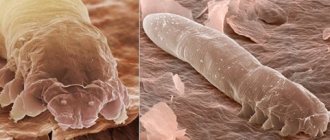
Размеры клеща Демодекса варьируют от 0,16 до 0,48 мм. В одном волосяном фолликуле может обитать около 25 особей. В четверти случаев выявления клеща на коже лица возникает поражение сальных желез и меймобиевых протоков. В основе ряда офтальмологических проблем также лежит заражение этим паразитом. Так, он является одной из ведущих причин блефарита, халязиона, блефароконъюнктивита, эписклерита, кератита.
Что вызывает демодекоз на лице
Возбудитель демодекоза – клещ демодекс (Demodex folliculorum). Его также называют железницей. Это постоянный эктопаразит человека, то есть клещ живет почти у всех людей независимо от возраста, пола, отношения к гигиене. Демодекс на лице паразитирует в сальных железах, а также в волосяных фолликулах. Он считается физиологической частью нормальной человеческой микрофлоры кожных покровов. Это условно-патогенный паразит, так как при его наличии кожа может выглядеть и быть здоровой. Главное – количество клещей. Пока оно относительно малое, болезнь себя никак не проявляет. Когда их становится много, это становится заметно на коже, а человек получает дискомфортные ощущения на коже лица.
Клещи начинают активно плодиться по тем или иным причинам. Самка откладывает яйца, паразиты развиваются в течение 15 дней, после чего также продолжают увеличивать популяцию.
Увеличение активности клещей обычно вызвано какими-то причинами. Это могут быть погрешности питания, болезни ЖКТ, нервной системы – всё, что нарушает баланс состояния кожи.
Также причинами демодекоза на коже лица могут быть:
- чрезмерное увлечение декоративной косметикой;
- длительное использование гормональных мазей;
- очень частое посещение сауны или бани, солярия;
- несоблюдение гигиены, редкая смена полотенец и постельного белья.
Причины
Активируется демодекс при ослаблении иммунитета, основными причинами этому служит:
- Длительное течение инфекционных патологий.
- Прием некоторых медицинских препаратов.
- Гормональные сбои.
- Длительное нахождение в стрессовом состоянии.
Когда иммунитет человека достаточно крепкий, то размножение клещей не происходит, и они продуцируют в соответствии с балансом положительной флоры. Помимо понижения защитных функций спровоцировать появление патологии могут:
- Нарушение правил гигиены.
- Возрастные подростковые гормональные перестройки организма, когда сальный секрет активно выделяется, становится вязким и забивает поры.
- Гормональные мази.
- Сбои обменных процессов.
- Нарушения в работе пищеварительной системы.
- Некачественные косметические средства.
Как развивается заболевание
Демодекоз на лице может развиваться в несколько этапов. Характерные симптомы проявляются следующим образом:
- Кожа на лице краснеет. Одновременно человек чувствует раздражение на коже, жар. Сначала покраснения временные, усиливаются при ярком солнце, после физических упражнений, употребления горячих напитков.
- Покраснение становится стойким, постоянным. Лицо красное, особенно на щеках, подбородке, носу, в некоторых случаях – на лбу.
- Расширяются кровеносные сосуды, появляются сосудистые звездочки на лице.
- Развиваются папулы, пустулы. Это болезненные язвочки, угри. Они болезненные, долго не затягиваются, на их месте образуются рубцы.
- На носу появляются ринофимы – это уплотнения, маленькие опухоли на коже. Сосуды и сальные железы воспаляются, нос увеличивается и становится бесформенным. Чаще такой симптом характерен для мужчин с демодекозом на лице.
Всё это сопровождается повышенным салоотделением или сухостью. Кожа становится грубой. Человек чувствует жжение и зуд. На лице возникают покалывающие ощущения, кожа болит. Лицо заметно опухает и отекает из-за нарушения оттока лимфы.
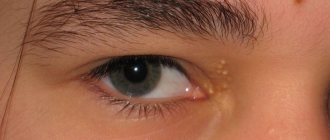
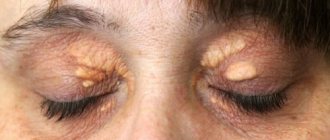
Демодекоз лица часто, но не всегда, сопровождается демодекозом век. Симптомами поражения век являются покраснение, раздражение, сухость и ощущение постороннего предмета в глазах. Веки воспаляются, появляется блефарит. Ресницы слипаются и выпадают. Глаза постоянно воспалены и устают.
Плюсы и минусы
Хоть в настоящее время механическая чистка и считается наиболее распространенной косметологической процедурой, у нее есть как свои сторонники, так и противники. Последние, аргументируя свое негативное отношение к механической чистке, приводят такие доводы:
- Данная процедура является довольно болезненной, чего нельзя сказать о ручной чистке.
- После нее могут оставаться рубцы и пятна. Именно поэтому чаще всего механическая чистка проводится в комплексе со специальным противовоспалительным препаратом, который помогает эффективно бороться с пигментными пятнами, выравнивает цвет кожи и улучшает регуляцию себосекреции.
- Механическая чистка противопоказана в случаях, когда у пациента наблюдаются воспаления и комедоны на лице. Если косметолог по каким-либо причинам не учтет эти факторы и проведет чистку, есть риск развития раздражения и распространения сыпи.
К плюсам механической чистки можно отнести высокую эффективность. Ни один другой препарат и ни одна другая процедура не дадут такого результата, как она.
Как диагностируется демодекоз
Демодекоз на лице часто путают с розацеа и акне. На самом деле, поражение клещами очень часто сочетается с этими заболеваниями. Когда у человека и демодекоз, и акне, то высыпания асимметричны, их больше на щеках и ближе к вискам. Демодекоз усиливает розацеа, из-за клещей покраснения, зуд и шелушения становятся сильнее.
Чтобы точно понять, чем вызваны покраснения и неприятные ощущения, необходима диагностика. Если в высыпаниях обнаружены клещи, можно говорить о демодекозе, причем их количество должно быть больше 5 особей на квадратный сантиметр кожи лица. Если их меньше, а клинические симптомы отсутствуют, то в этом случае человек считается не больным, а носителем клеща. Лечения он не требует. Чтобы обнаружить клещей, исследуют чешуйки кожи, содержимое сальных протоков.
Заразен ли он, передается ли окружающим людям?
Демодекоз – болезнь заразная, легко распространяется контактным способом. Однако это – не повод для паники. По сути 97% людей здоровых (это данные медицинской статистики) являются носителями Demodex folliculorum, но, чтобы клещ перешел в наступление, ему необходимы благоприятные условия, о которых шла речь в начале статьи.
Особенно много носителей болезни среди пожилых людей – клещом заражены каждые два человека из трех. У ребенка потенциальная опасность ниже – заражен один человек из трех. У людей среднего возраста эта статистика составляет 50 на 50.
Информация для владельцев кошек и собак: наши домашние питомцы тоже могут болеть демодекозом, однако для людей эти формы заболевания абсолютно безопасны.
Как лечат демодекоз на лице
Чтобы подтвердить диагноз и получить эффективную схему лечения, необходимо обратиться к врачу-дерматологу. Все используемые в курсе лечения препараты должны сделать следующее:
- уничтожить паразитов;
- обеззаразить кожу;
- убрать воспаление;
- снизить выработку сала.
Есть различные способы борьбы с демодекозом. Лечение может занять до года, но обычно время лечения – 2 – 3 месяца. Оно заключается в том, что на пораженные участки кожи наносят противопаразитарные и противовоспалительные мази, кремы, гели. Самое распространенное средство – серная мазь. Она убивает взрослых особей и яйца клещей, дезинфицирует кожу, способствует её восстановлению. Также используют широкий спектр акарицидных препаратов. В зависимости от степени поражения их наносят несколько раз в сутки, а лечение занимает от пары недель до нескольких месяцев.
Препараты местного воздействия в некоторых случаях дополняют иммуностимулирующими средствами, чтобы повысить иммунный ответ организма и ускорить выздоровление. Если к поражениям кожи клещами добавилась инфекция, может потребоваться лечение антибиотиками. Это должен назначать только врач. Зуд, жжение покалывание убирают антигистаминными препаратами.
Помимо лечения кожи важно выявить и устранить причины, которые вызвали демодекоз у человека. Если это неполадки в работе желудочно-кишечного тракта, помогает диета, правильное питание, исключение жирной, соленой, сладкой пищи. Также необходимо обеспечить достаточное количество воды, витаминов, минералов. Устранить стрессовые ситуации и иные обстоятельства, которые могли вызвать обострение демодекоза.
3.Диагностика болезни
После визуального обследования и беседы с пациентом для уточнения диагноза дерматолог назначает микроскопическое исследование
. Материал для анализа берут путём соскоба эпидермиса с поражённых участков кожи. Также рекомендуется подвергнуть
анализу ресницы
, взятые в разных частях глаз. Экспресс-анализ даёт возможность получить мгновенный результат. В ходе исследования обнаруживаются взрослые особи клеща, их яйца и сброшенные хитиновые оболочки. Чтобы перед дерматологом предстала полная картина плотности заселения кожи клещом, рекомендуется не умываться в течение суток перед обследованием. Значение для постановки диагноза в данном случае имеет не сам по себе факт обнаружения клеща, а численность и активность паразита, о которой свидетельствует количество личинок и яиц.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Уход за лицом
Чтобы лечение было эффективным и быстрым, необходимо правильно ухаживать за кожей лица. Лучше применять специализированные линейки средств, например, STOPdemodex или Demolan Forte. Они помогают очистить кожу от избытков сала, убирают следы деятельности клещей. Действующие вещества проникают в глубокие слои кожи и оздоравливают её. Серии средств включают скрабы, маски, мыло, лосьоны, кремы. Их достаточно наносить 1 – 2 раза в день или периодически, как рекомендует производитель, но делать это следует регулярно.
Специализированные средства улучшают состояние кожи, нормализуют жировой обмен, убирают сухость и неприятные ощущения. На время лечения следует отказаться от декоративной косметики, а при её применении – тщательно очищать кожу. Также не стоит посещать баню, сауну, загорать на пляже или в солярии. Всё это повысит эффект от лечения и поможет избежать повторного заражения.
Помимо использования особых средств против демодекоза при лечении нужно тщательно вымыть все кисточки, спонжи и прочие инструменты, применяемые для нанесения косметики на лицо. Лучше их заменить новыми и всегда поддерживать в чистоте. Также нужно следить за чистотой полотенец и постельного белья, чаще менять наволочки, после стирки обязательно проглаживать их утюгом. Полотенца можно временно заменить на одноразовые бумажные.
Если не лечить демодекоз на лице, он станет хроническим, будут поражены глубокие слои кожи. К внешним проявлениям добавится фолликулит, будут появляться болезненные гнойники. Это заметно снизит качество жизни. Лучше не допустить такого развития, вовремя обратившись к врачу и выбрав для ежедневного ухода за кожей специальные средства.
Профилактика
Четко разработанной схемы профилактики демодекоза и демодекса лекарственными препаратами не существует, так как клещи его вызывающие являются постоянными обитателями человеческого организма.
Но есть определенные рекомендации, соблюдение которых позволит избежать заболевания при контакте с больными и защитить себя от самозаражения:
- При малейших изменениях кожи нужно обращаться к врачу, Даже если вы считаете, что это простая аллергическая реакция на продукты питания.
- Постоянно пропивать витамины и другие препараты, повышающие иммунную защиту организма от клеща.
- Проводить очистку шерсти животных специальными средствами, так как они являются переносчиками личинок клеща.
- Во время лечения медикаментозным средством нужно производить ежедневную замену белья и полотенец.
- Не пользоваться бельем больного и его банными принадлежностями.
- Если вы носите очки, то проводите их регулярную обработку дезинфицирующими средствами.
- Умываться со специальными средствами не только больному, но и всем, кто с ним общается.
- Если болеет один из членов семьи, то всем контактирующим нужно пройти проверку у врача и сдать соскобы на количество клещей.
- Во время лечения нельзя перенапрягать глаза.
- Постараться избегать стрессовых ситуаций.
Жизненный цикл
Весь жизненный путь червеобразного клеща можно разделить на два периода существования:
- внутрикожный (созревание и репродукция)
- внекожный или накожный
Клещ, фиксированный на стенках выводных протоков, достигает половозрелого состояния, оплодотворяется, откладывает яйца. На этом период созревания заканчивается.
Затем снаружи проходит накожный, метаморфический период. На поверхность дермы яйца попадают с током сала. Появившиеся из них личинки поселяются под чешуйками эпидермиса, в устьях фолликул волос. Там проходит линька (метаморфоз) – протонимфа и телеонимфа.
В дальнейшем взрослые особи скатываются вниз выводного протока сальных желёз, и цикл начинается заново. Оплодотворение внутреннее, спариваются особи в устье фолликул. Всего жизненный цикл занимает 15-25 суток.
Победить паразитов можно!
Антипаразитарный комплекс® — Надежное и безопасное избавление от паразитов за 21 день!
- В состав входят только природные компоненты;
- Не вызывает побочных эффектов;
- Абсолютно безопасен;
- Защищает от паразитов печень, сердце, легкие, желудок, кожу;
- Выводит из организма продукты жизнедеятельности паразитов.
- Эффективно уничтожает большую часть видов гельминтов за 21 день.
Сейчас действует льготная программа на бесплатную упаковку. Читать мнение экспертов.
Читайте далее:
Основные виды стрептококков: описание и жизненный цикл развития
Demodex brevis: строение паразита, диагностика и как лечить
Жизненный цикл развития человеческой аскариды, этапы развития паразита в организме
Муха Тумбу (фото): описание паразита, жизненный цикл развития личинки
Dermatobia Hominis: описание, цикл развития, симптомы и лечение
Taenia saginata: описание паразита, жизненный цикл развития, пути заражения и лечения
О.В. Калинина, К.Н. Пустовая, В.И. Ноздрин
АО «Ретиноиды», г. Москва
Резюме
В обзоре литературы рассматриваются основные аспекты имеющихся сведений о клещах Demodex у человека. В статье представлены данные о классификации, распространённости, строении, видах, жизненном цикле, методах их обнаружения и заболеваниях, ассоциированных с ними.
Ключевые слова:
клещи Demodex, розацеа, заболеваемость, диагностика.
Общие сведения о клещах Demodex
Клещи Demodex – это мелкие паразиты, принадлежащие по таксономической классификации к типу Членистоногие (Arthropoda), классу Паукообразные (Arachnida), отряду Aкариформные (Acariformes), семейству Железничные (Demodicidae), роду Железницы (Demodex). Описано более 140 видов клещей, обнаруженных как у человека, так и у различных млекопитающих (грызуны, домашние животные, мелкий и крупный рогатый скот). В настоящее время хорошо изучена морфология большинства клещей Demodex, а вызываемое ими генерализованное поражение для животных является потенциально опасным состоянием, при отсутствии лечения – смертельным, что связано с интенсивной пролиферацией клещей и присоединением вторичной инфекции [2, 3]. Несмотря на то, что клещи отличаются высокой видоспецифичностью, в литературе встречаются сообщения о перекрёстной инфекции этими клещами между людьми и животными [4, 5]. Некоторыми авторами изучается вопрос взаимоотношений между клещами и организмом хозяина, хотя вопрос о резиденции Demodex продолжает оставаться неясным [6, 7]. В специальной литературе появляется описание всё большего числа эпидемиологических и клинических исследований, которые указывают на важную роль клещей Demodex при розацеа и питириазе [8, 9], а также себорейном и периоральном дерматитах, блефаритах, алопециях и других поражениях кожи и её придатков [10, 11, 12]. Имеются наблюдения об увеличении количества клещей при розацеа в условии длительного применения глюкокортикостероидов [15, 16]. Предполагается, что развитие новообразований кожи и её придатков способствует продукции протеазы и цитокинов, что ведёт к снижению иммунореактивности. Это в свою очередь вызывает увеличение количества и паразитарную активность клещей Demodex [17, 18]. Таким образом, присутствие клещей Demodex в коже способствует развитию кожных заболеваний, что становится проблемой общественного здравоохранения [19].
Клещи Demodex являются актуальным объектом для изучения у паразитологов, ветеринаров и врачей-дерматологов вот уже более 180 лет. Впервые их выявил в ушной сере человека F. Berger в 1841 году [22]. В том же году J. Henle описал клещей в коже человека, а G. Simon установил наличие клеща в волосяных фолликулах и охарактеризовал его морфологические свойства, дав ему название Acarus folliculorum [11]. Чуть позже G. Simon (1842) и R. Owen (1843) отнесли обнаруженных клещей к роду Demodex [22]. Полвека спустя английский акаролог S. Hirst назвал 21 вид и несколько подвидов этих клещей у животных [20]. Впоследствии, изучая их в коже человека, Л.Х. Акбулатова (1963) выделила две формы клеща: Demodex folliculorum longus и Demodex folliculorum brevis, отличающиеся по строению взрослых особей и циклу развития [21]. После этого C.E. Desch и W.B. Nutting (1972) разделили клещей Demodex на 2 вида наблюдаемых у людей особей согласно современным научным представлениям [22].
У взрослых особей клещей Demodex выделяют головной конец, грудь и брюшко. Всё тело клеща покрыто полупрозрачной хитиновой оболочкой и состоит из двух слившихся сегментов. Четыре пары коротких сегментированных ножек прикреплены к груди и заканчиваются когтями. Они обеспечивают движение клеща со скоростью 8–16 мм/ч, в основном ночью. Клещ имеет круглое ротовое отверстие и колющие хелицеры. Пищеварительная система клещей Demodex сильно редуцирована и состоит из хелицер и слаборазвитого просвета среднего кармана, без задней кишки и ануса [1, 23].
Demodex folliculorum и Demodex brevis отличаются по строению. Так, клещ Demodex folliculorum имеет вытянутую, червеобразную форму тела, хорошо дифференцированный головной конец, поперечно исчерченный задний отдел длиной около 0,3–0,4 мм. Для Demodex brevis характерна длина около 0,15–0,2 мм, уплощённый головной отдел, широкое брюшко без щетинок, конусовидно заострённый задний конец, короткие ножки. Кутикула, покрывающая брюшко, менее прозрачна. Самцы всегда меньше самок и после оплодотворения погибают [1, 19].
У большинства пациентов чаще выявляют Demodex folliculorum, но могут быть обнаружены оба вида клеща одновременно. Demodex folliculorum встречается обычно на лице и локализуется в верхнем отделе сально-волосяного фолликула, где особи собираются в группы. Такие клещи обнаружены также в области щёк, носа, подбородка, лба, висков, ресниц, бровей, в наружных слуховых проходах, на шее и в других себорейных зонах, таких как верхняя и медиальная области грудной клетки и спины. Головной конец клещей Demodex направлен в сторону дна фолликула, где он питается клетками кожи и кожным салом. Demodex brevis чаще встречается в области век, на шее и груди. Клещ занимает один фолликул, обнаруживается чаще в глубоких отделах сальных желёз и их протоках, а также в мейбомиевых железах, поэтому его сложнее обнаружить [13, 24].
Клещи Demodex содержат фермент липазу, которая способствует образованию свободных жирных кислот из триглицеридов кожного сала. Предполагается, что клещи в норме могут играть определённую роль в защите кожи человека от бактерий, в особенности, от золотистого стафилококка и стрептококка [25], однако этот вопрос является спорным: в случае дерматита, ассоциированного с клещами Demodex, последние могут участвовать в увеличении количества микроорганизмов и вызывать воспалительный процесс.
Cравнительное исследование нуклеотидов клещей выявило их схожую последовательность, которая составила более 67%, а гомологичность последовательности нуклеотидов А/С – 99,7% [26]. Установлены генетические различия митохондриального гена СО1 у популяций клещей, обитающих на ресницах и в коже человека. Выделено четыре фенотипа клещей, сходство Demodex folliculorum ближе к Demodex canis, чем к Demodex brevis. [27].
Размножение клещей Demodex половое. У самца копулятивные органы размещаются на спине между конечностями второй пары, у самки генитальное отверстие расположено вентрально на уровне четвёртой пары ног. Спаривание происходит в области устья сально-волосяного канала. Самка откладывает яйца внутри волосяных фолликулов и сальных желёз, через 3–4 дня появляются личинки, которые созревают и выползают на поверхность кожи, превращаясь в нимфу. Затем снова проникают в волосяной фолликул, где в течение 7 дней вырастают в половозрелые особи. Мёртвые клещи разлагаются в волосяных фолликулах или сальных железах. Общая продолжительность жизненного цикла Demodex составляет 2–3 недели [13, 19].
Клещи Demodex обнаружены у всех рас и возрастных групп. Обнаружение их у людей без признаков кожной патологии составляет от 17 до 72%. У пациентов с розацеа выявляемость клещей Demodex, особенно при использовании высокочувствительных методов (полимеразная цепная реакция и конфокальная микроскопия), достигает 88%, при периоральном дерматите – до 58%. В процессе терапии отмечали снижение плотности клещей, что коррелировало с улучшением клинического состояния [28, 30]. Описаны случаи обнаружения Demodex у новорождённых вследствие тесного контакта с инфицированной клещами кожей матери. Из-за низкой выработки у младенцев кожного сала существенная колонизация клещами у них не развивалась. У детей с различными иммунодефицитными состояниями и при голодании Demodex выявляется чаще [33]. Выявляемость клещей с возрастом увеличивается. У пациентов моложе 20 лет распространённость Demodex составляет 13–20%, а к 70 годам она увеличивается до 95–100%. По данным D. Czepita и соавт. (2007), клещ Demodex выявлен у 13% детей в возрасте от 3 до 15 лет, у 34% взрослых в возрасте от 19 до 25 лет, у 69% – от 31 до 50 лет, у 87% обследуемых в возрасте от 51 до 70 лет и у 95% лиц в возрасте от 71 до 96 лет [14]. Предполагают, что у людей после 45 лет активность клещей поддерживается возрастными изменениями кожи и её желёз, гормональными перестройками, соматической патологией [29, 34].
Исследования C. Casas и соавт. (2012) указывают на корреляцию между плотностью клещей и маркерами активации иммунной системы кожи [28]. Увеличение количества Demodex отмечают у пациентов с хронической почечной недостаточностью, сахарным диабетом, болезнью Бехчета, онкологическими заболеваниями, ВИЧ-инфекцией [35, 36, 37]. Плотность клещей в коже может возрастать в неблагоприятных социально-бытовых условиях [38].
Согласно имеющимся данным, при снижении иммунной реактивности, вызванной как естесственными (возрастные и половые особенности), так и патологическими (первичные и вторичные иммунодефицитные состояния, онкологические процессы) изменениями иммуннного статуса человека [61, 62], возрастает риск развития дерматитов, ассоциированных с клещами рода Demodex. Это может быть связано как с дисбалансом продукции различных иммунных факторов, так и с выраженной иммуносупрессией. Все вышеперечисленные факторы оказывают влияние на снижение местного тканевого иммунитета и иммунореактивность структур кожи. Нарушается соотношение между клетками Т и В звеньев, а так же продукция иммуноактивных веществ (цитокино- вый каскад и выработка интерлейкинов), снижение клеточных популяций CD4+ [63, 64, 65]. Один или несколько из вышеописанных факторов значительно повышают риск развития заболеваний, ассоциированных с деятельностью паразитарных клещей Demodex.
Результаты исследований по степени поражения мужчин и женщин клещами Dеmodex являются спорными. По одним данным, обсеменённость преобладает у мужчин, по другим – у женщин, в ряде исследований статистические различия установлены не были. Demodex folliculorum выявляется чаще, чем Demodex brevis, соотношение их обнаружения у мужчин составляет 4:1, у женщин – 10:1 [1, 19].
Изучено влияние окружающей среды на жизнеспособность клещей Demodex. Их активность зависит от количества света и тепла. Благоприятная температура для их развития составляет 16–22 °С. В лабораторных условиях клещи устойчивы к широкому диапазону антисептических растворов в течение нескольких часов, а также к 10% повидон-йоду и 4% раствору пилокарпина, а в 100% спирте они гибнут в течение минуты [39].
Диагностика клещей Demodex
Использование современных чувствительных методов диагностики позволяет выявить клещей Demodex почти у 100% пациентов, но их присутствие не всегда указывает на болезнь. Для назначения лечения руководствуются наличием более 5 взрослых особей, личинок или яиц клещей на 1 см2 поверхности кожи и соответствующей клинической картиной [38, 40]. Имеются различные методы их обнаружения:
- Метод стандартизированной биопсии поверхности кожи.
Лицо очищают водой с мягким моющим средством. После высыхания кожи на предметное стекло на площадь 1 см2 наносят около 0,05 мл клея цианоакрилата и равномерно распределяют. Предметное стекло прикладывают к коже на 1–3 минуты (до полного высыхания клея). Добавляют каплю иммерсионного масла, накрывают покровным стеклом и исследуют под микроскопом при стандартном (10х10) увеличении [41, 42]. - Метод прямой микроскопии.
Лицо очищают водой с мягким моющим средством. Выявление клещей проводится с помощью световой микроскопии нативного материала, полученного путём соскоба одноразовым скальпелем содержимого сальных желёз или экстракции комедонов. Для исследования ресниц проводят их эпиляцию (10–15 штук). Материал помещают на предметное стекло, добавляют каплю 10–20% раствора щёлочи (КОН) или глицерина, накрывают покровным стеклом и исследуют под микроскопом при стандартном увеличении [43, 49]. - Исследование мазков-отпечатков с помощью клейкой ленты.
Перед сном на ночь лицо очищают водой. После того как кожа подсохнет, целлофановую клейкую ленту (2×5 см) накладывают на лоб, щёки, нос и подбородок. Утром ленту снимают и прижимают её к предметному стеклу. Препарат исследуют под микроскопом при стандартном увеличении. Степень заражённости классифицируют как слабую при обнаружении от 1 до 10 клещей, умеренную – при наличии 11–30 клещей или сильную – при нахождении более 31 клеща в каждой зоне [44]. - Биопсия
кожи с помощью панча или скальпеля выполняется по стандартной методике с окрашиванием срезов гематоксилином и эозином и последующим гистологическим исследованием. В полученных образцах могут наблюдаться периваскулярные и перифолликулярные лимфомакрофагальные инфильтраты, часто с большим количеством нейтрофилов, иногда – с многоядерными макрофагами. Сально-волосяная воронка и перифолликулярный инфильтрат, как правило, содержат значительное количество Demodex [30, 45]. - Дерматоскопия
позволяет визуали зировать Demodex на поверхности кожи. При дерматоскопии могут наблюдаться так называемые «хвосты клещей» в виде фолликулярных и перифолликулярных желтоватых нитей [46, 47].
В целях диагностики используются также методы электронной микроскопии, конфокальной лазерной сканирующей микроскопии и оптической когерентной томографии высокой чёткости, ПЦР [28, 31, 32].
Клинические состояния, связанные с клещами Demodex
Большинство людей являются носителями Demodex, однако клинические симптомы у них не развиваются. Одним из факторов перехода от клинически незаметной колонизации клещами к развитию дерматозов может быть состояние первичной или вторичной иммуносупрессии. Развитию заболевания может способствовать генетическая предрасположенность, возможна связь с особыми типами лейкоцитарных антигенов человека [50, 52, 53].
В микроокружении клещей Demodex обнаружены Staphylococcus albus, Proteobacteria, Firmicutes, Actinobacteria. Представляют интерес работы, в которых рассматривается ассоциация клещей Demodex с Bacillus oleronius. В исследовании методом кожных проб показано, что клещи Demodex вызывают повышенную экспрессию генов интерлейкина ИЛ-8, ИЛ-1β, фактора некроза опухолей-α, циклоок-сигеназы-1 и др. Иммунный статус в ответ на вторжение этих клещей остаётся малоизученным [51, 54, 55].
Поражения кожи, ассоциированные с клещами Demodex, характеризуются сгруппированными, воспалительными папулами и пустулами, шелушением, ощущением жжения и зуда. Высыпания чаще располагаются в пределах одной анатомической области и имеют неправильную форму [56].
Предложены различные классификации поражений кожи клещами Demodex. О.Е. Акилов с соавт. (2005) предложили классификацию поражений кожи клещами с учётом их формы, расположения высыпаний и сезонности обострений [57]. C.H. Yun и соавт. (2017) использовали классификацию по площади, форме и локализации очагов: диффузное поражение, когда высыпания расположены равномерно по всей поверхности кожи лица; U-образное расположение – высыпания локализуются на щеках, подбородке и по линии нижней челюсти; Т-образное расположение – сыпь располагается преимущественно на лбу, носу и в центральной части подбородка [42]. Многие исследователи разделяют демодекоз на первичный, при котором отсутствуют симптомы других воспалительных дерматозов, и вторичный, при котором чрезмерное размножение клещей Demodex связано с другими дерматозами, системными заболеваниями или вследствие лечения ингибиторами кальциневрина, топическими глюкокортикостероидами, ингибиторами рецепторов эпидермального фактора роста и др. [48, 57]. W. Chen и G. Plewig (2014) при первичном демодекозе рассматривают четыре типа поражения кожи лица: 1 – pityriasis folliculorum с участием сальных и волосяных фолликулов без видимого воспаления; 2 – папуло-пустулёзные воспалительные элементы, локализующиеся в периоральной и периорбитальной областях; 3 – поражение глаз, провоцирующее хронический блефарит, халазион или кератоконъюнктивит; 4 – поражение кожи слухового прохода, вызывающее наружный отит [11].
Направления терапии
В литературе описаны различные группы препаратов, которые применяют для элиминации клещей Demodex: это инсектициды и противочесоточные средства (перметрин, кротамитон, линдан, бензилбензоат), противопротозойные и противомикробные средства (ивермектин, метронидазол), а также средства, содержащие салициловую кислоту и серу [58, 59, 60]. Представляется важным отметить, что в инструкции по применению вышеуказанных средств только ивермектин содержит указания о действии на клещей Demodex.
Литература
- Litwin D., Chen W., Dzika E., Korycinska J. Human Permanent Ectoparasites; Recent Advances on Biology and Clinical Significance of Demodex Mites: Narrative Review Article. Iran J Parasitol 2017;12(1):12–21.
- Gross T.L., Ihrke P.J., Walder E.J., & Affolter V.K. Skin diseases of the dog and cat: clinical and histopathologic diagnosis. Oxford: Blackwell Science Ltd; 2008. https://doi.org/10.1002/9780470752487
- Singh S.K., Dimri U. The immuno-pathological conversions of canine demodicosis. Vet Parasitol. 2014;203(1–2):1–5. https://doi.org/10.1016/j.vetpar.2014.03.008
- Esenkaya Tasbent F., Dik B. A dog related Demodex spp. Infestation in a student: a rare Demodex case. Mikrobiyol Bul. 2018;52(2):214–220. https://doi.org/10.5578/mb.66410
- Zhao Y.E., Xu J.R., Hu L., Wu L.P., Wang Z.P. Complete sequence analysis of 18S rDNA based on genomic DNA extraction from individual Demodex mites (Acari: Demodicidae). Exp Parasitol. 2012;132(1):45–51. https://doi.org/10.1016/j.exppara.2012.02.025
- Lacey N., Ní Raghallaigh S., Powell F.C. Demodex mites-commensals, parasites or mutualistic organisms? Dermatology. 2011;222:128–130. https://doi.org/10.1159/000323009
- Schommer N.N., Gallo R.L. Structure and function of the human skin microbiome Trends Microbiol. 2013;21(12):660–668. https://doi.org/10.1016/j.tim.2013.10.001
- Потекаев Н.Н., Аравийская Е.Р., Соколовский Е.В. и др. Акне и розацеа. М.; СПб.: БИНОМ; 2007.
- Hasan M., Siddiqui F.A., Naim M. Human demodicidosis. Ann Trop Med Public Health 2008;1:70–71. https://doi.org/ 10.4103/1755-6783.50690
- Sędzikowska A., Osęka M., Skopiński P. The impact of age, sex, blepharitis, rosacea and rheumatoid arthritis on Demodex mite infection. Arch Med Sci. 2018;14(2):353–356. https://doi.org/10.5114/aoms.2016.60663
- Chen W., Plewig G. Human demodicosis: revisit and a proposed classification. Br J Dermatol 2014;170:1219–1225. https://doi.org/10.1111/bjd.12850
- Bikowski J.B., Del Rosso J.Q., Demodex dermatitis: a retrospective analysis of clinical diagnosis and successful treatment with topical crotamiton. J Clin Aesthet Dermatol 2(1); 2009; 20–25.
- Lacey N., Kavanagh K., Tseng S.C. Under the lash: Demodex mites in human diseases. Biochem (Lond) 2009;31(4):2–6.
- Czepita D., Kuźna-Grygiel W., Czepita M., Grobelny A. Demodex folliculorum and Demodex brevis as a cause of chronic marginal blepharitis. Ann Acad Med Stetin 2007;53(1):63–67.
- Rathi S.K., Kumrah L. Topical corticosteroid-induced rosacea-like dermatitis: A clinical study of 110 cases. Indian J Dermatol Venereol Leprol 2011;77(1):42–46. https://doi.org//10.4103/0378-6323.74974
- Saraswat A., Lahiri K., Chatterjee M., Barua S., Coondoo A., Mittal A. et al. Topical corticosteroid abuse on the face: A prospective, multicenter study of dermatology outpatients. Indian J Dermatol Venereol Leprol 2011;77:160–166. https://doi.org//10.4103/0378-6323.77455
- Dhingra K.K, Saroha V., Gupta P., Khurana N. Demodex-associated dermatologic conditionsa coincidence or an etiological correlate. Review with a report of a rare case of sebaceous adenoma. Pathol Res Pract. 2009;205(6):423–426. https://doi.org//10.1016/j.prp.2008.11.013
- Sönmez Ö.U., Yalçın Z.G., Karakeçe E., Çiftci İ.H., Erdem T. Associations between Demodex species infestation and various types of cancer. Acta Parasitol. 2013;58(4):551–555. https://doi.org//10.2478/s11686-013-0178-y
- Sharma Y.K., Gupta A. Human Demodex mite: The versatile mite of dermatological importance. Indian J Dermatol 2014;59(3):302. https://doi.org//10.4103/0019-5154.131416
- Desch C.E., Nutting W.B. Morphology and functional anatomy of Demodex folliculorum (Simon) of man. Acarologia 1978;19:422–462.
- Акбулатова Л.К. Патогенетическая роль клеща Демодекс и клинической формы демодекоза у человека. Вестн дерматовенер. 1963;40:57–61. .
- Ya-e Zhao, Jun-xian Ma, Li Hu, Li-ping Wu, Manuel De Rojas Discrimination between Demodex folliculorum (Acari: Demodicidae) isolates from China and Spain based on mitochondrial cox1 sequences. J Zhejiang Univ Sci B. 2013 Sep; 14(9): 829–836.
- Jing X, Shuling G, Ying L. Environmental scanning electron microscopy observation of the ultrastructure of Demodex. Microsc Res Tech. 2005; 68(5):284–289. https://doi.org//10.1002/jemt.20253
- Forton F., Germaux M.A., Brasseur T., De Liever A., Laporte M., Mathys C., Sass U., Stene J.J., Thibaut S., Tytgat M., Seys B. Demodicosis and rosacea: epidemiology and significance in daily dermatologic practice. J Am Acad Dermatol. 2005;52:74–87. https://doi.org//10.1016/j.jaad.2004.05.034
- Namazi M.R. A possible role for human follicle mites in skin’s defense against bacteria. Indian J Dermatol Venereol Leprol 2007;73:270.
- de Rojas M., Riazzo C., Callejón R., Guevara D., Cutillas C. Morphobiometrical and molecular study of two populations of Demodex folliculorum from humans. Parasitol. Res 2012;110(1):227–233. https://doi.org//10.1007/s00436-011-2476-3
- Hu L., Zhao Y.E., Cheng J., Ma J.X. Molecular identification of four phenotypes of human Demodex in China. Exp. Parasitol. 2014;142:38–42. https://doi.org//10.1016/j.exppara.2014.04.003
- Casas C., Paul C., Lahfa M., Livideanu B., Lejeune O., Alvarez-Georges S., Saint-Martory C., Degouy A., Mengeaud V., Ginisty H., Durbise E., Schmitt A.M., Redoulès D. Quantification of Demodex folliculorum by PCR in rosacea and its relationship to skin innate immune activation. Exp Dermatol. 2012;21(12):906–910. https://doi.org//10.1111/exd.12030
- Yücel A., Yilmaz M. Investigation of the prevalance of Demodex folliculorum and Demodex brevis in rosacea patients. Turkiye Parazitol Derg. 2013; 37(3):195–198. https://doi.org//10.5152/tpd.2013.43
- Ríos-Yuil J.M., Mercadillo-Perez P. Evaluation of Demodex folliculorum as a Risk Factor for the Diagnosis of Rosacea In Skin Biopsies. Mexico’s General Hospital (1975-2010). Indian J Dermatol. 2013; 58(2):157. https://doi.org//10.4103/0019-5154.108069
- Turgut Erdemir A., Gurel M.S., Koku Aksu A.E. et al. Demodex mites in acne rosacea: Reflectance confocal microscopic study. Australas J Dermatol. 2017;58(2):e26–e30. https://doi.org//10.1111/ajd.12452
- Sattler E.C., Hoffmann V.S., Ruzicka T. et al. Reflectance confocal microscopy for monitoring the density of Demodex mites in patients with rosacea before and after treatment. Br J Dermatol. 2015; 173(1):69–75. https://doi.org//10.1111/bjd.13783
- Kaya S., Selimoglu M.A., Kaya O.A., Ozgen U. Prevalence of Demodex folliculorum and Demodex brevis in childhood malnutrition and malignancy. Pediatr Int. 2013;55(1):85–89. https://doi.org//10.1111/j.1442-200X.2012.03740.x
- Zomorodian K., Geramishoar M., Saadat F., Tarazoie B., Norouzi M., Rezaie S. Facial demodicosis. Eur J Dermatol. 2004;14:121–122.
- Karincaoglu Y., Esrefoglu Seyhan M., Bayram N., Aycan O., Taskapan H. Incidence of Demodex folliculorum in patients with end stage chronic renal failure. Ren Fail. 2005;27(5):495–499.
- Emre S., Aycan O.M., Atambay M., Bilak S., Daldal N., Karincaoglu Y. What is the importance of Demodex folliculorum in Behçet’s disease? Turkiye Parazitol. Derg. 2009;33(2):158–161.
- Inci M., Kaya O.A., Inci M. Yula E., Gökçe H., Rifaioğlu M.M., Demirtaş O., Yengil E. Investigating Demodex folliculorum in patients with urological cancer. Turkiye Parazitol Derg 2012;36(4):208–210. https://doi.org//10.5152/tpd.2012.50
- Zeytun E., Tilki E., Doğan S., Mumcuoğlu K.Y. The effect of skin mois-ture, pH, and temperature on the density of Demodex folliculorum and Demodex brevis (Acari: Demodicidae) in students and staff of the Erzincan University, Turkey. Int J Dermatol. 2017; 56(7):762–766. https://doi.org//10.1111/ijd.13600
- Zhao Y.E., Guo N., Wu L.P. Influence of temperature and medium on viability of Demodex folliculorum and Demodex brevis (Acari: Demodicidae). Exp Appl Acarol. 2011;54(4):421–425. https://doi.org//10.1007/s10493-011-9445-5
- Сирмайс Н.С., Абесадзе Г.А., Устинов М.В. Демодекоз: патогенетические аспекты при различных дерматозах лица. Метод пос. М: 2013; 26 c. .
- Forton F. Standardized skin surface biopsy: method to estimate the Demodex folliculorum density, not to study the Demodex folliculorum prevalence. J Eur Acad Dermatol Venereol. 2007;21:1301–1302.
- Yun C.H., Yun J.H., Baek J.O., Roh J.Y., Lee J.R. Demodex mite density determinations by standardized skin surface biopsy and direct microscopic examination and their relations with clinical types and distribution patterns. Ann Dermatol. 2017;29(2):137–142. https://doi.org//10.5021/ad.2017.29.2.137
- Aşkin U., Seçkin D. Comparison of the two techniques for measurement of the density of Demodex folliculorum: standardized skin surface biopsy and direct microscopic examination. Br J Dermatol. 2010;162(5):1124–1126. https://doi.org//10.1111/j.1365-2133.2010.09645.x
- Zhao Y.E., Guo N., Xun M., Wang M., Wang D.L Sociodemographic characteristics and risk factor analysis of Demodex infestation (Acari: Demodicidae) J Zhejiang Univ-Sci B (Biomed & Biotechnol) 2011;12(12):998–1007. https://doi.org//10.1631/jzus.B1100079
- Hsu C.K., Hsu M.M., Lee J.Y. Demodicosis: a clinicopathological study. J Am Acad Dermatol. 2009;60:453–462. https://doi.org//10.1016/j.jaad.2008.10.058
- Segal R., Mimouni D., Feuerman H. Dermoscopy as a diagnostic tool in demodicidosis. Int J Dermatol. 2010;49(9):1018–1023.
- Errichetti E., Stinco G. Dermoscopy in general dermatology: a practical overview. Dermatol Ther (Heidelb). 2016;6(4):471–507. https://doi.org//10.1007/s13555-016-0141-6
- Friedman P., Sabban E.C., Cabo H. Usefulness of dermoscopy in the diagnosis and monitoring treatment of demodicidosis. Dermatol Pract Concept. 2017;7(1):35–38. https://doi.org//10.5826/dpc.0701a06
- Гутова В.П., Ноздрин В.И., Гузев К.С., Ганушкина Л.А. Способ оценки продолжительности жизни клещей Demodex folliculorum in vitro. М., ЗАО «Ретиноиды» 2015;34:62–64 .
- Mumcuoglu K.Y., Akilov O.E. The role of HLA A2 and Cw2 in the pathogenesis of human demodicosis. Dermatology. 2005;210(2):109–114. https://doi.org//10.1159/000082565
- Murillo N., Aubert J., Raoult D. Microbiota of Demodex mites from rosacea patients and controls. Microb Pathog. 2014;71-72:37–40. https://doi.org//10.1016/j.micpath.2014.04.002
- O’Reilly N., Bergin D., Reeves E.P., McElvaney N.G., Kavanagh K. Demodex-associated bacterial proteins induce neutrophil activation. Br J Dermatol. 2012;166:753–760. https://doi.org//10.1111/j.1365-2133.2011.10746.x
- O’Reilly N., Gallagher C., Reddy Katikireddy K., Clynes M., O’Sullivan F., Kavanagh K. Demodex-associated Bacillus proteins induce an aberrant wound healing response in a corneal epithelial cell line: possible implications for corneal ulcer formation in ocular rosacea. Invest Ophthalmol Vis Sci. 2012;53(6):3250-3259. https://doi.org//10.1167/iovs.11-9295
- McMahon F., Banville N., Bergin D.A., Smedman C., Paulie S., Reeves E., Kavanagh K. Activation of neutrophils via IP3 pathway following exposure to Demodex-associated bacterial proteins. Inflammation. 2016;39:425–433. https://doi.org//10.1007/s10753-015-0264-4
- Koller B., Muller-Wiefel A.S., Rupec R., Korting H.C., Ruzicka T. Chitin modulates innate immune responses of keratinocytes. PLoS ONE. 2011;6:1562. https://doi.org//10.1371/journal.pone.0016594
- Рекен М., Шаллер М., Заттлер Э., Бургдорф В. Атлас по дерматологии. М.: Медпресс-информ, 2018; 408 c.
- Akilov O.E., Butov Y.S., Mamcuoglu K.Y. A clinicpathological approach to the classification of human demodicosis. J Dtsch Dermatol Ges. 2005; 3:607–614. https://doi.org//10.1111/j.1610-0387.2005.05725.x
- Cardwell L.A., Alinia H., Moradi Tuchayi S., Feldman S.R. New developments in the treatment of rosacea – role of once-daily ivermectin cream Clin Cosmet Investig Dermatol. 2016; 9: 71–77. https://doi.org//10.2147/CCID.S98091
- Abokwidir M., Feldman S.R. Rosacea Management. Skin Appendage Disord. 2016;2(1-2):26–34. https://doi.org//10.1159/000446215
- Jarmuda S., O’Reilly N., Zaba R., Jakubowicz O., Szkaradkiewicz A., Kavanagh K. Potential role of Demodex mites and bacteria in the induction of rosacea. J Med Microbiol. 2012;61(Pt 11):1504–1510. https://doi.org//10.1099/jmm.0.048090-0
- Nakagawa T., Sasaki M., Fujita K., Nishimoto M., Takaiwa T. Demodex folliculitis on the trunk of a patient with mycosis fungoides // Clin Exp Dermatol. 1996; 21: 148–150. [PubMed: 8759206].
- Gothe R. Demodicosis of dogs — a factorial disease? // Berl Munch TierarztlWochenschr. 1989; 102: 293–297. [PubMed: 2679540].
- Бутов Ю.С., Акилов О.Е. Факторы успешной колонизации клещами Demodex spp. кожи человека // Вестн. последипломн. мед. образ. 2002; 1: 87.
- Бутов Ю.С., Акилов О.Е. Роль иммунных нарушений в патогенезе демодикоза кожи // Рос. журн. кожных и венерич. бол. 2003; № 3, с. 65–68.
- Rufli T., Buchner S. A. T-cell subsets in acne rosacea lesions and the possible role of Demodex folliculorum // Dermatologica. 1984; 169: 1–5.
Печать
Народные средства
Для комбинированного лечения болезней, вызванных железницей, используются не только медикаменты, но и народные средства.
Важно понимать, что они не помогут без комплексного лечения, потому что клещ обладает большой выживаемостью и приспособляемостью.
Народные средства в основном представляют собой лечение травами, они тоже могут иметь противопоказания, поэтому прежде чем применять какое-то лечение, тщательно изучите его действие.
Отвар из полыни
Готовится следующим образом: 2 ст. ложки сухой травы заливается кипятком и варится пять минут, затем настаивается три часа. Средство принимают внутрь.
Оно помогает не только справиться с клещами, но и очистить организм. Каждые сутки нужно готовить свежий отвар. Можно комбинировать его с медом для улучшения вкуса.
Отвар из черной смородины
Рецепт очень прост: 4 ст. ложки сушеных ягод черной смородины кипятят в двух стаканах воды 10 минут, затем настаивают полчаса. Марлю, смоченную в отваре, накладывают на лицо.
Настойка из пижмы
Пижма известна своими противовоспалительными качествами. При демодекозе она снимает воспаление век и блокирует размножение клещей.
Для приготовления настоя взять 1 ст. ложку цветов пижмы, залить стаканом кипятка и настаивать 1,5 часа. Из настоя делают примочки на воспаленные места в течение 1,5 месяцев.
Прополис имеет противобактериальное и противовоспалительное свойство. Поэтому можно перед нанесением акарицидных мазей протирать лицо спиртовым настоем прополиса. Это помогает быстрому заживлению кожи лица.
Мазь из чистотела
Стакан свежих промытых корней чистотела заливают стаканом подсолнечного масла, оставляют на солнце на две недели. Затем процеживают в пузырек из темного стекла и хранят в холодильнике. Перед нанесением на лицо смешивают со сметаной.
Масло чайного дерева
Это средство успешно применяют для лечения демодекоза как сильный природный антисептик. Оно безопасно для человека, но клещи его не переносят.
Масло нормализует деятельность сальных желез, подсушивает кожу, проникает глубоко в поры кожи. Клещи от него погибают. Важно: избегайте попадания масла в глаза!
Лечение
Демодекоз редко протекает как отдельное, самостоятельное заболевание. Чаще паразитирование клещей-железниц в коже лица сопровождает другие кожные болезни: различные формы розацеа, периоральный дерматит, угри и т.д. По-видимому, интенсивное размножение клещей в коже хозяина отражает некие комплексные, системные проблемы организма, и в первую очередь его иммунной системы. Следовательно, сначала необходимо провести лечение основного кожного заболевания, а также организовать комплексное обследование.
Часто при высокой численности клещей-железниц назначают местные акарицидные препараты, действующими веществами которых являются бензилбензоат, пиретроиды.
Одним из первых и немаловажных этапов лечения является проведение санитарно-гигиенических мероприятий в непосредственном окружении больного. Предметы личного пользования (полотенца, наволочки и т. д.) необходимо стирать при температуре воды не ниже 75 °С; заменить перовые подушки подушками с синтетическим наполнителем, использовать Противоаллергенные защитные чехлы, чтобы иметь возможность их стирать. Но такие подушки, как правило, рекомендуется стирать при температуре не выше 40–45 °С, вследствие чего необходимо использовать специальные акарицидные добавки в стирку (например, Акарил, Аллергофф), позволяющие уничтожить клещей при более низкой температуре стирки.