Пищевая аллергия — это состояние, когда организм реагирует на определённую пищу, как на вредное вещество. От пищевой аллергии страдают и дети, и взрослые. Но если у ребёнка аллергия на какой-либо продукт может пройти с возрастом, то у взрослого, к сожалению, остаётся.
Как проявляется пищевая аллергия? Какие продукты исключить из меню для предупреждения аллергической реакции? Как лечить пищевую аллергию? Попробуем ответить на эти и другие вопросы…
Наиболее распространённые аллергены
Продукты, которые чаще всего вызывают пищевую аллергию:
- яйца;
- орехи (фундук, миндаль, арахис и др.);
- рыба;
- цитрусовые (апельсины, мандарины и др.) ;
- ягоды (клубника, земляника и др);
- шоколад;
- молоко;
- бобовые (соя, фасоль, горох и др.).
- пищевые добавки.
Аллергены, которые содержатся в ряде продуктов, могут быть схожими с аллергенами пыльцы растений. Это называется перекрестной аллергией. К примеру, пыльца полыни — перекрестный аллерген для перца, моркови, горчицы, бананов, цитрусовых. Это означает, что у больного поллинозом может возникать и пищевая аллергия.
Аллергия и Энтеросгель
В развитии аллергии ключевым фактором является контакт аллергена (какого-либо вещества в воздухе, пище, одежде и т.д.) с организмом. Соответственно, минимизация или исключение такого контакта предотвращает развитие реакции, что объясняет эффективность Энтеросгеля.
Известно, что кишечник играет важнейшую роль в работе иммунитета. Энтеросгель удаляет аллергены из желудочно-кишечного тракта. Кроме того, Энтеросгель выводит эндотоксины бактерий, способствует регенерации поврежденной слизистой и нормализации кишечной микрофлоры.
Таким образом, восстанавливается работа кишечника и иммунной системы, уменьшаются аллергические проявления. При первых признаках возможной аллергии можно принять Энтеросгель в стандартной дозе. Затем в течение 1-2 недель использовать препарат согласно Инструкции.
Надо знать
Быстрая и бурная реакция организма на пищевой аллерген называется анафилаксией (анафилактическим шоком). Как правило, анафилаксия проявляется спустя 1-2 часа после поступления пищевого аллергена в организм. При ней опухают язык и горло, затрудняется дыхание вплоть до удушья, появляется рвота, снижается артериальное давление, человек теряет сознание. При подозрении на анафилактический шок срочно вызывайте скорую помощь!
В последние годы довольно часто встречается аллергия на продукты питания. Самая острая аллергическая реакция возникает на арахис. Учёные провели исследование, в ходе которого были найдены и исследованы гены, «отвечающие» за пищевую аллергию. В 20% случаев это — именно аллергия на арахис!
Лекарственная аллергия — симптомы и лечение
Аллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев.
Выделяют три группы симптомов лекарственной аллергии:
- проявления, возникающие в первые минуты или в течение часа после введения препарата — острая крапивница, анафилактический шок, бронхоспазм, ангиоотёк;
- аллергические реакции подострого типа, развивающиеся до 24 часов после применения препарата — макулопапулёзная экзантема, лихорадка, тромбоцитопения, агранулоцитоз;
- симптомы, формирующиеся в течение нескольких дней или недель после использования лекарства — сывороточная болезнь, поражение внутренних органов, лимфоаденопатия, васкулит, артралгия.
Наиболее частые проявления лекарственной аллергии:
- крапивница — возникновение на коже тела и лица элементов сыпи от мелких бледно-розовых до крупных пятен ярко розового или даже бордового цвета, занимающих практически всю площадь тела (отличительной особенностью является зуд этих элементов);
- повышение температуры на фоне высыпаний (не всегда);
- отёки лица или век (чаще всего асимметричный);
- поражение верхних дыхательных путей (бронхоспазм).
При лекарственной аллергии возможны нарушения различного характера:
- системные (поражающие весь организм);
- локализованные:
- кожные поражения;
- поражения других органов и систем.[11]
СИСТЕМНЫЕ ПОРАЖЕНИЯ
Анафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена.
Об анафилаксии свидетельствует появление двух и более следующих симптомов:
- распространённая крапивница на коже и/или слизистых, которая сопровождается зудом и/или покраснением, отёком губ, языка или нёбного язычка;
- кашель, чихание, заложенность носа, хрипы в груди, одышка, затруднение дыхания (иногда с шумом и свистом) и, как следствие, гипоксемия (недостаток кислорода в крови);
- резкое падение артериального давления (АД), потеря сознания, паралич сфинктеров;
- изменения со стороны пищеварительной системы — спастические боли в животе и рвота.
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста.
Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше.
Острые тяжёлые распространённые дерматозы:
- Многоформная экссудативная эритема (МЭЭ) — высыпания различной формы, представленные очаговыми покраснениями и «мишеневидными» папулами, которые могут перерасти в везикулы и буллы (пузыри), а также в эрозии. Сыпь, как правило, возникает на коже кистей, стоп, гениталий и слизистых оболочках.
- Синдром Стивенса — Джонсона (ССД) — тяжёлая форма МЭЭ, при которой поражаются не только кожа и слизистые, но и внутренние органы. Площадь аллергических высыпаний на коже занимает не более 10%. Сопровождается лихорадкой и недомоганием.
- Токсический эпидермальный некролиз (синдром Лайелла) — тяжёлая аллергическая реакция, угрожающая жизни, проявляющаяся распространённым поражением кожного и слизистого покрова (более 30% поверхности), шелушением кожи, тяжёлой интоксикацией и нарушениями функционирования всех органов. Зачастую этому состоянию предшествует МЭЭ и ССД.[2]
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела).
Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии «бабочки» на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель.
Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов.
Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.
КОЖНЫЕ ПОРАЖЕНИЯ
Макулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты.
Крапивница — единичные или множественные волдыри различного размера и локализации, способные сливаться и сопровождаться ангиоотёком. Как правило, сыпь исчезает бесследно. Провоцирующие препараты: НПВС, ингибиторы АПФ, рентгеноконтрастные (йодосодержащие) вещества, витамины группы В, наркотические анальгетики, сульфаниламиды, пенициллины и другие антибиотики.
Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики.
Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины.
Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения).
Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМ
Помимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
- поражения органов дыхания — ринит, бронхоспазм, воспаление лёгкого и образование в нём эозинофильного инфильтрата (синдром Леффлера) — по причине аллергии на пиразолоны, карбамазепин, ацетилсалициловую кислоту и другие НПВС, ингибиторы АПФ, β-блокаторы, пенициллины и сульфаниламиды;
- поражения системы кроветворения — гемолитическая анемия и тромбоцитопения — в ответ на приём стрептомицина, хинидина, рифампицина, пенициллина, ибупрофена и прочих сульфаниламидов, производных сульфанилмочевины, тиазидных диуретиков и соли золота;
- поражение органов кровообращения — миокардит (встречается крайне редко) — при приёме сульфаниламида, пенициллина и метилдопы;
- поражения ЖКТ и гепатобилиарной системы — гастроэнтероколит, холестаз, острый гепатит, хронический гепатит (редко) — при приёме пиразолонов, сульфасалазина, карбамазепина, аллопуринола, сульфаниламидов, галотана, изониазида и фенитоина;
- поражения мочевыделительной системы (встречаются крайне редко) — острый интерстициальный нефрит и гломерулонефрит — следствие реакции организма на соли золота, НПВС, героин, каптоприл, сульфаниламиды, пеницилламин, пенициллины и другие β-лактамы, рифампицин, ципрофлоксацин и аллопуринол;
- поражения нервной системы — периферические невриты — реакция на соли золота и сульфаниламиды.
Какой привет, такой и ответ
Аллергический ответ, на какой-либо компонент пищи зависит от нашей иммунной системы и наследственной предрасположенности. Клетки иммунитета вырабатывают антитела в ответ на внедрение аллергена в организм.
Причины развития аллергии могут быть связаны с действием негативных факторов (например, загрязнение атмосферы выхлопными газами или отходами производства). Пищевая аллергия на определённые продукты может быть следствием проблем в раннем детстве. Например, ранний отказ от грудного вскармливания, неправильное введение прикорма, кормление продуктами с избыточным содержанием красителей, консервантов и прочей «химии». Ещё хуже, если кормящая грудью мать не ведёт пищевой дневник — в таком случае разобраться, что именно вызвало аллергию у ребенка, в разы труднее. В итоге у ребёнка появляется диатез — аллергия на лице, коже шеи, конечностей.
Интересный факт
После многолетних наблюдений японские педиатры установили: первенцы чаше страдают от аллергии, чем младшие дети. Увы, пока этому феномену нет научного объяснения.
Большинство врачей-иммунологов уверены в том, что аллергия — это «ошибочная» реакция организма на безвредные для других людей вещества. Некоторые придерживаются кардинально противоположной теории, утверждая, что именно аллергия защищает организм от чужеродных веществ, например, ксенобиотиков. Согласно данной теории, в процессе эволюции аллергические реакции развивались в ответ на появление большого количества новых веществ в окружающем человека мире. Возможно, таким образом при аллергии на пыльцу растений организм предупреждает своего владельца об их ядовитости?
С этой позиции аллергические реакции даже приносят пользу организму — человек избегает контакта с аллергенами в дальнейшем и уменьшает их вредное влияние на здоровье. Не стоит забывать, что грань между пользой и вредом подчас очень тонка. Употребляя вредные для себя вещества и таким образом провоцируя признаки пищевой аллергии, можно довести организм до анафилактического шока!
Однако…
Британские учёные выяснили, что для 20% их соотечественников пищевая аллергия — всего лишь выдумка, оправдывающая лень, лишний вес, сыпь на теле, нежелание правильно питаться или заниматься спортом. На самом деле всего у 2% из них имеет место аллергия на пищевые продукты (код по МКБ 10 — T78.1).
Солнечная аллергия
Зуд, покраснение, узелки или волдыри на теле через несколько часов после пребывания на солнце – аллергия или проявление полиморфного фотодерматоза.
Самой распространенной формой солнечной аллергии является полиморфный фотодерматоз.
Более 20% населения земного шара страдают от данной проблемы.
Чаще аллергии подвержены женщины и дети (еще чаще, люди со светлым типом кожи).
Точные причины возникновения солнечной аллергии на теле не ясны.
Известно только, что УФ является спусковым механизмом и рассматривается в качестве триггера.
Другая теория заключается в том, что при солнечном свете в коже образуются агрессивные кислородные соединения (свободные радикалы), являющиеся причиной солнечной аллергии.
Они могут повредить эпителиальные клетки и увеличить риск развития рака кожи.
Эти же радикалы могут активировать иммунную систему и привести к симптомам полиморфного фотодерматоза.
Однако данное предположение до сих пор научно не доказано.
Классическая аллергия на теле у взрослого и у ребенка проявляется следующей клиникой и симптомами солнечной аллергии:
- Кожа начинает зудеть, появляется ощущение жжения.
- Кожный покров меняет цвет, наблюдается образование красных пятен (покраснение кожи).
- Появляются волдыри, узелки, папулезные образования. Кожа может набухать в ходе выраженного воспалительного процесса.
В большинстве случаев симптомы аллергии на солнце возникают, когда кожа не подвергается воздействию солнечного света в течение длительного времени.
Поэтому весной, а также в сезон пляжей солнечная аллергия больше всего распространена.
Виды пищевой аллергии
По времени и характеру различают следующие формы проявления пищевой аллергии:
- Внезапная — при употреблении продукта, который раньше не вызывал аллергическую реакцию, вдруг появляются онемение во рту, аллергия на лице (в виде покраснения кожи), заложенность носа, отёчность языка;
- Постоянная пищевая аллергия у взрослых, симптомы и лечение которой мы рассмотрим чуть позже. Такая реакция возникает постоянно в ответ на употребление запрещённых продуктов и при несоблюдении диеты требует регулярной терапии;
- Скрытая — реакция возникает не сразу, а по мере накопления антител на определённые аллергены.
- Выраженная пищевая аллергия. Симптомы возникают незамедлительно в ответ на употребление продукта — аллергена.
Факторы риска пищевой аллергии у взрослых
Симптомы и лечение аллергии зависят от таких факторов, как:
- природа аллергена;
- возраст человека при первом контакте с аллергеном;
- другие аллергические реакции (например, поллиноз, контактная аллергия);
- заболевания органов пищеварения;
- тип контакта с аллергеном (первый или повторный);
- состояние микрофлоры кишечника.
Скрытая опасность
Если вы страдаете аллергией на рыбу, ни в коем разе не облизывайте почтовые марки, отправляя корреспонденцию! Дело в том, что обратная сторона марки покрыта клеем, который изготавливается из рыбьих костей. Лизнули, наклеили и пожалуйста — пищевая аллергия, аллергия на лице, туловище, конечностях.
Пищевая аллергическая реакция
Сегодня выделяют следующие виды аллергии, которые сопровождаются различными клиническими признаками на теле.
Пищевая аллергия на теле является иммунологически опосредованной (тип I / III) реакцией на аллергены, которые поступают в организм через продукты питания.
Наиболее частыми триггерами являются коровье молоко, рыба, орехи, куриные яйца, какао, пищевые красители, добавляемые в сладости.
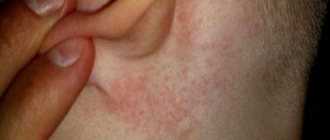
Симптоматика пищевой аллергии может различаться, но чаще всего проявляется высыпаниями, красными пятнами, крапивницей и зудом кожных покровов (на лице и теле).
В большинстве случаев, пищевая аллергия сопровождается развитием крапивницы (уртикария).
Крапивница (уртикария) — заболевание кожи, основной особенностью которого является зуд и развитие высыпаний на поверхности кожного покрова.
Триггеры агрессивной кожной реакции могут быть многообразными.
Развитию аллергической крапивницы подвержены все люди, независимо от расы и возрастной категории.
В большинстве случаев наблюдается острая спонтанная крапивница, которая возникает совершенно внезапно и исчезает через несколько дней.
Ускорить процесс выздоровления помогут антигистаминные препараты и сорбенты для кишечника.
Если симптомы аллергии на теле продолжаются дольше шести недель, следует говорить о хронической уртикарии.
Распознать крапивницу можно по следующим симптомам:
- Проявляется в виде ярко-розовых пятен, диаметром до 2 см, иногда больше. Пятна не имеют четкой формы, могут сливаться в более крупные очаги.
- Локализация пятен может меняться, мигрируя от одного участка кожного покрова к другому. Также аллергия может распространяться по всему телу, как у взрослого, так и у детей.
- Возникает резко, спустя несколько минут или час после контакта с аллергеном, также внезапно может исчезать.
Если речь идет крапивнице хронического типа, то кожные проявления реакции дополняются ухудшением общего самочувствия, лихорадкой, признаками астмы.
Достаточно редко может возникать внезапное и болезненное опухание более глубоких слоев кожи (нижняя дерма и подкожный слой), называемое ангиодистрофией.
Такая аллергия может вызвать отеки и зуд всего тела.
Пару слов о братьях наших меньших
Оказывается, животные также страдают от пищевых аллергенов. Например, пищевая аллергия у кошек возникает независимо от пола, породы и возраста. Основные признаки — кожный зуд, выпадение клоков шерсти, расчёсы на коже.
Чаще всего пищевая аллергия у кошек возникает на сою, клейковину, морепродукты, говядину, молочные продукты, баранину.
Ничем не отличается по своим проявлениям пищевая аллергия у собак породистых, от пищевой аллергии у собак – «дворняг»:
- зуд, прыщи на коже головы, живота, лап;
- выделения из глаз, носа, ушей.
Но вернёмся обратно к представителям вида Homo Sapiens, или, проще говоря, к людям.
Как проявляются симптомы пищевой аллергии у взрослых?
Чаще незамедлительный ответ организма возникает сразу после употребления продукта — аллергена. Иногда (хотя и реже) симптомы проявляются спустя несколько часов или суток.
Как выглядит пищевая аллергия:
- онемение и отёчность языка, губ и слизистой рта;
- зуд кожи и слизистой ротовой полости;
- затруднение глотания;
- прыщи на коже;
- прозрачные выделения из носа;
- тошнота, рвота;
- аллергия на лице в виде покраснения;
- чихание, сухой кашель;
- колики в животе,
- диарея (понос).
От каких факторов зависит пищевая аллергия у взрослых? Симптомы и лечение болезни зависят от и сопутствующих заболеваний. К примеру, учёные доказали прямую связь между пищевой аллергией и… сахарным диабетом. Оказывается, пищевая аллергия провоцирует воспаление в поджелудочной железе и устойчивость тканей к инсулину.
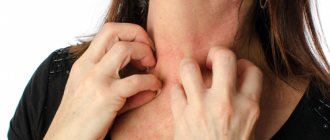
Возможные причины зуда кожи тела: к какому врачу обращаться
Кожный зуд – неприятное ощущение, сопровождающееся потребностью в механическом раздражении кожи, то есть вызывает постоянное желание почесать беспокоящее место. Виды зуда кожи зависят от причин, его спровоцировавших. Зуд является симптомом различных заболеваний, расстройств и состояний. Он может быть результатом инфекции, воспаления, аллергии, укусов насекомых, возникать во время нормального процесса заживления ран. Зуд существенно влияет на общее состояние и качество жизни пациентов. Он вызывает бессонницу, в тяжелых случаях приводит к депрессии.
А что же дети?
Пищевая аллергия у ребёнка — серьёзная проблема. Поэтому главная задача родителей — скорейшее выявление продукта, вызывающего аллергию, и исключение его из рациона малыша. Пищевая аллергия у грудничка, как и пищевая аллергия у ребёнка 2 года и старше, проявляется различными высыпаниями: узелками, пузырьками, розовыми или красными пятнами. Располагается аллергия на лице, шее, коже разгибательных поверхностей суставов, туловище, ягодицах, беспокоит кожный зуд. Малыш плохо ест, спит, становится капризным и беспокойным.
Кстати, утверждение о том, что у ребёнка может быть аллергия на молоко матери — не более, чем миф! Скорее всего, организм малыша реагирует на аллергены, попавшие в материнское молоко вместе с питанием: возможно, мама накануне ела яйцо, рыбу, шоколад или арахис…
Маскироваться под симптомы пищевой аллергии у детей могут и различные врождённые болезни, связанные с нарушением обмена веществ, например, фенилкетонурия. При таких заболеваниях организм не способен усваивать определённые вещества — белки, углеводы и т.д. Установить диагноз можно благодаря ряду биохимических и генетических исследований.
Причины кожного зуда
Зуд волосистой части головы
Вызывается заболеваниями волос и кожи головы. Сопровождается ощущением стянутости кожи, чешуйчатым слущиванием эпидермиса (перхотью), повышенной жирностью волос, избыточной выработкой кожного сала, ломкостью, иногда – выпадением волос. Зуд кожи головы может провоцироваться неправильно подобранными средствами для ухода и стайлинга (шампунем, кондиционером, лаком для волос). К числу наиболее частых патологических причин кожного зуда головы относятся:
- патология сальных желез: перхоть, себорея (жирная, сухая, смешанная);
- паразитарные заболевания: головной педикулез, демодекоз, укусы блох, клопов;
- микозы: фавус, трихофития, микроспория;
- аномалии стержней волос: идиопатическая трихоклазия, узловатые волосы;
- аутоиммунные патологии: псориаз, СКВ, склеродермия;
- другие дерматозы: красный волосяной отрубевидный лишай (болезнь Девержи), аллергический дерматит кожи головы;
- общие заболевания: гиповитаминоз А, интоксикации тяжелыми металлами, гипотиреоз.
Кожный зуд
Зуд тела
Причинами кожного зуда могут выступать дерматологические и системные заболевания. В некоторых случаях зуд тела бывает обусловлен элементарным несоблюдением личной гигиены: редким приемом ванны или душа, ношением грязной одежды. С другой стороны, зуд кожи может возникать при инфекционных и паразитарных дерматозах, заразных для окружающих. Зудящие дерматозы нередко встречаются у пожилых людей (сенильный зуд) и беременных. Дерматологические заболевания, наиболее часто становящиеся причиной зуда кожи, включают:
- воспалительные поражения: потница, себорейный дерматит, экзема, красный плоский лишай, угревая сыпь;
- инфекции кожи: герпес, пиодермии, фолликулит, дерматофития;
- акариазы и энтомозы: чесотка, демодекоз, педикулез, инсектная аллергия;
- хронические аутоиммунные дерматозы: псориаз, дерматомиозит, герпетиформный дерматит Дюринга, пемфигоид, вульгарная пузырчатка;
- аллергодерматозы: крапивница, пруриго, аллергический контактный дерматит, нейродермит;
- генодерматозы: ихтиоз, болезнь Дарье, болезнь Хейли-Хейли;
- опухоли кожи: лейкемиды, синдром Сезари, грибовидный микоз и другие Т-клеточные лимфомы кожи.
Зуд всего тела может являться побочным эффектом приема некоторых ЛС: ингибиторов АПФ, противоподагрических, антиаритмических, гормональных препаратов, опоидов. Системные заболевания, протекающие с хроническим кожным зудом:
- эндокринопатии: СД, гипотиреоз, тиреотоксикоз;
- болезни гепатобилиарной системы и почек: холестаз, цирроз печени, хронические гепатиты, ХПН;
- инфекции: ВИЧ, гельминтозы;
- гематологические заболевания: мастоцитоз, лейкоз, полицитемия, миеломная болезнь, лимфогранулематоз;
- психические расстройства: ОКР, депрессия, дерматозойный бред.
Зуд в области глаз
Веки могу чесаться при любых перечисленных кожных, инфекционных и общесоматических патологиях. Однако чаще причинами зуда в глазах становятся офтальмологические заболевания и зрительное перенапряжение. В зоне риска развития подобной проблемы находятся люди, использующие контактные линзы, работающие в контакте с пылью и химическими веществами без должной защиты глаз, пациенты с аллергией и иммунодефицитами. Причины зуда глаз:
- травмы: инородные тела, ожоги, механические повреждения;
- воспалительные заболевания: блефарит, конъюнктивит, мейбомит, ячмень, кератит;
- паразитарные поражения: демодекоз, дирофиляриоз;
- аллергия: дерматит век, поллиноз;
- другие глазные болезни: синдром сухого глаза, компьютерный зрительный синдром, глаукома, катаракта.
Пищевая аллергия: диагностика
Диагноз «пищевая аллергия» ставится врачом на основании опроса пациента или его родственников (связь симптомов пищевой аллергии с употреблением определённого продукта), осмотра и данных лабораторного обследования.
Проводятся кожные пробы. Небольшое количество жидкости, которая содержит аллерген, наносится на кожу, после чего на ней делается маленький укол или надрез. Если в месте укола кожа набухает, как после укуса комара, это говорит об аллергической реакции, а размер высыпания говорит о силе реакции. Кроме того, проводятся иммунологические анализы на пищевую аллергию и специальные тесты.
Холодовая аллергия
Холодовая крапивница является редким заболеванием, которое встречается примерно в 2-3% случаев.
Реакция вызвана охлаждением кожи или слизистых оболочек при контакте с воздухом, водой, холодными предметами или замороженными продуктами.
Холодовая крапивница проявляется быстро.
Сопровождается прогрессирующим зудом, эритемой (покраснением) и отеком кожи после контакта с охлажденными веществами.
Иногда, в качестве первого симптома выступает жжение кожных покровов.
Клинические признаки возникают в основном в местах, которые были подвержены холоду.
Но иногда могут распространяться по всему телу.
Симптомы обычно исчезают сами по себе через несколько часов или несколько дней.
Аллергия на холод с типичными симптомами на теле проявляется в ходе воздействия следующих факторов:
- Низкая температура воздуха, холодный ветер, дождь.
- Пребывание в прохладной воде или ходьба босыми ногами по холодному полу.
- Употребление холодных напитков, еды.
Диагноз холодовая крапивница ставится на основании результатов анамнеза и диагностики.
Для подтверждения реакции проводится тест и использованием кубика льда.
Тест проводится путем помещения льда, завернутого в полиэтиленовый пакет на предплечье, на 5-20 минут.
Тест считается положительным, когда наблюдается развитие симптоматики в течение 15 минут после начала или окончания тестирования.
Стоит отметить, что около 20% людей с холодовой крапивницей имеют отрицательный тест на кубик льда.
Как вылечить пищевую аллергию?
Лечение пищевой аллергии направлено на уменьшение симптомов аллергической реакции, выведение аллергена из организма и восстановление микрофлоры кишечника. Ускоряет выведение токсичных продуктов аллергической реакции приём сорбентов — чаще всего это привычный нам Энтеросгель.
Кроме того, назначаются антигистаминные препараты, а при тяжёлой форме аллергии — глюкокортикоидные гормоны.
После выявления причины аллергии назначается строгая гипоаллергенная диета.
Диета при пищевой аллергии предполагает полный отказ от продуктов, содержащих аллерген, а также копчёностей, маринадов и спиртных напитков. Продукты употребляются в отварном или тушёном виде. Что тогда можно ребёнку и взрослому? Запеканки, овощные супы, каши, несладкий чай, сухари, травяные отвары.
Это интересно
А вы знали, что аллергия боится кисломолочных продуктов? По утверждению таиландских учёных, лучшая профилактика аллергии — стакана кефира раз в день.
- Хорошо помогает от аллергии сорбент Энтеросгель: как уже говорилось выше, препарат безопасно связывает и выводит из организма аллергены, токсины и прочие вредные соединения, благодаря своей уникальной форме не затрагивая полезные вещества и микроэлементы;
- Взрослым таблетки от пищевой аллергии подбирает лечащий врач с учётом симптомов, сопутствующих заболеваний и формы аллергии, поэтому не стоит заниматься самолечением. Эффективными препаратами считаются антигистаминные средства продлённого действия;
- Защищают кишечник и восстанавливают микрофлору препараты-пробиотики;
- При тяжёлых формах пищевой аллергии, например, отёке Квинке, назначаются гормональные препараты.
Лечение пищевой аллергии у взрослых народными средствами
Для уменьшения признаков аллергической реакции подойдут отвары лекарственных трав: ромашки, крапивы, календулы. От кожного зуда помогут ванны с чередой, ромашкой, отваром овса.
Эффективное лечение пищевой аллергии у взрослых предлагает специфическая иммунотерапия: метод основан на регулярном введении небольших доз аллергена с целью снижения восприимчивости к этому веществу. В среднем лечение продолжается от трёх до пяти лет, зато после курса лечения организм перестаёт бурно реагировать на раздражитель, а человек избавляется от аллергии.
Лечение пищевой аллергии у детей
Зайдите на любой форум, посвящённый пищевой аллергии — там всегда живо обсуждаются симптомы пищевой аллергии у детей, методы лечения и профилактики… Но что говорят врачи?
Строгое соблюдение диеты и правильный уход за ребёнком позволят забыть, что такое пищевая аллергия. Комаровский считает, что первым делом необходимо избавиться от аллергенов, попавших в кровь, обеспечить регулярное опорожнение кишечника и удалить аллергены. Энтеросгель эффективно препятствует всасыванию «вредностей» и выводит их из организма. Кроме того, врач не рекомендует перегружать ребёнка едой.
Профилактика
Главной задачей пациента является полное исключение опасных продуктов из своего меню! При таком разумном подходе риск алиментарной (пищевой) аллергии сведётся к минимуму.
Врачи рекомендуют вести пищевой дневник, с помощью котрого легче обнаружить «врага». В него родители должны записывать всё, что съедает за день их чадо, или всё, что ела кормящая мама. Одновременно с продуктами в дневнике отмечается состояние малыша.
Большущей ошибкой будет отказ от грудного вскармливания из-за алиментарной аллергии у ребёнка — ведь уникальные свойства материнского молока позволят быстрее справиться с проблемой. А вот кормящей матери надо придерживаться строгой диеты, избегая продуктов из «аллергенного списка».
Кроме того, нелишним будет укрепление иммунитета, предупреждение дисбактериоза, своевременное лечение обострений хронических заболеваний или острых вирусных инфекций.
Не стоит забывать, что аллергия на пищевые продукты часто бывает «родом из детства». Например, пищевая аллергия у ребёнка 2 года, может со временем проявить себя в более взрослом возрасте отёком Квинке.
Спиртные напитки усугубляют симптомы пищевой аллергии у взрослых, поэтому от алкоголя желательно отказаться.
Важно знать!
- благодаря комплексному лечению пищевой аллергии наступает быстрое выздоровление;
- в дальнейшем пациент должен избегать пищи, которая вызывает у него аллергическую реакцию;
- если у вашего ребёнка есть пищевая аллергия, обязательно предупредите об этом работников дошкольного учреждения или школы, по возможности — документально зафиксируйте этот факт;
- позаботьтесь о том, чтобы ребёнок носил специальный браслет с информацией об аллергии;
- если у Вашего ребёнка раньше уже была острая аллергическая реакция, при Вас всегда должна быть аптечка с антигистаминным препаратом и эпинефрином (адреналином). При первых признаках острой реакции необходимо дать ребёнку эти лекарства и вызывать скорую помощь.
Будьте здоровы!
Лечение
Помощь до постановки диагноза
Если жжение вызвано легким ожогом кожи (только покраснение, без пузырей), с ним можно справиться при помощи спреев с декспантенолом. Лекарства быстро снимают симптомы, успокаивают кожу и способствуют ее заживлению. При сильных ожогах, появлении высыпаний или других симптомов следует обратиться к врачу. Для быстрого купирования жгучих ощущений специалисты назначают гели и спреи с успокаивающим и охлаждающим эффектом.
Консервативная терапия
Терапия определяется основным заболеванием. Зачастую жжение кожи обусловлено дерматологическими патологиями, для устранения которых практикуется комплексный подход. При нетяжелом течении болезни достаточно местных средств: примочек и влажно-высыхающих повязок при мокнутии, мазей и жирных кремов — при шелушении. Используют лекарства с антисептиками и антибиотиками, топическими стероидами, антимикотиками.
При аллергических дерматозах назначается системная дезинтоксикационная терапия: антигистаминные препараты, седативные средства, методы экстракорпоральной гемокоррекции. Для лечения распространенных микозов рекомендованы противогрибковые препараты в таблетках. Опоясывающий герпес требует внутривенного введения или перорального приема ацикловира.
В комплексной лечебной схеме эффективны методы физиотерапии. Для ликвидации высыпаний, ускорения заживления кожи и стимуляции иммунной защиты назначают лазеротерапию, магнитотерапию, озонотерапию. В фазе ремиссии хронических дерматозов применяют облучение кожи ультрафиолетом, грязелечение. При сенестопатиях больным требуется помощь психиатра.