С проблемой возникновения комедонов на коже лица и тела сталкивается 85% населения, причем не только в момент подростковой гормональной перестройки. Обладатели жирной кожи всю жизнь вынуждены справляться с данной проблемой любыми доступными способами. В нашей статье мы расскажем, что такое комедоны, почему они появляются и как от них избавиться.
Что такое комедоны и какими они бывают
Клетки эпидермиса постоянно обновляются в течение жизни человека. И при нормальном протекании данного процесса ороговевшие клетки слущиваются самостоятельно, а сальные протоки выполняют функцию выделения кожного сала (себума). Себум образует гидролипидную защитную пленку на поверхности кожи.
Однако в некоторых случаях омертвевшие клетки не удаляются самостоятельно, а образуют ороговевший слой, который забивает сальные протоки. Кожное сало также может становиться более густым по разным причинам, в том числе из-за заполненности токсинами. Из-за подкожной пробки в сальной железе образуется капсула, в которой создается идеальная среда для развития бактерий. Все это приводит к возникновению воспалений, которые и называются комедонами.
Рассмотрим основные виды комедонов
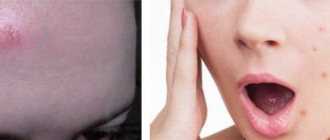
Открытые комедоны – это так называемые черные точки. Они представляют собой закупоренные окисленным кожным салом и ороговевшими клетками поры с частицами меланина. Из-за этого они имеют темный оттенок и плотную структуру.
Закрытые комедоны – это небольшие подкожные узелки белого оттенка. Они образуются при закупорке сальных протоков отмершими клетками кожи и себумом. В отличие от черных точек, у закрытых комедонов пробка образуется подкожно, и проток не имеет выхода наружу. Папулы довольно часто воспаляются, также вызывают болевые ощущения, вокруг них появляется красноватый оттенок.
Оба типа комедонов портят внешний вид, образуют неровности, пигментные пятна, углубления (как последствие), а неправильное лечение и удаление могут вызвать появление новых очагов.
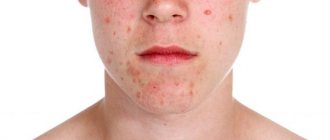
Множество комедонов образуют акне – болезнь кожных высыпаний.
Важно не путать закрытые комедоны с милиумами (эпидермальными кистозными образованиями), аденомой сальных желез (доброкачественными кожными образованиями, характерными для зрелого возраста) и аллергической сыпью. Избавление от этих видов кожных заболеваний возможно только в условиях косметологического кабинета, под наблюдением врача.
Патогенез
Комедоны возникают в результате избыточного синтеза кожного сала и нарушения процесса кератинизации — формирования и отшелушивания клеток рогового слоя кожи. В результате в области устья волосяных фолликулов образуются характерные пробки, которые их заполняют. Таким образом себум теряет возможность выйти из фолликула и начинает в нем скапливаться, образуя кисты.
Нарушается и выведение токсинов через поры кожи. Они взаимодействуют с кожным салом, образуя густую, клееобразную массу. Смесь токсинов, себума, частично выходящих из суженого устья фолликула, а также кожных бактерий и пыли под действием кислорода становится темной. Это проявляется образованием на коже черных точек. При полном перекрытии устья фолликул сильно увеличивается в объеме, что приводит к формированию белого узелка.
Открытые комедоны на спине и акне на лице. Фото: Chinese Medical Journal / Open-i (CC BY-NC-SA 3.0) и Roshu Bangal / Wikipedia (CC BY-SA 4.0)
Что является причиной возникновения комедонов
На самом деле причин образования комедонов множество, и для борьбы с ними нужен комплексный подход. Поэтому необходимо исключать все возможные провоцирующие факторы, менять образ жизни, нацеливаться на постоянную поддержку своего здоровья. Улучшить ситуацию безусловно можно, но нужно понимать, что у внешнего проявления проблемы всегда есть внутренние причины, которые следует изучить и ликвидировать, а это процесс небыстрый и системный.
Итак, назовем основные причины появления комедонов:
- гормональный сбой (возрастные изменения, беременность или нарушение работы желез);
- генетическая предрасположенность;
- неправильное питание;
- несоблюдение гигиены;
- плохая экологическая обстановка;
- длительный стресс;
- недостаток сна;
- неверно подобранные косметические средства (что приводит к аллергии или закупорке пор);
- вредные привычки;
- неправильное питание и нарушение питьевого режима (что приводит к нарушению пищеварения).
Альтернативная терапия
В борьбе с комедонами, в особенности на фоне акне, эффективным дополнением к основному лечению могут быть следующие натуральные средства³:
Масло чайного дерева. Гели, содержащие не менее 5% масла чайного дерева, могут быть такими же эффективными, как лосьоны на основе перекиси бензоила. Возможные побочные эффекты включают незначительный зуд, жжение, покраснение и сухость кожи.
Пивные дрожжи. При приеме внутрь штамм пивных дрожжей под названием Hansen CBS может помочь уменьшить прыщи. Распространенным побочным эффектом является повышенное газообразование в кишечнике (метеоризм).
Стадии появления комедонов
- Себум накапливается в волосяном фолликуле и застревает в протоке в том числе из-за плотного ороговевшего слоя клеток (гиперкератоза).
- Выход токсинов из глубоких слоев дермы затрудняется.
- Кожное сало загустевает и наполняется токсинами и бактериями.
- Проток расширяется под давлением скопившихся в нем вредных веществ.
- Далее стадии развития различаются в зависимости от того, появляется ли открытый или закрытый комедон:
- Либо на поверхности кожи образуется темная пробка, когда кожное сало окисляется, и проступает мелатонин (пигмент).
- Либо папула остается под кожей, вызывает внутреннее воспаление и со временем прорывается наружу (закрытый комедон).
Диагностика
Опытному дерматологу достаточно внешнего осмотра кожи пациента, чтобы сразу поставить верный диагноз. Уточнить механизм развития заболевания и наличие патологий внутренних органов позволяют специализированные методы лабораторных исследований: анализ крови на предмет гормонального баланса и внутренних инфекций, томография органов ЖКТ и печени. Возможно назначение дополнительных мероприятий в рамках стандартного обследования, если в анамнезе пациента имеются серьезные заболевания внутренних органов.
Как избавиться от закрытых комедонов на лице
Для полного избавления от комедонов необходимо принимать комплексные меры: обратиться к дерматологу или врачу-косметологу, а также соблюдать все предписания в домашних условиях.
Итак, на дому необходимо:
- делать лечебные маски, содержащие в составе голубую глину, а также легкие пилинги и скрабы для домашнего использования;
- включить в меню антиоксиданты: свежие фрукты и ягоды, шпинат, салатные листья, зеленый чай, — это поможет вывести токсины из организма;
- применять косметику, содержащую кератолитики.
Кератолоитики необходимы для истончения ороговевшего слоя кожи, из-за которого риск возникновения комедонов увеличивается. Среди них:
- салициловая кислота 2-4% (с большим процентом содержания кислоты косметические средства подходят для кожи спины, шеи и т.п.);
- фруктовые кислоты AHA (или гидроксикислоты), т.к. они окисляют PH кожного сала, что препятствует размножению бактерий;
- ретинол (в том числе в пилингах) – как правило, назначается для наружного применения на длительный период, до полугода, с постепенным увеличением количества препарата и частоты нанесения. Подходит для лечения акне и множественных комедонов. Системные ретиноиды внутрь назначаются врачом при необходимости.
Применение кератолитиков оказывает комплексное воздействие на эпидермис: очищающее, смягчающее, антисептическое, осветляющее, стимулирующее удаление ороговевшего слоя, вскрытие комедонов и обновление клеток.
Однако их использование также и истончает кожу, делает ее более чувствительной, незащищенной, в том числе от солнца. Подходящее в каждой клинической ситуации средство и длительность его применения выбирает врач-косметолог. Он же предложит оптимальный солнцезащитный крем и расскажет о других методах протекции кожи.
Рассмотрим варианты решений и лечебных процедур, которые может предложить современная профессиональная косметология
Почему именно ретинол?
Ретиноиды – группа препаратов на основе витамина А, представлена ретинолом и его производными.
Глобальный альянс дерматологов-косметологов на основе многолетних исследований, клинических наблюдениях и лечении пациентов с проблемной кожей пришел к выводу, что
Ретиноиды — субстанция N1 в терапии акне.
Российские специалисты относят ретиноиды к препаратам 1-ой линии при лечении проблемной кожи с акне.
Под понятием «1-я линия» имеется ввиду – именно они признаны самыми эффективными и с их назначения и стоит начинать терапию.
Одна из основных задач лечения акне – это не просто купировать процесс и избавиться от прыщей, важно не допустить появление рубцовых изменений. Ведь избавиться от рубцов практически невозможно!
Для детального понимания на основании каких причин Глобальный альянс дерматологов-косметологов вынес такое заключение, начнём разбор с перечисления точек приложения работы ретинола при акне.
Лечебная процедура на аппарате М22
Принцип лечения основывается на направленном действии световых лучей в диапазоне 311 нм. Процедура фототерапии абсолютно безболезненна и безопасна, и при этом весьма эффективна. После нее не требуется период длительного восстановления. Дополнительные преимущества состоят в том, что на один сеанс требуется всего около 30 минут, и воздействие оказывается точечно лишь на проблемные зоны.
Помимо лечения комедонов и акне, происходит также фотоомоложение, лечение пигментации, лифтинг, а также оказывается антисептическое действие. На аппарате устанавливаются необходимые параметры: длина волн и глубина воздействия, интенсивность излучения, интервалы между вспышками и их продолжительность. Перед процедурой косметолог очищает кожу, наносит проводящий гель и защищает глаза себе и пациенту специальными очками.
Аппаратная процедура М22 рекомендуется не только для лечения, но и для профилактики акне.
Другие проявления комедональной формы акне
Закрытые комедоны крупного размера (свыше 3 мм), которые локализуются в области щек и над суставами, называют микрокистами или макрокомедонами. Они доставляют не только эстетические неудобства, но и при определенных условиях могут трансформироваться в более тяжелые формы угревой болезни.32
Мелкие множественные комедоны закрытого типа могут локализоваться группами. При касании кожи рукой хорошо ощущается шероховатость. Обычно наружное лечение акне этого вида дополняется приемом системных препаратов.32
Химический пилинг
Как упоминалось выше, легкие пилинги можно проводить и дома, однако более интенсивные и, безусловно, эффективные химические пилинги можно проводить только в стенах косметологической клиники под строгим контролем врача-косметолога во избежание кожных ожогов. Химический пилинг отшелушивает отмершие клетки кожи, сужает поры, оказывает антисептическое и осветляющее действие.
Рассмотрим наиболее популярные виды химических пилингов.
Молочный пилинг подойдет для очень чувствительной кожи. Его можно делать в любое время года. Молочная кислота содержится в солениях и продуктах молочнокислого брожения. Помимо нее в состав входят мочевина и комплекс аминокислот. Такой пилинг бережно отшелушивает и одновременно увлажняет кожу, а также стимулирует рост новых клеток,
Миндальный может быть на гелевой или водно-спиртовой основе, а также может содержать в составе не только основной компонент (миндальную кислоту), но и другие виды кислот. Применяется для улучшения качества кожи, регуляции выработки себума, уменьшения появления морщин и пигментных пятен.
Азелаиновый пилинг нормализует кератинизацию в протоках фолликул и выработку себума, оказывает отшелушивающий, антибактериальный и противовоспалительный эффект. В его составе нонандиовая, 1.7-гептанндикарбоновая кислота, которая содержится в пшенице, ячмене, сирени и прочих растениях.
Гликолевый и салициловый пилинги (AHA и BHA) нередко проводятся одновременно. Они в тандеме оказывают максимальное терапевтическое действие: не только вызывают отмирание старых клеток, вызывают их слущивание, но и стимулируют выработку естественного коллагена, а также регенерацию кожи. Они также обесцвечивают пигментные пятна и постакне, улучшают обменные процессы.
Как избежать появления комедонов
- соблюдать гигиену, в том числе регулярно менять полотенца для лица и постельное белье;
- избежать прикосновения к лицу руками;
- нормализовать питание (избегать сладких, жирных, мучных, жареных продуктов и фастфуда), соблюдать питьевой режим, принимать витамины;
- соблюдать режим сна и стараться избегать переутомлений и стрессов;
- не пренебрегать физической активностью – это способствует ускорению обменных процессов, насыщению клеток кислородом и выведению токсинов;
- отказаться от вредных привычек;
- применять препараты и лечебные средства, которые пропишет врач-косметолог;
- следить за гормональным фоном и избегать любых его изменений;
- избегать длительного нахождения на открытом солнце;
- не заниматься самолечением и не применять бездоказательные методы народной медицины.
Реабилитационный период после удаления комедонов
Лечение комедонов не предполагает реабилитационного периода как такового. Однако в первые дни после проведения описанных выше процедур необходимо придерживаться ряда рекомендаций:
- нельзя допускать контакта обработанных участков кожи с грязными предметами (например, руки, смартфон);
- следует оградить кожу от воздействия ультрафиолетовых лучей;
- необходимо ограничить посещение сауны, солярия, бани, открытых водоемов;
- следует отказаться от скрабов и иного ухода, травмирующего кожу, а также от маскирующих косметических средств.
Как правильно ухаживать за кожей с комедонами открытого и закрытого типа
Если кожа склонна к жирности и образованию закрытых и открытых комедонов, она требует особого ухода. Необходимо:
- умываться и пользоваться бесспиртовыми тониками и лосьонами с содержанием кислот;
- минимизировать использование тонального крема и прочих косметических продуктов, забивающих поры;
- делать самомассаж и тонизировать кожу контрастными умываниями и душами;
- использовать солнцезащитные косметические средства;
- следить за обновлением клеток, применять домашние пилинги и специальные щеточки для умывания, не доводить кожу до критического состояния;
- увлажнять и питать кожу извне во избежание пересушивания и шелушения. Восстановление водного баланса эпидермиса крайне важно для успешного лечения;
- никогда самостоятельно не выдавливать прыщи;
- регулярно посещать косметолога, проходить все предписанные процедуры и соблюдать рекомендации.
Причины появления акне
Все причины развития угревой болезни можно разделить на экзогенные и эндогенные.
К экзогенным относятся41,50,29:
- Травмирование кожи. Ношение неудобной, тесной, натирающей одежды может стать причиной раздражения кожи и появления на ней угревой сыпи. Выдавливание прыщей также способствует воспалению, инфицированию и запуску процесса размножения высыпаний.
- Неправильный выбор косметики. Содержание в косметических средствах комедогенных компонентов может спровоцировать сыпь. Постоянное пересушивание кожи лосьонами, содержащими спирт, способно побудить кожу вырабатывать больше себума для увлажнения.
- Прием лекарственных препаратов. Системные глюкокортикостероиды, анаболические стероиды, цитостатики способны провоцировать акне.
- Неправильное питание. Молочные, сладкие продукты, кофе, жирная пища, а также богатая йодом, бромом, глюкозой, сахарозой – наличие всего этого в рационе придется пересмотреть, так как это главные пищевые провокаторы угревой сыпи.
Эндогенные факторы выявляются путем дополнительной диагностики и проведения анализов41,50,29:
- Патологии эндокринного характера. Сюда относятся болезни щитовидной железы, СПКЯ, аденома гипофиза и т.д.
- Вегетососудистая дистония. Если нарушена вегетативная иннервация прекапилляров, микроциркуляторного русла, артериол, капилляров, то данную патологию также можно рассматривать, как триггер акне.
- Хронические болезни желудочно-кишечного тракта. Хронический гастрит, язва, вызванная H.pylori, гастродуоденит могут привести к появлению на коже угревых образований.
Также причиной акне может стать стресс, генетические факторы, иммунодефицитные и другие состояния41, 29.