- Причины вируса папилломы человека
- Проявление заболевания
- Есть ли разница между папилломами и бородавками?
- Как происходит заражение
- Что нужно знать о ВПЧ
- Лечение папиллом
- ВПЧ и рак
Папиллома — доброкачественное новообразование кожи. Внешне оно представляет собой нарост цилиндрической формы на ножке. Само название происходит от латинского слова papilla, которое переводится как «сосок». Папиллома может быть единичная или множественная. Нарост чаще всего появляется в подмышечных впадинах, на верхнем веке, на сгибах локтей и коленей. В некоторых случаях многочисленные папилломы в буквальном смысле обсыпают все тело, что создает дискомфорт при ношении одежды и воспринимается как серьезный косметический недостаток.
Причины вируса папилломы человека
Причиной появления папиллом является особый вирус. Его называют вирусом папилломы человека (ВПЧ) или папилломавирусом. Ученым известно более 100 разновидностей ВПЧ. Некоторые из них сравнительно безобидны, а другие, наоборот, очень опасны из-за риска онкологии.
Внедрение вируса в организм еще не означает, что на теле сразу появятся папилломы. Как правило, возбудитель проявляет себя при снижении иммунитета. Наросты на коже могут внезапно появиться в жару, после того, как человек переболел ОРВИ, после обострения хронических заболеваний.
Причины появления родинки
Среди причин образования невусов: генетическая предрасположенность, продолжительное воздействие на кожу ультрафиолета, гормональная патология и др. факторы.
Наиболее часто образование на теле родинок наблюдается при половом созревании и у женщин с наступлением беременности.
Это объясняется повышением гипофизарной активности в этот период жизни человека.
Часто любое образование на коже люди склонны считать родинками, однако, это большое заблуждение.
Поэтому любое новообразование на коже должен идентифицировать специалист.
Проявление заболевания
Как правило, о наличии папилломавируса свидетельствуют наросты на коже, но это не единственный симптом.
Некоторые разновидности вируса приводят к тому, что папилломы поражают половые органы или дыхательные пути. Такие заболевания непросто диагностировать, так как они схожи с другими патологиями.
Например, при поражении вирусом респираторного тракта наросты появляются в носоглотке, гортани. Как правило, человек испытывает симптомы заболевания дыхательных путей, поэтому обращается к ЛОР-врачу. Избавиться от папилломатоза в горле обычными ингаляциями и полосканиями невозможно, так как требуется специальная терапия. Если папилломавирус поражает половые органы, также появляются единичные наросты или множественные. Они располагаются в промежности, вызывают зуд и кровоточивость. Некоторые женщины ошибочно принимают ВПЧ за молочницу и принимаются лечить ее соответствующими препаратами, хотя они не принесут должного эффекта. В зависимости от типа возбудителя и морфологических особенностей разрастания специалисты выделяют несколько разновидностей папиллом:
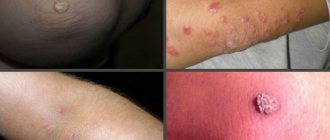
- Плоские бородавки, которые имеют округлую форму. Заболеванию подвержены дети и подростки, молодые люди.
- Обыкновенные папилломы, которые называют вульгарными бородавками. Они характеризуются неровной поверхностью, образуются на руках и ногах. При появлении на пальцах, ладонях, подошвах наросты доставляют немалый дискомфорт, мешают ходить, заниматься привычными делами.
- Нитевидные папилломы — узкие наросты на шее, лице, складках кожи. Болезни подвержены люди среднего и зрелого возраста. Наросты обычно небольшие, не более 1-2 мм.
- Подошвенные бородавки — новообразования, которые появляются по подошвенной поверхности стопы или около ногтевой пластины. Внешне нарост напоминает мозоль и мешает ходьбе. У некоторых людей болезнь проходит сама, но в большинстве случаев без лечения не обойтись.
- Остроконечные кондиломы — разновидность папиллом, которые передаются половым путем. Внешне такие наросты похожи на петушиный гребень. Они могут появиться на слизистых половых органов и в ротовой полости.
- Папилломы мочевыводящих путей чаще диагностируются у мужчин. Новообразования образуются в мочевом пузыре и мочеиспускательном канале. Это приводит к болям, проблемам с мочеиспусканием.
- Папилломы дыхательных путей поражают гортань и носоглотку. Если процесс затрагивает голосовые связки, появляется охриплость, проблемы с дыханием.
- Папилломатоз — многочисленные папилломы, расположенные на лице и теле.
Бородавки и контагиозный моллюск в практике педиатра
Бородавки и контагиозный моллюск — два вирусных дерматоза, часто встречающихся у детей. Обычно они не представляют диагностических проблем, но выбор лечения может оказаться затруднен при множественности поражений и юного возраста ребенка.
КОНТАГИОЗНЫЙ МОЛЛЮСК
Патогенез
Контагиозный моллюск — это доброкачественная кожная опухоль, вызванная вирусами семейства Proxivirus, объемный вирус ДНК подвида Molluscipoxivirus. Синтез вируса происходит в кератиноцитах эпидермиса. Вирусный геном закодирован на протеины способные нарушать физиологические механизмы хозяина, одним из факторов чего является ингибирование активации лимфоцитов Т. Отсутствие иммунных клеток при кожном поражении объясняет иммунную толерантность благоприятствующую этому инфекционному агенту при инфекции человека.
Эпидемиология
Инфекция контагиозным моллюском является чисто человеческим уделом. Контаминация чаще всего происходит непосредственно, но может быть и опосредованной через загрязненные объекты. Наличие кожных повреждений может благоприятствовать инокуляции вируса. Это заболевание спорадичное или эндемичное, чаще всего встречающееся в детских учреждениях. Скученность, кожные контакты и влажная атмосфера, особенно в бассейнах, являются факторами благоприятствующим диссеминации, но существуют и индивидуальные различия в отношения риска инфицирования. Период инкубации после контакта варьирует от нескольких недель до нескольких месяцев при среднем сроке от двух до семи недель. Инфекция затем распространяется путем аутоинокуляции, каждое поражение при этом развивается в течение нескольких недель.
Контагиозный моллюск встречается довольно часто, если существует клеточный иммунный дефицит приобретенный или врожденный, или при атипичном дерматите.
Клиника
По типу наиболее частого проявления контагиозный моллюск представляется закрытыми папуллами, в виде жемчужин, полусферическими, пять миллиметров диаметром и с запавшим центром. Давление на центра дает характерное беловатое выделение. Поражения обычно множественные, от нескольких элементов до нескольких сотен; они преобладают на лице и туловище.
Существуют атипичные формы. Также контагиозный моллюск может быть очень маленьким, с трудом видимым или, наоборот, «гигантским» до сантиметра в диаметре. Иногда пупковидное вдавление может отсутствовать. Воспалительные поражения иногда принимают беспорядочный вид.
Особенные профузные формы были описаны у атопичных детей, возможно тому способствовали дер-матокортикоиды и у иммунодефицитных детей: с лейкемией, получающими химиотерапию или у лиц пораженных ВИЧ+. Контагиозный моллюск рассматриваются как оппортунистические поражения во время SCID или они оказываются тем более многочисленными и объемными, чем глубже иммуносупрессия.
Осложнения редки. Воспаление проходит от простой эритемы до настоящих абсцессов с центром вокруг моллюска, соответствующие асептическому процессу с благоприятным течением, но, которые могут потребовать разреза для выделения. Возможна бактериальная суперинфекция, иногда оставляющая после себя не устраняемые рубцы. Довольно часто встречается экзематозная реакция (прибли-зительно в 10% случаев) соседствующая с контагиозным моллюском, вероятно, вторичная к отсроченной реакции замедленного типа, направленной против Proxivirus. Она часто указывает на регрессию.
Диагностика
Диагностика клиническая. Чаще всего она довольно проста, но требует тщательного обследования на выявление типичных поражений. Ни одно из параклинических исследований не приносит пользы за исключением в случаях клинического сомнения. В этих случаях типично проводится гистологическое исследование на определение интрацитоплазматических эозинофильных включений в кератиноцитах.
Лечение
Кюретаж
Применяется кюретта притупленная или острая (Curette Siefelв) требующая уверенного и точного дви-жения. Предварительная обработка анастетическим кремом Emla за час под прозрачной пленкой устраняет болезненный «тормоз» этого метода. Часто лечение требует проведения многих сеансов, в зависимости от количества поражений, толерантности ребенка и дозы наносимого крема Elma на се-анс (зависит от веса и возраста ребенка). На практике, исходя из одного сеанса в месяц, излечение обычно наступает в течение трех — четырех месяцев.
К этому методу добавляется простая экспрессия содержимого контагиозного моллюска, часто позво-ляющее избавиться от этого поражения. Фактически, минимальный травматизм и, a fortiori вторичные поражения при проведении кюретажа, даже неполного, подвергают поражения воздействию воспали-тельного процесса вызывающего их исчезновение.
Химиотерапевтическое лечение разнообразно
Его принцип основан на индуцировании локального воспаления, или небольшой поверхностной ульцерации при наложении один два раза в день каустического раствора на каждый контагиозный моллюск. Эти виды лечения иногда оказываются эффективными, часто раздражающими, что затрудняет их применение длительное время. Применяемые субстанции весьма разнообразны и варьируют в зависимости от моды и школ.
Другие методы
Постепенно происходит отказ от криотерапии и электрокаогуляции, так как они могут вызывать неустранимые рубцы. Было предложено лечение по типу иммуномодуляции, такое как аппликация Туберкулина у детей предварительно вакцинированных BCG или изопринозином, но его эффективность не была подтверждена.
Контагиозный моллюск представляет собой частую патологию ребенка. Его доброкачествен-ный характер ориентирует в направлении рационального терапевтического подхода: мало травматичного и малоболезненного. В любом случае, на основании эпидемиологических данных (ауто-инокуляция, контагиозность) отдается предпочтение активному ведению: кюретаж поражения под защитой Elma в несколько сеансов.
Особые случаи
У иммунодепримированного ребенка, где контагиозный моллюск особенно профузен, назначение анти-ВИЧ терапии или введение цидофовира (ингибитора полимеразы ДНК активного в воздействии на цитомегаловирус) вызывает реальный интерес, как в отношении восстановления клеточного иммунитета, так и по своему прямому антивирусному действию. В настоящее время цидофовир проходит ис-сследования при топическом применении.
Возникает проблема когда контагиозный моллюск располагается на бляшках экземы. Определенно, что лечение экземы дерматокортикоидами благоприятствует его распространению, но и экзема сама по себе способствует его сохранению, хронизации. На практике, локальная кортикотерапия в случае тяжелой экземы полностью применима и при этом не кажется, что она благоприятствует пролиферации контагиозного моллюска.
БОРОДАВКИ
Бородавки это доброкачественные опухоли связанные с инфекцией кожи вирусом папилломы (PVH). Они чрезвычайно часто встречаются у детей, довольно профузны, им благоприятствует наличие аутоинокуляции. Их убиквитарная локализация часто затрудняет выбор терапии.
Физиопатология
Вирус папилломы человека — это убиквитарный вирус, поражающий среди большого количества млекопитающих человека. Он обладает особым тропизмом к кератиноцитам мальпигиева эпителия. Он относится к Papovaviridae, вирусам ДНК bicathenaire. Эти вирусы весьма резистентны во внешней среде и не разрушаются под действием холода, высыхания и детергентами . . . Изучение их генома выявило гены участвующие в репликации вирусной ДНК, в пролиферации и клеточной иммортализации. Существует более 70 вирусов папилломы человека, классифицируемых в зависимости от наличия онкогенного риска, их генотипа и их тропизма к коже или слизистым.
Эпидемиология
Период инкубации мало известен, от нескольких недель до более года. Распространенность поражения кожными бородавками оценивается в 10% от общей популяции, при явном увеличении в течение двух трех десятилетий. Наиболее частые жертвы — это дети школьного возраста и молодые взрослые с пиком поражаемости в 15 лет.
Передача прямая или опосредованная инфицированным сквамозным эпителием. Она может быть кожной и слизистой, передаваться половым путем и нет, редко матерно-фетально, ей благоприятсву-ют микротравмы. Благоприятствующими факторами считаются : частое посещение бассейнов, более одного раза в месяц, влажная среда, антеседенты атопии или генетические заболевания, такие как синдром Wiskott-Aldrich.
Клинические формы
Клинические аспекты инфекции вирусом папилломы человека чрезвычайно многообразны. Вульгарные бородавки наиболее широко распространены среди детей. Речь идет об эпидермических, папилломатозных и кератических опухолях, размер которых варьирует от одного до нескольких миллиметров. Их количество варьирует от нескольких до нескольких десятков, иногда сливающихся в профузные кератизированные пространства. Эти распространенные вуль-гарные бородавки, часто локализуются на дорзальной поверхности рук и пальцев в основном связаны с HPV-2.
Бородавки пери-унгвальные и субунгвинальные
Вызываемые PVH-2, более редко PVH-1 они располагаются под свободным дистальным или латеральным краем и на уровне ногтевого матрикса. Они профузны и рецидивируют у ребенка onychophage и часто болезненны. Ониходистрофия при поражении матрикса могут оказаться необратимыми в случае слишком агрессивного лечения. У ребенка удаляют периунгвальные (epiloia), эксостозы или иную субунвальную опухоль. Исчезновение дерматоглифов с кожи являются хорошим аргументом в пользу бородавки.
Филиформные бородавки
Вызываемые PVH-2 они локализуются на уровне лица, где они занимают периорифициальное положение, как бородавки перинаринальные или перибуккальные, инокулированные слизыванием, или на уровне кожи волосяной части и на уровне шеи подростков из-за факта ауто-инокуляции при бритье.
Плоские бородавки
Это мелкие папулы на ровной поверхности, выступающие на несколько миллиметров, розового цвета или светло-желтого, располагающиеся на лице, дорзальных поверхностях рук и пальцев. Их расположение линейное или сливающимися полотнищами. Они связаны с вирусом папилломы человека 3, 10 и 28 типов; они более чаще встречаются у иммунодефицитных пациентов. Профузная форма заставляет искать версиформную эпидермодисплазию. Дифференциальный диагноз этого типа бородавок должен учитывать плоский лишай при пруригинезных поражениях и цефалический гистиоцитоз.
Бородавки на подошвах
Они являются частой причиной обращения к врачу, или потому что они болезненны и/или вызывают функциональные ограничения или под давлением школьного окружения, в частности, когда ребенок усиленно занимается спортом, например, в бассейне. Вирус папилломы человека проявляются на уровне подошв двумя весьма различными клиническими картинами: myrmecies и мозаичными бородавками. Обе эти картины редко бывают вместе у одного и того же пациента.
La myrmecies
Связь с PVH-1 наиболее часта. Это эндофитная бородавка, обычно одиночная, глубокая и болезненная из-за наличия выраженного гиперкератоза. Кератизированная поверхность испещрена черными точками, являющимися тромбозированными микрокапиллярами или включениями инородных тел.
Мозаичные бородавки
Менее частые, они связаны с PVH-2. Они располагаются поверхностно, безболезненны, множественные и сливающиеся в обширную кератизированую поверхность. Спонтанная регрессия является правилом и быстрее происходит у детей, чем у взрослых.
Особые случаи
Веррусиформная эпидермодисплазия — это редкий аутосомный рецессивный генодерматоз. Он характеризуется патологической предрасположенностью к определенным типам вируса папилломы человека обычно патогенным. Они проявляются в детстве профузией плоских бородавок ассоциирующих с макулами сравнимыми с таковыми при pityriasis versicolor. Прогноз зависит от карциногенного характера отдельных вирусов папилломы человека.
У иммунодефицитных описываются клинические картины, напоминающие веррусиформную эпидермодисплазию из-за наличия вульгарных бородавок, особенно, профузных и рецидивирующих, часто атипичных в клиническом плане.
Аногенитальные кандилломы — это инфекции, связанные с вирусами паппилломы человека имеющих тропизм к слизистым. Они редко встречаются у ребенка, но их частота увеличивается параллельно частоте кондилом acumines взрослых. Аногенитальные бородавки у детей вызываются или вирусом папилломы человека типа 6 и 11, или банальным вирусом папилломы человека типа 2. Хотя и суще-ствует половая передача, тем не менее, многие исследования показывают, что чаще всего речь идет о невинной ауто- или гетеро-инокуляции через лиц занимающимися детьми. Тем не менее, в контек-сте плохого обращения в семейной среде, «атипичной», бдительность является правилом.
Диагностика
Диагностика клиническая. При существовании сомнения гистологическое исследование подтверждает вирусную папиллому выявляя специфическое цитопатогенное воздействие на кератиноциты (koilocite). Вирологическая диагностика проведением молекулярного анализа вирусной ДНК рутинно не проводится. PCR — это наиболее чувствительный метод определения типа вируса папилломы человека, она применяется для определения онкогенных вирусов или в случае сомнения наличия сексуального насилия.
Лечение
Наиболее эффективным лечением является иммунная реакция хозяина наведенная изменением клеточной реакции. У иммунокомпетентного ребенка частота спонтанной регрессии порядка 40-50% объясняет, почему терапевтическое воздержание является частью терапевтических предложений.
Основа медицинского лечения состоит в разрушении инфицированных клеток. Все виды применяемых лечений инфекций вирусами папилломы человека обращено только к видимым поражениям, но ни одно из них не элиминирует вызвавшего их вируса. Средства многочисленны, но ни одно исследование не показало превосходства одного вида лечения над другим.
Физическое лечение
Они представлены хирургическими эксцизиями, электротерапией, СО2-лазер и криотерапией. За исключением криотерапии все эти методы требуют локальной анестезии, что ограничивает их показания.
Криотерапия
Она состоит в аппликации жидкого азота на бородавку с помощью Cotton-Tige или криостата. Белое гало охлаждения должно оставаться от 15 до 30 секунд. Аппликация проводится через каждые три-четыре недели и выздоровление обычно наступает в течение четырех шести месяцев. Недостатком этого метода является боль, что ограничивает ее применение у ребенка. Недавнее исследование по-казало отсутствие эффективного воздействия на боль непосредственного или отсроченного, местных анестетиков типа Elma, применяемых за час до криотерапии.
Химические виды лечения
Они весьма многочисленны. Кератолитики объединяют топические препараты на базе салициловой кислоты и/или уксусной кислоты, мочевины и глютаральдегида. Локальные химиотерапевтические препараты включающие блеомицин в инъекциях внутрь поражений, 5-фторурацил в помаде или по-дофиллин имеют сомнительную эффективность у взрослых и чрезвычайно редко применяются у де-тей.
Фармацевтические препараты
В настоящее время они находят большее применение, чем магистральные препараты. В основном применяется 10-60% ацетилсалициловая кислота одна, или в ассоциации с молочной кислотой. Необходимо защищать кожу вокруг бородавки. Цветные резинки пропитанные салицилизированным вазелином 15% (Transvercid) представляют для ребенка интересную альтернативу обычным коллоидам, так как существует предварительный опыт болезненности. С этим должна систематически ассоциировать еженедельная ручная декапировка.
Особые случаи подошвенных бородавок
Приблизительно 95% подошвенных бородавок излечивается спонтанно в течение двух-пяти лет, без боли и без рубцов, myrmecies более быстро, чем мозаичные бородавки. Кроме того, дети спонтанно излечиваются значительно быстрее, чем взрослые и роговое ложе у них менее плотное, что облегчает осуществление прогрессивных методик.
Если бородавка не вызывает никаких функциональных ограничений, тогда можно просто объяснить родителям ход естественной эволюции бородавок и вероятные сроки спонтанного излечения. Если имеется ограничение, то оно скорее всего связано с гиперкератозом, чем с самой бородавкой и лечение заключается в механической декапировке и/или химической (салицилизированный вазелин 20-50%, обработанный мочевиной 30%) под окклюзивным лейкопластырем, сопровождающимся еженедельной ручной декапировкой напильником, рашпилем, пемзой. Прилежащая кожа должна быть защищена повязкой или лаком. Глютаральдегид (Verutal) также может применяться, но он не должен ассоциировать с другим лечением, особенно с криотерапией по причине риска развития некроза кожи.
При локализациях на подошве физическое лечение, криотерапия и fortiori СО2-лазер применяются все реже и реже из-за наличия боли, функциональных нарушений, которые они вызывают и возможных остаточных рубцов.
ЗАКЛЮЧЕНИЕ
Контагиозный моллюск, как и бородавки — это доброкачественные вирусные опухоли, спонтанно регрессирующие в различные сроки. Контагиозность, социальное и школьное давление и не эстетический вид часто предполагают проведение активного лечения. Фактически бывает нередко, что ребенка из-за этого лишают права пользоваться бассейном или просят проконсультироваться у дерматолога в отношении проведения радикального лечения. В любом случае в этих контекстах никакие ограничения в школе, включая все виды деятельности с ней связанные не оправданы в этих двух случаях.
Никаких школьных ограничений при наличии бородавок и контагиозного моллюска.
Источник:
- P.Schoenlaub, P.Plantin/ Verrures et molluscums contagiosums: mise au point pratique/ Arch Pediatr ; 7 ; 1103-10
- Перевод с французского – Ю.М.Богданов, кафедра педиатрии ФПК северного медуниверситета, г.Архангельск
Статья опубликована на сайте https://www.medafarm.ru
Есть ли разница между папилломами и бородавками?
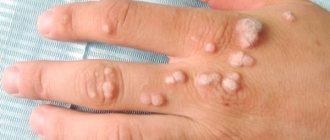
У этих новообразований один возбудитель — папилломавирус. Внешне они отличаются между собой. Размер бородавок — от 2 миллиметров до одного сантиметра в диаметре. Новообразование имеет округлую форму с четкими границами. Поверхность у бородавок шероховатая, на ней могут расти волоски. Нарост имеет ярко выраженный оттенок, который может быть сероватым, коричневым, бурым. Появляются бородавки на любых участках тела, но чаще всего наросты можно заметить на конечностях, лице и голове.
В отличие от бородавок папилломы имеют ярко выраженную вытянутую форму, так называемую ножку. На ощупь они мягкие. Поверхность нароста неровная, похожая на гребень. По цвету папиллома не отличается от кожи или имеет коричневатый оттенок. Кроме шеи и лица, папилломы появляются в подмышках и паховой области. По размеру папилломы бывают совсем маленькими, не более двух миллиметров, и более крупными, до одного сантиметра у основания.
Что такое родинка
Родинки или невусы (медицинский термин) отличаются формой, окраской и размерами.
Они могут быть коричневыми, черными, фиолетовыми и красными.
Располагаются на поверхности кожного покрова или слегка возвышаются над кожей.
После шестимесячного возраста на теле ребенка уже могут формироваться первые невусы.
Появляться они могут на протяжении всей жизни с разной интенсивностью.
Образование невусов связано со скоплением в определенных участках поверхности кожи меланоцитов.
Родинка относится к доброкачественным образованиям и не представляет опасности, но под воздействием негативных факторов способна переродиться в злокачественную форму – меланому.
Новообразование несет в себе смертельную опасность для человека, так как обладает способностью очень быстро давать метастазы по всему организму.
Как происходит заражение
Многие уверены, что заразиться ВПЧ можно при половом контакте. На самом деле папилломавирус передается многими путями, а не только половым. Заражение может произойти:
- при взаимодействии с носителем
- при проникновении вируса через поврежденный участок кожи, слизистых
- при половых контактах
- при посещении бани, сауны, общественной душевой, бассейна, тату-салона
- от зараженной матери новорожденному
Если кто-то из членов семьи заражен ВПЧ, риск передачи инфекции очень высок, если люди тесно взаимодействуют между собой в быту, пользуются одним санузлом, предметами гигиены. Это же касается посещения объектов с влажной средой: банно-оздоровительных комплексов, бассейнов. Если до этого их посещал зараженный человек, то вирус может проникнуть в организм через поврежденный участок кожи. Теплая и влажная среда — идеальные условия для размножения ВПЧ, однако вне организма он существовать не может.
Однако по статистике, самый частый путь заражения — половой. При незащищенном сексе риск передачи инфекции составляет 75%. Если ВПЧ больна беременная женщина, то ребенок может заразиться при прохождении через родовые пути.
Криодеструкция
Давно и хорошо зарекомендовавший себя метод удаления новообразований с помощью воздействия экстремально низких температур, при котором на область поражения непродолжительное время воздействуют жидким азотом или другим хладагентом.
Само нанесение хладагента не требует предварительной анестезии, т.к. аппликация безболезненна, хотя пациент может чувствовать незначительное покалывание или жжение. Однако после операции, в ходе «размораживания» тканей, возникают острые болевые ощущения, которые могут продолжаться до суток. Это нормальное явление.
Через несколько часов вокруг повреждения образуется покраснение и отек, а через сутки формируется подкожный пузырь, наполненный жидкостью. Реабилитационный период длится неделю, за которую отек и гиперемия исчезают, а пузырь прорывается самостоятельно. После этого необходимо наносить антисептический препарат, назначенный специалистом.
Отмирание тканей под струпом продолжается в течение трех недель, что обеспечивает надежное уничтожение инфицированных тканей. Заживление раны происходит за 1,5 месяца, а полностью след исчезает за полгода, в течение которых необходимо беречь кожу от солнца и механического воздействия.
Метод с успехом применяется для удаления папиллом на теле, в ротовой полости и для лечения шейки матки. А вот для удаления новообразований на лице и в интимной зоне лучше воспользоваться другим методом. В первом случае — из-за отеков и гиперемии, во втором — из-за повышенной болевой чувствительности половой области.
Что нужно знать о ВПЧ
Проникновение папилломавируса необязательно означает, что человек заболеет. У людей с сильной иммунной системой организм самостоятельно справляется с инфекцией. Ей удается закрепиться тогда, когда защитные способности организма снижены. В этом случае вирус периодически будет напоминать о себе появлением наростов на коже и слизистых. В группе повышенного риска находятся люди с хроническими заболеваниями, женщины, которые долго принимают оральные контрацептивы, люди, которые часто меняют половых партнеров, дети и пациенты зрелого возраста.
Препарата, который мог бы полностью уничтожить вирус, не существует. Медикаментозная терапия направлена на повышение защитных сил организма, то есть стабилизацию иммунитета. Он сможет противостоять вирусу и тем самым снизить частоту его проявлений.
Также изобретена вакцина, которая помогает сформировать иммунитет к ВПЧ высокого канцерогенного риска. Эти штаммы вируса способны вызывать рак шейки матки. Вакцинацию целесообразно проводить девушкам в подростковом возрасте, начиная от 15 лет. Женщины более старшего возраста также могут вакцинироваться, если у них обнаружены патологии шейки матки. Сначала проводится лечение, которое направлено на нормализацию влагалищной микрофлоры, затем можно приступать к вакцинации. Во многих странах Западной Европы вакцинация против ВПЧ является обязательной. На постсоветском пространстве прививку можно сделать по собственному желанию.
Диагностика папиллом
Как бы вам ни хотелось избавиться от надоевшей папилломы побыстрее и в домашних условиях, а еще лучше — с помощью каких-нибудь народных средств, не спешите! Самостоятельный выбор процедур может привести к плачевным результатам. Обязательно посетите районную поликлинику.
В платной клинике за ваши деньги вам вырежут/выжгут/выморозят что угодно без лишних вопросов, но нет никаких гарантий постановки точного диагноза, а значит, и отсутствия нежелательных последствий.
Только квалифицированный специалист может поставить точный диагноз и назначить соответствующее лечение. Обязательно сдайте назначенные врачом анализы прежде, чем избавляться от новообразований. Прежде всего необходимо получить консультацию:
- гинеколога или уролога при появлении новообразований в области промежности;
- отоларинголога при подозрении на папилломатоз слизистых рта или горла;
- дерматолога — во всех остальных случаях.
По результатам клинического осмотра врач при необходимости может назначить:
- забор клеток для цитологического исследования;
- забор тканей на гистологию;
- соскоб для анализа ПЦР;
- забор материала для дайджин-теста.
Все эти методы так или иначе позволяют определить риск развития онкопатологии. После удаления новообразований любым методом определить этот показатель будет уже невозможно. При этом возрастает вероятность наступления неблагоприятных последствий.
Лечение папиллом
При появлении наростов на коже нужно обратиться к дерматологу. Он проводит обследование, чтобы определить тип нароста и штамм вируса, который вызвал заболевание. Для устранения папиллом и бородавок используют несколько методов:
- иссечение — классический способ, который применяется все реже из-за травматичности;
- удаление лазером или радиоволновым ножом — эффективная малоинвазивная методика, которая используется наиболее часто;
- криодеструкция — выжигание наростов жидким азотом;
- электрокоагуляция — удаление при помощи электротока.
Лазерное удаление бородавок и папиллом является наиболее эффективным. Это безболезненный процесс, при котором нарост удаляется полностью и не оставляет следов. После процедуры остается небольшая корочка на месте воздействия, которая через несколько дней отпадает.
Лечение родинок и папиллом
Терапия будет зависеть от вида новообразования.
- 1. После удаления родинки, как правило, лечение не требуется, если только она не носит злокачественный характер. В случае перерождения пациента продолжит лечить онколог.
- 2. Если анализ ПЦР подтвердит наличие вируса, то это означает, что новообразования были спровоцированы папилломавирусом. После того, как они будут удалены, больному будет назначена противовирусная терапия. Результаты анализа также ответят на вопрос, касающийся возможности перерождения в онкологическое заболевание.
Применение медикаментов для удаления папиллом возможно только с одобрения врача.
Поскольку прогноз заболевания при самовольном удалении наростов может оказаться печальным.
Из средств, которые продаются в аптечной сети для удаления папиллом, большой популярностью пользуются: Салициловая кислота, Подофиллин, Ферезол, Суперчистотело.
При отсутствии эффекта проводятся более радикальные методы по удалению наростов.
При перерождении наростов в злокачественное новообразование применяется метод хирургического иссечения.
ВПЧ и рак
Самой большой опасностью заражения ВПЧ является онкология. Однако не стоит пугаться. Большинство штаммов вируса имеют низкий канцерогенный риск, поэтому не несут угрозы для жизни. Онкогенным потенциалом обладают штаммы 16, 18, 31, 33, 45, 51, 52, 56, 58, 59, 67. По статистике, у большинства людей выявляются штаммы 6 и 11, которые являются малоопасными и приводят к образованию остроконечных кондилом на слизистых половых органов. Доказано, что разновидности папилломавируса с высоким онкогенным потенциалом вызывают рак шейки матки у женщин. Это отдаленный результат вирусной инфекции в организме. Заболевание может развиться через 10-15 лет после заражения. Перед этим могут возникать предраковые заболевания: эрозия шейки матки, дисплазия, хронические воспалительные процессы в цервикальном канале.
При подобных патологиях женщине назначается ВПЧ-тест. Для этого берется мазок из цервикального канала и определяется наличие инфекции, штамм вируса.
В молодом возрасте организм активно противостоит инфекции, а становясь старше женщине следует обращать особое внимание на свое здоровье. Цервикальный скрининг стоит проходить один раз каждые три-пять лет. Это является эффективной профилактикой против заболеваний, вызванных ВПЧ-инфекцией.
В чем разница между родинкой и папилломой
Главный отличительный признак новообразований – это причина происхождения.
Папилломы образуются в результате инфицирования организма папилломавирусом, а невусы формируются в результате скопления меланоцитов.
Чтобы понять, что это за новообразование, необходимо обратить внимание на следующие признаки:
- Место локализации. Бородавки формируются в тех местах, где чаще всего возникает трение кожи и потоотделение, а также на слизистых оболочках. Невус может образоваться на любом участке поверхности кожи. На расположение родинки никакие факторы не могут оказывать влияния.
- Край здоровой родинки всегда ровный, образование имеет симметричную форму.
- Размеры бородавки небольшие, при повреждении она может стремительно увеличиваться в объеме. Невус может иметь различные размеры: от небольших до очень крупных.
- Наличие пигментации. Родинка может иметь окраску: черная, коричневая, красная, фиолетовая. Папиллома всегда имеет светло-розовый оттенок.
- Для бородавки характерна рыхлая структура, а невусы – это плотные твердые образования. Следует отметить, что не всегда эти образования соответствуют данным критериям.
- Родинка не имеет в своем составе сосудов. Папиллома снабжена капиллярами.
- Невусы могут наследоваться, а папилломы – не могут.