Что такое экзема
Экзема – это воспалительное заболевание кожи, которое проявляется сыпью, зудом, покраснениями. Высыпания могут иметь самую разнообразную форму, поражая различные участки тела. Заболевание не заразно. Зачастую экзема носит рецидивирующий характер.
Механизм развивающегося в дерме и эпидермисе воспаления заключается в том, что определенная группа клеток при раздражении выделяет вещества, вызывающие воспаление. Последнее в свою очередь вызывает зуд. Больной чешется – воспаление усиливается, проникают микробы, что в совокупности приводит к системным нарушениям.
Экзема – полиэтиологическое заболевание, то есть назвать достоверную первопричину данной патологии не представляется возможным. Как правило, это совокупность экзогенных и эндогенных факторов, основными из которых являются:
- слабость иммунитета;
- склонность к аллергическим реакциям;
- нервные расстройства;
- нарушения обменных процессов в организме;
- генетическая предрасположенность.
Согласно статистике, такого рода дерматит чаще проявляется у женщин в возрасте 30 – 40 лет. Вероятно, это связано с высокой эмоциональной лабильностью (женщины чаще нервничают), а также частыми контактами с потенциальными аллергенами: чистящими и моющими средствами, косметикой.
Виды экзем:
Экзема – идиопатическое заболевание. Причины, по которым оно появляется, до конца не изучены. Врачам известно несколько факторов, которые в комбинации или по-отдельности могут спровоцировать тот или иной набор симптомов. Например, патологии ЖКТ, нарушение функции щитовидки, варикоз, психоэмоциональное напряжение могут привести к развитию экземной сыпи.
Истинная экзема
Истинная экзема протекает хронически, проявляется циклическим развитием от обострений к рецидивам. Отличительная черта заболевания – наличие симметричных воспалений на теле. Поставить такой диагноз можно по указанному симметричному распространению сыпи, наличию пузырьков небольшого размера (мелкопаппулезная сыпь), полиморфизму. При выявлении аллергии на что-либо и стресса в прошлом точность диагноза повышается.
Cтадии:
- эритематозная – кожа заметно краснеет;
- папуловезикулярная – появляются пузырьки;
- мокнущая – пузырьки лопаются и на их месте образуются микроэрозии;
- появляются корочки.
Как правило, все стадии наблюдаются одновременно.
Воспаления при этом типе отечные, покрасневшие, поверхность намокает от выделяемого экссудата. Характерное проявление – синдром «серозных колодцев», когда выделяемое лежит каплями, напоминая росу. В пределах очага воспаления располагаются везикулы с содержимым и корочки. Помимо очагов воспаления на теле имеются рассеянные сухие высыпания. Если человек давно страдает этим заболеванием, качество кожи постепенно меняется. Для таких больных характерна инфильтрация, гиперемия, гиперпигментация. Кожный рисунок все сильнее проявляется, кожа утолщается.
Микробная экзема
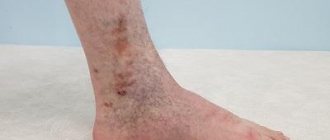
Причинами микробной экземы становятся факторы, связанные с варикозом (варикозная экзема), травмами (паратравматическая), заражениями грибками (микотическая). Причина развития является основой при подборе лечения.
Очаги несимметричны, как в случае с предыдущим видом. Как правило, очаги воспаления находятся в нижней части туловища – в проекции вен. Второй вариант – складки кожи, где наблюдается интенсивное потение. Основаниями для постановки диагноза становятся анамнез, симптомы, микроскопия, бактериологическое, гистологическое обследование:
- при микроскопии можно найти признаки микоза в виде микотических клеток;
- в бактериологическом исследовании определяется вид грибка и препарат, к которому он чувствителен;
- гистология обнаруживает распространенную лимфоидную инфильтрацию с плазмоцитарными элементами, эпидермальную локализацию пузыриков, склеротическое изменение кожи (если микробная экзема длилась долго).
Пятна имеют неровные края, кожа вокруг уплотненная, красная с синим. На пятнах есть мокнущие корки. На периферии возможно образование сухих единичных высыпаний. Часто этот тип осложняется дополнительными заболеваниями.
Себорейная экзема
Экзема локализуется характерным способом – на голове, в анатомических складках, за ушами, на сгибах. На территории роста волос заметны сухость кожи, покраснение, от пятен отделяются шелушения, пациент испытывает зуд. Воспаленные пятна имеют очерченные границы. Они сухие, но иногда возникают серозно-гнойные или серозные корки, после удаления которых появляются эрозированные мокнущие пятна.
При воспалениях в складках, появляются трещины большой глубины, отек, припухлость. Иногда очаги появляются на теле, преимущественно в нижней части. Они четко очерчены, имеют желтовато-розовый цвет, шелушатся, в средней части наблюдается сыпь. Некоторые врачи считают себорейную экзему себорейным дерматитом или истинной осложненной экземой. Однако гистологически эти заболевания можно отличить.
Причина профессиональной экземы – регулярный контакт с раздражающими веществами. Спусковым крючком для начала болезни могут стать микротравмы, химические и агрессивные препараты, пыль. В комплексе с имеющимися аллергиями или нарушением проницаемости сосудов это дает высыпания. Клиническая картина аналогична истинной экземе. Высыпания локализуются в местах контакта с аллергеном, но возможны и по всему телу.
Диагноз ставится с учетом клинической картины и данных о том, что обострения появляются при контакте с определенными веществами. Также на этот вид может указать тот факт, что симптомы проходят во время отпуска.
Дисгидротическая экзема
Причинами дисгидротической экземы является нарушение деятельности потовых желез. Дополнительные причины – контакт с веществами, которые известны своей аллергичностью. Обострения характерны для летнего времени или периодов сильного стресса. Как правило, первые симптомы затрагивают пальцы – по бокам начинают появляться высыпания, после чего они расходятся на другие участки.
Основные виды экземы, которые могут возникать на коже головы
Выделяют мокнущую и сухую форму экземы. Последняя чаще всего проявляется на кистях и пальцах рук, при этом попадание воды на пораженные участки значительно усугубляет состояние. Мокнущая форма сопровождается большим количеством выделения серозного отделимого при разрешении мелкой пузырьковой сыпи, папул, пустул.
На коже головы могут локализоваться следующие разновидности экземы:
- себорейная;
- микотическая;
- истинная;
- микробная;
- сикозиформная.
Рассмотрим подробнее, что представляет собой и как проявляется каждая разновидность.
Себорейный дерматит
Причины себорейного дерматита
Главной причиной развития себорейного дерматита является инфекционный агент. Считается, что его причиной является дрожжеподобный липофильный гриб Pityrosporum.Грибки Pityrosporum ovale, присутствуют в виде спор на коже у 90% людей, но начинают свой активный рост только при повышенной выработке кожей сального секрета и снижении местного или общего иммунитета. Для своей жизнедеятельности и размножения грибки активно используют кожное сало и могут вызвать воспаление кожных покровов. Предрасполагающими факторами к активному и чрезмерному выделению сального секрета могут стать внутренние и внешние факторы.
Внутренние факторы:
- эндокринные заболевания
- заболевания нервной системы
- эпилепсия
- болезнь Паркинсона
- нарушения иммунитета (ВИЧ, СПИД, врожденный иммунодефицит и др.)
Внешние факторы:
- наследственная предрасположенность к себорее
- гипергидроз (чрезмерная потливость)
- холодный воздух
- нерациональное питание
- низкое содержание цинка в рационе
- авитаминоз PP
- стрессовые ситуации
- применение щелочных моющих средств в быту и для личной гигиены
Среди факторов, способствующих гиперактивации грибковой микрофлоры, ведущее место принадлежит изменению состава кожного сала, что значительно нарушает барьерную функцию кожных покровов. Среди причин, вызывающих эти изменения, большинство ведущих дерматологов отмечают нейрогенные, гормональные, иммунные.
Общеизвестно, что себорея и, в частности, СД значительно обостряется при нервном стрессе. Пациенты с различными заболеваниями ЦНС и ВНС в значительной степени подвержены заболеваемостью себореей, в различных формах ее проявления. Больные параличами черепных нервов, параличами туловища, болезнью Паркинсона и т.п. обладают огромной предрасположенностью к заболеваемостью СД, CД у этой группы больных часто принимает распространенное течение с резко выраженной торпидностью к проводимому лечению.
Гормональный дисбаланс также лежит в основе развития себореи и себорейного дерматита.
Симптомы себорейного дерматита
В качестве характерных клинических симптомов заболевания рассматриваются шелушение и воспаление кожи, сопровождающиеся зудом. Классическим вариантом является симметричное вовлечение в патологический процесс кожи волосистой части головы, границы роста волос, бровей, ресниц области бороды и усов. На коже головы появляются мелкие муковидные белые чешуйки, или шелушение может принимать крупнопластинчатый характер. Этот вариант течения СД характеризуется отсутствием изменений на коже и рассматривается как сухая себорея. Многие больные при наличии перхоти (слабая форма СД) предьявляют жалобы на кожный зуд.
Если пациенты редко моют голову, процесс прогрессирует, захватывает новые участки кожного покрова, и шелушение становится более обильным. Воспалительные изменения при этом варианте течения могут быть выражены незначительно. Более тяжелое течения СД характеризуется эритематозными пятнами и бляшками, покрытыми муковидными или сальными чешуйками, а в отдельных случаях чешуе-корками и геморрагическими корками. В процесс может вовлекаться и кожа лба, заушных областей, области ушных проходов, пациенты могут жаловаться на чувство постоянного дискомфорта на пораженных участках кожи или интенсивный зуд. Часто выраженность субьективных ощущений коррелирует с нарушениями ВНС. Если лечение не проводится, папулы и бляшки могут появиться на гладкой коже лица, спины, груди и в отдельных случаях осложниться вторичной бактериальной инфекцией.
Себорейный дерматит не имеет никакого отношения к кожному салу или какому-либо еще жиру. Выделяют 2 формы себорейного дерматита — взрослых и грудных детей.
Себорейный дерматит взрослых
Это хронический дерматит с характерными проявлениями (воспаленные, четко очерченные очаги поражения красного цвета, покрытые жирными чешуйками). Характерная локализация — участки кожи с большим количеством сальных желез, а именно волосистая часть головы (в сочетании сперхотью), лицо и верхняя часть туловища.
Себорейным дерматитом страдает около 3-5% молодых людей, хотя слабо выраженная перхоть встречается значительно чаще. Это состояние часто наблюдается у ВИЧ-инфицированных людей. Пик заболеваемости приходится на возраст 18-40 лет, заболевание редко развивается до пубертатного возраста. На рисунке показана локализация высыпаний себорейного дерматита.
Дрожжевые грибы Malasseriafuifur (синоним — Pityrosporum oviculare) выявляются в повышенном количестве в чешуйках перхоти и очагах себорейного дерматита, что позволяет считать их причинными факторами. Возможно, по этой же причине себорейный дерматит часто наблюдается у больных с иммунодефицитом. Наличие в коже зрелых сальных желез, по-видимому, является необходимым условием развития себорейного дерматита. У многих молодых людей с данным заболеванием имеется жирная кожа.
Существует несколько вариантов себорейного дерматита, которые встречаются в различных комбинациях с разной степенью тяжести течения.
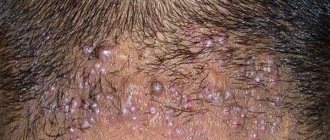
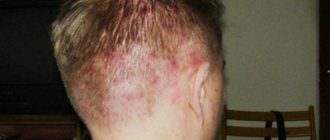
Себорейный дерматит волосистой части головы
Самым ранним симптомом является перхоть. Позднее развивается перифолликулярное покраснение и шелушение кожи с формированием четко отграниченных бляшек, изолированных или сливающихся между собой, занимающих большую площадь с распространением на кожу лба. При хроническом течении возможно выпадение части волос с восстановлением их роста после уменьшения степени выраженности воспалительного процесса. Краснота и шелушение с жирными чешуйками часто локализуются за ушами, в складках при этом образуются трещиHы, покрытые корками. Персистирующий наружный отит может являться изолированным поражением или же сочетается с проявлениями себорейного дерматита на других участках кожного покрова.
Лицо
При себорейном дерматите высыпания на лице располагаются в зоне участков бровей, между бровями и в носогубных складках, обычно в сочетании с поражением волосистой части головы.
Блефарит
Блефарит наблюдается часто, при этом края век покрасневшие, с наслоением мелких белых чешуек и желтоватых корочек. Солнечный свет вызывает кратковременное обострение с постепенным улучшением по мере развития загара.
У молодых женщин иногда имеется параназальная эритема в сочетании с легко возникающим румянцем на щеках. Не всегда ясно, имеют ли место розовые угри или слабо выраженный себорейный дерматит, однако чрезмерное увлечение сильнодействующими наружными кортикостероидными препаратами может способствовать переходу этого состояния в вариант розовых угрей под названием «периоральный дерматит».
Туловище
Наиболее частая локализация высыпаний на туловище — грудь и межлопаточная область спины, обычно наблюдаемая у мужчин. Первичные элементы представлены фолликулярными папулами красно-коричневого цвета, покрытыми жирными чещуйками. При слиянии папул образуются множественные очаги неправильных очертаний, с наличием более крупных чещуек по краям.
СКЛАДКИ
При локализации в проксимальных складках себорейный дерматит выглядит как опрелость с наличием четко ограниченных участков диффузной эритемы, покрытых жирными чешуйками. Возникают вторичные трещины, а вследствие потоотделения, вторичного инфицирования или неправильного лечения, возможно развитие мокнущего дерматита с распространением далеко за пределы первоначальных очагов.
Возможно сочетание себорейнorо дерматита с себорейным фолликулитом, чаще у мужчин. Высыпания представлены эритематозными фолликулярными папулами и фолликулярными пустулами на коже верхней части туловища и плеч, которые обычно сопровождаются зудом. Отсутствие комедонов, кист и рубцов помогает отличить это состояние от обыкновенных угрей.
Все перечисленные варианты имеют тенденцию к хроническому течению и рецидивированию. В редких случаях возможна генерализация себорейноro дерматита с развитием эритродермии.
Оборудование для лечения себорейного дерматита
В нашей клинике проводится точная диагностика, позволяющая выявить какой именно из факторов способствовал развитию СД у конкретного пациента. А применение аппаратных методик позволяет добиться стойких результатов лечения, основанных на повышении местного иммунитета и ликвидации провоцирующих заболевание факторов.
Это позволяет отказаться от применения кортикостероидных препаратов наружно и системных препаратов внутрь, либо значительно уменьшить показания к применению и дозы этих препаратов.
Эксимерный лазер XTRAC
Одна из разновидностей фототерапии, отличительным свойством которой является терапия эксимерным светом с длиной волны 308 нм.
Эксимерный лазер входит в список обязательного оснащения ЛПУ в соответствии с приказом Минздравсоцразвития № 151Н от 16.03.2010.
Наша клиника внедрила эксимерный лазе в РФ и была одной из первых в мире обосновавших его патогенетическую эффективность.
Преимущества лечения с помощью эксимерного лазера:
- высокая продолжительность ремиссий от года и более;
- не оказывает побочных эффектов на организм;
- возможность применения для лечения себорейного дерматита волосяной части головы;
- абсолютная безболезненность процедуры.
Перед проведением процедуры обязательно назначается предварительное обследование, чтобы исключить у больного аллергию на ультрафиолетовые лучи, определить степень поражения поверхности кожи.
Принцип работы эксимерного лазера заключается в выработке ультрафиолетового излучения, которое передается по оптоволоконному кабелю и выходит на его конце в виде сжатого пучка лазерного света. Источником энергии в лазере служит газовая смесь, состоящая из ксенона и галогена.
Эксимерная система Derma GmbH
Первая в мире эксимерная система при которой отсутствует световод, что позволяет более точно доставлять энергию к очагу поражения.
Эксимерная система входит в список обязательного оснащения ЛПУ в соответствии с приказом Минздравсоцразвития № 151Н от 16.03.2010.
Уникальное соотношение эффективности и безопасности терапии.
Первая в мире разработка, при которой отсутствует световод, что позволяет без потерь доставлять энергию к очагу поражения. При этом эксимерные системы и лазеры позволяют наводить лазер на поврежденные участки кожи. Таким образом, воздействие осуществляется не на все тело (здоровая кожа не подвергается УФ излучению).
Прибор Quantel Derma GmbH разработан компанией Quantel Group (в прошлом — Wavelight Aesthetic GmbH) в Эрлаген, Германия. Также часть компании находится во Франции. Quantel Group находится в лазерном бизнесе с 1970 года и с тех пор завоевала стойкую репутацию лидера в данной области.
JET PEEL
Самое современное газожидкостное воздействие
Принцип работы Jet Peel основан на бесконтактной струйной обработке кожного покрова. Аппаратура израильского производителя косметологического оборудования TavTech является инновационным прибором, единственным из газожидкостных, применение которого возможно для лечения себорейного дерматита. Jet Peel функционирует по запатентованной технологии подачи смеси мельчайших капель жидкости и воздуха под давлением.
Применение данного прибора при себорейном дерматите позволяет осуществить:
- лимфодренаж для стимуляции микроциркуляции в тканях;
- аппаратное введение лечебных растворов в кожу.
MULTICLEAR
Является революционной технологией, предназначенной для безопасного и эффективного лечения многих распространенных поражений кожи.
MultiClear™ является продукцией компании CureLight, мирового лидера в селективной фототерапии.
- Удобная в работе, быстрая экспертная система позволяет врачу точно выбирать оптимальный метод фототерапии.
- Генерирует минимальный эффективный направленный узкополосный пучок УФ-В и УФ-А излучения, не затрагивая здоровые ткани.
Принцип действия аппарата основан на избирательном воздействии на биоткани потоком света, в диапазоне 280-320 нм. с пиковой мощностью 314 нм., без повреждения кожного покрова и окружающих тканей.
Ультрафиолетовая кабина UV Waldmann
Наряду с выраженной репигментацией, приводит к восстановлению в коже больных себорейным дерматитом.
Новинка! Ультрафиолетовая кабина UV производства компании Herbert Waldmann GmbH & Co. KG (Германия)
Кабина оборудована 26 флуоресцентными лампами низкого давления, которые общепризнаны как самые эффективные и создающие гарантированный оптимальный уровень светового воздействия.
Создает идеальную, равномерную фотонагрузку и максимально эффективна как для лечения различных форм себорейного дерматита, так и для поддерживающей терапии себорейного дерматита.
Узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм.(Herbert Waldmann GmbH & Co. KG (Германия), является эффективными методом лечения больных вульгарной, сегментарной, фокальной и акрофациальной формами витилиго. Эффективность лечения возрастает по мере увеличения курсового количества процедур. Ввиду отсутствия необходимости приема фотосенсебилизаторов, является безопасной и высокоэффективной. Наряду с выраженной репигментацией, приводит к восстановлению в коже больных себорейным дерматитом. После курса узкополосной (311 нм) фототерапии, в большинстве случаев, наблюдается частичная или полная нормализация клеточных иммунных реакций, что свидетельствует о патогенетическом механизме этого метода фототерапии.
Фототерапевтическая панель Dermalight 1000
Применяется для поддерживающей терапии себорейного дерматита.
Dermalight 1000 применяется для поддерживающей терапии себорейного дерматита.
Учитывая отсутствие генератора контроля энергии и рассеивания света из-за незамкнутости контура, не может применяться как самостоятельный метод лечения себорейного дерматита.
Не создает должной равномерной фотонагрузки нагрузки и может применяться как поддерживающая терапия себорейного дерматита.
Узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм. является эффективными методом лечения больных вульгарной, сегментарной, фокальной и акрофациальной формами витилиго Эффективность лечения возрастает по мере увеличения курсового количества процедур. Ввиду отсутствия необходимости приема фотосенсебилизаторов, является безопасной и высокоэффективной. Наряду с выраженной репигментацией, приводит к восстановлению в коже больных себорейным дерматитом. После курса узкополосной (311 нм) фототерапии, в большинстве случаев, наблюдается частичная или полная нормализация клеточных иммунных реакций, что свидетельствует о патогенетическом механизме этого метода фототерапии.
Фото до и после лечения
Стоимость лечения
| Консультация врача-дерматовенеролога первичная-повторная | 2500 |
| Консультация врача-дерматовенеролога первичная — повторная после 20.00. | 3500 |
| Консультация врача-дерматовенеролога доктора медицинских наук/профессора | 6000 |
| Консилиум первичный | 6000 |
| Консилиум повторный | 3000 |
| Комплексная 3D диагностика кожи | 5000 |
| 3D сканирование кожи | 3500 |
Смотрите полный прайс-лист
* Cтоимость указана в комплексной процедуре
*** Окончательная стоимость процедуры будет определена только после консультации со специалистами нашей клиники.
«ПрезидентМед» гарантирует своим пациентам лучшее соотношение цены и качества!
Врачи Клиники
Незговорова Оксана Ивановна
Врач – косметолог, врач — дерматовенеролог. Опыт работы в области врачебной косметологии и дерматологии с 2006.
Скородумова Ольга Евгеньевна
Врач – косметолог, врач — дерматовенеролог. Опыт работы в области врачебной косметологии и дерматологии с 2000.
Кирилюк Татьяна Игоревна
Окончила Медицинскую академию имени С.И. Георгиевского ФГАОУ ВО «КФУ им. В.И. Вернадского» (Лечебное дело). Красный диплом.
Гришанова Наталья Александровна
Врач — косметолог, врач — дерматовенеролог. Опыт работы в области врачебной косметологии и дерматологии с 2003 г.
Олейникова (Алексеева) Светлана Михайловна
Врач — косметолог, врач — дерматовенеролог. Опыт работы в области врачебной косметологии и дерматологии с 2004 г.
Отзывы пациентов
Наталья Иванова, 28.04.17 В клинике современное оборудование и медицинские препараты. Очень довольна работой докторов. Спасибо! С уважением, Наталия
Истинная экзема
Развивается бурно. Появляются мелкие рассеянные пузыречки, которые вскоре, иногда в течение нескольких часов, вскрываются. Выделяется серозный секрет, формируются очаги мокнутия, появляются корки, шелушения, отхождения корок, открытые раны. Каждая из стадий экземы стремительно сменяется последующей: эритематозная – папуловезикулезная – мокнущая – корковая.
Параллельно на другом участке может происходить появление свежих везикул и папул с серозным содержимым, так как процесс редко ограничивается одним участком. Характерна симметрия высыпаний и стремление сыпи с кожи головы на кожу верхних, нижних конечностей, туловище. Четко очерченных очагов нет.
Истинная экзема сопровождается сильнейшим зудом, который способен стать причиной невроза и бессонницы.
Лечение экземы кожи головы
Вылечить экзему на коже головы достаточно непросто. Во-первых, экзематозные раны тяжело поддаются лечению. Во-вторых, больные чаще всего обращаются к врачу, когда заболевание уже принимает сложную форму, присоединяется вторичная инфекция. Причина тому кроется все в той же «коварности» заболевания, особенно когда речь идет об экземе кожи волосистой части головы: локализуясь в области темени, такие очаги сложно обнаружить. Проще говоря, болезнь какое-то время остается незамеченной: зуд рассматривается как случайность, шелушение – как перхоть.
Усложнить течение могут микотические инфекции. В таком случае лечение не будет приносить результатов – необходимо предварительное проведение антимикотической терапии. Для этого нужно определить вид заселившегося грибка. Если перед началом лечения грибковая составляющая процесса не была исключена, то гормональные мази и мази на основе антибиотика, которые используются для борьбы с экземой, приведут к активному размножению и мутации грибков в случае их наличия. Поэтому в лечении экземы без консультации с дерматологом или трихологом не обойтись.
Как правило, терапия назначается комплексная и может включать применение:
- гормональных мазей;
- мазей на основе антибиотиков;
- антигистаминных препаратов;
- успокаивающих средств;
- десенсибилизирующих препаратов;
- диету.
Во время лечения также важно посещать специалиста, который будет наблюдать за течением болезни. Ни в коем случае нельзя самостоятельно продлевать назначенный курс лечения – кортикостероидные гормоны могут вызывать серьезные побочные эффекты при их бесконтрольном применении.
Можно ли применять народные средства от экземы?
Некоторые народные средства, составленные из натуральных продуктов растительного происхождения, показали себя как весьма эффективные препараты от себорейной экземы. Однако следует помнить, что разного рода растения и составы на их основе могут подходить не всем людям. Это не универсальные рецепты, и к их выбору следует подходить с максимальной ответственность. Как минимум они могут вызвать аллергическую реакцию, не помочь или хуже того — усугубить симптомы экземы. По этой причине применять народные средства самостоятельно категорически не рекомендуется. Перед тем, как использовать рецепт народной медицины, следует посоветоваться с лечащим врачом.
Специалисты признают большинство народных методов лечения данного типа экземы, поэтому и сами могут назначать ряд мер из этой категории. В любом случае консультация дерматолога необходима в обязательном порядке. Народные средства могут стать хорошим дополнением к основному курсу.
В качестве дополнительной терапии используют отвары березовых почек и коры дуба. Ними делают примочки пораженных экземой участков кожи или принимают лечебные ванны.
Неплохой эффект имеет смесь оливкового масла, детского крема и сока золотого уса с настойкой валерианы для обработки кожи головы. Состав наносят на поверхность кожи и волосы за 2 часа до мытья, чтобы ускорить заживление и дать коже питание. Аналогичное действие имеет смесь чеснока и крапивы, смываемая ромашковым отваром. Полезны любые средства общеукрепляющего и успокаивающего действия, которым и следует отдавать наибольшее предпочтение.
Советы для тех, кто страдает экземой
Если имеется генетическая предрасположенность или однажды вы уже столкнулись с экземой, следует быть предельно осторожным, соблюдая следующие рекомендации:
- избегать ношения одежды из синтетической, шерстяной или фланелевой ткани;
- включать в рацион побольше овощных блюд, отварного мясо, кисломолочной продукции, фруктов (кроме тех, которые способны спровоцировать аллергию: апельсины, клубника, малина, мандарины);
- избегать гастрономических экспериментов, алкоголя, слишком острой, соленой и жирной пищи, маринадов;
- принимать витаминные комплексы, в частности важны витамины А и В;
- избегать контакта с предполагаемыми аллергенами в быту (порошки, моющие и т.п.);
- в случае варикозной болезни вен в анамнезе носить резиновые чулки и бинтовать голени лечебными бинтами;
- как можно меньше нервничать;
- периодически посещать дерматолога.
В клинике Санкт-Петербурга «МедиЛайф» ведут прием высококвалифицированные опытные врачи-дерматологи и трихологи. Записаться на прием можно онлайн. Цены на услуги представлены на сайте. Любые подробности вы можете уточнить по телефону. Приветливый персонал, возможность выбрать удобное время для посещения и полная анонимность – приятные и значимые дополнения квалифицированной консультации, которая будет оказана в «МедиЛайф».
Диета и образ жизни при себорейной экземе
Поскольку результатом аллергической реакции тоже может стать экзема, то лечение ее связано с устранением вероятности аллергии. Чтобы признаки экземы не обострилось, следует соблюдать диету, меню которой не содержит аллергенов, так как аллергические реакции добавят неприятных симптомов, даже если для них была другая причина. Как и при любом кожном заболевании, соблюдение гипоаллергенного плана питания при рассматриваемой патологии обязательно. Оно не только ускорит выздоровление, но и позитивно повлияет на состояние внутренних органов.
Особенно тщательно нужно следить за питанием в зимний период, когда организм и так ослаблен. Необходимо отказаться от цитрусовых, морских деликатесов, орехов, меда и цельного молока. Исключить стоит и консервы, домашние заготовки, специи, соленую и копченую пищу. Лучше избегать в рационе красных ягод и фруктов, а также жареной и жирной еды.
Еда, полезная при себорейной экземы — это отварная и запеченная пища, супы и каши, зеленые яблоки, бананы и другие фрукты, овощи светлых оттенков.
На всем сроке терапии от экземы следует исключить воздействие солнечных лучей на кожный покров, пребывание в жаре и влажном микроклимате. По этой причине больным категорически противопоказаны посещения бань и саун. Принимать ванну и душ следует только при средних температурах без распаривания и влияния горячей воды и пара.