Кондиломатоз — дерматологическое заболевание вирусной этиологии, которое может проявляться в форме аногенитального кондиломатоза, папилломатоза половых органов, а также осложняться злокачественными новообразованиями, особенно если они локализованы на слизистых оболочках. При кондиломатозе существенно снижается качество жизни пациента: новообразования провоцируют физический и психологический дискомфорт, снижают удовольствие от интимной близости или делают ее невозможной.
До настоящего времени медицина не располагает средствами и методами, способными полностью устранить причины патологии. Однако существуют технологии, позволяющие безболезненно убрать остроконечные наросты с кожи и слизистых оболочек.
Цены на обследование и лечение
Что это — общие сведения
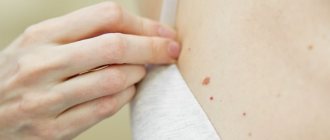
В медицине аногенитальный кондиломатоз — это одна из разновидностей дерматологических патологий, которые вызывает вирус папилломы человека. Активность этого патогена проявляется в виде образования на коже или слизистых оболочках небольших наростов: бородавок, папиллом, кондилом, полипов.
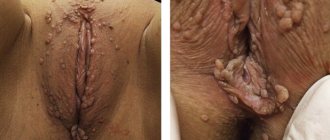
При локализации на аногенитальной области (кожные покровы ануса, промежности, наружные половые органы) формируются кондиломы — вытянутые остроконечные наросты, которые при ряде факторов образуют обширные скопления. Внешне они могут напоминать цветную капусту, подушки мха. В большинстве случаев кондиломы окрашены в цвет кожи или имеют чуть более темный оттенок.
Так как причиной кондиломатоза является вирус, который передается половым путем, диагностикой и терапией патологии занимаются дерматовенерологи. Однако при поражении конкретных органов к диагностике и терапии привлекают врачей других специализаций:
- при поражении половых органов у женщин — гинеколога;
- при поражении полового органа у мужчин — уролога;
- при появлении папиллом на анусе и перианальной области — проктолога;
- при разрастании кондилом в ротовой полости — стоматолога и т. д.
Так как вирус папилломы человека обладает онкогенными свойствами, пациентам с признаками заболевания рекомендуется регулярный скрининг на специфические онкологические антигены.
Симптоматика заболевания
Во время беременности часто высыпают опасные остроконечные кондиломы, которые легко спутать с перламутровыми папулами. Для точного определения заболевания важно обращать на сопутствующие симптомы:
- могут высыпать в виде бородавок бледно-телесного цвета, или разрастаются как кусты цветной капусты;
- площадь нароста варьируется от нескольких миллиметров до трех сантиметров;
- чаще всего кондиломы во время беременности высыпают на половых органах или вокруг анального отверстия;
- если новообразования были еще до беременности, то после зачатия они разрастаются, увеличиваются в размерах и становятся рыхлыми;
- наросты, появившиеся возле анального отверстия, могут вызывать жжение, зуд и присутствие инородного тела;
- плоские новообразования вызывают неприятные ощущения в области половых органов, из-за чего появляются умеренные выделения.
Причины
Основной причиной, по которой возникает аногенитальный кондиломатоз, является заражение человека ВПЧ. По статистике, его носителями является до 80% всего населения Земли. Главной особенностью инфекции считается высокая степень контагиозности, то есть риска появления кожных новообразований. При проникновении внутрь клеток патоген меняет их «поведение», заставляет разрастаться, что негативно отражается на функционировании органов и систем.
Причиной возникновения аногенитального кондиломатоза в большинстве случаев являются штаммы ВПЧ 6 и 11. Они поражают преимущественно урогенитальный тракт и слизистые оболочки перианальной области. Основная причина инфицирования – незащищенный половой акт. Также к провоцирующим заболевание факторам относятся:
- ИППП в анамнезе (хламидиоз, трихомониаз, герпес, гонорея, хламидиоз);
- частая смена половых партнеров;
- повышенный уровень стрессов;
- дефицит витаминов;
- сниженный иммунитет;
- дисбиоз половых путей;
- гормональный дисбаланс.
У женщин образование кондилом может быть спровоцировано наступлением беременности.
Полезно знать: у детей крайне редко встречаются аногенитальные формы
кондиломатоза. Эта разновидность заболевания характерна для взрослых людей зрелого возраста.
Можно ли рожать при кондиломах?
Дать однозначный ответ на этот вопрос нельзя, так как шанс передачи инфекции ребенку варьируется от 4 до 80%. При этом важно понимать что вирус вызывающий кондиломы никак не влияет на развитие плода.
Патоген может вызвать преждевременные роды, но в настоящее время нет достоверных подтверждений тому, что болезнь вызывает развитие пороков у ребенка.
При кондиломах разрешается рожать естественным путем, все же врачи рекомендуют использовать кесарево сечение. Дело в том, что во время родов большие наросты могут быть травмированы и начнется кровотечение. Хотя в то же время само кондиломы и беременность совместимы, их наличие не является главной причиной проведения оперативного родоразрешения. Существуют данные, что вирус ВПЧ передается даже при кесаревом сечении, так как инфекция передается через плодные оболочки и цервикальный канал.
К естественным родам допускаются женщины, у которых остроконечные кондиломы при беременности находятся на аногенитальной зоне. В таком случае угрозы заражения новорожденного минимален. Если же новообразования расположены на слизистой оболочки влагалища или шейке матки врач может предложить кесарево сечение.
В запущенных формах кондиломатоз во время беременности приводит к утрате эластичности влагалища, что приводит к угрозе разрыва при родах.
Специалисты стараются избежать передачи вируса новорожденному так как это может привести к неприятным последствиям. Например, у детей в возрасте от 1,5 до 5 лет появляется папилломатоз гортани. Наросты постепенно увеличиваются в размерах, сокращая просвет гортани, из-за чего возникает затрудненное дыхание. Существует вероятность что со временем воспалительный процесс перейдет на слизистые поверхности бронхов и трахеи.
Патогенез — механизм развития заболевания кондиломатоза, пути заражения
При попадании в организм вирус папилломы человека проникает в верхние и глубокие слои эпидермиса, слизистые оболочки, с которыми соприкасался источник инфекции. Основные пути заражения:
- незащищенный половой акт;
- использование общих полотенец с зараженным человеком;
- использование общих средств гигиены, станков для бритья.
Оставаясь в клетках эпителия, патоген провоцирует изменения его качественных характеристик. Кожные проявления, их степень и количество зависят от вирусной нагрузки, а также от точной локализации генов вируса внутри клетки:
- эписомальное расположение (вне хромосом клетки) вызывает доброкачественную форму заболевания, которая не провоцирует серьезных последствий для здоровья и не сопровождается формированием кондилом;
- интросомальное расположения (внедрение в клеточные хромосомы человека) провоцирует злокачественное течение болезни, в том числе с формированием злокачественных опухолей.
Активность вируса в организме зависит от реакции иммунитета. Он может годами присутствовать в теле человека, никак не проявляясь, может регрессировать, то есть проходить сам по себе, или перерождаться в злокачественные опухоли.
Полезно знать: самопроизвольное устранение папиллом и кондилом часто происходит у женщин, которые столкнулись с проблемой новообразований во время беременности.
Также проявления заболевания зависят от штамма вируса: не онкогенные чаще других вызывают аногенитальный кондиломатоз и бородавки на теле, в то время как онкогенные не сопровождаются изменениями на коже.
Патология развивается при достижении пика вирусной нагрузки на клетки эпителия. Вирусный геном заставляет клетки активно делиться, в результате чего в месте его наибольшей «концентрации» наблюдается кожный нарост. Примечательно, что папиллома на руках и теле может расти несколько недель или даже месяцев. Аногенитальные формы возникают одномоментно: еще вчера покровы перианальной области и промежности были чистыми, а сегодня они покрыты гроздьями крупных новообразований.
Лечение кондилом во время беременности
Для начала нужно обзавестись нужными знаниями и узнать о кондиломах в общем. Кондилома это вырост на коже (либо генитальные бородавки) и он может быть разнообразных видов, что уже будет свидетельствовать о начале воспалительного процесса. Сама по себе болезнь является вирусной, и возбудителем является вирус папилломы, который может переносить человек.
Кондиломы при беременности могут стать причиной инфицирования новорожденных детей и развития у них же еще с раннего детства инфекции вируса папилломы и кондиломы, поэтому лечение нужно проводить сразу же после малейшего подозрения.
А это все может быть потому, что будущая мама не произвела должное лечение и не позаботилась о будущем.
Осложнения
Многие ошибочно относят кондиломатоз к исключительно косметическим дефектам. Эта патология способна осложниться и нанести существенный урон самочувствию человека, его физическому здоровью. В число наиболее распространенных осложнений специалисты включают:
- массивное разрастание новообразований, которое ведет к частичной или полной непроходимости уретры, половых путей, дисфункциям ануса;
- воспаление кондилом из-за накопления в складках потожировых выделений, экскрементов, косметических средств, вследствие чего, помимо болей и выделения неприятно пахнущего экссудата, пациента могут беспокоить симптомы общей интоксикации;
- некроз вследствие регулярного травмирования, воспалений, нагноений разросшихся новообразований, который может распространяться на глубокие ткани, включая подкожную клетчатку, мышцы, стенки ануса и прямой кишки, половых путей;
- малигнизация (озлокачествление) доброкачественных папиллом с последующим образованием метастазов в лимфатические узлы и органы.
Именно поэтому необходимо проводить комплексное лечение кондиломатоза, даже если новообразования единичные и не сопровождаются дискомфортом.
Методы лечения вируса
Лечить беременных, которые поражены вирусом папилломы, если болезнь все же была обнаружена во время беременности, следует еще в первом триместре. Если были обнаружены экзофитные кондиломы, то они сразу же должны пойти на удаление, потому как, если не удалить и не начать лечение, то вирус только продолжит развиваться, а они все еще будут расти в размерах. А это чревато, если не для жизни больной, то для процесса беременности и для плода точно. При прохождении родовых путей может произойти инфицирование ребенка, что выльется в последующее поражение гортани папилломатозом.
Диагностика
Чтобы диагностировать кондиломатоз аногенитального типа, врачу надо визуализировать новообразования. Однако этого бывает недостаточно, потому что:
- заболевание может протекать латентно, не проявляясь внешними изменениями;
- внешне доброкачественные и злокачественные формы кондилом неразличимы;
- внешние видимые кондиломы могут оказаться «верхушкой айсберга», за которой скрывается дисплазия цервикального канала или ряд ИППП.
Чтобы не упустить важные моменты, которые необходимы для подбора адекватных методов лечения и исключения схожих патологий (контагиозного моллюска, широких кондилом на фоне сифилиса), проводят комплексную диагностику кондиломатоза. Она включает:
- кольпоскопию и уретроскопию для выявления новообразований в половых путях и уретре;
- цитологию мазка из цервикального канала для выявления дисплазии шейки матки;
- гистологию частичек кондилом для определения их клеточного строения;
- ПЦР-тесты для определения типа ВПЧ и степени его онкогенности;
- иммунологический тест крови на антитела.
Дополнительно проводят тесты на половые инфекции — сифилис, ВИЧ, гонорею, хламидиоз и другие.
Кондиломатоз: лечение в современной медицине
Так как вызывающий заболевание вирус внедряется в живые клетки человека по всему организму, устранить его не представляется возможным. Единственное, что может предложить современная медицина в качестве терапии этой болезни, — удаление новообразований и снижение вирусной активности с помощью специальных противовирусных препаратов. Однако даже это не сможет гарантировать отсутствие рецидивов.
Начинать лечение кондиломатоза вирусологи и дерматологи рекомендуют с комплексного укрепления иммунитета. Пациентам рекомендован отказ от вредных привычек, полноценное сбалансированное питание, прием дополнительных витаминов: А, С, Е, РР и группы В. Хорошо отражаются на состоянии иммунитета умеренные физические нагрузки.
Для снижения риска рецидивов и образования новых кондилом назначают лекарственные средства:
- иммуностимуляторы — Панавир, Иммуномакс, Ликопид и их аналоги;
- противовирусные средства на основе аллоферона в инъекциях.
Для контроля вирусной нагрузки на организм показаны регулярные обследования: ПЦР на ВПЧ, гистологический анализ мазков из цервикального канала для женщин, анализ мазка из уретры для мужчин. Такую же тактику терапии рекомендуют для половых партнеров пациента, даже если у них нет признаков анальных и генитальных кондилом.
Чтобы устранить внешние дефекты кожи на половых органах и промежности, применяют современные медицинские технологии: лазеротерапию, электрокоагуляцию, криодеструкцию, радиотерапию. Все они подразумевают удаление новообразований специфическим способом:
- Лазерная коагуляция кондилом удаляет наросты сфокусированным пучком света. Технология позволяет настроить лазер так, чтобы луч влиял только на ткани с определенной плотностью. На месте удаленного новообразования остается струп, который в течение 2-3 недель отслаивается, обнажая здоровую кожу.
- Радиоволновое удаление схоже с лазерным, однако при иссечении кондилом у врача нет возможности автоматически настроить глубину проникновения луча. Послеоперационная ранка тоже покрыта корочкой, что снижает риск ее инфицирования.
- Криодеструкция позволяет разрушить кондиломы с помощью воздействия сверхнизких температур. Сразу после процедуры новообразования сохраняются, однако со временем они отмирают, не оставляя после себя шрамов.
- Электрокоагуляция действует сродни криодеструкции, но в этом случае на новообразования оказывают действие высокие температуры. Ткани наростов «сворачиваются», а затем в течение 1-2 недель постепенно отмирают и отделяются от поверхности кожи.
Такие способы выглядят более удобными и безопасными, чем классическое иссечение, потому что:
- проводятся под местной анестезией, не оказывается дополнительная нагрузка на организм;
- это точечное удаление патогенных тканей без травмирования здоровых, поэтому на месте удаленных новообразований не остается крупных открытых ран, а затем и рубцов;
- обеспечивают более полное удаление тканей кондиломы, что снижает вероятность повторного появления новообразований или их неконтролируемого разрастания;
- гарантируют быстрое заживление и короткий период реабилитации.
Описанные методы в большинстве случаев применяются при массивном разрастании кондилом. Единичные небольшие новообразования (до 10 мм в диаметре) можно удалить цитотоксическими препаратами: гелями Фторурацил, Подофиллин, Имиквимод, Фторурацил и их аналогами.
Важно: не рекомендуется применять для удаления массивных наростов безрецептурные и народные средства. Самолечение может спровоцировать распространение наростов.
Прогноз и профилактика
Прогноз при своевременном удалении кондилом и противовирусной терапии благоприятный. Риск рецидива составляет 30%. Для профилактики обострений заболеваний рекомендуется постоянное использование барьерных контрацептивов при половых контактах, общее укрепление иммунитета, а также регулярное обследование (скрининг) на степень вирусной нагрузки на организм. Женщинам для профилактики рака шейки матки рекомендуется вакцинация, которую можно начинать с 11-12 лет.
Цены на обследование и лечение