Причины шелушения – внешние факторы и неправильный уход
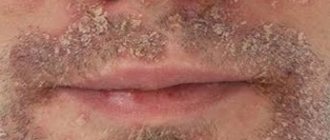
Итак, какие причины шелушения кожи на лице? Существует три типа кожи: жирная, нормальная, сухая. Обладательницы сухой кожи страдают шелушением чаще остальных. Это закономерно. Однако, если со временем ситуация усугубляется, следует обратить внимание на следующие факторы.
почему шелушится кожа на лице
Одним из них является недостаток влаги в организме. Ветра, морозы, испепеляющее солнце, сухой воздух в помещениях в отопительный период – все это иссушает кожу, заставляя ее шелушиться. Поэтому следует всячески избегать подобных воздействий окружающей среды и усилить уход за кожей.
Ухаживая за лицом, важно помнить, что чрезмерное частое умывание (особенно горячей водой), а также использование мыльных средств может негативно сказаться на коже, вызвать сухость и раздражение.
Если своим уходом вы добились обратного эффекта, не отчаивайтесь! Замените обычное мыло на увлажняющее средство для кожи и воспользуйтесь питательным кремом. Это поможет коже лица восстановиться.
Также воздержитесь от растирания кожи после умывания. Это может ей повредить. Лучше аккуратно промокните лицо мягким полотенцем.
Нехватка витаминов
Отсутствие в организме витаминов или их дефицит также приводит к шелушению кожи. Что следует делать в такой ситуации? Необходимо помочь организму накопить питательные вещества. Для этого включите в рацион побольше фруктов (особенно в период осенне-весеннего авитаминоза).
Аллергия
Зачастую шелушение кожи лица возникает в результате аллергической реакции на содержащуюся в средствах для умывания ланолиновую кислоту. Цветение растений, аллергенные продукты, лекарства также могут вызвать реакцию кожи.
Если проблема заключается в средстве для умывания, следует обратиться за консультацией к профессионалу. В случае непрекращающегося зуда не затягивайте с визитом к врачу. Поскольку данное явление может быть не простым раздражением, а симптомом инфекционного кожного заболевания.
Сухая кожа
Как мы уже отмечали, основная проблема кожи – это отсутствие влаги. Как ее решить? Необходимо прекратить пользоваться мылом при умывании. Рекомендуется заменить его на мягкие, очищающие, не спиртосодержащие средства, такие как:
- пенки,
- муссы,
- гели.
причины шелушения кожи
Лечение кожного зуда
Прежде всего любой косметолог попросит вас исключить из пищи все продукты-аллергены и иные условия, провоцирующие зуд (например, подушку перьевую, или синтетические материалы в одежде). Кроме того, потребуются увлажняющие средства: косметические, а также вам порекомендуют компрессы из отвара ромашки. При бесполезности этих манипуляций необходимо незамедлительно воспользоваться услугами дерматолога, а то и сходить к аллергологу. Что придется еще сделать для установления диагноза:
- Общий анализ мочи и общий анализ крови;
- Анализ крови биохимический;
- Анализ кала на гельминтов и скрытую кровь;
- Соскоб кожи на грибок.
- Кожные пробы (чтобы определить характер аллергии)
По результатам анализов, после обследования врачом-дерматологом выставляется диагноз и определяется лечение. С учетом характера заболевания прописывается или медикаментозное лечение, или косметические с лечебной направленностью процедуры. Не пренебрегайте советами врача, не увиливайте от процедур, проходите полный курс лечений, ведь недолеченная аллергия вновь возвращается и все надо будет начинать сначала.
Себорея
Показателями этого заболевания станет зудящаяся кожа, блеск и шелушение, появление розовых пятен.
Лечится с применением тиосульфата натрия, хлорида кальция, кортикостероидов, мазей и кремов антибактериального состава (гидрокарбонат, раствор серы), используется салициловый спирт, борная кислота, а также настойка боярышника и настойка ландыша).
Псориаз
О псориазе стоит задуматься, если кожа чешется, становится красной, покрывается отслоившимися чешуйками кожи.
Лечение проводится с применением салициловой кислоты, серно-дегтярной и нафталановой мазей, кальципотриолом, дипросаликом. Успешно применяется фототерапия, гомеопатические средства, ицитретин, роаккутан, циклоспорин.
Демодекоз
При этом заболевании одолевает сильный зуд, характерно выпадение ресниц, лицо покрывается угрями.
Прежде всего с помощью препаратов укрепляют иммунитет (чтобы усилить сопротивляемость организма), стараются обеспечить нормальную работу желудка и кишечника. В комплексе прописываются антипаразитарные препараты: трихопол, тинидазол, метронидазол. Наружно применяют мази (серную, желтую ртутную, ихтиоловую), аптечные ”болтушки”, мази антибактериальных составов ”Аверсект”, ”Перметрин”. Чтобы уменьшить воспаление, применяют крем-гель ”Дексрдем Фито”, который обладает хорошим противовоспалительным эффектом.
Розацея
Симптомами данного заболевания называются бугорчатая, воспаленная кожа. Кожные покровы, не переставая, сильно чешутся, краснеют, становится очень заметной сосудистая сеточка.
Лечится с помощью метронидазола в мази и в таблетках, предписывается определенная диета, делаются примочки с борной кислотой, прописывается специальный массаж. При розацее проводится лечение антибиотиками, иммунокорригирующими лекарствами, используется лечение холодом и проводится психокоррекция.
«Пантенол»
Эффективным средством в защите от шелушения кожи лица является препарат «Пантенол». Особенно удобен в использовании благодаря форме спрея. Данный препарат распыляется на проблемную кожу лица, спустя несколько минут остатки лекарственного средства необходимо удалить ватным диском. Применять препарат можно до четырех раз в день. Использование «Пантенола» останавливает воспалительный процесс, снимает раздражение кожи, избавляет от шелушения. Препарат смягчает и восстанавливает проблемную кожу лица.
почему чешется лицо
Экзема — симптомы и лечение
В течении заболевания можно выделить следующие стадии:
- Эритематозная — появляются покраснение кожи, отёчность и зуд.
- Папулезная — формируются красные папулы (узелки).
- Везикулезная — возникают сгруппированные пузырьки с жидкостью, напоминающие пузырьки воздуха при закипании воды.
- Мокнутие — покрышки пузырьков вскрываются и образуются мокнутия и эрозии.
- Корковая — очаги мокнутия подсыхают и покрываются корками.
- Шелушения – отшелушивание корок и восстановление поверхности кожи [2].
При переходе экземы в хроническую стадию кожа претерпевает изменения: становится более грубой и сухой, как следствие, шелушится, и появляется пигментация.
Формы экземы в зависимости от особенностей клинической картины и причин появления [5]:
- истинная;
- себорейная;
- микробная;
- нуммулярная;
- микотическая;
- интертригинозная;
- варикозная;
- сикозиформная;
- экзема сосков;
- детская;
- профессиональная.
Истинная экзема
Истинная экзема чаще поражает лицо и конечности. Участки здоровой и поражённой кожи при этом чередуются. В процесс могут вовлекаться и другие участки вплоть до эритродермии (генерализации воспалительной реакции и лихорадки). Процесс, как правило, симметричный. В острой стадии заболевание проявляется в виде пузырьков (везикул), покраснения кожи, эрозий с мокнутием, корочек, экскориаций (механического повреждения кожного покрова при расчёсывании), могут быть папулы и пустулы. Экзематозные очаги имеют неровные границы. Когда заболевание переходит в хроническую стадию, краснота становится застойной, появляются участки трещин и лихенификаций (утолщения кожи с усилением кожного рисунка в результате длительного расчёсывания), кожа становится грубой и сухой. Нередко процесс осложняется появлением гнойников, вызванных присоединением инфекции: бета-гемолитического стрептококка или золотистого стафилококка [1].
Монетовидная (нуммулярная) экзема
Нуммулярная экзема проявляется в основном у взрослых. Мужчины заболевают чаще, чем женщины. Наибольшая заболеваемость приходится на 50-65 лет, причём у обоих полов. У женщин первый пик наблюдается в возрасте от 15 до 25 лет, когда проходит половое созревание, и женщина достигает роста и веса, характерного для взрослого. А вот у детей нуммулярная экзема встречается крайне редко. Очаги зачастую расположены в локтевых сгибах и под коленями, причём руки поражаются чаще, чем ноги.
Патогенез заболевания до сих пор неясен. У части пациентов выявляются очаги хронической инфекции, в том числе в области полости рта и в дыхательном тракте. В развитии нуммулярной экземы важную роль играют аллергены, например клещи домашней пыли. При заболевании возникают чётко очерченные монетовидные бляшки из папул и везикул. К характерным признакам можно отнести мелкоточечные мокнутия и корочки. Корки могут покрывать всю площадь бляшки, диаметр которой варьируется от 1 до 3 см. Зуд может быть как минимальным, так и сильно выраженным. При кольцевидных формах заболевания проявление уменьшается в центральной части. Хронические бляшки становятся сухими, шелушащимися, кожа при этом утолщается.
Микробная экзема
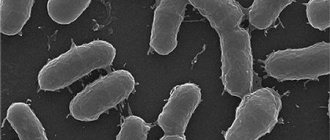
Микробная экзема — это полиэтиологическое заболевание. В патогенезе микробной экземы важная роль отводится кожному барьеру, ведь одной из его основных функций является защита. Зуд провоцирует расчёсы кожи с повреждением целостности кожного покрова, а это, в свою очередь, формирует входные ворота для инфекции. Экссудация (выход жидкой части крови в воспалённую ткань через сосудистую стенку) создает благоприятные условия для размножения микробов.
Важной составляющей патогенеза является микробиота кожи. В соскобах с поражённой кожи у больных микробной экземой обнаруживаются золотистый и гемолитический стафилококк, дрожжевые грибы, преимущественно рода Candida. Причинами микробной экземы также могут быть внешние физические или механические раздражители. Зачастую очаги микробной экземы появляются вокруг гнойных ран и на местах длительной пиодермии (гнойного заболевания кожи в результате проникновения бактерий).
При микробной экземе очаги округлые или неправильной формы, с чёткими границами, расположены асимметрично и ограничены бордюром из отслаивающегося эпидермиса. В центре очагов можно увидеть гнойные и серозные корки, после их удаления обнаруживается мокнутие, напоминающее «колодцы». Для высыпаний характерен интенсивный зуд [2].
Себорейная экзема
Воспаление начинается на волосистой части головы и локализуется на участках кожи с наибольшим количеством сальных желёз. Этим себорейная экзема схожа с себорейным дерматитом. Очаги поражения локализуются за ушами, на груди, шее, между лопатками, на сгибательной поверхности конечностей. Кожа в пределах очага гиперемирована, отёчна, на её поверхности расположены мелкие папулы желтовато-розового цвета и жирные желтоватые чешуйки и корки [2].
Варикозная экзема
Варикозная экзема, как следует из названия, возникает при наличии у пациента варикозной болезни. Преимущественно поражается кожа голеней рядом с варикозными язвами. К развитию данного вида экземы приводит нерациональное и несвоевременное лечение варикозных язв, мацерация кожи (сморщивание кожи при длительном контакте с водой), травмы. При варикозной экземе отмечается сильный зуд. Дифференциальный диагноз, в первую очередь, необходимо проводить с микседемой и рожистым воспалением [3].
Сикозиформная экзема
Заболевание возникает на фоне вульгарного сикоза — воспаления волосяных фолликулов в результате проникновения в них стафилококков. Патологический процесс способен выходить за границы оволосения, как правило, очаги можно встретить на верхней губе, в подмышках, на подбородке и лобке. Клинически сикозиформная экзема проявляется серозными колодцами, выраженным зудом и мокнутием, позже появляются зоны уплотнения кожи [2].
Детская экзема
Первые симптомы можно заметить в возрасте 3-6 месяцев. Экзематозные участки симметричны, кожа в пределах очагов ярко гиперемирована, отёчна, горячая на ощупь, имеет блестящую гладкую поверхность, присутствует мокнутие, наслаивающиеся и молочные корки. Экзема поражает преимущественно щёки, лоб, волосистую часть головы, уши, область ягодиц и конечности (как правило, разгибательные поверхности). Характерно, что экзема не затрагивает кожу носогубного треугольника. При заболевании дети жалуются на зуд и бессонницу. Нередко происходит трансформация экземы в атопический дерматит[5][10].
Экзема сосков молочных желёз
Нарушение кожи возникает после травмы сосков во время кормления грудью. Внешне экзема проявляется незначительным покраснением, мокнутием, корками из скоплений крови, а в некоторых случаях пустулами и трещинами, обычно без уплотнения сосков. Как правило, экзематозный процесс распространяется на обе груди [5].
Профессиональная экзема
Возникает под действием различных производственных аллергенов. Заболевание могут вызывать ртуть, различные сплавы металлов, пенициллин и полусинтетические антибиотики, смолы и синтетические клеи. Профессиональная экзема чаще встречается у рабочих различных производств, людей, которые имеют дело с разными химическими веществами (у химиков и биологов), а также у тех, чья работа связана с постоянным погружением рук в воду (например, уборщиков и санитаров). Под действием аллергенов развивается реакция гиперчувствительности замедленного типа. Клинически профессиональная экзема протекает как обычная экзема. Очаги расположены в основном в зоне контакта с аллергенами и на открытых участках кожи. Для профессиональной экземы характерно быстрое выздоровление при исчезновении причины [6].
Паратравматическая экзема
Возникает в области послеоперационных рубцов или при неправильно наложенных гипсовых повязках. Проявляется в виде островоспалительной эритемы (покраснения), пустул или папул, образования корок. В поражённых тканях может откладываться гемосидерин — жёлтый пигмент, образующийся при распаде гемоглобина [5].
Задачи летнего ухода за комбинированной кожей
При подборе средств для ухода за комбинированной кожей летом необходимо учитывать не только воздействие провоцирующих факторов, но и реакции разных участков кожи лица на них.
- Регулировать работу сальных желез в Т-зоне. Именно летом активность наиболее повышена, что приводит к закупоркам и в дальнейшем к высыпаниям.
- Регулярное устранение гиперкератоза, который неизбежно появляется на всех участках кожи лица. Нужно средство эффективно и деликатно работающее и не пересушивающее кожу всего лица.
- Увлажнение кожи – важно следить за водным балансом кожи, предупреждая обезвоживание.
- Защита кожи от солнца – предотвращает обезвоживание, фотостарение и появление пигментации.
Что нужно знать о шелушении кожи
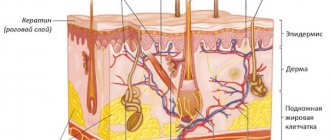
Если появились неопрятные белые чешуйки, а кожа стала шероховатой — значит, нарушились барьерные функции кожи.
Образование чешуек сигнализирует о неполадках в коже © iStock
«Шелушение говорит о повреждении защитной гидролипидной мантии, повышенном испарении влаги с поверхности кожи.
Нарушается структура рогового слоя: корнеоциты не могут равномерно и быстро отшелушиваться от общей массы клеток.
Обычно шелушение сопровождается снижением NMF, натурального увлажняющего фактора, состоящего из мочевой и молочной кислот, аминокислот, ионов металлов и других компонентов межклеточной жидкости. А также разрушением гидролипидного слоя и белков-аквапоринов — проводников воды». Елена Елисеева, медицинский эксперт Vichy
Типы кожи
Структурно, кожа у разных людей выглядит одинаково. Основное отличие в интенсивности работы сальных желез. Разберем каждый из четырех основных типов кожи подробно.
Нормальная кожа
Основные характеристики:
- гладкость и матовость покрова;
- поры сужены;
- появление морщин происходит после 35 лет;
- влияние менструального цикла на состояние кожи отсутствует или минимально;
- нет раздражений, шелушений, прыщей;
- розоватый оттенок.
Самый беспроблемный тип, который можно встретить крайне редко — лишь 6% населения земли могут таким похвастаться. Чаще всего это дети до одиннадцати лет. Таких людей не беспокоит угревая болезнь в подростковом возрасте. Возрастные изменения имеют замедленный характер.
Жирная кожа
Основные особенности:
- забитые, широкие поры;
- маслянистая, лоснящаяся поверхность (даже после умываний);
- присутствуют комедоны, воспаления, черные точки на носу (иногда также на лбу, подбородке);
- макияж расплывается через пару часов после нанесения;
- сероватый цвет.
Хорошая новость для людей с таким типом кожи — увядает она медленнее, благодаря повышенной активности сальных желез. После тридцати, как правило, тип кожи становится смешанным.
Сухая кожа
Главные отличия:
- покров тонкий;
- бледность, тусклость;
- присутствуют шелушения, ощущение стянутости;
- частые аллергии на косметические средства;
- макияж отлично держится;
- утром кожа часто бывает раздражена.
Изменения возрастного характера заметны уже после 25 лет. Кожа теряет тургор, становится менее эластичной, вокруг глаз и рта, а также на лбу, образуются мелкие морщинки. Любые температурные изменения отражаются на внешнем виде кожи — жара или холод могут вызывать покраснения.
Комбинированная кожа
Ее отличают:
- лицо имеет темные оттенки;
- Т-зона, зачастую, блестит;
- расширенные поры в отдельных участках;
- в области шеи, щек, висков дерма тоньше;
- перед началом менструаций возможны высыпания;
- неравномерный цвет лица.
Старение имеет непредсказуемый характер.
Народные средства
Для лечения и избавления от такого явления на лице, как красные пятна, вы также можете прибегнуть к народным методам:
- Для данного способа вам необходимо натереть один огурец на мелкой терке и смешать полученную кашицу с одной чайной ложкой белой глины. Смесь нанести на лицо и держать в течение 10 минут, после чего смыть проточной водой и нанести увлажняющее средство.
- Для следующего рецепта вам понадобиться ложка меда и один желток куриного яйца. Все это вам необходимо смешать и нанести на лицо, примерно на 5 минут. После чего смыть и увлажнить.
- Также, вам может помочь смесь из сметаны или жирных сливок, которую необходимо смешать с одной мелко натертой картофелиной и добавить 3 капли апельсинового или мандаринового масла. Кашицу нанести на лицо, подождать пока она впитается, затем смыть и нанести питательный крем.
- Одной из самых простых и эффективных масок является смесь из овсяных хлопьев, которую необходимо измельчить и залить столовой ложкой кипятка. Можно добавить половину чайной ложки меда или три капли эфирного масла можжевельника. Нанести на лицо, оставить на 10 минут, затем смыть и увлажнить питательным или увлажняющим кремом.
- Еще одним из самых эффективных народных средств считается смесь из одной ложки жирной сметаны, меда, сока лимона и оливкового масла. Все перечисленные ингредиенты вам необходимо смешать, нанести на лицо на 10 минут, затем смыть и нанести крем.
https://www.youtube.com/watch?v=3ZMtBONbHCQ