Пузырчатка
Пузырчатка имеет длительное волнообразное течение, и отсутствие адекватного лечения приводит к нарушению общего состояния пациента. При вульгарной форме
пузырчатки пузыри локализуются по всему телу, имеют разный размер и наполнены серозным содержимым, при этом покрышка на пузырях вялая и тонкая.
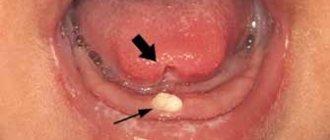
Дебютирует вульгарная пузырчатка как правило на слизистой рта и носа, а потому пациенты длительно и безуспешно получают терапию у стоматологов и отоларингологов. На этой стадии пузырчатки пациенты предъявляют жалобы на боль во время приема пищи и при разговоре, гиперсаливацию и специфический неприятный запах изо рта. Продолжительность этого периода от трех месяцев до года, после чего пузырчатка принимает распространенный характер и в воспалительный процесс вовлекаются кожные покровы.
Иногда пациенты не замечают наличие пузырей из-за их небольшого размера и тонкой покрышки, пузыри вскрываются быстро, а потому основные жалобы больных пузырчаткой на данном периоде – это болезненные эрозии. Проводится длительная и безуспешная терапия стоматитов, прежде чем диагностируют пузырчатку. Пузыри, которые локализуются на коже, имеют тенденцию к самопроизвольному вскрытию с обнажением эрозированной поверхности и с остатками покрышки, которая ссыхается в корки.
Эрозии при пузырчатке ярко-розовые, с гладкой глянцевой поверхностью, отличаются от эрозий при других заболеваниях склонностью к периферическому росту и к генерализации с формированием обширных очагов поражения. Если пузырчатка принимает такое течение, то общее состояние пациента ухудшается, развивается интоксикация, присоединяется вторичная инфекция и без должного лечения такие пациенты умирают. При вульгарной пузырчатке синдром Никольского положительный в очаге поражения и порой на здоровой коже — при незначительном механическом воздействии происходит отслойка верхнего слоя эпителия.
Эритематозная пузырчатка
отличается от вульгарной тем, что в начале поражаются кожные покровы; эритематозные очаги на груди, шее, лице и на волосистой части головы носят себорейный характер, имеют четкие границы, поверхность покрыта желтоватыми или бурыми корочками различной толщины. Если эти корочки отделить, то обнажается эрозированная поверхность.
При эритематозной пузырчатке пузыри могут быть небольшими, их покрышка дряблая и вялая, они очень быстро самопроизвольно вскрываются, потому диагностировать пузырчатку крайне сложно. Симптом Никольского, как и при эритематозной пузырчатке, может несколько лет носить локализованный характер, затем при генерализации процесса приобретает черты вульгарной. Эритематозную пузырчатку следует дифференцировать с красной волчанкой и с себорейным дерматитом.
Листовидная пузырчатка
клинически проявляется эритемо-сквамозными высыпаниями, тонкостенные пузыри имеют тенденцию появляться на ранее пораженных участках, после вскрытия пузырей обнажается ярко-красная эрозированная поверхность, при подсыхании которой образуются пластинчатые корки. Поскольку при такой форме пузырчатке пузыри возникают и на корочках, то пораженная кожа иногда покрыта массивной слоистой коркой за счет постоянного отделения экссудата. Листовая пузырчатка поражает кожу, но в очень редких случаях наблюдаются поражения слизистых, она быстро распространяется по всей здоровой коже и одновременно на коже имеются пузыри, корки и эрозии, которые сливаясь друг с другом, образуют обширную раневую поверхность. Симптом Никольского положительный даже на здоровой коже; с присоединением патогенной микрофлоры развивается сепсис, от чего обычно и наступает смерть больного.
Вегетирующая пузырчатка
протекает доброкачественнее, порой пациенты долгие годы находятся в удовлетворительном состоянии. Пузыри локализуются вокруг естественных отверстий и в области кожных складок. Вскрываясь, пузыри обнажают эрозии, на дне которых формируются мягкие вегетации со зловонным запахом; вегетации сверху покрыты серозным или серозно-гнойным налетом. По периферии образований имеются пустулы, а потому вегетирующую пузырчатку требуется дифференцировать от вегетирующей хронической пиодермии. Синдром Никольского положительный только вблизи пораженной кожи, но в терминальных стадиях вегетирующая пузырчатка схожа с вульгарной по своим клиническим проявлениям.
Симптомы вирусной пузырчатки у детей
Заболевание у детей чаще всего проявляется следующими симптомами:
- Образование на эпидермисе специфических волдырей, которые содержат жидкость;
- Кашель;
- Краснота горла;
- Образование ранок и волдырей на слизистых оболочках;
- Насморк;
- Слабость;
- Отсутствие аппетита;
- Ребенок становиться пассивным и постоянно спит;
- Резкое снижение веса;
- Высокая температура тела.
Чаще всего первые поражённые участки в виде волдырей образуются на слизистых оболочках у детей. Однако могут наблюдаться волдыри на руках, ногах, лице и теле.
При сложной стадии развития вирусной пузырчатки у детей волдыря и серозной жидкостью могут появляться на ладошках.
Медикаментозное лечение пузырчатки у детей
Лечение такого вида заболевания чаще всего производится несколькими способами в зависимости от причины возникновения.
Выделяют несколько методов лечения вирусной пузырчатки у детей.
Общая терапия необходима для устранения вируса из организма и усиления сопротивляемости иммунитета перед другими видами инфекций.
Наиболее часто назначаются следующие препараты:
- Противовирусные средства – например, ректальные свечи Виферон, рекомендовано использовать два раза в день. Курс лечения не более 10 дней. Разрешено применение в возрасте от 1 месяца. Средняя цена 240 рублей;
- Глюкокортикостероиды – применяются индивидуально для каждого ребенка. Наиболее часто используется Дексаметазон, один раз в день перед едой, курсом не более 3 дней. Средняя цена 150 рублей;
- Цитостатики – необходимы для блокирования дальнейшего распространения заболевания. Наиболее часто назначается Сандиммун, используется два раза в день перед приемом пищи, в течение 5 дней. Разрешённый возраст старше 6 лет. Средняя стоимость 1300 рублей;
- Жаропонижающие средства – Нурофен, используется только при необходимости в зависимости от веса ребенка. Разрешено применять в виде сиропа с 3 месяцев. Стоимость от 120 рублей.
Виферон
Дексаметазон
Сандиммун
Нурофен
Местное лечение применяется для обрабатывания пузырьков, наиболее часто используются:
- Антисептические средства – Хлоргексидин, рекомендовано использовать для обработки ран два раза в день в течение 5 дней, разрешено использовать для детей старше 7 лет. Средняя цена 80 рублей, избегать контакта препарата с мылом. Может появиться аллергическая реакция. А также Мирамистин, который можно использовать с месяца жизни, разбавляя водой в отношении 1:1. Стоимость от 240 рублей;
- Комбинированные антисептические препараты – используется специальные болтушки, которые изготавливаются по индивидуальному рецепту лечащего врача, в зависимости от сложности заболевания. В среднем стоимость таких болтушек зависит от цены компонентов и может варьироваться от 150 до 300 рублей:
- Противомикробные препараты для полости рта – Орасепт используется два раза в день в течение 5 дней. Применяется с возраста 3 лет. Средняя цена препарата 300 рублей. Для детей младше 12 лет обработка ротовой полости производится взрослыми, для предотвращения случаев передозировки.
Хлоргексидин
Мирамистин
Орасепт
Физиотерапия – назначается лечащим врачом индивидуально для каждого пациента.
Предусматривает проведение следующих процедур:
- Электрофорез;
- Электростимуляция мочевого пузыря;
- Магнитотерапия.
Все виды методов физиотерапии применяются для детей старше одного месяца, строго под наблюдением лечащего врача.
Причины возникновения и развития
Патология начинает свое развитие после выработки аутоиммунных антител агрессивных к белкам-десмоглеинам. Данные белки выступают склеивающей основой применяемой в качестве соединения клеток кожи. В процессе разрушения белков происходит разрушение кожного покрова. В этот момент бактерии из окружающей среды начинают проникать в расслоения кожного покрова, вызывая формирование пузырьков.
До сих пор остаются не выясненными факторы, запускающие патологический процесс. Некоторые из них установлены наукой:
- генетическая предрасположенность к аутоиммунным процессам;
- сбои в работе центральной нервной системы;
- наличие в организме вирусов, инфекций или прочих возбудителей – выявлена связь между инфицированием эндогенными бактериями и появлением аутоиммунной реакции.
Российская официальная медицина выделяет следующие причины вызывающие неадекватную реакцию иммунитета:
- прием лекарственных средств тиоловой группы – сильные антибиотики, иммуномодуляторы и прочие;
- ожоги;
- вирус герпеса 1, 2 и 8 типа;
- тактильный контакт с пестицидами;
- сильный стресс или нервные перегрузки.
Истинную причину развития болезни установить практически невозможно. Фактически в лабораторных условиях определяется лишь наличие антител агрессивного характера.
Профилактика заболевания
Для предотвращения развития вирусной пузырчатки рекомендовано соблюдать простые методы профилактики:
- У детей в любом возрасте должны быть свои приборы для личной гигиены. Особенно это касается зубных щеток, мочалок и полотенец. Полотенце необходимо менять каждые два дня. Перед этим проутюжив вещь под высокой температурой;
- Следует соблюдать правильное питание, исключить поступление вредных продуктов. В рационе должны присутствовать все необходимые витамины и минералы для повышения иммунитета;
- Детская комната должна содержаться в чистоте;
- Одежда должна быть чистой и меняться ежедневно;
- Исключить контакт с инфицированными людьми;
- Следить за соблюдением правильной гигиены, особенно после посещения общественных мест;
- Своевременно лечить все возникшие заболевания, не заниматься самолечением.
Соблюдение таких простых мер профилактики позволяет снизить вероятность заболевания вирусной пузырчаткой. Однако родители должны знать, что от риска заражения вирусной пузырчаткой не защищен никто.
Рекомендации по уходу за больным ребенком
В случае если у ребенка появились симптомы заболевания, необходимо вызвать врача. После того как будет поставлен диагноз за пациентом должен совершаться определённый вид ухода.
Такой уход заключается в следующем:
- Купание ребенка совершается раз в несколько дней, добавляя в воду специальные травяные отвары;
- Исключить из рациона жирную, соленую, кислую пищу;
- Необходимо ежедневно менять домашние вещи и личное полотенце;
- Домашняя одежда не должна быть слишком обтягивающей и иметь синтетический состав;
- Раз в три дня необходимо менять постельное белье;
- Ежедневно в комнате, где находится человек, болеющий вирусной пузырчаткой необходимо убирать и проветривать;
- Изолировать пациента от других членов семьи не менее чем на 7 дней;
- Обрабатывать поражения кожи своевременно;
- Следить, чтобы ни происходило расчесывания пузырей.
Правильный уход родителей позволяет намного быстрее снизить неприятные симптомы вирусной пузырчатки у детей, а также предотвращает развитие осложнений.
Диагностика
Эта патология встречается редко, и педиатры, как правило, не могут определить ее точно. Поэтому первичным этапом диагностики является разграничение пемфигуса и прочих дерматологических заболеваний, которые сопровождаются высыпаниями волдырей и пузырей.
Дифференциальная диагностика проводится при помощи специального метода – проба Никольского. Суть пробы заключается в трении кожи около пузыря и на отдаленном участке кожного покрова, а также нажатии подушечкой пальца на пузырь. Положительным результатом считается наличие признаков расслоения кожи:
- растекание серозной жидкости в соседние слои кожи при нажатии;
- легкое отслоение кожи в форме ленты при легком потягивании на себя кожи над пузырем – сходно с ожогом от солнечных лучей;
- трение на здоровом участке показывает смешение верхних слоев эпидермиса.
Одним из наиболее информативных способов диагностики является анализ крови на наличие агрессивных антител к белку-десмоглеину. При наличии данных антител ставится диагноз пузырчатка.
Дополнительно могут быть назначены:
- цитологические исследования образцов серозной жидкости со дна эрозии или из пузыря;
- общий анализ крови и мочи;
- рентген грудной клетки;
- консультации со смежными врачами – нефролог, кардиолог, инфекционист.