Причины возникновения заболевания
Причинами возникновения у детей крапивницы являются:
- чувствительность к аллергенам;
- употребление аллергенов в пищу, их вдыхание;
- прием некоторых лекарств;
- укусы некоторых насекомых;
- тактильный контакт с аллергеном (крапивница у ребенка может появляться после сна из-за того, что происходит реакция на краситель в ткани постельного белья или стиральный порошок). Источник: Л.В. Лусс Причины возникновения и лечение крапивницы у детей отеки у детей // Медицинский совет, 2015, №14
При контакте с аллергеном возникает воспаление, в тканях организма накапливается жидкость, появляется сыпь и отек. Эта реакция тела – попытка уменьшить количество вредных веществ.
Хроническая крапивница, которая может появиться уже к одному году, возникает из-за:
- хронических или долгих болезней ЖКТ;
- хронических воспалений;
- вирусных инфекций;
- заражения паразитами;
- грибковые заболевания;
- нарушений в работе нервной системы;
- наследственной предрасположенности.
Заболевание может провоцироваться перегревом или переохлаждением кожи, воздействием УФ или воды, при расчесывании или травмировании элементами одежды, из-за сильного стресса. При такой крапивнице (она называется «холинергическая») у детей не бывает повышенной температуры тела, а внешние проявления быстро проходят (за несколько минут, максимум – полчаса). Источник: И.И. Балаболкин. Крапивница у детей: клинико-патогенетические варианты, диагностика и лечение // Российский педиатрический журнал, 2022, 20(2)
Виды аллергической крапивницы
Крапивница может быть острой или хронической.
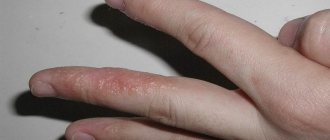
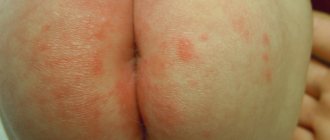
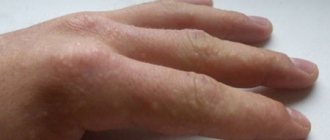
Острая аллергия при крапивнице является наиболее распространенным типом. Симптомы длятся менее 6 недель, и проявляется обычно такая аллергическая крапивница на лице и шее, пальцах рук и ног. При остром типе аллерген обычно сразу понятен.
Хроническая крапивница у взрослых продолжается более 6 недель. Чаще всего это идиопатическая форма, крапивница неизвестного происхождения, которая может длиться месяцами или годами. На коже аллергия при крапивнице такого типа возникает в совершенно разных местах.
Методы диагностики
При развитии этого заболевания проводится опрос больного или его родителей, анализируется симптоматика.
Предварительный диагноз врач может поставить уже после осмотра кожи ребенка. Сыпь при уртикарии сложно спутать с другой. Однако для исключения ошибки и установления причины назначаются анализы:
- анализ кала, который поможет выявить паразитов – они могут быть возбудителями;
- общий анализ крови – выявляет или исключает воспалительные и иммунные процессы;
- аллергопробы – кожные пробы для выявления возбудителя;
- печеночные пробы – для определения функции печени и исключения ее патологий.
Может исследоваться функция щитовидной железы, потому что болезнь может вызываться гипо- или гипертиреозом.
Как лечить другие формы пузырчатки?
Процесс лечения пузырчатки довольно сложен. Поэтому самолечение данного вида заболевания ни в коем случае недопустимо. Болезнь быстро прогрессирует, поражая большие участки кожи, что приводит к нарушениям работы внутренних органов.
Лечение пузырчатки в обязательном порядке проводится в дерматологическом стационаре. В первую очередь назначаются кортикостероидные препараты, цитостатики и другие лекарства, предназначенные для облегчения течения болезни и продолжительности жизни больных.
Препараты нужно сначала принимать в больших дозах. При этом обращать внимание на уровень сахара в крови и моче, следить за артериальным давлением и соблюдать правила личной гигиены. При частой смене постельного, нательного белья предотвращается проявление вторичной инфекции.
Разновидности заболевания
В медицине выделяется пять основных форм этого заболевания:
- хроническая с периодическими обострениями;
- острая, возникающая и распространяющаяся стремительно;
- аллергическая (поражает 70% детей);
- псевдоаллергическая (провоцируется нарушениями в работе печени и органов пищеварения);
- наследственная неаллергическая (сопровождается отеком Квинке, схожа с аллергической). Источник: Л.П. Сизякина, A.A. Лебеденко, C.B. Мальцев, А.Н. Посевина, Л.А. Аверкина Крапивница у детей: современный взгляд на проблему // Медицинский вестник Юга России, Обзоры, 2015
Рассмотрим подробнее виды крапивницы, в зависимости от провоцирующего фактора:
- Лекарственная. Разновидность медикаментозной аллергии, является реакцией на определенные препараты. Чаще всего провокаторами выступают йодиды, стрептомицин, седативные средства, НСПВ, препараты с золотом в составе. Сыпь может сопровождаться насморком, конъюнктивитом и бронхиальной астмой. Чтобы вылечить такую форму уртикарии, нужно исключить аллерген, скорректировать рацион, убрав из него самые яркие аллергены – цитрусовые, красные овощи и фрукты, орехи, коровье молоко, рыбу.
- Механическая – появляется при давлении на кожу. Причины ее достоверно не изучены, однако заболевание связывают с чувствительностью кожи, наследственностью и состоянием кровеносных сосудов. Делится на несколько подвидов:
- дермографическая – развивается быстро из-за трения или давления, часто возникает от ношения тесной одежды;
- холодовая – реакция на контакт с чем-то холодным, напитками или продуктами;
- тепловая – сыпь появляется, когда вокруг жарко;
- солнечная – возникает при длительном нахождении под солнцем, проявляется отеками и красными пятнами на кожном покрове;
- аквагенная – редкая, но очень опасная, появляется при любом контакте с водой;
- папулезная – результат укуса насекомого;
- холинергическая – сыпь появляется, когда ребенок нервничает и сильно потеет.
- Генерализованная. Отличается тем, что сыпь распространяется по всему телу, включая слизистую оболочку ротоглотки, из-за чего затрудняется дыхание. Может развиваться отек Квинке. Такая уртикария появляется у детей с атопическими заболеваниями, может вызываться антибиотиками и НСПВ. Редко аллергенами выступают пищевые продукты.
- Идиопатическая. Причина не известна, но зудящие волдыри появляются регулярно на протяжении 6 недель с разными интервалами. Процесс считается хроническим. Спонтанное возникновение и отсутствие методов диагностики затрудняют контроль над течением болезни, лечение и профилактику.
Симптомы
Учитывая, что специалисты выделили несколько различных типов данной патологии, то и симптомы у каждого из них будут весьма специфическими. Безусловно, существует и ряд общих тенденций и признаков, присущих всем типам заболевания. Сюда можно отнести, например, волнообразное течение патологического процесса.
Периоды обострения чередуются с переходом пузырчатки в более спокойную стадию, когда основные симптомы затихают или же совсем исчезают. Немаловажным фактором для пациента станет и то, что при отсутствии своевременной диагностики и назначения эффективного курса лечения, велик риск развития тяжелых состояний, отягощенных сопутствующими заболеваниями.
- Наличие корочек, начиная от бледно-розовых мягких и до красных плотных, напоминающих лишай;
- Происходит ухудшение общего состояния;
- Снижение иммунного ответа организма;
- Образование пузырей различной плотности;
- Также при тяжелом течении отмечается отделение слоев эпидермиса, причем протекать оно может как в очаге поражения, так и вдали от него.
- Повреждения и язвы слизистой оболочки рта, носоглотки или гениталий;
- Боли при совершении акта глотания или же при приеме пищи;
- Неприятный запах изо рта, свидетельствующий о поражении слизистых оболочек;
- Гиперсаливация или, иными словами, повышенное слюноотделение;
- При себорейной форме на волосистой коже головы проявляются характерные корочки желтоватого или же буро-коричневого цвета.
- Пузыри различного внешнего вида, начиная от плоских и заканчивая тонкостенными, которые лопаются при незначительном прикосновении. На их месте образуются эрозии и, в дальнейшем, корки.
- При тяжелом течении возможно образование эрозированной поверхности кожного покрова на месте пузырей. Их особенностью становится тенденция к периферическому росту. С течением времени такие эрозии занимают большую поверхность кожного покрова, причиняя пациенту боль и неудобства.
- У детей проявления пузырчатки локализуются по всей поверхности кожного покрова, включая конечности.
Специалисты утверждают, что при данном заболевании может отмечаться как чистая форма патологического процесса, так и смешанные, плавно переходящие одна в другую. Следовательно, симптомы и признаки пузырчатки у конкретного человека могут варьировать и свидетельствовать о наличии нескольких типов болезни.
Методики лечения крапивницы у детей
Лечиться это заболевание должно, в зависимости от его формы. Псевдоаллергическая разновидность требует обследования на предмет основного заболевания. Аллергическая – исключения аллергена и иммунотерапии.
В остром периоде:
- исключают контакт с аллергеном;
- на несколько дней прописывают ребенку гипоаллергенную диету;
- выводят из организма аллерген, назначают обильное питье;
- применяют сорбенты и антигистамины (виды и схема приема определяются только с врачом);
- при сильных отеках специалист может прописать мочегонный препарат;
- назначают противозудные мази для рук, ног или других участков тела ребенка, подверженных крапивнице.
Родители должны тщательно следить за чистотой в доме, своевременно стирать одежду и постельное белье гипоаллергенными средствами.
Как выглядят аллергические высыпания?
Существует большое количество видов сыпи при аллергии у детей, все зависит от раздражителя, который её вызвала. Во многих случаях на теле ребенка появляются экзантемы (так называют различные проявления аллергических высыпаний):
- пустулы (заполнены гноем);
- бляшки;
- пятна;
- везикулы (заполнены жидкостью);
- пузыри (большие везикулы, размером больше 0,5 см).
При пищевой аллергии у малышей сыпь можно обнаружить, прежде всего, на щеках и возле рта. При контактной аллергии сыпь или раздражение появится в том месте, куда коснулся аллерген. Если организм ребенка негативно отреагировал на лекарственные средства, то воспаления появятся в области лимфоузлов.
Бывают ли осложнения?
Острая крапивница у детей может иметь опасное осложнение – отек Квинке (гигантская крапивница, ангионевротический отек). Он заключается в отеке слизистой оболочки дыхательных путей. У ребенка возникают приступы кашля, затрудняется дыхание. У очень маленьких детей может возникнуть отек слизистой желудочно-кишечного тракта (реакция на него – рвота). В тяжелых случаях поражаются оболочки мозга и нервная система. Любое из перечисленных состояний является очень опасным и может привести к летальному исходу. Поэтому очень важно при признаках заболевания не затягивать с визитом к врачу.
Важно! Многие родители не знают, что делать при отеке Квинке. нужно немедленно дать ребенку антигистаминное (любое из домашней аптечки) и вызвать неотложную медицинскую помощь.
Лечение стрептодермии
Даже если первичный осмотр проводил педиатр, назначать лечение стрептодермии у детей должен дерматолог. Специалист этого профиля осведомлен о препаратах узкого спектра действия, которые помогут быстрее справиться с заболеванием.
Первый шаг — перевод ребенка на лечебную диету с ограничением сладкого, жирного и соленого. Курс терапии предполагает отказ от купания: водные процедуры способствуют распространению болезни. Здоровые участки рекомендуется промывать ромашковым отваром, а воспаленные ни в коем случае не затрагивать.
Для больного ребенка важно подобрать правильную одежду. Следует исключить из гардероба вещи из синтетики и шерсти. Эти ткани вызывают неприятные ощущения и способствуют распространению болезни.
Образующиеся на коже пузырьки медики рекомендуют вскрывать стерильной иглой, затем обрабатывать открывающиеся эрозии зеленкой 2 раза в сутки. Незараженные бактериями участки кожи протирают борным раствором. Мокнущие эрозии смазывают нитратом серебра или резорцином.
Если на коже образуются корки, их обрабатывают антибактериальными гелями или мазями.
В тяжелых случаях назначают ряд других препаратов для приема внутрь:
- антибиотики тетрациклинового или левомицетинового ряда;
- противоаллергенные медикаменты;
- иммуностимуляторы;
- витаминные комплексы;
- жаропонижающие препараты.
Список лекарств обязательно нужно согласовывать с врачом. Только специалист знает, как лечить стрептодермию у детей правильно. Самолечение может спровоцировать переход патологии в хроническую форму. При адекватном курсе терапии симптомы проходят через 7 дней, но после излечения глубокой формы патологии остаются шрамы на коже. Поэтому к врачу необходимо обращаться как можно раньше.
Методы профилактики болезни
Каких-то особых мер профилактики не существует. Однако можно минимизировать риск развития болезни, соблюдая следующие рекомендации:
- контролировать рацион ребенка;
- исключить контакты с потенциальными аллергенами – пищевыми, летучими, контактными;
- иметь в домашней аптечке антигистаминный препарат;
- покупать ребенку свободную одежду из натуральных тканей;
- не провоцировать у ребенка стрессы;
- не запускать хронические заболевания.
Источники:
Л.В. Лусс. Причины возникновения и лечение крапивницы у детей // Медицинский совет, 2015, №14
И.И. Балаболкин. Крапивница у детей: клинико-патогенетические варианты, диагностика и лечение // Российский педиатрический журнал, 2022, 20(2)
Л.П. Сизякина, A.A. Лебеденко, C.B. Мальцев, А.Н. Посевина, Л.А. Аверкина. Крапивница у детей: современный взгляд на проблему // Медицинский вестник Юга России, Обзоры, 2015
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Водянистые образования на коже
Водянистые прыщики по-научному называются везикулами. Это когда на коже появляется прыщик, внутри которого прозрачная жидкость. Прыщик может быть один или много. Прыщики могут сливаться в группы или быть на расстоянии друг от друга. Месторасположение может быть любое: на коже всего тела и на слизистых половых органов, на волосистой части головы, только на губах или же только в виде изолированного поражения сегмента на коже по типу веточки, усыпанной такими прыщиками. Сам прыщик с прозрачной жидкостью внутри может иметь легкий красненький ободок на коже по основанию водянистой везикулы или же не иметь этого. Также может быть в центре водянистого прыщика легкое вдавление или же отсутствовать таковое. Врачи называют это пупковидным вдавлением.
Размеры водянистого прыщика могут быть разными, от мелкого до крупного. После появления прыщика идет его дальнейшее развитие. Водянистый пузырек может мгновенно лопнуть и покрыться коркой или мокнуть. Также может иметь плотные стенки и долго не вскрываться. А иногда прозрачное содержимое заменяется на мутное и гнойное.
Прыщики могут вызывать сильную боль в месте высыпания, чувство распирания и зуд. Также может быть изменение температуры тела, насморк, боль в горле и общее недомогание. А может и ничего этого не быть.
Так что же означают эти многоликие водянистые прыщики? Что скажет педиатр, дерматолог или терапевт при каждом варианте появления прыщика с водянистым содержимым и при его последующих преобразованиях? Какие причины вызывают столь многообразные виды прыщей, заполненных прозрачной жидкостью?
Такое может появиться при аллергии, при гнойной инфекции кожи, при герпетической инфекции в виде герпеса 1-го и 2-го типов и при герпесе, называемом варицелла зостер.
Все эти причины имеют разные проявления по клинике. И только на основании совокупности клинических проявлений дерматолог или педиатр поставит диагноз. А вот для подтверждения диагноза врач предложит сдать анализы. Это может быть исследование содержимого пузыря в виде ПЦР на вирусы или посев на флору, анализ крови на наличие антител на вирусы или инфекционные заболевания.
Ну и, конечно же, лечение напрямую зависит от диагноза и анализов.
Если диагноз «простой герпес», или «генитальный герпес», или «опоясывающий лишай», то в арсенале врача имеются многие эффективные противогерпетические препараты. Это и мази, и таблетки, и сиропы, и растворы для введения как внутривенно, так и внутримышечно. Врач может назначить лекарства для коррекции иммунитета. Также врач может порекомендовать ввести вакцины от простого герпеса и от ветряной оспы. Дело в том, что вирусы ветряной оспы и опоясывающего лишая имеют одно и то же происхождение и название варицелла зостер. А те, кто перенес живой вирус ветряной оспы, переболел ветрянкой, пожизненно сохраняют в организме носительство в нервных ганглиях вируса варицелла зостер. Только он находится в спящем виде и при неблагоприятных воздействиях может активироваться и вызывать неприятное заболевание в виде опоясывающего лишая.
Ну а если диагноз «ветряная оспа»? При ветряночном герпесе врач назначит обработку прыщиков и изолирует больного на 11 дней от момента высыпания. Кстати, контактным людям в течение 72 часов после контакта с ветрянкой лучше ввести вакцину от ветряной оспы, чтобы не заболеть.
А если это инфекция кожи? Инфекцию кожи врачи называют пиодермией. В случае гнойного поражения врач назначит местные мази и растворы и решит вопрос о необходимости антибиотикотерапии по ситуации.
Ну а если это аллергия так проявляется? При аллергии в виде экземы или прочих проявлениях показано местное лечение мазями и растворами, обладающими противоаллергическими свойствами. Все необходимое обязательно будет прописано врачом исходя из индивидуальных особенностей болезни. Также врач назначит диету, препараты, очищающие организм от аллергенов и токсических веществ и препятствующие развитию аллергии.
Главное — не запускать ситуацию и вовремя (при самых начальных проявлениях болезни) обратиться к врачу.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный, лечебно-диагностический, амбулаторный | 1950 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Аллергенспецифическая иммунотерапия (АСИТ) — поддерживающий курс (без учёта стоимости препарата) | 8100 руб. |