Стрессы, переутомление, физические и умственные нагрузки – постоянные спутники человека – часто становятся причиной нарушения здоровья. По статистике, у 80 % населения земного шара появляются зоны чрезмерного мышечного напряжения в теле, которые приводят к целому ряду проблем. Спазмы сопровождаются сильными болевыми ощущениями, нарушением кровотока и обменных процессов в тканях, ограничением двигательных функций. К счастью, есть хороший способ добиться полного расслабления волокон и устранить мучительные симптомы.
Это миофасциальный массаж – новейшая терапевтическая методика, которая не так давно пришла из Америки и уже успела стать популярной во всем мире. Давайте познакомимся с ней поближе.
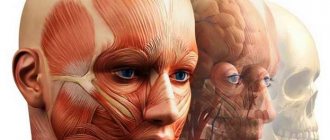
Фасции и их функции
Слово fascia переводится с латинского языка как «бинт», «повязка» или «футляр». В анатомии фасцией называют плотную соединительную ткань, которая буквально пронизывает тело, создавая оболочку для мышц, обволакивая внутренние органы, кости и нервные волокна. Это важный элемент структуры сухожилий, связок, суставов.
Считаясь вспомогательной тканью, фасции, тем не менее, выполняют важные функции:
- Удерживает внутренние структуры, мышцы, сухожилия, сосуды и нервы в четко фиксированном положении.
- Активно участвуют в обмене веществ.
- Отделяют органы друг от друга, ограничивая анатомические структуры.
- Крепят мышцы к костям скелета.
- Контролируют объем мышц и предупреждают их деформацию за счет своей эластичности и способности к растяжению.
- Сокращаясь, позволяют удерживать тело в неудобном положении.
- Передают энергетические импульсы, приводя в движение мышцы и кости.
- Ускоряют ток крови и лимфатической жидкости.
- Защищают сосуды и нервы, проходящие в толще мышечной ткани.
Фасции обладают памятью и способны изменить свою форму при постоянном повторении одних и тех же движений.
Доказано, что эластичность фасциальных тканей во многом зависит от эмоционального состояния человека: внутренние зажимы, стресс и напряжение делают эти структуры жесткими, уменьшают их гибкость, что приводит к нарушению осанки и скованности движений.
Миофасциальные болевые синдромы, локализованные в области спины
О. В. Воробьева, доктор медицинских наук, профессор ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
На поликлиническом приеме пациенты с болью в спине составляют от 30% до 50% больных в зависимости от специализации врача. Этиология и механизмы формирования боли в спине крайне вариабельны.
Можно выделить, как минимум, четыре наиболее значимых фактора, приводящих к боли:
структурные изменения хрящевой ткани (патология межпозвонковых дисков, дегенеративные артриты);
хроническая мышечная дисфункция (напряжение, спазм);
поражение нервного волокна в первую очередь за счет компрессии (грыжа диска, остеофит, стеноз спинномозгового канала);
психологические факторы, обуславливающие сложные компоненты психосоциальной дисфункции.
У большинства пациентов болевой синдром обусловлен сочетанием нескольких факторов, являющихся источником первичной боли и/или поддерживающих персистирование боли. Мышечно-связочные нарушения практически облигатно сопровождают боль в спине, а иногда являются первопричиной боли. Они часто остаются нераспознанными, что связано с малой информированностью медицинских специалистов. Наиболее ярко патологию мышечно-связочного аппарата спины отражает болевой миофасциальный синдром (МФС), характеризующийся мышечной дисфункцией и формированием локальных болезненных уплотнений в пораженных мышцах. Приблизительно четверть всех унилатеральных болевых синдромов в области спины обусловлены исключительно МФС. Как диагностировать миофасциальную боль?
Диагностика миофасциальной боли базируется на анамнестических характеристиках боли и клиническом обследовании. Важно определить тип, интенсивность, длительность и локализацию боли, а также факторы, влияющие на интенсивность боли. Какие факты следует уточнить анамнестически? Особое внимание следует обращать на факты возможной травматизации мышцы. При острых болях важно выяснить, какое движение привело к возникновению боли, и протестировать мышцы, участвующие в данном движении. При постепенном развитии боли важен осмотр хронически перетруждаемых мышц, подвергающихся микротравматизации.
Какое обследование должен провести клиницист? Клиническое обследование обязательно включает оценку пассивных и активных движений и тонуса мышц. Для МФС характерно асимметричное ограничение двигательного паттерна.Неотъемлемой частью диагностики МФС является пальпация мышц и идентификация триггерных точек (ТТ). При исследовании эффекторной мышцы в пределах спазмированных мышечных тяжей пальпируются чрезвычайно чувствительные «узелки», которые называются триггерными точками. Большинство исследователей признают пальпацию основным методом диагностики МФС, при достаточном владении данной техникой возможно идентифицировать от 85–90% ТТ. Наиболее легко обнаруживаются ТТ, локализованные поверхностно или в зоне локализованного спазма. Для более точной идентификации локализации и активности ТТ желательно предварительно расслабить спазмированные, болезненные мышцы. С этой целью может быть использована техника постизометрической релаксации или, при отсутствии специальных навыков, пассивная механическая релаксация.
В зависимости от расположения и объема мышцы могут использоваться различные техники пальпации (прямое надавливание на ТТ пальцами, поверхностная пальпация, щипковая пальпация). Для поверхностно расположенных небольших мышц проводится мягкая пальпация кончиками пальцев. Легко доступные мышцы (например, кивательная мышца, верхняя порция трапециевидной мышцы, аддуктор бедра и другие) захватываются между большим и остальными пальцами, и мышечные волокна пропускаются между пальцами (щипковая пальпация). Наконец, глубокая пальпация применяется для глубоко расположенных мышц (ягодичная, грушевидная и другие). Необходимо подождать 2–5 сек после пальцевого давления на ТТ и оценить воспроизводимость отраженной боли. Эффективность метода возрастает при использовании топографических карт излюбленного расположения ТТ в мышцах. Ассоциативные дерматомную сенситизацию и трофическую отечность можно оценить, используя щипковый захват кожи. Дополнительные методы исследования (электромиография, альгометрия, термография, ультразвуковые методики) играют вспомогательную роль в диагностике МФС, поскольку обладают низкой сенситивностью и специфичностью. Как клинически оценить триггерную точку? Триггерная точка при пальпации ощущается как четко ограниченная область резкой болезненности. Размер ТТ в среднем варьирует между 2 и 10 мм. Обычно она выявляется вдоль какого-то одного тяжа как максимально болезненная точка. При пальпации активной ТТ наблюдается боль под пальцем исследователя и в привычной болевой зоне (зона отраженной боли).
Интенсивность боли часто достигает такой степени, что боль приводит к реакции отторжения (симптом прыжка). Активные триггерные точки могут вызывать также неболевые феномены. Наиболее часто встречаются вегетативные симптомы: локальный спазм сосудов, локальный гипергидроз, пиломоторная активность. Парестезии могут быть эквивалентами болевых феноменов в отраженной зоне. Общепринятым является выделение активных и латентных миофасциальных ТТ. При активной форме наблюдается постоянная боль, снижение мышечной эластичности и развитие отраженной боли в ответ на прямое давление на ТТ. Интенсивность боли и протяженность болевой зоны зависит, главным образом, от степени возбудимости ТТ. Латентная ТТ демонстрирует те же клинические характеристики, что и активные точки, но значительно менее выраженные. Кроме того, при латентной форме боль скорее индуцированная, чем постоянная. Индуцированная боль обычно локализована в области пораженной мышцы и в отраженной зоне. Некоторые исследователи полагают, что латентные ТТ могут быть связаны с генезом мышечного спазма. Потенциально они могут реорганизоваться в активное состояние. Кроме того, ТТ могут быть классифицированы на первичные и вторичные. Первичными называются ТТ, которые образуются в результате острой или хронической перегрузки заинтересованной мышцы и чья активность не связана с деятельностью других мышц. Вторичные или сателлитные ТТ — результат механического стресса и/или нейрогенного воспаления благодаря деятельности первичных ТТ. При отсутствии поддерживающих факторов ТТ могут самопроизвольно исчезнуть, если мышца сохраняет состояние покоя в течение нескольких дней. Напротив, негативные факторы, а самое главное, сохранение воздействия первоначального патогенного фактора способствуют формированию вторичных триггеров и увеличению зоны болевого синдрома. Таким образом, основными клиническими маркерами МФС, обобщающими клиническую картину, являются: локальная или региональная боль, ограничивающая объем движений; пальпаторное определение гипертонуса в пораженной мышце с участками повышенной чувствительности в пределах «тугого» тяжа (триггерная точка); воспроизводимость боли при стимуляции триггерных точек; уменьшение боли при растяжении пораженной мышцы.
Какие факторы способствуют формированию МФС в области спины? В основе формирования МФС лежат как особенности мышечного аппарата, несущего постуральную нагрузку, так и специфические нагрузочные факторы. Собственно анатомические особенности мышц спины, а именно отсутствие длинных сухожилий при тесном взаимодействии между мышцами, параспинальными связками и фасциями, делают эти мышцы особенно уязвимыми для формирования МФС. Кроме того, мышцы спины и шеи относятся к числу наименее тренируемых, что ограничивает их функциональный резерв. Нагрузочные факторы несколько различаются на разных уровнях позвоночного столба.
1. Шейный уровень. Миофасциальные болевые синдромы — наиболее распространенная причина болей в области шеи, плеча, головных болей. Именно этой причиной обусловлены боли в области шеи у 30–85% людей. Хроническое перенапряжение мышц шеи чаще всего является следствием: антифизиологических поз, связанных с нарушениями организации труда (неправильная посадка за школьной партой, при работе с компьютерным монитором и т. д.); положением шеи во время сна (особенности подушки); постуральной адаптацией шеи при наличии первичной боли в смежных регионах (плечи, височно-нижнечелюстной сустав и т. д.). Острое повреждение мышечно-связочного аппарата шеи чаще всего связано с травмой по типу ускорение/торможение (разгибательный механизм повреждения). В большинстве случаев хлыстовая травма возникает при транспортных авариях, но может произойти и в других случаях, например при дайвинге.
2. Поясничный уровень. К перегрузке мышц туловища чаще всего приводит нестабильность двигательного сегмента. Снижение эластичности волокон диска и дегидратация его матрикса — причина самого частого функционального нарушения в двигательном сегменте — гипермобильности межпозвонкового диска. На ранней стадии это компенсируется сокращением мускулатуры туловища. Однако функциональный резерв мышцы ограничен и зависит от тренированности мускулатуры. Мышечная ткань может травмироваться при однократных или рекуррентных эпизодах биомеханической перегрузки. Современные условия труда подвергают мышцы спины дополнительной перегрузке, связанной с мышечным дисбалансом. Например, при сидячем образе жизни тело человека большую часть времени подвергается статистическим нагрузкам, в это время динамические мышцы постоянно ингибируются и постепенно становятся дряблыми, в то же время постуральные мышцы сокращаются и постепенно теряют эластичность. Хроническое нарушение мышечного баланса характерно для современной урбанизации. Также перенапряжению мышц могут способствовать различные нарушения осанки, например, сколиоз и другие скелетные асимметрии.
3. Тазовый уровень. МФС, затрагивающие мышцы тазового дна, встречаются практически исключительно у женщин [1]. В первую очередь это связано с анатомией женского тела и со структурными изменениями, переживаемыми женским организмом в течение репродуктивной жизни. В период пубертата после становления менархе таз девочки расширяется, ягодичные мышцы увеличиваются в объеме, происходит ротация бедер внутрь, приводящая к латеральному смещению коленной чашечки. Постоянная внутренная ротация бедер может негативно влиять на тазовую диафрагму, что увеличивает риск развития спазма мышц тазового дна у женщины в будущем. Беременность или прибавка в весе увеличивают этот риск. В норме коленная чашечка выстоит за второй палец стопы, что обеспечивает сохранение устойчивого баланса при стоянии. У многих женщин из-за латеральной девиации надколенника уменьшается подвижность сустава, что приводит к уплощению свода стопы. Эти структурные изменения нижних конечностей приводят к нарушению физиологического поддержания баланса при стоянии и к избыточным нагрузкам на мышцы тазового дна. Связки у женщин более растяжимы, чем у мужчин, что является необходимым условием для сохранения стабильности суставов и обеспечения процесса физиологических родов, но в то же время эта способность является предрасполагающим фактором в формировании дисфункции фасций и связок у женщин. Падение на ягодицы может привести к ограничению подвижности крестца и появлению тазовых болей из-за напряжения связочного аппарата мышц тазового дна. У человека нижняя половина тела имеет большую массу, чем верхняя. Недостаточно развитая мускулатура и мышечная гипотония могут усугубить поясничный лордоз и усилить наклон таза вперед. Усиление поясничного лордоза также наблюдается в период беременности. Редукция эстрогенов в период менопаузы является основным фактором нарушения физиологических изгибов позвоночника в пожилом возрасте. Изменение естественных изгибов позвоночника создает дополнительную нагрузку на мышечный каркас, особенно на мышцы тазового дна. Как диагностировать вторичную мышечная боль? Независимо от первичного источника боли и ее патогенетических характеристик мышцы туловища вовлекаются в патологический процесс, становясь вторичными источниками боли. Вторичная боль возникает в скелетной мускулатуре вне позвонководвигательного сегмента за счет рефлекторного повышения мышечного тонуса. Физиологическая обоснованность напряжения мышц, которое следует за любой болью, заключается в иммобилизации пораженного участка тела, создании мышечного корсета. Однако сам мышечный спазм приводит к усилению стимуляции ноцицепторов мышцы. Увеличение потока ноцицептивной импульсации усиливает активность мотонейронов передних рогов и способствует усилению спазма мышцы. Формируется рефлекторное тоническое напряжение мышц. Дополнительным фактором развития болезненного мышечного спазма является анталгическая поза. Перенос веса на одну ногу приводит к искривлению туловища и асимметричному положению таза с последующим развитием боли в крестцово?поясничных суставах и мышцах, обеспечивающих движения в этих суставах. По характеру вторичные мышечные боли тупые, ноющие, тянущие. Интенсивность их может широко варьировать. С диагностической точки зрения важно, что боли провоцируются движениями, значительно усиливаются в положениях, при которых растягиваются мышцы, окружающие позвоночный столб. Боли также могут усиливаться при длительном сохранении одной и той же позы (вождение автомобиля, сон в неудобной позе, длительный перелет и т. д.). Симптомов выпадения не наблюдается.
При поясничных мышечно-скелетных болях может наблюдаться псевдосиндром Ласега. Если при выполнении теста Ласега боль возникает только локально в пояснице, или бедре, или под коленом, или в голени — это связано с растяжением спазмированных мышц (паравертебральных или задних мышц бедра) («короткая» боль). При пальпации паравертебральные мышцы уплотнены, напряжены, болезненны. Вторичная мышечная боль может стать хронической и существовать сама по себе даже после устранения первоначальной причины. Как лечить миофасциальную боль? Лечение МФС требует многоаспектных подходов. Стандартное лечение включает: медикаментозную терапию такими препаратами, как нестероидные противовоспалительные препараты (НПВП) и миорелаксанты; воздействие на ТТ, в том числе физиотерапевтическое; терапию, направленную на восстановление нормального функционирования мышечной ткани: редукция растяжения мышцы, укрепление мышечного каркаса, изменение образа жизни. Основная кратковременная задача — разрушение триггерных точек, что приводит к редукции боли. Но воздействие на ТТ не должно проводиться изолированно. Долговременная цель — расслабить мышцы, восстановить баланс между постуральными и динамическими мышцами, нивелировать предрасполагающие факторы, что снижает риск рецидивирования болевого синдрома. Согревание мышцы может помочь ее релаксировать, для этого могут использоваться аппликации «разогревающих» мазей, гелей, а также горячие влажные обертывания пораженной мышцы, влажные теплые компрессы. При наличии определенных навыков ТТ можно механически разрушить инъекцией анестетиков (новокаин, лидокаин), который укорачивает период боли, связанный с процедурой. Инъекции в ТТ могут дать превосходные результаты. Реже используется «сухая игла» без применения анестетика. В специализированных центрах используются упражнения на растяжение мышц и мягкие миорелаксирующие техники, например постизометрическая релаксация. Кроме того, может быть эффективен традиционный релаксирующий массаж. Сроки терапии существенно снижаются при быстром и эффективном обезболивании пациента. Общепризнанным для МФС является обезболивание с помощью НПВП — Найз, Диклак, Бруфен СР, Мовалис и др. Назначение НПВП обязательно при любой степени выраженности болевого синдрома — от легкой (монотерапия НПВП) до выраженной (в сочетании с другими препаратами). Могут быть использованы аппликации на болевые участки гелей и мазей, содержащих НПВП или их лекарственные формы общего действия (таблетки, свечи, инъекционные формы). Практически стандартной стала комбинация НПВП и миорелаксантов при лечении МФС, позволяющая уменьшить сроки лечения. Кроме того, одновременное применение миорелаксантов и НПВП позволяет снизить дозу последних и, следовательно, избежать развития побочные эффектов терапии. На фоне приема миорелаксантов облегчается проведение постизометрической релаксации мышц, массажа, лечебной физкультуры. Доказано, что использование миорелаксантов позволяет избавить мышцу не только от активных, но и от латентных ТТ, т. е. улучшает отдаленный прогноз, снижая рецидивирование МФС. Рандомизированные контролируемые исследования демонстрируют преимущество этого класса препаратов над плацебо.
Исследование, проведенное Кокрейновским обществом врачей с включением в анализ свыше тридцати контролируемых исследований, также подтвердило полезность применения бензодиазепиновых и антиспастических миорелаксантов [2]. Отечественные исследователи отдают предпочтение небензодиазепиновым центральным миорелаксантам. Обычно используют тизанидин, толперизон, баклофен. Эти препараты обладают меньшими побочными эффектами, чем бензодиазепины. Тизанидин (Сирдалуд) является ярким представителем центральных миорелаксантов. Препарат зарегистрирован для лечения болезненного мышечного спазма, вызванного мышечно-скелетными заболеваниями, и спастичности. Комбинация тизанидина с НПВП демонстрирует более выраженный эффект в отношении редукции боли по сравнению с монотерапией НПВП у пациентов с болями в спине [3, 4]. Кроме редукции боли тизанидин уменьшает потребность в НПВП и транквилизаторах у пациентов, тем самым снижая потенциальные побочные эффекты от лечения. В плацебо-контролируемых исследованиях показан собственно анальгетический эффект тизанидина, а также его влияние на мышечное напряжение и редукцию активных триггерных точек [5]. Терапевтическая тактика полностью зависит от выраженности болевого синдрома, его продолжительности и от количества мышц, пораженных МФС. При остром МФС Сирдалуд может использоваться в монотерапии. Рекомендованная суточная доза Cирдалуда составляет 6 мг в сутки в 2 или 3 приема. При тяжелых МФС используют комбинированное лечение, сочетая фармакологические и нефармакологические методы. Добавление Cирдалуда в комплексную схему лечения позволяет уменьшить продолжительность приема НПВП и избежать приема транквилизаторов. Поскольку легкий седативный эффект Cирдалуда позволяет справиться с мягкой тревогой без назначения психотропной терапии. Вспомогательное лечение (антидепрессанты, анксиолитики, гипнотики): нет качественных рандомизированных контролируемых исследований по применению этих агентов у пациентов с МФС. Но многочисленные исследования показывают эффективность этих препаратов для лечения хронической боли. Необходимо отметить, что хроническая боль часто ассоциирована с депрессией и эффективное лечение депрессии может существенно уменьшить боль. Наличие коморбидных синдромов требует обязательных направленных терапевтических усилий. Необходимым компонентом лечения является физическая активность пациента. Необходимо рекомендовать больному возвращение к привычной дневной активности. Лечебная физкультура обладает позитивным эффектом. Избегание позного напряжения, ежедневные занятия лечебной физкультурой, владение аутогенной тренировкой с умением расслаблять мышцы — эффективная защита против мышечной боли. Необходимо побуждать пациента к позитивному изменению жизненного стиля (избегание антифизиологических поз, рациональное оборудование рабочего места, прекращение курения, контроль веса, занятия лечебной физкультурой, ежегодные курсы массажа, владение аутогенной тренировкой с умением релаксировать мышцы).
Литература Воробьева О. В. Болезненный спазм мышц тазового дна как причина хронических тазовых болей у женщин // Фарматека. 2011, № 5 (218): 51–55. Van Tulder M. W., Touray T., Furlan A. D., Solway S., Bouter L. M. Cochrane Back Review Group. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the cochrane collaboration // Spine. 2003, Sep 1; 28 (17): 1978–1992. Berry H., Hutchinson D. R. Tizanidine and ibuprofen in acute low-back pain: results of a double-blind multicentre study in general practice // J Int Med Res. 1988; 16: 83–91. Pareek A., Chandurkar N., Chandanwale A. S. et al. Aceclofenac–tizanidine in the treatment of acute low back pain: a double-blind, double-dummy, randomized, multicentric, comparative study against aceclofenac alone // Eur Spine J. 2009; 18 (12): 1836–1842. Lepisto P. Muscle relaxants for nonspecific low back pain: a systematic review within the framework of the Cochrane Collaboration // J Int Med Res. 1981; 9 (6): 501–505.
Статья опубликована в журнале Лечащий Врач
Источник: https://medblog.su/prochie-tematiki/miofastsialnye-bolevye-sindromy-lokalizovannye-v-oblasti-spiny.html © медицинский портал MedBlog.su
Ссылка на публикацию: medblog.su
Последствия нарушения функций
По разным причинам строение и функции фасций могут нарушаться, доставляя человеку немало проблем.
- Большая физическая нагрузка часто становится причиной мышечных спазмов, вследствие чего фасции повреждаются или уплотняются, образуя напряженные болезненные участки.
Снимаем болевые ощущения в ногах: массаж голени - Активное сокращение мышц увеличивает нагрузку на соединительнотканную структуру: волокна деформируются (укорачиваются или вытягиваются), изменяя положение внутренних органов, нарушая их нормальную работу, ограничивая подвижность.
- Длительные мышечные спазмы нередко становятся причиной развития воспаления и дегенеративных изменений в строении фасциальных волокон. А эти процессы практически всегда сопровождаются нарастающими болевыми ощущениями.
- Дегидратация или повреждение клеток ткани часто становится причиной изменения формы и внутренней структуры фасций, нарушая их проводимость. В результате тормозятся метаболические процессы: ткани недополучают кислорода и питательных веществ, что приводит к быстрому старению тела.
Фасциальную ткань нередко называют «шестым органом чувств». Ведь здесь расположены свободные нервные окончания, рецепторы, отвечающие за болевые ощущения и «датчики» движения. Любое нарушение работы «периферического мозга» может привести к печальным результатам: мы перестанем координировать любое перемещение тела в пространстве и чувствовать боль, которая, как известно, является сигналом, предупреждающим о проблемах с организмом.
Один из способов облегчить боли в спине это массаж поясницы
Можно ли делать массаж при грыже
Грыжа позвоночника развивается, когда повреждается фиброзное кольцо диска, что связывает позвонки друг с другом. Ядро, которое он содержит, выпячивается наружу и проникает в межпозвоночный канал, где находится много нервных волокон. Оно сдавливает нервы, вызывая боль не только в пораженном участке, но и в области, за иннервацию которой они отвечают – шею, руку, ногу.
Массаж – одна из техник мануальной терапии, которая зарекомендовала себя как эффективное лечебное средство. Процедуру рекомендуют при грыже шейного, грудного, поясничного отделов позвоночного столба. Можно ли делать массаж при грыжах позвоночника и как его проводить, зависит от больного. На начальном этапе, когда волокна межпозвонкового диска повреждены, но он еще цел, массаж назначают как часть лечения. В это время он дает наилучший эффект. Один курс останавливает прогрессирование болезни, снимает боль, запускает регенеративные процессы.
Массаж – комбинация слабых и сильных движений в виде растирания, давления, вибрации. Под их влиянием увеличивается расстояние между позвонками, создается отрицательное давление, под влиянием которого ядро возвращается в диск.
Питательные вещества, которые поступают к труднодоступным участкам:
- улучшают регенерацию диска, хрящевой ткани;
- укрепляют связочный аппарат позвоночника;
- делают позвонки крепче, выносливей.
При протрузии, когда трещины диска увеличиваются, но ядро остается внутри, подход меняется. Массаж надо делать осторожно, иначе можно спровоцировать прогрессирование грыжи. Правильная техника остановит дегенеративные процессы в диске.
При пролапсе ядро частично выходит наружу, что сопровождается выраженным болевым синдромом. В этом случае рекомендованы щадящие поглаживания, интенсивное воздействие под запретом. Хороший эффект оказывает гидротерапия в ванной. Такой же методики надо придерживаться при экструзии. На этом этапе ядро сильно выпячивается из диска, затрагивает больше нервных окончаний, чем при пролапсе.
При секвестрации процедура под запретом. Грыжа не просто выпячивается, а отрывается от диска и мигрирует вдоль позвоночного столба. Это очень опасное состояние, которое может спровоцировать паралич. Любая нагрузка на позвоночный стол запрещена. Пациент часто нуждается в операции.
Процедура хорошо сочетается с другими методами физиотерапии – лечением холодом, теплом, гидротерапией, электрической стимуляцией нервов. Хороший лечебный эффект дает массаж в комплексе с упражнениями ЛФК.
Принцип действия и результаты массажа
Известно, что фасциальная ткань очень чувствительна и способна менять свою структуру в ответ на воздействие извне. Поэтому особые приёмы глубокого миофасциального массажа, во время которого прорабатываются не сами мышцы, а окружающая их соединительнотканная оболочка, помогут восстановить утраченные функции и избавить человека от боли и дискомфорта. В результате этой процедуры:
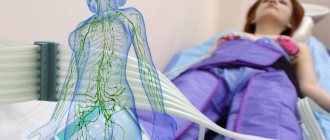
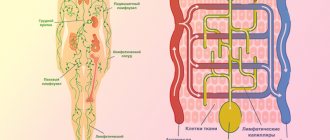
- Усиливается кровоток, улучшая питание тканей и предупреждая кислородное голодание.
- Активизируется движение лимфы, которая уносит из организма токсины, яды, шлаки, продукты распада.
- Устраняются спазмы и зажимы, препятствующие нормальному движению мышц.
- Мышечные волокна обретают прочность и эластичность, быстро восстанавливают свою работоспособность.
- Разрабатываются триггерные точки, происходит воздействие на рефлекторные органы.
- Расправляются зажатые фасциальные волокна, возвращая внутренние структуры тела в нормальное положение, заметно улучшая осанку человека.
Результат массажа и физических упраженний: до и после - Нормализуется чувствительная проводимость фасциальных цепей, в результате чего от головного мозга к внутренним органам приходят точные команды, четко регулирующие функционирование последних.
Методика работы с фасциями позволяет увеличить подвижность позвоночника и суставов, корректирует фигуру, способствуя снижению веса, купирует воспалительные процессы, улучшает вид и состояние кожи. Мало того, этот массаж прямо воздействует на нервную систему, уравновешивая процессы возбуждения и торможения, налаживая сон, улучшая настроение.
Важно предупредить пациента, что временной реакцией на воздействие может стать локальное покраснение кожи, подергивание мышц, озноб, тошнота и повышенное мочеотделение. Так организм перестраивается и реагирует на изменения, вызванные манипуляциями массажиста.
Описание процедуры миофасциального массажа лица, шеи и головы
Важно записаться на услугу миофасциального массажа лица в салон к профессионалу, чтобы не навредить своему здоровью.
Перекатывания – эпидермис приподнимается, при этом пододвигается второй рукой до появления сопротивления.
Все действия направлены вдоль мышечных волокон.
Голова
Все манипуляции выполняются в быстром темпе.
- Работает массажист обеими руками, выполняя круговые интенсивные движения в волосяном покрове.
- Положив голову на бок, большой палец кладут перед ухом, а остальные на зону волос. Если голова наклонена в правую сторону, работа производится левой рукой, и наоборот. Разминка кожи происходит интенсивно, чередуется с легкими поглаживаниями. Затем прорабатывается вторая сторона головы.
- Руки находятся в зоне волос, а пальцы кладутся на лоб. Действия выполняются тремя пальцами. Средним и указательным оказывается воздействие на лоб, а большой работает с височной частью. Сами движения меняются: уверенные и сильные переходят в мягкие, кожа то сдвигается, то раздвигается.
Зона шеи
Шея массируется одновременно с головой. Пока происходит работа с головой, вторая рука специалиста занимается шеей. Импульсивные, глубокие действия выполняются двумя руками.
Миофасциальный массаж подбородочной области выполняется только после работы с лобно-височной зоной. Обе руки воздействуют круговыми перекатывающими движениями на шею спереди и участок за ушами.
Лицевая зона
Большее количество времени уходит на лицо. Вот примерная последовательность действий:
- Уверенными круговыми движениями специалист работает с двумя точками под краями рта.
- Возле уголков рта выполняются поглаживание и перекаты до скуловой зоны и обратно. Ближе к начальной точке движения усиливаются, дополняются пощипыванием, создавая эффект вибрации.
- Веки, как нижние, так и верхние, прорабатываются следующим образом: кожа катается от внешних уголков.
- Двигаясь от переносицы к вискам, пальцы надавливают на участки, возвращаясь назад – гладят и слегка щипают.
Читайте материал по теме: Фейсбилдинг для лица
Фасциальный массаж разных зон
Долгие научные исследования доказали, что, воздействуя на разные области фасциальной ткани, можно устранить зажимы, снять спазм или мышечное напряжение, ослабить боль, даже работая на некотором расстоянии от ее очага, восстановить или ограничить подвижность различных структур.
Показания и противопоказания к массажу головы
Поскольку фасциальная ткань буквально пронизывает всё наше тело, то и массажу подвергаются разные его участки:
Спина
Воздействие на эту зону носит исключительно оздоровительный характер и проводится, чтобы:
- разработать болезненные триггерные точки;
- повысить подвижность позвоночника;
- устранить мышечные спазмы;
- освободить зажатые нервные окончания;
- улучшить кровообращение;
- купировать болевой синдром.
Пациента укладывают на живот, чтобы провести миофасциальную диагностику. Она позволяет определить состояние опорно-двигательной системы человека, амплитуду движения позвоночника и суставов, выявить существующие, а иногда и скрытые заболевания. С помощью осмотра и методом глубокой пальпации массажист определяет зоны напряжения и триггерные точки, намечая таким образом индивидуальный план действия.
Сеанс миофасциального массажа начинают с шейно-воротниковой зоны, затем переходят на плечи, по паравертебральным линиям спускаются вниз и заканчивают проработкой поясницы и крестцового отдела спины. При этом классические приемы – поглаживание, растирание, разминание – сочетают с миофасциальной техникой «трех Т»: «тензией» (давлением), «торсией» (скручиванием), «тракцией» (растягиванием). Проработку ведут вдоль волокон, соизмеряя глубокое воздействие с дыханием пациента.
Ноги
Голени и бедра массируют, чтобы снять напряжение, мышечную боль, увеличить выносливость. К процедуре часто прибегают спортсмены, ежедневно испытывающие физические перегрузки.
Здесь чаще всего используют прием растяжения, позволяющий расслабить фасции, вернуть им эластичность, тщательно проработать мышцы. Массируют медленно, по направлению волокон. Одной рукой слегка фиксируют кожу, другой – сдвигают фасции до ощущения стойкого сопротивления. Повторяют прием до тех пор, пока не наступит полное расслабление тканей.
Растянуть уплотненные волокна фасции поможет выполнение так называемого «валяния»: мышцы захватывают, приподнимают, оттягивают в сторону, а затем возвращаю в исходное положение.
Лицо и шея
Миофасциальная проработка шеи в первую очередь направлена на купирование болевых ощущений, которые периодически возникают даже у совершенно здорового человека. Метод позволяет устранит такие проблемы, как:
- спазмы;
- ущемления нервных корешков;
- синдром короткой шеи;
- «вдовий горб»;
- проседание позвонков;
- слабость связок;
- отечность;
- возрастные дегенеративные изменения.
Массаж начинают с диагностики, определения анатомических особенностей мышечного строения и точек прикрепления тканей. Затем приступают к терапии, направленной на снятие блоков. Проработку фасций боковой поверхности шеи осуществляют одновременно с воздействием на волосистую часть головы. Разминания, надавливания проводят двумя руками сразу.
К миофасциальному массажу лица прибегают, чтобы убрать отечность, улучшить цвет и состояние кожи, подтянуть овал, приостановить возрастные изменения. Кроме того, это помогает при восстановлении симметрии лица после инсультов и парезов.
Миофасциальная проработка предполагает глубокое воздействие на структуры организма, поэтому привыкать к процедуре стоит постепенно, шаг за шагом увеличивая длительность – от 30 минут до полутора часов. Для достижения стойкого результата рекомендуют посещать массажный кабинет 2–3 раза в неделю.
Показания к массажу триггерных точек
Миофасциальный массаж эффективен в отношении острых и хронических миофасциальных болевых синдромов. Он не только позволяет избавиться от мышечного напряжения и болевых ощущений, но также помогает спортсменам лучше справляться с физическими нагрузками и предупреждать травмы. Однако процедура показана не только активно тренирующимся людям. Она полезна офисным работниками, которые ведут малоподвижный образ жизни, а также пациентам с избыточной массой тела или недобором веса.
Проработка шейно-воротниковой области показана в таких случаях:
- ущемление нервов или кровеносных сосудов;
- головокружение, головная боль;
- заложенность или шум в ушах;
- сниженный мышечный тонус;
- синдром короткой шеи;
- слабость связок;
- остеохондроз и его осложнения;
- «вдовий горб».
С помощью массажа шеи и верхней части спины удается избавиться от вегетативных проявлений, вызванных мышечным напряжением и болью.
Показанием к массажу грудного и поясничного отделов, помимо, болевого синдрома, может стать сколиоз, остеохондроз, онемение определенных участков тела, возрастные дегенеративные изменения.
Противопоказания
Миофасциальная терапия способна вызвать глобальные изменения в теле, поэтому относится к ней нужно серьезно. Стоит отказаться от процедуры, если вы страдаете от:
- онкологии;
- туберкулеза;
- герпеса;
- внутренних кровотечений;
- дерматитов;
- гнойничковых высыпаний;
- хрупкости сосудов;
- остеопороза;
- заболеваний крови;
- купероза.
Открытые травмы, раны, ожоги, наличие крупных родинок, папиллом, невусов также являются противопоказаниями к глубокотканному массажу. Инфекционные и воспалительные заболевания, сопровождающиеся высокой температурой тела, беременность, недавно перенесенные роды или аборт, повышенная психическая возбудимость – состояния, при которых воздействие на фасции может нанести вред человеку.
Самомассаж
Медики в один голос утверждают, что исполнение этого массажа нужно доверять только специалистам. Ведь без глубоких знаний анатомии и физиологии, умения «читать» и чувствовать тело человека руками, без практических навыков воздействия на фасциальную ткань можно только навредить пациенту, усугубив его состояние.
Единственный выход для тех, кто хочет заняться массажем самостоятельно, – использовать специальные приспособления. Это может быть теннисный мяч, шипованный ролл или валик для глубокой проработки мышц и соединительной ткани.
- Для начала стоит прощупать свое тело руками, определив болезненные или уплотненные участки.
- Разогреть поверхность классическим растиранием.
- Легким надавливанием или прокатыванием проработать проблемную зону в течение 30–60 секунд.
- Действовать нужно очень аккуратно, стараясь не причинять боли.
Подробнее о способах самомассажа можно узнать из видеоурока.
Важно помнить, что этот метод предназначен для работы с мышцами и фасциями, поэтому воздействие на кости, суставы и позвоночник запрещено. Массаж шеи, где расположены артерии, нервные сплетения и жизненно важные органы, также лучше доверить мастеру, прошедшему обучение.
Сколько стоит процедура
Не существует стандартного сценария процедуры миофасциального массажа. Его длительность, интенсивность, набор применяемых приемов зависит от особенностей организма, возраста, диагноза пациента и подбирается индивидуально.
Эти факторы определяют и цену процедуры. В салонах Москвы и Санкт-Петербурга она варьируется от 500 до 4000 рублей за сеанс. Так фасции шейного отдела позвоночника специалисты проработают за 500 рублей, а всю спину за 4000 рублей.
Настройтесь на то, что эффективный и стойкий результат будет получен только после полного курса из 7–10 процедур. Если цена покажется вам слишком высокой, дождитесь акций или купите сертификат, предоставляющий скидку.
Количество и стоимость сеанса
Длительность курса мануального массажа определяется косметологом персонально, с учетом общего состояния кожи, ее потребностей, желаемого эффекта. В среднем достаточно посетить 8 – 15 сеансов, чтобы получить положительный результат. Чтобы закрепить эффект, желательно повторить курс через 4 – 6 месяцев.
Стоимость косметологической услуги формируется с учетом выбранного вида массажа, дополнительно используемых косметических средств, количества сеансов, желаемого эффекта. В Москве цены начинаются от 800 рублей и могут достигать 5 000 рублей.
Авторские методики
Миофасциальная техника сравнительно молода, но у нее уже есть масса сторонников. Некоторые из них следуют классическим постулатам, другие – привносят собственные идеи, желая усовершенствовать технику и добиться лучших результатов. Особенно хочется отметить авторские методики:
- Энрике Гарсия – его техника испанского или хиромассажа направлена на снятие зажимов и блоков мышечной ткани путем воздействия на фасции. Результат – омоложение лица, улучшение работы суставов, сосудов, коррекция нейрофизиологических и метаболических процессов, протекающих в теле человека. Подробнее о пользе и правилах применения методики можно прочесть в статье: «Испанский массаж лица».
- Татьяны Шубиной – техника направлена не только на омоложение лица и борьбу с возрастными изменениями (что, несомненно, привлекает женщин), но и на значительное улучшение самочувствия пациента, борьбу с мигренями и головокружениями. Причину их появления косметолог и массажист Татьяна Шубина видит в мышечных зажимах, устранить которые поможет массирование фасций сухожильного шлема головы, лица, шеи и ушных раковин.
Любая из этих методик – не только лечебное, но и прекрасным профилактическое средство. Не стоит ждать появления проблем со здоровьем – приступайте к процедурам уже сегодня и смело планируйте активную, полную сил и энергии жизнь на десятки лет вперед.
Правила выполнения
Так как массаж лица и зоны декольте является не только косметологической, но и терапевтической процедурой, его проведение важно доверить специалисту, имеющему медицинское образование. Для всех видов массажа существуют общие правила выполнения, которые должны строго соблюдаться:
- Методика включает 3 этапа: подготовка, непосредственное проведение манипуляций, нанесение уходового средства.
- Во время процедуры могут использоваться специальные косметические масла или кремы, обеспечивающие хорошее скольжение. При пластичном массаже используется тальк, который препятствует растяжению мягких тканей и обеспечивает точность движений.
- Процедура проводится в косметологическом кабинете, оборудованном специальной аппаратурой. Клиент удобно располагается в кресле, расслабляется, настраивается на позитивный лад.
- Все движения мастера должны быть плавными, проходить строго по направлению массажных линий. Во время процедуры пациент не должен испытывать никакого дискомфорта, боли.
- Перед использованием любого косметического масла или крема обязательно проводится тест на аллергию. Для этого тыльная сторона кисти обрабатывается небольшим количеством средства, подобранного с учетом типа кожи и ее потребностей. Если в течение 10 – 15 минут на коже не появились никакие раздражения, покраснения, сыпь, значит, средство можно смело применять.
- Во время выполнения массажа интенсивные манипуляции чередуются с расслабляющими. Каждая массажная линия имеет конечную точку, которая фиксируется глубоким нажимом. Только после фиксации можно переходить к следующему участку.
- Перейдя в область шеи и декольте, массажист должен уменьшить интенсивность воздействия, сменив их на деликатные разминания и поглаживания. Во время процедуры пациент не должен испытывать дискомфорта и других неприятных симптомов.
- Любая массажная техника завершается расслабляющими, поглаживающими, снимающими мышечный тонус движениями. После процедуры пациент чувствует себя умиротворенно, как после глубокого сна или продолжительного качественного отдыха.
Чтобы закрепить омолаживающий и оздоравливающий эффект мануального массажа, после курса процедур желательно придерживаться таких правил здорового образа жизни:
- Нормализовать режим дня, стараться полноценно высыпаться и отдыхать.
- Регулярно использовать уходовые средства для кожи, подобранные косметологом индивидуально.
- Вести активный образ жизни, больше гулять на свежем воздухе, подключить умеренные физические нагрузки, отказаться от вредных привычек.
- Питаться регулярно, сбалансированно, отдавая предпочтение продуктам, насыщенным полезными веществами, микро-и макроэлементами, витаминами.
- Соблюдать водный режим, стараясь в течение дня употреблять не менее 1,5 л чистой питьевой воды.
- Стараться избегать стрессовых факторов, изменить взгляды на жизнь, практиковать позитивное мышление.