Причины появления ореола вокруг невуса
Существует несколько причин, по которым возникает вокруг родинки белое пятно.
- Наследственность. Если родители имеют на теле родинки, окруженные светлым пятнышком, то есть большая вероятность того, что у их детей также будет наблюдаться подобное явление.
- Ультрафиолет. Попадая на кожу, солнечные лучи могут вызвать в ней различные изменения. Белый ободок вокруг родинки также может появиться под воздействием ультрафиолетовых лучей. У некоторых людей такое наблюдается после загара на пляже или в солярии.
- Гормональная перестройка организма. Изменения гормонального фона, вызванные различными процессами, происходящими в организме – еще одна причина образования белого пятна на коже. Такое может происходить во время беременности, климакса, в подростковом возрасте в период полового созревания, после перенесенных стрессов или тяжелых заболеваний, а также в результате длительного приема гормональных препаратов. Иногда сильный гормональный дисбаланс в организме может привести к тому, что родинка полностью исчезнет с кожи. Однако это происходит не в один момент, а постепенно: сначала вокруг нее появляется белый ореол, который увеличивается в размерах и поглощает невус, пока он совсем не исчезнет.
- Радиоактивное излучение. Если человек подвергся воздействию радиации, то у него могут появиться белые пятна вокруг невуса. Поскольку радиоактивное излучение нередко приводит к образованию злокачественных опухолей, светлый ободок вокруг родинок может свидетельствовать о начале этого процесса.
- Механическое воздействие. Если родинка часто трется об одежду или сдавливается ею, то вокруг нее могут образовываться белые участки.
- Перерождение невуса в злокачественное образование. Самой опасной причиной появления ореола вокруг родинки является начало процесса ее перерождения в рак кожи. Поэтому очень важно вовремя распознать угрозу и начать лечение.
Нужно ли удалять или осветлять пятно
Если пятно не представляет опасности, является доброкачественным, не доставляющим дискомфорта образованием, можно не удалять, внимательно следить за ним с помощью методики фотографирования.
При появлении малейших изменений, следует посетить врача.
На приеме у доктора будет осмотрен участок, вызывающий беспокойства и после дерматоскопии будет поставлен окончательный диагноз. Родинка с ободком коричневого или другого окраса несет опасность, требует удаления хирургическим или лазерным путем. Процедура заключается в полном иссечении злокачественного образования, с незначительным затрагиванием здорового кожного покрова. Поможет избежать дальнейшего распространения клеток меланомы. Удаление должно проходить в клинике при помощи специального аппарата. Не стоит обращаться в салоны красоты для решения данной проблемы. Неправильное иссечение приведет к серьезным осложнениям, с возможным летальным исходом.
Процедура осветления родинок является вредной, высококвалифицированный специалист не прибегнет к ней, имеется риск трансформации невуса.
Разновидности невусов с белым ореолом
Существует несколько видов родимых пятен, окруженных светлым ободком.
- Невус Саттона. Он представляет собой обыкновенную родинку, вокруг которой имеются белые участки кожи, имеющие неправильную форму или сливающиеся друг с другом. Такие образования часто появляются в подростковом возрасте и могут быть единичными или множественными. Они не несут угрозы здоровью и крайне редко перерождаются в злокачественное образование.
- Невус Сеттона. Эта родинка выглядит как отдельное пигментное пятно, окруженное большим светлым ореолом. Размеры ободка могут достигать 1 см в диаметре. В некоторых случаях кожа вокруг родинок имеет бело-коричневый, пятнистый оттенок. Такой невус тоже не причиняет никаких неудобств человеку.
- Витилиго. Это генетическое заболевание, в результате которого организм человека перестает вырабатывать пигмент меланин. Вследствие этого вокруг родинок и вообще на любых участках кожи появляются белые пятна. Возникнуть это заболевание может как у ребенка, так и у взрослого.
ЧИТАТЬ ТАКЖЕ: Как отличить опасные и неопасные родинки
Доброкачественные пигментные новообразования кожи (родинки)
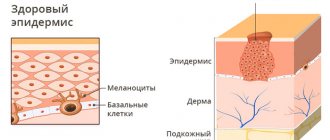
Невус (невус невоклеточный, невус пигментный, опухоль невоидная, родимое пятно) — пигментированное (окрашенное) образование на коже, в состав которого входят невусные (пигментные) клетки. Невусы — доброкачественные новообразования, их возникновение большинство исследователей связывают с миграцией в эмбриональном периоде предшественников пигментных клеток (меланобластов) из нейроэктодермальной трубки в базальный слой эпидермиса.
Невус представляет особый интерес в связи с тем, что на месте предсуществовавшего врождённого или приобретённого доброкачественного невуса нередко развивается такое грозное злокачественное новообразование, как меланома.
Различные врождённые и приобретённые невоидные новообразования есть почти у всех людей. Более чем у 90% населения имеются пигментные новообразования кожи. Среднее количество невусов у каждого человека составляет 20, варьируя от 3 до 100, причём их число обычно увеличивается с возрастом. Далеко не все невусы потенциально могут переродиться в меланому, поэтому принято их делить на меланомоопасные и меланомонеопасные.
Меланомоопасные невусы встречаются значительно реже (около 10%), чем меланомонеопасные. По возрасту пациентов, локализации очагов поражения и другим клинико-анатомическим данным эти невусы не отличаются. Важно учитывать, что по степени пигментации очага проводить дифференциальную диагностику невозможно. Различные травмы — механические, химические, радиационные, как острые, так и повторные, — могут быть факторами, провоцирующими превращение некоторых видов невусов в меланому, в первую очередь пограничных или других меланомоопасных. В связи с этим, строго противопоказана биопсия подозрительного элемента кожи, а также косметическое его лечение при помощи непосредственно травмирующих методов (частичное удаление, электрокоагуляция, криотерапия, воздействие химическими и другими агентами). Процент больных меланомой, имеющих чёткие указания на предшествующие развитию опухоли травмы (после неполного косметического удаления пигментного невуса, случайной травмы), варьирует от 20 до 78%. Категорически недопустима биопсия или неполное удаление очага поражения с целью отличия меланомоопасного невуса от меланомы или других поражений кожи.
Общие принципы лечения пигментных новообразований
Любые пигментные новообразования кожи требуют особого внимания. Большую настороженность следует проявить к невусам, локализованным на травмоопасных участках кожи, а также к ранее травмированным, быстро увеличивающимся или интенсивно меняющим свою пигментацию невусам.
Лечебная тактика при пигментных невусах сводится, прежде всего, к категорическому отказу от любых травмирующих методов лечения: электрокоагуляции, криодеструкции и применения различных прижигающих растворов.
Лечение пигментных новообразований — радикальное хирургическое иссечение очага в пределах неизмененной кожи. Использование современных нетравматичных шовных материалов и правил эстетической хирургии позволяет добиться малозаметных послеоперационных рубцов. Хирургическое лечение (иссечение по краю образования), а также различные косметические манипуляции (криодеструкция, химиодеструкция) меланомонеопасных новообразований не несут в себе опасности злокачественного превращения данных образований.
Совсем другой тактики придерживаются при меланомоопасных невусах. При подозрении на меланомоопасное образование пациент должен быть незамедлительно отправлен к онкологу! Тактику и технику оперативного вмешательства определяют расположение и размер меланомоопасного пигментного невуса. Наилучшими пределами иссечения на туловище и конечностях, учитывая, с одной стороны, чёткую ограниченность «спокойных» невусов и, с другой стороны, косметические соображения, считается расстояние 0,5 см во все стороны от границ невуса, этого вполне достаточно для профилактики меланомы. Окаймляющими разрезами иссекают невус с окружающей кожей и поверхностным слоем клетчатки, ткани ушивают косметическим швом, используя нетравматичный шовный материал, что позволяет добиваться хороших косметических результатов. На лице, шее, ушной раковине, пальцах и ногтевом ложе из анатомических и косметических соображений допускается более экономное иссечение меланомоопасных невусов, но не менее 0,1-0,2 см от их границ. На лице и шее швы накладываются очень тонкой нитью, что позволяет достичь максимального косметического эффекта. Во всех без исключения случаях хирургического иссечения пигментного невуса необходимо гистологическое подтверждение диагноза — т.е. иссеченный участок в обязательном порядке отправляется на микроскопическое исследование, при получении в результате атипичных клеток (меланомы) пациент направляется к онкологу.
Пациенты, отказавшиеся от радикального хирургического лечения, а также в случае его невозможности из-за трудной анатомической локализации должны тщательно оберегать свое новообразование, исключать его травмирование, солнечное облучение и находится на диспансерном наблюдении у онколога.
Пограничный пигментный невус
Пограничный пигментный невус — плоский тёмно-коричневый или чёрный узел диаметром до 1 см с гладкой сухой поверхностью, развивается на границе эпидермиса и дермы, для него характерна повышенная активность пигментных клеток (меланоцитов). Иногда пограничный невус выглядит в виде пятна округлых или неправильных очертаний с ровными волнистыми краями. Излюбленной локализации у пограничного невуса нет. Он может располагаться на коже лица, шеи, туловища. Пигментные невусы на коже ладони, подошв, половых органов почти всегда являются пограничными. Пограничный невус чаще является врождённым, однако может появляться в первые годы жизни или даже после полового созревания. Важный дифференциально-диагностический признак пограничного пигментного невуса — полное отсутствие на нём волос.
Пигментный пограничный невус нужно отличать от кавернозных гемангиом, для которых характерна более мягкая консистенция узла, от себорейной («старческой») кератомы, у которой, как правило, менее ровная, «шершавая», сальная поверхность. В дифференциальной диагностике между пограничным пигментным невусом и ранней меланомой важную роль отводят анамнезу. Большинство больных меланомой указывают, что опухоль у них развилась на месте длительно или даже с рождения существовавшего пигментного невуса, не причинявшего никаких неудобств. Невус медленно растёт соответственно весу тела. В период полового созревания пациенты могут отмечать ускорение роста невуса — следствие гормональной перестройки и повышения уровня обменных процессов, включая пигментный. Механическая травма выступает преобладающим фактором, сопутствующим озлокачествлению ранее «спокойных» невусов.
Особенно опасны следующие пограничные невусы: систематически травмируемые, располагающиеся на подошве, ногтевом ложе, в перианальной области. Своевременное удаление невусов этих локализаций является надёжной профилактикой меланомы. Чрезмерная инсоляция, тепловое или бальнеологическое лечение сопутствующих хронических заболеваний также играют отрицательную роль в развитии меланомы. Ускорение роста невуса после травмы или активной инсоляции, воспалительные изменения, изменение окраски, появление зуда, мокнутия, уплотнения должны настораживать.
Синий или голубой невус
Синий или голубой невус (невус Ядассона-Тиче) — резко отграниченный от окружающей кожи узел тёмно-синего или голубоватого цвета, округлых очертаний, плотно-эластической консистенции с гладкой безволосой поверхностью. Голубой цвет обусловлен массивными скоплениями меланина в глубоких слоях дермы. Размер узла, как правило, не превышает 0,5 см. Располагается голубой невус чаще на лице, конечностях, ягодицах. В большинстве случаев синий невус — одиночное образование. Синий невус встречается во всех возрастных группах, чаще у женщин среднего возраста. Клинически синий невус трудно отличим от пигментного пограничного невуса. Однако такие клинические особенности, как большая отграниченность и инфильтрированность, синий или голубой цвет, появление в более позднем возрасте и полусферическая форма, позволяют осуществить дифференциальный диагноз. При более глубоком расположении в коже синий невус иногда приходится дифференцировать с дерматофибромой. Отличить его помогают такие симптомы, как меньшая инфильтрированность, цвет и обычно солитарный очаг поражения. Развитие меланомы на месте синего невуса наблюдается редко, однако этот невус относят к группе меланомоопасных.
Невус Ота
Невус Ота, или окулодермальный меланоцитоз — большой, как правило, односторонний пигментный невус на лице в области иннервации I и II ветвей тройничного нерва (область лва, щек и носа). Клинически отмечают тёмно-коричневую пигментацию в различных отделах глаза: конъюнктиве, склере, радужной оболочке. Одновременно выявляют массивный пигментный невус (или сливающиеся друг с другом невусы) на щеке, верхней челюсти и скуловой области той же стороны чёрно-синюшного цвета. Всё это создаёт впечатление «грязной кожи» на поражённой стороне, лица. В редких случаях поражаются красная кайма губ и слизистые оболочки мягкого нёба, глотки, гортани и носа. Чаще болеют женщины. Невус Ота бывает врождённым, но может возникнуть в раннем детстве или даже в период полового созревания. Растёт он обычно медленно. Кроме косметических неудобств, не вызывает никаких расстройств, в том числе нарушения зрения. Известны случаи развития на его месте меланомы. Близкой к невусу Ота и ещё более редкой разновидностью считают невус Ито, расположенный в надключичных, лопаточных областях и области дельтовидной мышцы.
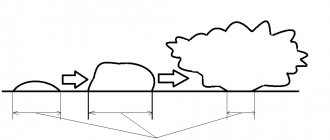
Гигантский пигментный невус
Гигантский пигментный невус всегда врождённый, увеличивается в размерах по мере роста ребёнка, достигая большой величины (от ладони и больше) и занимает иногда большую часть туловища, шеи и других областей. Обычно на значительном протяжении поверхность невуса бугристая, бородавчатая, с глубокими трещинами на коже. Часто встречают участки гипертрихоза (волосяной невус). Цвет варьирует от сероватого до чёрного, он часто неоднороден на различных участках. Озлокачествление гигантского пигментного невуса происходит в 1,8-10,0% случаев. Лечебная тактика при подозрении на пигментный пограничный и голубой невусы, особенно если они расположены на доступных инсоляции и часто травмируемых участках кожи, сводится к категорическому отказу от любых травмирующих методов лечения: электрокоагуляции, криотерапии, применения различных прижигающих растворов и неполного хирургического иссечения. При необходимости производится экономное хирургическое иссечение очага с окружающей кожей на расстоянии 0,5 см во все стороны от границ невуса вместе с подкожной жировой клетчаткой, этого вполне достаточно для профилактики меланомы. На лице, шее, ушной раковине, пальцах из-за анатомических особенностей допустимо более экономное иссечение меланомоопасных невусов с отступлением от его границ на 0,2-0,3 см. При гигантских невусах, доставляющих больным большие косметические неудобства, применяют поэтапное иссечение с последующей кожной пластикой.
Меланоз Дюбрея
Меланоз Дюбрея — невоидное образование, связь которого с меланомой бесспорна. Меланоз Дюбрея обычно начинается с маленького коричневатого пигментного пятна, медленно распространяющегося по периферии. Клинически зрелый очаг имеет нерезкие границы и неровную поверхность тёмно-коричневого и местами чёрного цвета, более насыщенного, чем цвет пигментных невусов. В пределах сформировавшегося очага встречаются участки различного оттенка (коричневый, серый, чёрный, синюшный). Кожный рисунок над очагом поражения сохраняется, становится более грубым. Возможно появление элементов, напоминающих старческую бородавку. Иногда развиваются атрофия, гиперкератоз, плоский папилломатоз поверхности. Характерно усиление пигментации по периферии очага. Воспалительные явления крайне редки. У большинства больных меланоз Дюбрея проявляется одним очагом. Наиболее частая локализация — открытые участки кожи, особенно лицо (щёки, область носогубных складок, нос, лоб), реже — шея и волосистая часть головы. Меланоз Дюбрея поражает преимущественно пожилых людей, что позволяет относить его к старческим дерматозам. Клиническая картина ограниченного предракового меланоза Дюбрея, особенно в стадии сформировавшегося очага, в большинстве случаев настолько характерна, что не вызывает больших диагностических затруднений.
Дифференциальный диагноз необходимо проводить с большой себорейной (старческой) кератомой, пигментированной базалиомой, некоторыми формами невусов. Однако для всех этих нозологических форм характерна чёткая отграниченность очагов поражения. При базалиоме виден (особенно в лупу) приподнятый валик с «жемчужинами», центральная часть опухоли часто изъязвлена. Поверхность себорейной кератомы более бугриста и часто «жирна» на ощупь. Весьма помогает в диагностике меланоза Дюбрея такой клинический симптом, как неравномерность гиперпигментации, а также данные анамнеза — начало заболевания в пожилом возрасте и очень медленное прогрессирование единичного очага.
Причины малигнизации меланоза Дюбрея не установлены, толчком к началу инвазивного опухолевого роста считают травму и инсоляцию. Меланоз Дюбрея — более предмеланомное поражение кожи, чем пограничный пигментный невус, не говоря уже о других меланомоопасных невусах. Поэтому меланоз Дюбрея считают не столько меланомоопасным, сколько прямо предмеланомным и даже абсолютым предраком кожи.
Лечебная тактика при меланозе Дюбрея существенно отличается от таковой при меланомоопасных невусах. Прежде всего, недопустимо оставлять больных без активного лечения, что возможно при невусе Отта и при других меланомоопасных невусах после предупреждения больных об опасности травмы. Другое отличие состоит в том, что широкое хирургическое иссечение меланоза Дюбрея, учитывая его преимущественное расположение на лице, сопряжено с серьёзными техническими и косметическими трудностями, особенно при больших размерах очага. Иногда иссечение крупных очагов на туловище заканчивают пластикой перемещёнными лоскутами. Метод выбора при меланозе Дюбрея на туловище и конечностях — иссечение очага, отступив 0,5 см от его краёв.
Фиброэпителиальный невус
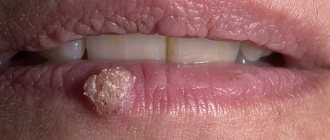
Фиброэпителиальный невус относят к группе меланомоНЕопасных невусов и невоидных поражений кожи. Фиброэпителиальный невус наряду с пигментным внутридермальным невусом — наиболее частое невоидное образование на коже человека и наиболее частая причина обращения к хирургу. Фиброэпителиальный невус чаще впервые появляется в различные периоды внутриутробной жизни, иногда существует с рождения. Рост его, как правило, очень медленный. Локализация бывает самой различной, но преимущественно на лице и туловище. Количество образований варьирует от одного до нескольких десятков. Гистологически фиброэпителиальный невус имеет структуру мягкой фибромы.
Клинически фиброэпителиальный невус — полушаровидное возвышающееся над уровнем кожи безболезненное образование мягкой или мягкоэластической консистенции от нескольких миллиметров в диаметре до размеров фасоли и реже больше. Цвет бывает различным: от цвета нормальной кожи или розовато-красного (обычно с небольшим синюшным оттенком) до синюшно-фиолетового и тёмно-коричневого. При последней или близкой к ней окраске возникают наибольшие трудности в дифференциальной диагностике с пограничным пигментным и синим невусом. Форма фиброэпителиального невуса обычно правильная округлая, поверхность ровная, хотя и менее гладкая, чем у пограничного пигментного невуса. Поверхность невуса часто пронизана единичными пушковыми или щетинистыми волосами или даже грубым пучком волос, особенно у женщин (фибро-эпителиальный волосяной невус). При выраженном сосудистом компоненте в виде телеангиэктатической сетки на поверхности говорят об ангиофиброэпителиальном невусе, который также может быть и волосяным.
У большинства пациентов воспалительных явлений вокруг фиброэпителиального невуса не бывает. Иногда после травмы невус воспаляется (при бритье лица, после удара). В этих случаях развивается воспалительный венчик по окружности. В типичных случаях диагностика невоспалённого фиброэпителиального невуса не вызывает затруднений. Отличия от пограничного пигментного и синего невусов: цвет (даже при пигментированных фиброэпителиальных невусах цвет менее насыщен), форма, множественность, частое наличие волос. Воспалённый фиброэпителиальный невус по своей клинике резко отличается от картины, которую наблюдают при озлокачествлении меланомоопасного невуса.
Папилломатозный невус
Папилломатозный невус имеет неровную, бугристую поверхность, часто локализован на волосистой части головы, но бывает и на любом другом участке кожного покрова. Размеры чаще большие, до нескольких сантиметров, очертания неправильные, цвет варьирует от цвета нормальной кожи до буроватого, реже — тёмно-коричневого или даже чёрного. Подобно фиброэпителиальному папилломатозный невус нередко бывает пронизан волосами. В результате травмы папилломатозный невус воспаляется. Расположение папилломатозного невуса на лице и других открытых участках кожи вызывает у пациентов настойчивое желание избавиться от образования, которое может быть подвергнуто косметическому лечению.
Веррукозный невус
Веррукозный невус представляет собой клиническую разновидность папилломатозного невуса. Поверхность его еще более бугриста, в выраженных случаях она имеет вид «кочана капусты», пронизана глубокими складками и трещинами. Он значительно выступает над поверхностью кожи и обычно бывает более пигментированным (пигментный, или пигментированный веррукозный невус). Как и папилломатозный невус конечностей, чаще всего бывает единичный очаг. Клиническое распознавание веррукозного невуса особых трудностей не представляют. Иногда, особенно если он невелик, веррукозный невус может быть ошибочно принят за гигантскую обыкновенную бородавку. Правильному распознаванию помогают анамнестические данные (существует с рождения или раннего детства, очень медленно растет), частое наличие волос на поверхности; обычно очаг единичный. Лечебно-тактический подход аналогичен папилломатозному невусу.
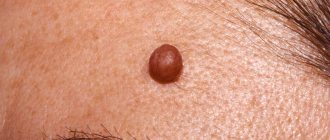
Halo-невус (невус Сеттона)
Halo-невус клинически представляет собой незначительно возвышающийся над уровнем кожи узелок красновато-коричневого цвета 4-5 мм в диаметре, округлый или овальный, окружённый венчиком депигментированной кожи. Ширина депигментированного участка в 2-3 раза превышает диаметр гиперпигментированного узелка. Halo-невус чаще бывает множественным, преимущественно локализуется на туловище и руках, реже — на лице. Нередко Halo-невус подвергается спонтанному регрессу. Клиническая картина Halo-невуса типична и не вызывает дифференциально-диагностических затруднений. Развития меланомы на месте Halo-невуса, даже после травмы, не наблюдается. Отмечено, что Halo-невус иногда встречается при злокачественных опухолях внутренних органов и при меланоме.
«Монгольское пятно»
«Монгольское пятно» — неправильной формы округлый кожный очаг, окрашенный в голубоватый или коричневатый цвет, до 5-6 мм в диаметре, расположенный исключительно в пояснично-крестцовой области. «Монгольское пятно» — почти всегда врождённое образование, у большинства пациентов бесследно исчезает в детские годы. Развития меланомы на месте «монгольского пятна» не наблюдают, лечения не требует.
Внутридермальный невус
Внутридермальный невус, или обыкновенное родимое пятно, встречается практически у всех людей. Располагаются родимые пятна в коже и слизистых оболочках. Чаще эти невусы врождённые, пигментация обычно коричневая. У подавляющего большинства людей родимые пятна не вызывают косметических неудобств.
Диспластический невус
Диспластический невус — это приобретенное пигментное образование, гистологически представленное беспорядочной пролиферацией полиморфных атипичных пигментных клеток (меланоцитов). Он возникает на чистой коже или как компонент сложного невуса. Диспластический невус обладает характерными клиническими и гистологическими признаками, отличающими его от приобретенных невоклеточных невусов. Его считают предшественником поверхностно распространяющейся меланомы и рассматривают как фактор риска меланомы.
Диспластический невус — это пигментированные пятна неправильной формы и с нечеткими границами, слегка возвышаются над уровнем кожи, окраска их варьирует от рыжевато-коричневой до темно-бурой на розовом фоне. Диспластические невусы впервые привлекли к себе внимание своим необычным видом и повышенной частотой в некоторых семьях (передаются по наследству). Как правило, они крупнее обыкновенных родимых пятен, достигая 5–12 мм в диаметре; локализация также иная: диспластические невусы, хотя и могут возникнуть в любом месте, чаще встречаются на участках, обычно закрытых одеждой (на ягодицах, груди), или на волосистой части головы. У большинства людей имеется в среднем по 10 обыкновенных родинок, тогда как диспластических невусов может быть больше 100. Обыкновенные невусы обычно появляйся в период наступления зрелости, диспластические же продолжают возникать даже после 35 лет.
Сравнительная характеристика диспластического невуса и приобретенного невоклеточного невуса
| Признак | Диспластический невус | Приобретенный невоклеточный невус |
| Цвет | Неоднородный — различные сочетания светло-коричневого, коричневого, черного, красного и розового цветов; диспластические невусы могут значительно отличаться друг от друга | Однородный — светло-коричневый или коричневый |
| Форма | Неправильная; нечеткие, размытые границы; периферические участки находятся на уровне кожи | Правильная, круглая или овальная; границы четкие; образование либо находится на уровне кожи, либо равномерно приподнято над ней |
| Размеры | Обычно диаметром > 6 мм, нередко > 10 мм; изредка < 6 мм | Обычно диаметром < 6 мм |
| Количество | Часто множественные (> 100), но возможны одиночные образования | В среднем у взрослого человека — от 10 до 40 невусов; примерно у 15% их нет вообще |
| Локализация | Открытые участки тела, чаще всего — спина; встречаются на волосистой части головы, молочных железах и ягодицах | Обычно открытые участки тела выше талии; волосистая часть головы, молочные железы и ягодицы — крайне редкая локализация |
Сосудистый невус
Сосудистый невус (naevus flammeus, винное пятно) — аномалия капилляров дермы, проявляется в виде пятна от светло-розового до красно-бурого цвета. Сосудистый невус, расположенный в центре лица или затылка, не сочетается с другими пороками развития и с возрастом обычно бледнеет. При несимметричной, односторонней локализации (на лице или конечностях) сосудистый невус, как правило, — одно из проявлений синдрома Стерджа-Вебера или синдрома Клиппеля-Треноне. В этом случае с возрастом невус обычно темнеет, а его поверхность местами становится бугристой и приподнимается над уровнем кожи.
Капиллярная гемангиома
Капиллярная гемангиома или земляничный невус — самая распространенная врожденная сосудистая опухоль. Она начинается с одной или нескольких бледно-розовых папул, которые быстро растут, становятся дольчатыми и приобретают окраску от ярко-красной до тёмно-синей. Капиллярные гемангиомы появляются на 3-5-й неделе жизни; 70% из них к 7 годам самопроизвольно исчезают и не требуют лечения.Лечение. Если расположение и быстрый рост опухоли приводят к нарушениям зрения или дыхания, прибегают к введению кортикостероидов в очаг поражения, криодеструкции, лазерной терапии или хирургическому иссечению.
Опасны ли белые пятна вокруг родинки?
Сами по себе белые участки кожи не несут угрозы здоровью. Но если присутствуют и другие симптомы, свидетельствующие о развитии патологического процесса, то нужно незамедлительно показать невус врачу. Итак, поводом для беспокойства являются такие признаки:
- изменяется форма и размер невуса;
- края становятся неровными;
- на поверхности родинки появляются трещинки, шелушение, узелки, бугорки;
- она опухла и воспалилась;
- чувствуется боль, жжение, зуд и другие неприятные ощущения;
- из родинки выделяется кровь, гной или экссудат;
- невус поменял цвет.
При наличии одного или нескольких симптомов нужно обратиться к доктору. Все эти явления могут свидетельствовать о злокачественном перерождении родимого пятна, поэтому очень важно провести обследование как можно раньше.
Опасные симптомы
Немедленный визит к врачу необходим, если кроме изменения окраски кожи около невусов, больного беспокоит:
- Чувство зуда, дискомфорта, жжения и, тем более, боли в районе родинки.
- Изменение окраски самой родинки.
- Увеличение размеров новообразования, в том числе его толщины.
- Изменение привычной формы родинки.
- Появление кровоточивости и любых выделений.
- Шелушение поверхности родинки.
- Возникновение на родинке бугорков, трещин и пр.
Даже если у человека наблюдается лишь один опасный симптом из вышеперечисленных, нужно в кратчайшие сроки записаться на прием к врачу и не экспериментировать с собственным здоровьем.
Лечение невуса с белым ободком
Если вам не нравится родинка с белым ореолом, от нее можно избавиться. Для этого вам нужно обратиться к врачу-дерматологу. Для начала он назначит вам специальное обследование, которое выявит, является ли невус доброкачественным образованием и можно ли его удалить.
Если все в порядке, вам предложат выбрать один из способов удаления родимого пятна. Современная медицина предлагает несколько методов:
- электрокоагуляция – прижигание невуса электрическим током;
- криодеструкция – заморозка жидким азотом;
- лазерный метод – удаление образования при помощи лазера;
- радиоволновой метод – воздействие высокочастотными радиоволнами;
- хирургический метод – иссечение родинки скальпелем.
Каждый из этих способов имеет свои плюсы и минусы. Какой из них выбрать – подскажет врач, учитывая вашу проблему.
Лечение
Если речь идет о простом воспалении, специалист назначит средства для наружного применения, ускоряющие регенерацию тканей. Хорошие результаты показывает ихтиоловая, а также салициловая мази. Частое воспаление родинки является показанием для ее удаления.
Может использоваться один из методов:
- электрокоагуляция;
- иссечение с помощью скальпеля;
- радиоволновое воздействие;
- криодеструкция;
- удаление с помощью лазера.
После хирургического вмешательства проводится антисептическая обработка раневой поверхности. Если область воздействия была обширной, в качестве профилактики назначаются антибиотики.
Причину изменения невуса сможет выявить врач
Если родинка воспалилась на отдыхе (такое нередко бывает после длительного пребывания под открытым солнцем), не всегда удается своевременно обратиться за помощью к врачу.
Избежать неприятных последствий помогут следующие меры:
- воспаленный участок несколько раз в день рекомендуется смазывать медицинским спиртом или настойкой календулы; на родинку можно наложить марлевую повязку с салициловой мазью;
- при первой же возможности необходимо обратиться за квалифицированной медицинской помощью.
Более длительной будет терапия, если белая точка на родинке появилась вследствие ее злокачественного перерождения.
Выбор методов лечения меланомы зависит от стадии ее развития, наличия метастазов. Если обратиться к онкологу своевременно, достаточно будет хирургического удаления новообразования одним из выше перечисленных методов. Однако при злокачественном перерождении специалист затрагивает не только опухоль, но и соседнюю ткань в радиусе 5 см. Благодаря такой мере существенно снижаются шансы развития рецидива. Дополнительно проводится иммунотерапия с использованием интерферона. В наиболее сложных случаях проводится лучевая и химиотерапия.
Изменения невуса нередко свидетельствуют о развитии меланомы
К сожалению, нередко заболевание заканчивается летальным исходом. Даже при своевременном развитии медицины плохие прогнозы имеет каждый третий пациент. Более 40% больных после постановки диагноза не проживают и 5 лет.
Профилактика появления белых пятен
Чтобы избежать образования светлых участков вокруг родимого пятна, необходимо выполнять некоторые рекомендации.
- Избегайте длительного нахождения под солнцем. Если у вас чувствительная кожа или много родинок на теле, то вам не стоит долго находиться под открытым солнцем. Не выходите на пляж в период с 11:00 до 17:00. В это время солнце наиболее агрессивное. Лучшее время для принятия солнечных ванн – с утра или ближе к вечеру. Обязательно наносите на кожу солнцезащитный крем.
- Если родинка уже побелела, прикрывайте этот участок кожи одеждой, чтобы он не подвергался воздействию ультрафиолета. Депигментированные участки легко обгорают на солнце.
- Постарайтесь не травмировать родинки, ведь любое механическое повреждение может негативно отразиться на их состоянии.
Теперь вы знаете, что белый круг вокруг родимого пятна в большинстве случаев неопасен. Но если родинка начала вас беспокоить и причинять неудобства, постарайтесь не тянуть с обращением к врачу. Лучше лишний раз перестраховаться, чем запустить болезнь.
Возможные осложнения и меры предосторожности
Зная причины и признаки перерождения доброкачественных образований в раковую опухоль, можно избежать опасных осложнений. Тяжелым последствием является меланома. Лечение на ранних стадиях даст положительный результат. Если тянуть с посещением больницы, последствия будут серьезными и потребуют немало сил и денег. Если вовремя не удалить опухоль, она пустит метастазы, поражающие лимфатическую систему, отдаленные органы. Удалить их будет непросто. Лечение не принесет положительных результатов, возможен летальный исход.
Обезопасить себя можно, придерживаясь простых мер профилактики:
- не загорайте на солнце в опасные часы (в промежутке с 11 часов дня до 5 часов вечера);
- используете защитный крем от солнца;
- не рекомендуется посещение солярия;
- своевременная обработка поврежденных невусов;
- регулярный осмотр всех родинок и пятен.
При появлении подозрительных признаков сразу же посещайте врача. Бдительность не бывает лишней, своевременное и качественное лечение поможет избежать осложнений.
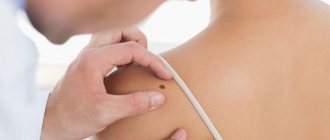
Диагностика
При первичном визите к дерматологу врач проведет визуальный осмотр родинки и соберет анамнез. Обычно медики внимательно анализируют состояние родинки при помощи дерматоскопа — особенного прибора, который позволяет увеличить новообразование в несколько раз, а также «увидеть» кожные покровы практически насквозь. Благодаря этому врач может сканировать происходящие в нижних слоях эпидермиса и оценить риск озлокачествления новообразования.
В дальнейшем пациенту также могут понадобиться другие исследования:
- Исследование соскоба с кожи.
- Анализы крови.
- Проведение биопсии новообразования и дальнейшего гистологического исследования полученного образца.
Чаще всего врачи могут поставить предварительный диагноз уже после первого визита в клинику. Поэтому не стоит откладывать консультацию с дерматологом на потом.