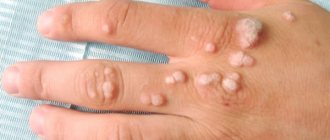
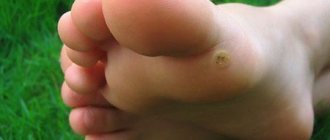
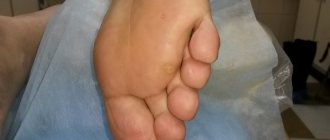
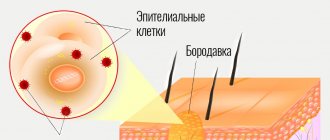
Бородавки на руках – это вирусное заболевание доброкачественного характера, при котором на коже появляются единичные или множественные округлые выступающие папулы различных размеров — от 1 мм до 1,5 см (иногда более), серого или телесного цвета. Кроме кожи рук, бородавки могут появляться и на других частях тела (лицо, аногенитальная область, подошвенная часть стоп и т. д.), а также на слизистых оболочках.
Образования склонны к распространению, слиянию в крупные конгломераты, быстрому росту, кровоточивости при травмировании, рецидивам. Самостоятельное лечение сомнительными способами приводит к появлению шрамов, а на слизистых оболочках не исключено и злокачественное перерождение. Поэтому игнорировать проблему нельзя.
Иногда бородавки могут исчезать без лечения в течение 2х лет. Однако не стоит на это ориентироваться, так как возбудитель все равно остается в организме и на фоне ослабленного иммунитета образования дадут о себе знать снова. А также с течением времени они могут становиться менее чувствительны к лечебному воздействию. Поэтому их важно удалять а в некоторых случаях проходить противовирусную терапию, иммунокоррекцию.
Осложнения мелких бородавок
Даже самые мелкие бородавки на подбородке или других частях тела могут становиться причиной осложнений.
В том числе опасных для жизни.
Некоторые типы папилломавируса способны вызывать онкологические заболевания.
Это плоскоклеточный рак кожи, цервикальная карцинома, рак пениса, пищевода, гортани, прямой кишки.
Появлению опухоли обычно предшествуют предраковые процессы.
Они могут быть выявлены в ходе обследования.
Протекают эти процессы годами.
Поэтому, если человек следит за своим здоровьем и посещает врача, то он защищен от этих осложнений.
Потому что в случае обнаружения очагов патологически измененного эпителия они могут быть удалены.
В результате трансформации в рак не происходит.
Если же человек игнорирует свою болезнь, не обследуется и не лечится, то он подвергает себя риску.
Не обращаются к врачу люди, которых не смущают мелкие бородавки, либо они находятся в недоступных для самоосмотра местах.
Другие возможные осложнения:
- отрыв бородавки и кровотечение;
- воспалительные процессы при присоединении бактериальной суперинфекции;
- образование рубцов в результате механического повреждения бородавок.
Иногда развиваются пограничные опухоли.
При аногенитальной локализации папилломавирусная инфекция может протекать в форме гигантской кондиломы Бушке-Левенштейна.
Она характеризуется инфильтративным, деструктивным ростом.
Опухоль увеличивается, разрушая окружающие ткани.
Она достигает огромных размеров, а после удаления часто рецидивирует.
Поэтому общая летальность при гигантской кондиломе достигает 60%, несмотря на возможность хирургического лечения.
Причины появления бородавок
Конечно же, жабы и другие амфибии не имеют никакого отношения к появлению бородавок. А вот вирусы имеют — а именно, вирус папилломы человека (ВПЧ). Он и является возбудителем, который формирует эти новообразования. Заразиться вирусом можно самыми разными способами: от полового контакта до обычного рукопожатия. Кроме того, ВПЧ очень устойчив к антисептикам и живуч, а потому его можно подхватить через использование общих предметов быта (полотенец, тапочек и так далее) и в общественных местах.
ВПЧ передается через слизистые и (с меньшей вероятностью) через микротрещины в коже. Это означает, что люди с хроническими дерматологическими заболеваниями, которые сопровождаются зудом (например, псориаз), с большим шансом заразятся папилломавирусом — кожа не обеспечивает должную защиту, и вирусу проще проникнуть в организм.
Давайте рассмотрим самые популярные сценарии заражения папилломавирусом:
- Половой акт. Так распространяются в основном аногенитальные новообразования — это вид бородавок, который локализуется на слизистой вокруг половых органов. К слову, презерватив не является 100% надежной защитой от такого заражения: вирус может проникнуть в организм через микротрещины вокруг гениталий. Лечение бородавок этого типа — самое трудное и неприятное.
- Общий быт. ВПЧ устойчив ко многим антисептикам, поэтому общие вещи могут способствовать передаче вируса. Заразиться вирусом можно от домочадцев, используя, например, общее полотенце.
- Общественные места. В общественных туалетах, бассейнах, раздевалках и других подобных местах папилломавирус может существовать некоторое время, поджидая «жертву». Поэтому в общественных местах стоит по возможности ни к чему не прикасаться голыми частями тела (например, в бассейне стоит носить тапочки — именно там наиболее часто заражаются подошвенными бородавками).
- При родах. Если мать заражена ВПЧ, то при родах ребенок с высоким шансом может заразиться вирусом.
- Прикосновения. Такое происходит довольно редко, но все же человек может заразиться ВПЧ через простые прикосновения — например, рукопожатия. Вирус передается через микротрещины в коже. Соответственно, если целостность кожного покрова нарушена, риск заражения становится выше.
Отметим, что не всегда заражение ВПЧ означает, что у человека появятся бородавки. Примерно в 90% случаев у носителя нет никаких клинических проявлений. В остальных 10% случаев ВПЧ вызывает появление на коже бородавок самых разных видов.
Как избавиться от мелких бородавок
От бородавок лучше избавляться раньше.
Не стоит ждать, пока они достигнут больших размеров.
И тем более не нужно дожидаться, пока бородавка станет причиной злокачественной опухоли.
Лучше пойти к врачу и удалить все образования раз и навсегда.
Это потребует от вас в общей сложности 1-2 часа времени.
Удаление будет безопасным и полностью безболезненным.
Зато все бородавки гарантированно исчезнут.
А при правильно проведенном медикаментозном лечении риск их повторного появления будет сведен к минимуму.
Существует несколько видов лечения, которое может получить человек с мелкими бородавками на теле.
Он получает системную терапию.
Она направлена на уничтожение вирусов в организме.
Человеку назначаются иммуномодуляторы и противовирусные средства.
Используется также лечение, направленное на удаление самих бородавок.
Что делать, если болит бородавка
Если бородавка была повреждена, следует обработать этот участок кожи перекисью водорода и забинтовать или заклеить пластырем. Следующим этапом должно быть обращение к врачу-дерматологу для оценки степени повреждения и определения дальнейших действий. Врач может назначить какое-либо лечение или же порекомендовать удаление бородавки.
Если бородавка начала болеть без видимой причины, при этом присутствуют другие симптомы злокачественного образования, следует как можно скорее обратиться к врачу- дерматологу или онкологу. Врач проведет необходимые исследования, и в зависимости от их результатов определит дальнейшее лечение.
Промедление в таком случае недопустимо, т.к. меланома (рак кожи) развивается очень быстрыми темпами и при позднем обращении к врачу практически не поддается лечению. Поэтому при обнаружении тревожных симптомов следует в кратчайшие сроки обратиться за медицинской помощью.
Препараты для лечения мелких бородавок
Удалить бородавки можно такими методами:
- цитотоксическим;
- химическим;
- физическим.
Первые два предполагают обработку кожи специальными препаратами.
При цитотоксическом методе кожные покровы обрабатываются многократно.
При химическом – проводится однократная обработка, в результате чего ткани бородавки отмирают и отторгаются.
Для цитотоксического удаления используются в основном подофиллотоксин.
Это экстракт корней подофилла щитовидного.
Применяют его в течение 3 дней подряд.
Затем на 4 дня делают перерыв.
Если бородавки не исчезли, курс повторяют.
Всего таких курсов может быть не больше пяти.
Если эффекта нет, применяют другие, более эффективные методы лечения.
Возможные побочные эффекты использования подофиллотоксина:
- покраснение;
- жжение;
- боль;
- язвы в месте нанесения;
- отек.
При удалении бородавок на члене возможно развитие баланопостита.
В случае использования чрезмерно большой дозы или обработки большой площади компоненты препарата могут всасываться в кровь.
Тогда возникают системные побочные эффекты:
- тошнота;
- головокружение;
- диарея;
- увеличение температуры тела;
- снижение количества клеток крови из-за подавления функции красного костного мозга;
- появления язв во рту.
Используются и химические способы удаления.
Для этого применяются концентрированные растворы щелочей или кислот.
То есть, вещества, вызывающие химический ожог кожи с последующим некрозом и отторжением тканей.
Подобные препараты часто используются пациентами самостоятельно.
Хотя в инструкции такая возможность не прописана.
Там указано, что удаление может производиться только врачом, имеющим опыт проведения подобного рода процедур.
Химическое удаление опасно, если проводится неправильно.
Необходимо обрабатывать кожу, расположенную рядом, вазелином или маслом.
Иначе она тоже будет повреждена.
При использовании большого количества раствора или увеличении времени экспозиции возможно формирование рубцов.
Они образуются в результате глубокого ожога кожи.
При попытке удаления мелких бородавок на члене возможно формирование фимоза.
Недостатки домашнего удаления образований состоят в следующем:
- это опасно;
- больно;
- чревато побочными эффектами;
- не всегда эффективно;
- после удаления сохраняется высокий риск рецидива.
Поэтому лучше удалять эти образования физическими методами.
Симптоматично — значит, проблематично
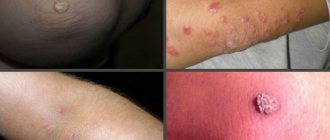
Наросты заметны невооруженным глазом. О причине их возникновения можно судить по их внешнему виду.
Твердые и плотные шишки на суставах, обтянутые гладкой кожей, обычно формируются у мужчин старше 40 лет и свидетельствуют о подагре. Их принято называть подагрическими тофусами. Они растут в периоды обострения заболевания. Пациент слабеет, жалуется на недомогание. Температура в районе тофусов повышается, боль иногда становится нестерпимой.
Если кожа на шишке шероховатая и красная, а сам нарост круглый и упругий, это гигрома. Она обычно формируется у женщин 20-30 лет и может быть однокамерной или многокамерной. Гигромы отличаются от прочих типов наростов тем, что их размеры постепенно увеличиваются, а при надавливании ощущается боль.
Образования на межфаланговых суставах, проступающие после 60 лет, называют узелками Гебердена. Они с равной вероятностью обнаруживаются на любой фаланге и являются признаками остеоартроза. Эта болезнь приводит к скованности кистей рук и деформации суставов.
Узлы диаметром до 2 см, формирующиеся у 20% пациентов с ревматоидным артритом, являются ревматоидными узелками. Они не вызывают болевых ощущений, но течение болезни сопровождается прочими малоприятными симптомами: вялостью, быстрой утомляемостью, повышением температуры, иногда снижением массы тела.
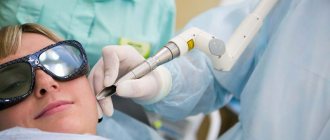
Методы удаления мелких бородавок
Физические методики удаления мелких бородавок на коже имеют ряд преимуществ:
- удаление проводится одномоментно;
- процедура занимает минимум времени;
- она безболезненная (используется местная анестезия);
- гарантированный эффект;
- возможность гистологического исследования удаленного образования;
- низкий риск рецидива.
В нашей клинике используются все современные методики удаления бородавок.
Мы удаляем образования любого размера.
При большом количестве мелких бородавок можно использовать лазер или жидкий азот.
Криодеструкция предполагает замораживание кожных образований.
При оттаивании клетки погибают.
Бородавки отторгаются, а на их месте формируется молодая кожа.
Часто применяется лазерное удаление.
Лазер выпаривает жидкость из клеток.
Он моментально удаляет бородавку, оставляя на её месте струп.
Затем там формируется корочка.
Все процедуры проводятся под анестезией: аппликационной или инфильтрационной.
Выбор зависит от локализации бородавок и их размера.
При большом количестве мелких образований на кожу наносится обезболивающий крем.
Через 20 минут кожные покровы становятся нечувствительными.
Врач удаляет образования, и пациент в это время ничего не ощущает.
При наличии крупных бородавок более предпочтительным методом обезболивания становится инфильтрационная анестезия.
При помощи тонкой иглы анестетик вводится в основание образования.
Анестезирующий эффект наступает моментально.
После этого доктор выполняет удаление любым методом: используется лазер, электрокоагуляция или радиоволны.
Чем опасны народные методы лечения
Многие с детства помнят прижигания чистотелом, йодом и уксусом. Кто-то удалял бородавки с помощью шелковой нити, а кто-то прикладывал к ним раскаленные металлические предметы, чтобы выжечь! Все эти методы не просто неэффективны в борьбе с бородавками и ВПЧ, но и опасны для здоровья человека.
В результате такого «домашнего» лечения ребенок или взрослый может получить множественные ожоги, шрамы и рубцы, а удаление нитью только провоцирует дальнейший рост и распространение на коже папиллом.
Мы живем в 21 веке, где существует современные методы лечения и коррекции, безопасные для здоровья. Если вы обнаружили на коже или слизистых папилломы, для начала запишитесь на прием к дерматовенерологу или гинекологу. Врач назначит лечение и при необходимости направит вас к хирургу для быстрого удаления папилломы.
В сети МЦ «Здоровье» принимают врачи — гинекологи, дерматовенерологи и хирурги с огромным опытом работы. На прием с внешними проявлениями ВПЧ приходят сотни пациентов, и наши специалисты рассматривают каждый случай индивидуально — назначают необходимые анализы и исследования, корректируют лечение, помогают быстро справиться с заболеванием. Вы можете записаться на прием к любому врачу на сайте клиники.
Не затягивайте с обследованием и лечитесь у профессионалов!
Заживление после удаления мелких бородавок
После удаления мелких бородавок ранки заживают очень быстро.
У молодых людей срок заживления обычно не превышает 1 недели.
По истечению этого времени отторгается корка.
На её месте остается лишь розовое пятнышко.
Со временем по цвету молодая кожа сравнивается с окружающими кожными покровами.
Рубцы после удаления не образуются, если оно было выполнено правильно.
Осложнений после удаления почти не бывает.
Они возможны, разве что если человек преждевременно содрал корочку, долго мочил её в воде или рана подвергалась загрязнению.
Для снижения риска инфицирования врач может назначить обработку местными антибактериальными средствами.
Типы бородавок и их локализация
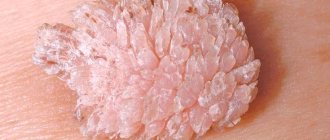
1. Простые, или вульгарные бородавки встречаются в основном у детей и подростков. Это круглые плотные наросты на руках, на лице или губах. Более 65% всех кожных бородавок относятся к этому типу. 2. Плоские бородавки разной формы с гладкой поверхностью появляются в юношеском возрасте на пальцах рук, стопах, слизистой оболочке рта и не являются распространенными — всего 3–4% от всех случаев. 3. Ладонно-подошвенные папилломы могут появиться в любом возрасте. Это твердые округлые образования с наслоениями ороговевших слоев кожи. Чаще всего образуются на стопах и со временем причиняют человеку сильную боль при ходьбе. 4. Нитевидные папилломы телесного, коричневого или кофейного цвета располагаются в складках кожи разных частей тела — половых органов, подмышек, век, шеи. Это удлиненные бородавки с «ножкой». 5. Мягкие остроконечные кондиломы располагаются на слизистых оболочках в области паха, прямой кишки или уретры. Проявляют себя в виде шарика, пирамидки или узлового скопления, и редко встречаются в единственном экземпляре. Остроконечные кондиломы зачастую являются множественными разрастаниями с ороговевшей поверхностью.
Цены на услуги:
- Лазерное удаление бородавок более 0,5 см. (не зона лица)
1600 ₽Записаться
- Лазерное удаление бородавок более 0,5 см. (зона лица)
2400 ₽
Записаться
- Лазерное удаление бородавок более 1 см. (не зона лица)
3000 ₽
Записаться
- Лазерное удаление бородавок более 1 см. (зона лица)
4500 ₽
Записаться
- Лазерное удаление бородавок до 0,5 см (не зона лица)
1100 ₽
Записаться
- Лазерное удаление бородавок до 0,5 см. (зона лица)
1650 ₽
Записаться
Диагностика всему голова
Чтобы выявить первопричину заболевания и подобрать эффективный курс лечения, врач дает пациенту назначения на УЗИ, рентген, МРТ, исследование мочи. Изучение солей мочевой кислоты позволит установить наличие подагры. Рентген достоверно продемонстрирует наличие остеоартроза или ревматоидного артрита. Однако одних результатов визуального обследования и устных жалоб пациента часто бывает достаточно для того, чтобы поставить диагноз.