Услуги Врачи Результаты Отзывы
Проверено экспертом
Шарубина Карина Петровна Врач-трихолог, дерматовенеролог, косметолог
Дата публикации: 16 января 2022г.
Дата проверки: 08 ноября 2022г.
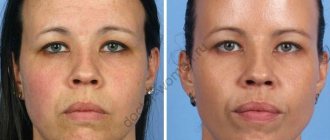
Кому же не хочется иметь красивые чувственные губы? И, казалось бы, техника увеличения губ отработана годами и десятилетиями. В них вводится гиалуроновая кислота, которая сразу же дает заметный объем плюс увлажнение.
Однако не все так просто — для того, чтобы получить по-настоящему красивые губы, нужно, чтобы гиалуронопластику делал очень опытный врач. Порой пациенты сами не достаточно ответственно подходят к выбору доктора и клиники, а потом приходят к другим докторам и просят исправить то, что получилось, и убрать из губ гиалуроновую кислоту.
Бывает, что гиалуроновую кислоту требуется убрать из тканей по медицинским показаниям, не дожидаясь, когда она сама рассосется и покинет их.
При каких проблемах необходимо лечение гиалуронидазой?
Чаще всего пациенты попадают в клинику после неудачного увеличения губ в двух случаях:
- Когда препарат просвечивает через слизистую оболочку, потому что его недостаточно глубоко вводили.
- Когда на губах появляются неприглядные комочки, потому что препарат вводился неправильно или образовались гранулемы.
Также при введении гиалуроновой кислоты в разные участки тела возможны следующие осложнения:
- угрожающий некроз кожи и подкожной клетчатки вокруг нижней губы;
- эффект Тиндаля или отек под глазами, вызванный слишком поверхностным размещением препарата;
- абсцессы после увеличения объема щек;
- ранние и поздние аллергические реакции.
Бугристость губ
Некроз губ
Отечность губ
Проблемы возникают из-за введения некачественного препарата или в результате введения биопрепаратов в сомнительных санитарных условиях.
Многие из таких пациентов не получают помощи от косметолога, который проводил процедуру со сшитой гиалуроновой кислотой, так как его квалификации недостаточно, чтобы решить медицинскую проблему в случае неблагоприятных событий. Косметологический кабинет – это не клиника! И косметолог – это не врач!
Возможно ли вообще убрать биополимерный гель из губ?
Восстановление формы губ после ранее введенного силиконового геля — целое искусство.
Увеличивая губы гелями, многие считают, что при необходимости «откачать гель» – проблема небольшая. Ведь гель вводился через тонкий прокол, значит, его точно так же можно вывести обратно. К сожалению, все не так просто, как кажется. Такой гель врастает в ткани губ, обрастает соединительной тканью (рубцом) и деформирует естественную форму губ.
И в этом случае исправление губ оборачивается крайне непростой задачей для хирурга.
При каких осложнениях после введения гиалуроновой кислоты поможет гиалуронидаза?
Если обратиться к опытному косметологу-дерматологу своевременно, то он сможет помочь в любой ситуации, кроме слепоты и некроза кожи. Конечно, введение гиалуронидазы ничего не даст, если применялась не гиалуроновая кислота, а какой-то другой препарат неизвестного происхождения. Гиалуронидаза действует на любую сшитую гиалуроновую кислоту, которая одобрена для инъекций в Европейском союзе.
Гиалуронидаза
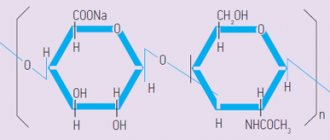
Что такое гиалуронрвая кислота?
Напомним, что гиалуроновая кислота — это полисахарид, который способен притягивать и удерживать молекулы воды в большом количестве, обеспечивая отличное увлажнение клеток. Она широко используется в косметологии при коррекции черт лица, в том числе и губ. Используется природная и синтезированная кислота.
Основное количество всей гиалуроновой кислоты сосредоточено в коже, располагается она в соединительной ткани дермы между волокнами коллагена и эластина, а также в клетках рогового слоя — корнеоцитах.Если провести некую аналогию и представить нашу кожу в виде матраса, то можно сказать, что коллаген и эластин — это пружины, а гиалуроновая кислота — это поролон, заполняющий пространство между ними.
Гиалуроновая кислота является естественной составляющей нашего организма. Она синтезируется в нем и участвует во многих биологических процессах. Ее роль в организме поистине неоценима. Самое важное и ценное качество — это способность связывать и удерживать воду. Известно, что одна молекула гиалуроновой кислоты связывает 500 молекул воды. Также она обладает так называемым «эффектом памперса» — способностью не отдавать влагу из кожи.
Будучи важным компонентом внеклеточного матрикса, гиалуронат обеспечивает жизнедеятельность клеток, заполняя пространство между ними. Гиалуроновая кислота обеспечивает транспортировку кислорода, лимфоцитов и других молекул крови и питательных веществ к месту повреждения тканей и очагов воспаления.
После 45 лет количество собственной гиалуроновой кислоты начинает уменьшаться. Поэтому многие прибегают к ее искусственному введению. Гиалуронопластика помогает запустить выработку собственной гиалуроновой кислоты, однако происходят и другие реакции.
Задиран Алина Валерьевна
Врач-дерматовенеролог, косметолог. Кандидат медицинских наук
Как быстро работает гиалуронидаза?
Эффект гиалуронидазы является немедленным, но часто вызывает отеки, поэтому чаще всего пациенты видят эффект полного растворения гиалуронки только через 2-3 дня.
- Если необходимо растворить только часть гиалуроновой кислоты, нужно вводить небольшие дозы фермента каждые 10-14 дней.
- Если мы имеем дело с серьезным осложнением и хотим растворить всю кислоту за один раз, следует использовать большие дозы фермента.
Эффект гиалуронидазы
Результаты и обсуждение ультразвукового исследования и последующего лечения
В группе обследованных пациенток, которым вводили филлер на основе гиалуроновой кислоты, по зонам гель распределялся следующим образом (см. табл.): 10 человек (50%) – носослезная борозда, 6 человек (30%) – инфраорбитальная область (fossa canina), 5 человек (25%) – область скуловой кости, 6 человек (30%) – область губ и носогубных складок, 2 человека (10%) – область подбородка. В 5-ти случаях (25%) гель прилегал к сосудам, в 12-ти (60%) – выявлен фиброз. В 2-х случаях были инъецированы препараты не гиалуроновой природы.
При УЗИ филлеры на основе ГК определялись в виде четких анэхогенных и гипоэхогенных локусов различного диаметра от 3-х до 15-ти мм. По результатам проведенной УЗ-диагностики, с учетом анамнеза, получены следующие, приводимые ниже, данные.
У двух пациенток после многократных (8 и 11-кратных) инъекций препаратов гиалуронидазы в область зоны введения геля Restylane Perlane (носослезные борозды и область скуловой кости), обследованных после последнего введения гиалуронидазы на 7-е и 14-е сутки, находили локусы геля в зонах введения без признаков биодеградации. Причем в одном из случаев, описанном в клиническом примере ниже, делали УЗИ на 7-й день после введения препарата гиалуронидазы и на 49-ый день, при этом размеры болюса филлера были без динамики. Препарат Juvederm Voluma у пациента с клинической картиной персистирующих отеков, введенный в скуло-щечную зону в объеме 0,4 мл с каждой стороны, увеличился с правой стороны, по данным УЗИ, в три раза от исходного объема, и его фактический объем составил 1,7 см3 (рис. 1А
). При этом препарат мигрировал с обеих сторон из зоны инъекции в область скуловой кости, в инфраорбитальную область, лоцировался в fossa canina и контактировал с веточками подглазничного (инфраорбитального) сосудисто-нервного пучка, хорошо пальпировался как уплотнение тканей (
рис. 1Б
). После введения препарата «Лонгидаза» на вторые сутки локус геля с правой стороны уменьшился в два раза, но при этом все равно оставался в полтора раза больше от исходного введенного объема – 0,7 см3 (рис. 1В). С противоположной стороны размеры локуса до введения «Лонгидазы» и на вторые сутки после введения были без динамики, по 0,4 см3. Интересен тот факт, что при контрольном исследовании после введения «Лонгидазы» гель обнаружили в носослезной борозде подкожно (рис. 1Г). При первичном осмотре на УЗИ геля в этой зоне не было, и изначально в зону носослезных борозд гель не вводился. Создается впечатление, что в зоне отека тканей лицевого скелета гель мигрировал предположительно по градиенту давления. Индекс резистентности (ИР) при допплеровском исследовании (ДИ) лицевой артерии при поступлении и контрольном осмотре на вторые сутки после введения «Лонгидазы» с обеих сторон был снижен до 0,50. Пациенту назначили фонофорез с однопроцентной гидрокортизоновой мазью. В динамике на десятые сутки после инъекции «Лонгидазы» и шести процедур фонофореза с однопроцентной гидрокортизоновой мазью у пациента наступило значительное улучшение клинической картины, уменьшился отек лица, пальпаторно ткани лица стали мягкие, фактический объем болюса в правой инфраорбитальной области составил 0,33см3, ИР вырос с 0,50 до 0,61 (
рис.2
).
У пациента с жалобами на гиперкоррекцию спустя девять месяцев после инъекции препарата Juvederm Ultra 3 в губы на границе перехода красной каймы в слизистую была выявлена УЗИ картина фиброза в виде гиперэхогенного тяжа на красной кайме нижней губы, который ошибочно трактовался пациентом как болюс филлера.
У пациента с жалобами на гиперкоррекцию в области лба после инъекции филлера трехгодичной давности в Китае, предположительно биополимерной природы, по всему лицу лоцировались анэхогенные болюсы неправильной формы в гиподерме, а в области лба — субдермально.
У другой пациентки с жалобами на асимметрию губ после хирургического удаления гранулемы, развившейся после введения геля неустановленной природы, его неудаленные остатки визуализировались по типу «яйца моли в паутине».
Рис. 1. Пациентка А., 36 лет, после инъекции препарата Juvederm Voluma в щёчно-скуловую область с жалобами на отёк лица и уплотнение в правой инфраорбитальной зоне: объём болюса геля в инфраорбитальной зоне при поступлении до введения «Лонгидазы» — 1,7 см (А); размер болюса геля в инфраорбитальной зоне при поступлении до введения «Лонгидазы» (Б); объём болюса геля в инфраорбитальной зоне через 2 дня после инъекций «Лонгидазы» (В); болюс геля субдермально над круговой мышцей глаза, появившийся в носослезной борозде через 2 дня после инъекции «Лонгидазы» (Г)
Рис. 2. Пациентка А., 36 лет, после инъекции препарата Juvederm Voluma в щечно-скуловую область в динамике через десять дней после лечения «Лонгидазой» и шести процедур фонофореза с гидрокортизоном: объем болюса геля в инфраор¬битальной зоне уменьшился с 1,7 см3 до 0,33 см3 (А); размер болюса геля в инфраорбитальной зоне (Б)
Симптомы синдрома Мелькерссона-Розенталя
Синдром проявляется отечностью губ и щек. Затем постепенно слабеют лицевые мышцы. Человеку становится трудно зажмурить глаза, разговаривать, из уголков рта выливается жидкость. У 30 процентов больных появляется сухость или слезоточивость глаз. У 20% — усиливается восприятие звуков до такой степени, что это становится неприятно.
У пациентки с синдромом Мелькерссона-Розенталя гель Restylane Perlane в области скуловой кости визуализировался в виде четких анэхогенных локусов. У него же в губах визуализировался Restylane с признаками неполной биодеградации в виде анэхогенных и гипоэхогенных локусов спустя 14 месяцев после инъекции. Синдром развился за два месяца до обследования и, по нашему мнению, не связан с наличием филлера. Нам показался интересным тот факт, что спустя 14 месяцев после инъекции филлер полностью не биодеградировал.
У остальных 16-ти пациентов с жалобами на отечность, асимметрию и гиперкоррекцию сонографическая картина геля на основе гиалуроновой кислоты сочеталась с ультразвуковыми признаками отека жировой ткани по типу септального панникулита в четырех случаях, фиброзом – в 11-ти. Очаги фиброза размером от четырех миллиметров и более в диаметре хорошо пальпировались в губах (у 3-х человек) (рис. 3), воспринимаясь пациентами как «нерассосавшийся гель», а также в мягких тканях лица (у 2-х человек).
Рис. 3. УЗИ-картина фиброза в губах
После окончания первого этапа лечения у пациентов с гелями на основе гиалуроновой кислоты (80%) наблюдали положительную динамику, а именно, уменьшение размеров болюсов и изменение их структуры из четко лоцируемых гипоэхогенных и анэхогенных образований до лечения в неоднородные структуры, замещающиеся эхопозитивной тканью, предположительно фиброзной. На степень биодеградации и уменьшение размера геля, по нашим наблюдениям, влияла глубина залегания и размер исходного болюса. Чем глубже находился болюс и больше был его размер, тем хуже он поддавался коррекции. В области fossa canina и подбородка гель медленней всего поддавался терапии, уменьшаясь не более чем на 25% от исходного размера, в то время как гель с более поверхностным залеганием уменьшался после первого этапа лечения на 40-60% и приобретал при ультразвуковом исследовании вид неоднородных фрагментированных структур повышенной эхогенности, что косвенно свидетельствовало о замещении болюса филлера соединительной тканью (фиброзирование).
Специалисты Клинического центра челюстно-лицевой, реконструктивно-восстановительной и пластической хирургии Клиники МГМСУ им. А.И. Евдокимова в своей работе описали различные варианты исхода введенного филлера по данным эхографического исследования в динамике. Наши наблюдения совпадают с данными исследователей. Исход после контурной пластики гелями на основе гиалуроновой кислоты – это фиброз с различной степенью выраженности [].
Рис. 4. Периорбитальный отёк
Интересен тот факт, что из 10-ти пациентов (50% от общего числа обследованных), предъявлявших жалобы на гиперкоррекцию носослезных борозд, только у пяти (25%) гель в области носослезной борозды определяли как над круговой мышцей глаза, так и под ней, при этом присутствовала клиника отека периорбитальной зоны. У оставшихся пяти человек (25%) гель находился под круговой мышцей глаза, и также присутствовала клиническая картина отека указанной области, которая воспринималась как гиперкоррекция (рис. 4
). У этих же 10-ти пациентов (50% обследованных) в 30% случаев (шесть человек) гель лоцировался в инфраорбитальной области (fossa canina) в глубоких слоях. Еще у пяти пациентов (25%) в области носослезной борозды гель визуализировался вдоль угловой артерии и дорсальной артерии носа. При этом у пяти обследованных пациентов (25%) гель находился не просто вдоль сосуда, а контактировал с ним на разных участках: в 2-х случаях (10%) с лицевой артерией в проекции носослезной борозды и еще в 2-х случаях (10%) – на уровне выхода подглазничных артерии и нерва. У этих пятерых пациентов (25%) наблюдалось снижение индекса резистентности (ИР) при допплеровском исследовании лицевой артерии и ее ветвей, что коррелировало с клиникой длительно сохраняющихся (более трех недель) отеков. Индекс резистентности был снижен во всех точках сосуда, с которым контактировал гель. При этом у пациентов с расположением геля вдоль сосуда, но не прилегавшего к нему, снижения ИР не отмечалось. Предположительно механизм снижения ИР может быть связан с дисбалансом релаксирующих и констриктирующих факторов, один из которых – оксид азота. Так, например, в работах по изучению патогенеза развития постгеморрагического церебрального вазоспазма установлено, что в острый период наблюдается высокая функциональная нитроксидергическая вазорелаксация. Со второй недели геморрагического периода наблюдаются различия по клиническому течению заболевания и динамики показателей состояния нитроксидергической вазорелаксации: при отсутствии ишемических осложнений уровень нитрита находился в пределах нормы, а апоплектиформный вазоспазм, напротив, протекал на фоне значительного снижения уровня нитрита относительно нормы [].
В другом исследовании по изучению патогенеза развития инфекционно-токсического шока было установлено значительное повышение уровня нитрита как метаболита оксида азота у больных с клиникой инфекционно-токсического шока, чего не наблюдалось в группе тяжелых больных без клиники шока []. Описанный в работах Е.И. Карповой, Л.Р. Мингазовой, О.Р. Орловой компрессионно-ишемический синдром, нейропатические расстройства в области лица после контурной инъекционной пластики могут приводить к такому дисбалансу релаксирующих и констриктирующих факторов [, ]. Однако данный вопрос требует дополнительных исследований. В пользу того, что немеханическое сдавление гелем может поддерживать клиническую картину персистирующих отеков, свидетельствует другое исследование. Экспериментальная работа на мышах показала, что при максимальном уровне давления и растяжения мягких тканей филлерами, введенными в область проекции сосуда, значительных изменений со стороны функционирования сосудистого русла не выявлено []. Наши исследования косвенно подтверждают клинические проявления инструментальным методом. Определение индекса резистентности может быть использовано для дифференциальной диагностики компрессионно-ишемического синдрома в области лица.
После первого этапа лечения пациентам с размерами локусов геля более 3-х мм в диаметре (25% обследованных) понадобился второй этап лечения – введение препарата «Лонгидаза» под контролем УЗИ. Через две недели осуществлен повторный УЗ-контроль. В зоне введения наблюдались признаки редукции, биодеградации и фрагментации геля на отдельные изоэхогенные участки размерами менее 1-2 мм.
Неправильное введение гиалуроновой кислоты – когда и к кому обращаться?
Ниже приведен список наиболее тревожных симптомов, которые – если они возникают после введения сшитой гиалуроновой кислоты – должны побудить пациента немедленно обратиться за помощью к специалисту, имеющему опыт лечения осложнений в области эстетической медицины:
- боль, которая не снимается обезболивающими, доступными без рецепта;
- увеличение отека лица;
- диспноэ (одышка);
- побеление, понижение или повышение температуры кожи над местом введения гиалуроновой кислоты;
- подозрение на абсцесс;
- высокая температура.
Неудовлетворительный эстетический эффект, асимметрия, видимые комочки и просвечивание препарата не требуют срочного вмешательства.
Единственный правильный адрес, где можно устранить последствия осложнений после применения гиалуроновой кислоты – кабинет врача-дерматолога, имеющего опыт лечения осложнений в области эстетической медицины.
Материалы и методы
Предлагаемый метод апробирован на 20-ти пациентах. Группа включала женщин в возрасте от 25-ти до 44-х лет.
В структуре жалоб фигурировали:
- неудовлетворенность эстетическим результатом – 100%;
- гиперкоррекция – 75%;
- асимметрия – 60%;
- отечность в зоне введения – 50%.
Наиболее часто встречающимися зонами коррекции были: носослезные борозды — 50%, губы — 30%, область скул — 10%, подбородок — 10%.
При сборе анамнеза, со слов пациентов, мы выявили следующее распределение установленных филлеров различных марок по зонам (табл.).
Таблица. Распределение установленных филлёров различных марок по зонам
| Зона введения | Марка филлёра | Количество пациентов |
| Щёчно—скуловая область и носослёзные борозды | Restylane Perlane Juvederm Voluma Juvederm Volbella Reneal Princess Revanesse Неизвестный филлер на основе ГК | 5 1 1 1 1 1 1 |
| Область носогубных складок и губ | Restylane Juvederm Ultra 3 Неизвестный филлер (не гиалурановой кислоты) | 3 2 1 |
| Подбородок | Restylane Неизвестный филлер на основе ГК | 1 1 |
| Лоб | Неизвестный филлер (не гиалурановой кислоты) | 1 |
После сбора анамнеза проводили осмотр зоны поражения, пальпацию, затем — ультразвуковое исследование на аппарате MyLab Twice (производитель Esaote, Италия).
Четырем пациенткам (20%) первичное ультразвуковое исследование проводили после введения препаратов, содержащих гиалуронидазу. У одной из четырех пациенток в анамнезе — многократные инъекции в губы различными филлерами с последующей коррекцией формы препаратами гиалуронидазы. Последняя коррекция асимметрии до поступления к нам в клинику проводилась одномоментным введением 6000 ЕД препарата «Лонгидаза» (двух флаконов в зону губ; клинический пример описан ниже). Трое пациентов поступили с клиникой отека лица и периорбитальной зоны. В одном случае УЗИ проводилось на 14-ый день после последнего введения препаратов гиалуронидазы (всего у пациентки было 11-кратное введение препаратов гиалуронидазы). Во втором случае УЗИ осуществлялось на 7-й день и в динамике на 49-ый день после последней инъекции гиалуронидазы (всего было восемь инъекций). И в третьем случае УЗИ было проведено до введения препарата «Лангидаза», а также в динамике после двукратного ежедневного введения препарата по 500 ЕД с каждой стороны, суммарно 2000 ЕД за два дня.
Диагностика.
Во время ультразвукового исследования производили поиск подкожных фрагментов геля, четко определяли их локализацию относительно анатомических структур лицевого скелета и глубины залегания от эпидермального слоя кожи лица, устанавливали продольные и поперечные размеры локусов филлера, отмечали взаимоотношения анатомических структур (сосудов, мышц лица, нервных стволов разной степени ветвления, фиброзных образований) и болюсов филлера. Также определяли структуру окружающих тканей: повышенную пастозность, избыточное фиброзирование, прочие особенности, если таковые имелись, например, наличие имплантатов негиалуроновой природы или изменение скоростных показателей кровотока в сосудах лицевого скелета в случае контакта с ними геля.
Лечение.
После этого приступали к лечению, которое осуществлялось в два этапа. На первом этапе, в зависимости от клинической картины, назначали курс фонофореза с однопроцентной гидрокортизоновой мазью в количестве 6-10 процедур ежедневно с последующим контрольным УЗИ зон воздействия, оценкой динамики уменьшения размеров геля через три недели. После этого у пациентов с филлерами гиалуроновой природы уменьшался отек окружающих тканей, гель биодеградировал: из анэхогенных и гипоэхогенных болюсов с четкими и достаточно ровными контурами до лечения приобретал вид неоднородных по структуре локусов с признаками фиброзирования в виде гиперэхогенных нежных тяжей и явлениями фрагментации данных болюсов.
Затем на оставшийся фрагментированный гель диаметром более 3 мм воздействовали вторым этапом лечения. Под ультразвуковым контролем непосредственно в фокус филлера (отклонение кончика иглы при ультразвуковом наведении не превышало 1 мм), избегая травматизации прилегающих сосудов и нервов, вводили препарат «Лонгидаза» с последующим повторным УЗ-контролем через две недели после введения. Для этого обрабатывали антисептиком кожные покровы места инъекции, наносили стерильный ультразвуковой гель. Ультразвуковую навигацию выполняли на аппарате линейным датчиком с частотой сканирования 15-18 МГц в режиме small parts probe. Выбирали оптимальную трассу проведения иглы в гель, учитывая положение сосудов, нервов и иных анатомических структур, с целью исключения травматизации. При этом использовали как режим серой шкалы, так и режим допплеровского и энергетического картирования, что позволяло получать более качественное изображение и повышало точность и безопасность введения препарата. Инъекцию препарата «Лонгидаза» осуществляли инсулиновым шприцем с несъемной иглой, доза 75-500 международных единиц (МЕ) на один фрагмент геля (болюс) в зависимости от фактического объема болюса, который позволяет вычислить стандартная программа ультразвукового аппарата.
Такое точечное введение препарата «Лонгидаза» описанным способом под УЗ-контролем позволяет минимизировать риски повреждения прилежащих сосудов и нервов, доставить адресно препарат, уменьшив его дозу и объем.
Описанный способ лечения был применен к пациентам с локализацией геля в различных зонах мягких тканей лица.