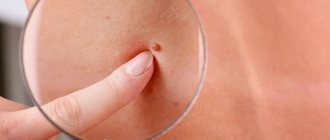
Новообразование доброкачественного характера, которое образуется из синовиальных (суставных) оболочек, называют «гигрома» или «сухожильный ганглий». Эта выпуклость внутри наполнена слизью и фибриновыми белковыми нитями. Опухоль может появиться на любом суставе (пальцы, кисти рук, стопы).
Гигрома на пальце руки является одной из самых неприятных разновидностей патологии. Как правило, образование появляется возле дистальных сочленений между фалангами или в области сгибательных мышц. Шишка неэстетично выглядит и вызывает болезненные ощущения. При отсутствии лечения ухудшается подвижность соединения, деформируется ноготь.
Что представляет собой болезнь Дюпюитрена
Название болезни происходит от фамилии хирурга Гийома Дюпюитрена, впервые описавшего недуг. Слово «контрактура» означает потерю подвижности суставов, то есть их нельзя согнуть или разогнуть. Стоит ли говорить о том, что это сильно отражается на качестве жизни?
При синдроме Дюпюитрена контрактура возникает из-за фиброзного перерождения ладонного апоневроза — широкой сухожильной пластины из плотных коллагеновых и эластических волокон. Как правило, болезнью поражается безымянный палец, средний и мизинец.
Пальцы прочно сгибаются к ладони, и чтобы их распрямить, назначают различные процедуры. К сожалению, это не решает проблему: рано или поздно болезнь возвращается и поражает новые участки.
Кроме того, человек с синдромом Дюпюитрена теряет способность к мелкой моторике, в редких случаях патология сопровождается неприятными ощущениями и зудом. Но чаще всего процесс протекает безболезненно и поражает мужчин в возрасте старше 40 лет, гораздо реже — женщин.
По мнению многих специалистов, синдром контрактуры Дюпюитрена является наследственным и зависит от наличия особого гена. Однако, если ваш родственник страдает от болезни, еще не приговор вам: многие носители ладонного фиброматоза (другое название недуга) за всю жизнь так с ним и не сталкиваются.
Симптомы
Синовиальная киста – это плотное, упругое образование с гладкой поверхностью в форме шара. Оболочка опухоли крепится к окружающим тканям, поэтому она не двигается. Но иногда во время пальпации можно заметить, что нарост перемещается.
Во время ощупывания кисты внутри могут ощущаться сгустки, кристаллы холестерина и «рисовые тела». Они довольно подвижны, часто меняют свое положение. Обычно при нажатии на опухоль боль отсутствует или возникает незначительный дискомфорт.
Справка. Если во время пальпации возникают болезненные ощущения, то это свидетельствует о том, что патология приобрела хроническое течение. Увеличивается образование постепенно, на ранней стадии выраженные неприятные ощущения отсутствуют.
Гигрома на пальце руки имеет следующие внешние признаки:
- шарообразная форма, размер – около 5 см, иногда больше;
- поверхность кисты упругая, ровная;
- во время надавливания появляется легкая тянущая боль на участке поврежденного сустава;
- кожа над опухолью толстая и шероховатая;
- при воспалительном процессе кожные покровы краснеют.
Симптоматика зависит от стадии патологического процесса: сначала отсутствуют выраженные признаки, а в запущенном случае они ярко выражены. Клинические проявления гигромы (ранняя стадия):
- размер опухоли – от 5 мм;
- киста малоподвижная;
- нарост мягкий, упругий;
- болезненные ощущения отсутствуют;
- кожные покровы над капсулой гладкие, ровные.
Гигрома на пальце практические незаметна. Сначала опухоль не влияет на окружающие структуры и не сопровождается другими патологиями.
Симптомы запущенной стадии патологии:
- величина нароста – от 10 см;
- во время ощупывания опухоль практически не двигается;
- киста плотная и твердая;
- тянущая или резкая боль, которая иногда иррадиирует в руку;
- кожа над кистой краснеет, становится грубой, шероховатой.
Гигрома на пальце четко видна, так как ее размеры увеличились. Она сдавливает окружающие близлежащие суставы, нервы, сухожилия, кровеносные сосуды. Патология сопровождается ограничением подвижности в пораженном сочленении, онемением, покалыванием, покраснением кожных покровов, воспалительным, гнойным процессом.
Виды контрактуры Дюпюитрена
По месту поражения фиброматоз Дюпюитрена бывает:
- ладонный;
- пальцевый;
- смешанный.
Часто пациенты жалуются на чувство скованности, усталости кисти руки, воронкообразную деформацию, а также на наличие плотного рубца, иногда спаянного с кожей.
По характеру развития синдром может быть:
- Первичным. Протекает в течение 10 лет у человека старше 50.
- Вторичный. Полностью проявляется за 3–5 лет, возраст больного составляет примерно 45.
- Смешанный. Прогрессирует за полтора года, пациент обычно не старше 35 лет.
- Злокачественная форма. Контрактура Дюпюитрена может возникнуть у детей с ярко выраженной наследственностью и развивается очень быстро. Поражается весь апоневроз, сопровождается заболеванием подошвенного апоневроза и апоневроза полового члена.
Причины появления бородавок на ладонях
Все, без исключения, бородавки являются следствием заражения человека вирусом папилломы, который имеет около 120 разновидностей. Прямой причиной появления бородавок на ладонях является ВПЧ 2 и 4 типа.
При этом заражение может произойти как при контакте с носителем вирусного агента, например, при рукопожатии, так и через предметы общего пользования.
Пребывая в организме в латентном (неактивном состоянии), вирус папилломы может никак не проявлять себя до момента резкого ослабления организма, которое обычно связывают со снижением иммунитета. При этом распространенность локализации бородавок в области ладони вполне объяснима. Руки чаще всего подвергаются микротравмам, повреждениям и нарушению целостности эпидермальных покровов, что также способствует проникновению вируса в организм. Кроме того, именно руки обычно контактируют с зараженной поверхностью.
Причины возникновения контрактуры Дюпюитрена
Несмотря на то что болезнь известна уже несколько столетий (сам доктор жил в XIX веке), точных причин возникновения до сих пор не выявлено. Существуют лишь домыслы: сторонники травматической теории считали, что синдром развивается при серьезном повреждении ладонного апоневроза. Дюпюитрен в описании болезни предполагал, что она развивается у людей «кто вынужден долгое время сжимать точку опоры в руке».
В современной медицине к этому добавился целый список возможных причин:
- сопутствующие заболевания, такие как сахарный диабет, эпилепсия и т.д;
- возрастные изменения в структуре тканей — если в 40 лет от контрактуры Дюпюитрена ладоней страдают чаще мужчины, то к 80 годам и женщин, и мужчин с этим недугом наблюдается поровну;
- вредные привычки: такие как алкоголизм или курение;
- половая принадлежность;
- вид занятости — если работа связана с большими нагрузками на кисть руки, вероятность синдрома возрастает;
- травма кисти руки;
- шейный остеохондроз;
- атеросклероз;
- ожирение;
- снижение мужских половых гормонов.
Все это, по мнению ортопедов, может спровоцировать заболевания у носителя гена. Кроме того важно заметить, что с этой проблемой пока сталкивались только северные народы европеоидной расы, у остальных национальностей ничего подобного до сих пор замечено не было.
Причины появления уплотнения
Новообразования появляются в любом возрасте. Некоторые разновидности чаще проявляются у женщин, другие у мужчин. Зависит от того, какая причина повлияла на рост опухоли. Это может быть тяжелая физическая однообразная работа, сбои в гормональной системе, дегенеративные процессы в мягких тканях.
Лечение будет зависеть от этиологии заболевания. Чтобы правильно поставить диагноз, необходимо провести обследование, которое включает осмотр руки, беседу с пациентом, взятие образцов тканей для гистологического исследования. Важным фактором является биохимический анализ крови на гормоны.
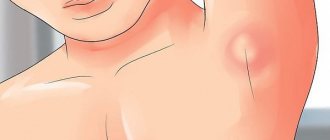
Гигрома
Гигрома – это доброкачественная опухоль, внутри которой находится серозная жидкость. Появляется из-за чрезмерных физических нагрузок, постоянного напряжения, профессиональных травм.
Лечение проводится только хирургическое, хотя имеются случаи спонтанного исчезновения гигром. Это бывает, когда человек снижает нагрузки, повышает иммунитет и организм сам справляется с проблемой.
Валерия
Врач общего профиля
Задать вопрос
В результате травмы или ушиба капсульный мешочек с жидкостью может лопнуть, вероятно нагноение мягких тканей. Не рекомендуется специально травмировать ладонь, чтобы избавиться от шишки. Более того, после раздавливания гигромы на ее месте может появиться шишка с двумя или тремя капсулами вместо одной.
Гигрома часто возникает у людей, которые склонны к заболеваниям суставов. Характерно заболевание для спортсменов, а также тех, кто много работает за компьютером и проводит в мышечном напряжении весь день.
Для лечения гигромы необходимо обращаться к хирургу. Он проведет операцию под местным или общим наркозом и качественно удалит новообразование так, чтобы не возникло рецидива.
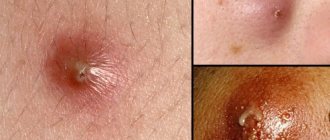
Атерома
Атерома встречается у людей любого пола и возраста. Возникает она по причине закупорки сальной железы. Внутри нее находится густое содержимое желтого цвета, похожее на гнойную пробку. Это секрет сальной железы, который не может выйти наружу через протоки.
Опасность атеромы в том, что может начаться воспаление с образованием гнойных масс в подкожной клетчатке. Это происходит при разрыве протока.
Если не освободить проток сальной железы, начнется рост шишки. В конце концов придется удалять ее хирургическим путем.
Атеромы часто бывают множественными, располагаются рядом на каком-либо участке кожи. Это подвижное новообразование, до начала воспалительного процесса безболезненное. Данный вид опухоли очень схож по внешнему виду с липомой, но причины образования уплотнений совершенно разные. Лечить их также нужно по-разному.
Липома
Жировик или липома также относится к доброкачественным новообразованиям кожи. При надавливании не болит, но человек может ощущать дискомфорт. Основное отличие от атеромы в том, что липома фиксированная, она не перемещается вместе с окружающими тканями.
Основные причины образования жировика:
- наследственная предрасположенность;
- гормональные изменения в организме, связанные с климаксом, беременностью, болезнями;
- недостаточная личная гигиена участка кожи.
Липомы нельзя прокалывать или пытаться выдавить. Это может привести к попаданию инфекции и нагноению. В результате на ладони возникнет воспаление с отделением дурно пахнущего содержимого.
Чаще всего жировики растут медленно, поэтому мало кто из людей обращается к врачу, если только шишка не располагается на лице.
Липома хорошо поддается лечению народными средствами, гомеопатией, поэтому стоит вначале попробовать консервативные методы.
Киста
Киста на ладони может появиться в любом месте: в центре, на пальце, близко к ногтю. Данная доброкачественная опухоль образуется по причине выполнения однообразных движений, травмы, наследственного фактора, чрезмерных физических нагрузок на руки или суставы кисти.
Киста бывает однокамерная или многокамерная. Новообразование подвижное при пальпации. На ладонях кисты не бывают очень большими, напоминают хрящики, доставляющие дискомфорт. Уплотнение упругое, безболезненное. Содержимое способно воспаляться и гноиться. В этом случае появляются боли.
Воспалившуюся кисту удаляют хирургическим способом. Небольшое уплотнение можно устранить консервативными методами – мазями, физиотерапевтическими процедурами.
Контрактура Дюпюитрена
Это рубцовое изменение фасции, покрывающей сухожилие. При контрактуре Дюпюитрена происходит укорочение сухожилий и это приводит к невозможности полностью разгибать пальцы. Чаще всего страдают безымянный палец и мизинец.
Наиболее часто контрактура встречается у мужчин среднего возраста. Заболевание со временем быстро прогрессирует, если не начать лечение. У женщин данная патология встречается реже и развивается медленно, чаще всего в пожилом возрасте.
Ксантома
Ксантомы – это подкожные новообразования из липидов. Различают:
- папулы (ксантомы);
- бляшки (ксантелазмы);
- узлы (бугорчатые ксантомы);
- плоские бляшки;
- инфильтраты (сухожильные ксантомы).
Причинами образования уплотнений являются:
- нарушение метаболизма – липидного обмена;
- билиарный цирроз печени;
- нарушение работы щитовидной железы – гипотиреоз;
- гистиоцитоз;
- наследственная гиперлипопротеидемия.
Гистологически подкожные отложения представляют собой скопления макрофагов, несущих на себе огромное количество липидов.
Лечение заключается в строгой диете, исключающей жирные кислоты и содержащие холестерин продукты питания, секвестранты желчных кислот. В некоторых случаях требуется пересадка печени.
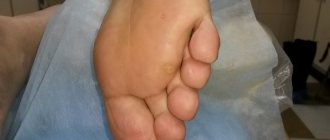
Мозоль или кондилома
Мокрая мозоль
Мозоль с жидкостью внутри (мокрая) на ладони появляется из-за сильного механического трения. В дальнейшем жидкость исчезает, а сверху остается сухая кожица, которую можно аккуратно удалить.
Сухие мозоли возникают из-за длительного, но не слишком интенсивного трения. Таким образом кожа защищает мягкие ткани от повреждения.
Стержневая мозоль имеет глубокий корень. Удалить ее можно только хирургическим путем.
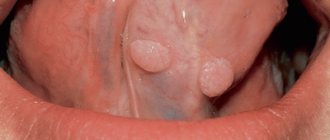
Кондилома – это кожное проявление папилломавирусной инфекции. Обычно возникают в период климакса у женщин, так как иммунная система ослабевает. Требуется диагностика типа вируса – онкогенный или неонкогенный.
Сухая мозоль
Стержневая мозоль
Кондилома
Стадии контрактуры Дюпюитрена
Как и любая другая болезнь, ладонный фасциальный фиброматоз Дюпюитрена протекает в несколько этапов:
- На месте одного из сухожилий появляется небольшой узелок, который люди склонны считать мозолью. Он никак не беспокоит и суставы пока сохраняют прежнюю подвижность.
- Узелок перерастает в рубцовый тяж и переходит на проксимальную пальцевую фалангу. Кожа в области рубцового тяжа огрубевает и краснеет, палец сгибается под углом 30 градусов и теряет подвижность.
- Болезнь поднимается на весь палец, кожа на нем становится сморщенной и складчатой, а сам палец сгибается на 90 градусов, наблюдается контрактура всей кисти. На этой стадии уже возможно сращение поверхностей сустава, другими словами — анкилоз.
- Поражаются соседние пальцы, иногда вся ладонь. Часто они срастаются в единый большой рубец, причем первый пораженный палец находится под углом в 90 градусов, а остальные — сильно деформированы. Ладонь может быть вывихнута, пациент чувствует ноющую боль в деформированных местах.
До последней стадии неприятных ощущений не наблюдается, и редко когда болезнь прогрессирует так далеко. На первых этапах ее можно выявить только визуально, поэтому диагностировать проблему возможно лишь при внимательном отношении человека к здоровью.
Особенности бородавок на ладони
Бородавки могут поражать абсолютно любой участок эпидермиса рук, но чаще всего формируются на тыльной стороне ладони или в области пальцев. При этом большинство подобных образований относятся к вульгарным наростам, которые не отличаются по цвету от здоровой кожи и имеют относительно небольшие размеры – 0,1-1 см.
Что же касается количества подобных новообразований, то встречаются как единичные кожные дефекты, так и множественные бородавки, которые склонны к слиянию.
Отличительными признаками бородавок на ладонях являются следующие проявления:
- Отсутствие болезненности и зуда;
- Место кожного дефекта не имеет эпидермального рисунка, который обычно восстанавливается после удаления бородавки;
- На поверхности образования могут появляться черные точки, которые представляют собой коагулированные сосуды.
Исходя из всего вышеперечисленного, можно сделать вывод, что бородавки на ладонях больше эстетический дефект, который, тем не менее, при отсутствии своевременного лечения может привести к существенному разрастанию новообразований и высокому риску их механических повреждений.
Как лечить контрактуру Дюпюитрена
Прежде чем приниматься за лечение, убедитесь, что у вас есть эта проблема. Ее можно обнаружить как в кабинете врача, так и самостоятельно: положите руку на ровную горизонтальную поверхность, например, на стол, ладонью вниз. Если между пальцами и столом наблюдается дугообразный зазор — возможна 2 стадия, зазор похож на шалаш — 3 стадия, между пальцем и столом нет пространства — значит заболевания у вас нет.
Диагноз ставит врач-ортопед на основании жалоб пациента и зрительной оценки кисти руки. Также он может назначить обследование рентгенографией.
Само лечение направлено на снижение рубцовой стадии и зависит от степени прогрессирования болезни. Так, на первом этапе еще возможно избежать операции, а вот на втором, скорее всего, она будет нужна. На последующих стадиях хирургическое вмешательство обязательно.
В зависимости от степени контрактуры Дюпюитрена лечение может быть консервативным и оперативным.
Оперативное лечение применяется начиная от второй стадии контрактуры Дюпюитрена и предполагает хирургическое вмешательство. Может проводиться несколькими методами:
- игольчатая апоневротомия с липофилингом;
- рассечение тяжей через кожу, иначе игольчатая чрескожная апоневротомия;
- рассечение рубцовых тяжей, или открытая апоневротомия;
- удаление рубцового тяжа в пределах здоровых тканей, медицинский термин — открытая апоневрэктомия.
Метод открытой апоневрэктомии применяется достаточно широко: она считается надежным способом вылечить контрактуру Дюпюитрена на руках.
Консервативное лечение контрактуры Дюпюитрена является лишь подготовкой к оперативному и включает в себя:
- тщательную обработку, то есть мытье рук со щеткой;
- смягчение и увлажнение кожи кремом;
- местные инъекции с комплексом витаминов и кортикостероидов;
- фонофорез с гидрокортизоном.
Ранние стадии еще можно вылечить с помощью физиотерапии с Ферменколом, главное — вовремя увидеть проблему и правильно подобрать для нее препарат. Подробнее об этом рассказывает опытный хирург А.В. Жигало в своем интервью.
Как выглядит?
Бородавками называют небольшие сухие уплотнения телесного цвета. Они имеют шероховатую поверхность, иногда болезненны. На руках это может привести к выраженному косметическому дефекту.
При появлении бородавок на стопах появляется сильная болезненность, мешающая ходить. Другой вид бородавок — остроконечные кондиломы — развивается на половых органах. Это может затруднять интимные отношения. Важно отметить, что у женщин кондиломы такой локализации могут быть вызваны штаммами вируса, которые увеличивают риск рака шейки матки.
Такие ситуации требуют незамедлительного лечения.
Восстановление после операции
В зависимости от того, какое вмешательство было произведено, выбираются восстанавливающие процедуры и лечебные комплексы.
Так разработаны схемы проведения реабилитации после «открытых» операций контрактуры Дюпюитрена и после игольной апоневротомии — относительно нового метода без хирургического вмешателства.
Схема проведения восстановительных процедур после «открытых» операций
После хирургического вмешательства на кисти наблюдается уплотнение ладонных поверхностей, отек тканей и ограниченная подвижность суставов.
Спустя 3–4 недели после операции можно следовать схеме:
- магнитолазерная терапия;
- парафин в течение 30–40 минут;
- на горячую кисть руки применяется либо ультрафонофорез (рекомендуется использовать с гелем Ферменкол, о нем информация ниже), или электрофорез с раствором Ферменкол.
Для магнитолазерной терапии применяется сканирующий метод воздействия на ладонь, прибор движется со скоростью 0,5-1 см/с, продолжительность процедуры 5 минут.
Парафино- и физиотерапия (к ней относятся ультрафонофорез и электрофорез) проводятся по стандартным методикам. Длительность курса варьируется от 10 до 15 процедур, можно восстановиться после операции контрактуры Дюпюитрена в домашних условиях — для этого достаточно приобрести аппарат Ретон для фонофореза или же Элфор для электрофореза.
Восстановительная терапия после игольного метода апоневротомии
Пройдя лечение, можно вернуться к привычной жизни на следующий день, а к тяжелым физическим нагрузкам — через неделю. Однако для закрепления результата рекомендуется физиотерапия, начиная с 3 дня.
Если лечение производилось на 3–4 стадиях контрактуры, то возможны последствия, такие как:
- усугубление тугоподвижности суставов за счет антрогенных контрактур;
- потеря эластичности;
- сморщивание кожных покровов;
- слабость мышц из-за длительного порочного положения пальцев.
Чтобы уменьшить эти недостатки, кистевой хирург А.В. Жигало рекомендует использовать парафинотерапию вместе с фонофорезом или электрофорезом в сочетании с продукцией Ферменкол, а также ЛФК (лечебная физкультура).
Лечение
Консервативная терапия
Лечение гигиромы пальца руки на раннем этапе проводят с применением медикаментов и физиотерапии. Пациент должен отказаться от физических нагрузок.
Справка. Консервативное лечение грозит частыми рецидивами.
Лекарственные препараты применяют при негнойном воспалении:
- Нимесил – это нестероидный противовоспалительный препарат.
- Диклофенак в форме мази демонстрирует выраженный анальгезирующий, противовоспалительный эффект.
- Клемастин в форме таблеток – это антигистаминное средство, которое ускоряет разрушение гистамина и снижает его концентрацию в тканях.
Физикальную терапию проводят, чтобы уменьшить размеры опухоли, облегчить или устранить воспаление, которое возникло из-за сжатия образованием окружающих тканей.
При гигроме применяют следующие физиотерапевтические методики:
- Глубокое прогревание тканей током высокой часты и силы. После процедуры облегчается воспалительный процесс, нормализуется кровообращение, ускоряется восстановление тканей.
- Ультразвуковая терапия улучшает циркуляцию крови в мелких сосудах, снижает тонус поперечнополосатых и гладких мышц. Под воздействием ультразвука в ткани поступает больше кислорода, и они быстрее восстанавливаются.
- Магнитотерапия ослабляет воспалительный процесс в хрящах и костях.
- Бальнеотерапия – это лечение минеральными водами (хлоридно-натриевые, радоновые, сероводородные ванны). После процедур спайки, а также структуры становятся более мягкими, удлиняются, снижается выраженность воспалительного процесса.
Кроме того, для устранения опухоли используют электрофорез с глюкокортикостероидами, рентгенотерапию, грязевые или парафиновые обертывания.
Чтобы удалить сухожильный ганглий без операции, назначают пункцию. Для этого суставную капсулу прокалывают, содержимое кисты откачивают, после чего полость обрабатывают антисептиками или глюкокортикостероидами (Дипроспан). При инфицировании гигромы в ее полость после аспирации (отсасывание содержимого) вводят антибактериальные препараты (Неомицин, Амицил). Пункцию проводят под местным наркозом, поэтому пациент не ощущает боли.
После процедуры на пораженный участок надевают давящую повязку и ортез (медицинское приспособление, облегчающее нагрузку на суставы). Во время реабилитационного периода запрещено подвергать палец нагрузке.
К наиболее опасным методам относят раздавливание гигромы. Во время процедуры доктор сжимает опухоль руками или пластмассовыми предметами. В момент разрыва оболочки жидкость растекается по окружающим тканям, что сопровождается интенсивной болью.
Осторожно. Раздавливание гигромы – это болезненный метод, который провоцирует опасные осложнения (воспаление, нагноение) и частые рецидивы. После процедуры оболочка кисты остается внутри, поэтому риск образования новых ганглий высокий.
Хирургическое вмешательство
Если консервативное лечение оказалось безрезультатным, что происходит в большинстве случаев, то врачи назначают операцию.
Бурсэктомия – это эффективный метод удаления гигромы пальца.
Лечить нарост хирургическим методом необходимо в таких случаях:
- Образование быстро увеличивается.
- Возникают болезненные ощущения, которые усиливаются во время движения.
- Ограничивается подвижность сочленения.
- Эстетический дискомфорт.
Удаление нароста длится не более 30 минут. Область вокруг опухоли обезболивают. Хирург иссекает образование вместе с оболочкой и жидкостью, аккуратно отделяет его от сустава. Затем на операционную рану накладывают швы, снимают их через 7–10 дней.
Справка. Если опухоль крупная, то бурсэктомию проводят под общей анестезией в стационаре.
Лазерное лечение – это эффективная альтернатива классической операции. Процедуру проводят под местным наркозом, поэтому болезненные ощущения отсутствуют.
С помощью лазерного луча рассекается кожа над кистой, удаляется оболочка с жидкостью. Затем полость обрабатывают антисептиками, на рану накладывают швы, сверху прикрывают стерильной повязкой во избежание инфицирования.
После лечения пораженный сустав фиксируют брейсовыми и иммобилизирующими гипсовыми ортезами. Они удобные и не нарушают подвижность сочленения.
Справка. После лазерного удаления гигромы отсутствуют рубцы. Длится процедура примерно 15 минут, после чего пациент может отправляться домой.
Альтернативное лечение
На ранних этапах развития сухожильного ганглия можно использовать средства народной медицины (комплексная терапия). Традиционное лечение они не заменят, однако могут ускорить выздоровление.
Народные средства против синовиальной кисты:
- Возьмите медную монету, раскалите ее на огне, опустите в водный раствор соли. Потом прибинтуйте к поврежденному участку. Через 3 дня снимите повязку, промойте палец и повторите процедуру.
- Возьмите кусочек тела медузы, зафиксируйте на пальце с помощью повязки. Через 3 часа снимите. Повторяйте процедуру каждый день. Таким же образом можно применять чайный гриб.
- Измельчите с помощью блендера или мясорубки капустные листья, отожмите через марлю сок. Пейте его по 200 мл за день в течение 4 недель.
- Отожмите сок из листьев чистотела (25 мл), нанесите на опухоль, предварительно распарив палец в горячей воде. Забинтуйте его, покройте пищевой пленкой, а потом оберните теплой тканью. Лечение длится около 20 суток.
Существует еще много рецептов для лечения патологии, однако их можно использовать только после одобрения врача.