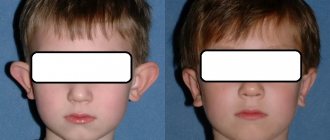
Результаты отопластики
Практически любое хирургическое вмешательство, связанное с нарушениями целостности мягких тканей и хрящей, сопровождается различными последствиями. Не является исключением и отопластика. Последствия, в большинстве своем, проявляются в виде:
- периодических болях;
- отечности;
- гематом;
- небольших шрамов или рубцов.
После окончания операции пациенту вводят обезболивающее, однако еще на протяжении нескольких дней могут появляться неприятные ощущения. Отечность и гематомы появляются в 9 из 10 случаев, но самостоятельно проходят спустя 10-14 дней. Образование шрамов или рубцов возможно в связи с индивидуальными особенностями кожного покрова пациента или низкой квалификации пластического хирурга. Всегда тщательно следует выбирать, человека, которому доверяете свою здоровье и красоту. Для того, чтобы избежать негативных последствий после отопластики необходимо четко выполнять все рекомендации врача.
Что такое тимпанопластика
Тимпанопластика
– это хирургическое вмешательство при хроническом гнойном среднем отите операция, с целью восстановления поврежденных структур среднего уха, барабанной перепонки и улучшения слуха.
К сожалению, хронический гнойный средний отит является частым заболеванием. Его развитию способствует неправильное и несвоевременное лечение острого гнойного среднего отита, из-за чего может образоваться перфорация барабанной перепонки (отверстия в ней). Через перфорацию в барабанную полость проникают болезнетворные бактерии, поэтому выделения из уха могут наблюдаться в течение многих лет.
Несвоевременное лечение гнойного отита приводит к серьезным осложнениям и может стать причиной таких болезней, как менингит, тромбоз сосудов головного мозга, абсцесс головного мозга.
Воспалительный процесс не ограничивается слизистой оболочкой барабанной полости, но также ведет к разрушению костных структур – стенок барабанной полости, слуховых косточек. Со временем возникает не только прогрессирующее снижение слуха, но могут быть и тяжелые гнойные осложнения – менингит, тромбоз сосудов головного мозга, абсцесс мозга
.
Ранний послеоперационный период
Самым ответственным моментом является реабилитация после отопластики, ведь от того, как она будет протекать зависит степень получение желаемого результата. После проведения данной операции реабилитация делится на два вида: раннюю и позднюю. Длительность раннего реабилитационного периода после отопластики занимает около 10 дней и сопровождается болевыми ощущениями и отечностью. Сразу же после завершения операции на голову накладывается компрессионная повязка. Очень важно соблюдать рекомендации по ношению данного бандажа, ведь он выполняет такие важные функции, как:
- фиксация ушных раковин в нужном положении;
- защита ушей от случайных травм;
- сдерживание отечности и распространение гематомы.
Успешность отопластики и реабилитационного периода во многом зависят от ношения компрессионной повязки, которая снимается исключительно по рекомендации пластического хирурга.
Ход операции
Существует несколько техник выполнения отопластики. Их можно разделить на три группы.
Первая группа операций (шовные) для коррекции ушной раковины использует наложение швов на хрящ.
Вторая группа операций (резекционные) – предусматривает удаление участков хряща с последующим их сшиванием.
Третья группа представляет собой сочетание шовных и резекционных методик.
Выбор хирургической техники, для коррекции лопоухости, зависит от правильного предоперационного анализа.
Пластика ушных раковин выполняется амбулаторно и не требует госпитализации. Операция проводится под местной анестезией и обычно длится около часа, иногда чуть дольше.
Операционное поле обрабатывают и накрывают стерильным хирургическим бельем. Разрез кожи длиной до 4 см осуществляют позади ушной раковины. После гемостаза, на хряще путем нанесения насечек и наложения швов выполняют моделирование его формы.
Швы накладываются не рассасывающимися нитками таким образом, чтобы сформировать правильную форму ушной раковины и избавиться от лопоухости.
Разрез кожи позади ушной раковины часто зашивают нитками, которые рассасываются самостоятельно.
Ограничения после операции по пластике ушей
Для раннего периода реабилитации после отопластики существуют некоторые ограничения. До того как швы не будут сняты, а это около 7-10 дней, мыть голову не рекомендуется во избежание занесения инфекции и категорически запрещено первые 72 часа после окончания операции. После того как врач удалит швы, начинать мыть волосы лучше детским шампунем, так как в нем содержится меньше химических компонентов, способных вызвать раздражение.
Спать лучше всего на спине, а для уменьшения отечности и уменьшения вероятности ее распространения на окружающие ткани, поза для сна должна быть полусидячая.
Реабилитационный период при отопластике также сопровождается обработкой швов антимикробными средствами. Это позволяет существенно ускорить процесс регенерации клеток. Кроме того, не стоит забывать, что физические нагрузки могут спровоцировать расхождение швов и появление рубцов.
Отопластика: боль после операции
Подготавливая пациента к выписке, делают инъекцию обезболивающего – это стандартная практика. Для домашнего ухода хирург выписывает анальгетики, легко снимающие умеренную болезненность. Если ее интенсивность резко возрастает, сопровождается кровотечением, выделением гноя, увеличением размера ушных раковин, высокой температурой, следует обратиться к лечащему специалисту.
В редких случаях индивидуальная реакция организма такова, что даже спустя 2 недели после того, как проведена отопластика, боль после операции сохраняется. В отсутствии осложнений, нарушений реабилитационного режима, ошибок доктора это является вариантом нормы.
Поздний послеоперационный период
Основной задачей позднего периода реабилитации после отопластики является создание наиболее благоприятных условий для заживления ушных раковин.
Реабилитация завершается спустя 25-30 дней после операции и состоит из следующих позиций:
- придерживание диетического питания;
- ограничение приема душа и ванны;
- ограничение физической активности;
- соблюдение комфортного температурного режима.
Для позднего периода реабилитации после отопластики свойственно частичная утрата чувствительности, ощущение дискомфорта и незначительная отечность. Все это свидетельствует о неготовности тканей к выполнению своих функций в полном объеме.
Осложнения после отопластики
Эстетическая отопластика является часто выполняемой операцией. Для коррекции лопоухости имеются много разных способов, и при каждом могут быть осложнения. Пластический хирург, проводящий отопластику, должен знать о возможных осложнениях, их причине и способах устранения.
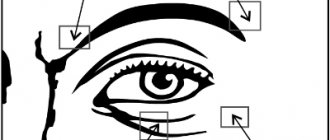
Асимметрия
Асимметрия может существовать до проведения отопластики. Если после операции возникает асимметрия, коррекции можно избежать, если асимметрия незначительна.
Хирургическая коррекция будет зависеть от причины асимметрии (то есть, слишком узкий или слишком слабый шов на одной стороне, слишком большое или незначительное иссечение кожи на одной стороне и др.).
Кровотечение и гематома
Причиной кровотечения после отопластики может быть неадекватный гемостаз, гипертония, вазодилатация в результате использования местных анестетиков, послеоперационная травма или существующая коагулопатия.
Хирургическое вмешательство необходимо провести как можно раньше с целью остановки источника кровотечения и эвакуации сгустков. Несвоевременное удаление свернувшейся гематомы может привести к некрозу ткани или хондриту.
Нарушения рельефа хряща
Ощутимые и видимые края хряща или его неровности могут быть вызваны разрезами хряща по передней поверхности. Чтобы этого избежать, необходимо использовать щадящие хрящ методики.
Некроз хряща
Это может произойти из-за гематомы, вызывающей чрезмерное давление на хрящ. Некротическая зона должна быть удалена. А это в свою очередь может привести к деформации, которая потребует коррекции.
Хондрит и перихондрит
Как правило, клинические признаки инфекции (боль, все более устойчивая к анальгетикам, отек, покраснение уха) начинаются через 3–5 дней после операции.
Хондрит может потребовать дренирования и санации пораженного хряща. Использование антибиотиков во время и после операции и установка дренажа могут предотвратить развитие хондрита.
Гранулемы
Плетеные нерассасывающиеся швы чаще вызывают гранулемы, чем моноволоконные неабсорбируемые швы.
Чтобы устранить гранулему необходимо удалить швы и саму гранулему. Нерассасывающиеся швы, такие как нейлон или полипропилен, могут прорезаться через кожу, вызывая свищи или гранулему.
Гиперчувствительность
Послеоперационная гиперчувствительность — это результат раздражения нервных окончаний кожных нервов.
Она, как правило, стихает при отсутствии давления на ухо и быстро устраняется легкими обезболивающими средствами.
Инфекция и нагноение
Инфекция обычно диагностируется при наличии чрезмерной боли, эритемы, лихорадки или гнойного отделяемого.
Нагноившаяся рана должна быть вскрыта, санирована и тщательно промыта раствором антисептика. Также назначаются пероральные антибиотики не менее 7 дней. Отсутствие лечения инфекции на ранней стадии может привести к перихондриту, хондриту и некрозу хряща.
Гиперкоррекция
Избыточная коррекция средней трети уха приводит к деформации по типу «телефонной трубки».
Избыточная коррекция верхних и нижних отделов раковины приводит к деформации по типу «обратного телефонного уха».
Сужение наружного слухового прохода
Хирургическая деформация, возникающая в результате смещения ушной раковины кпереди, может вызвать облитерацию (сужение) слухового прохода.
Это можно предотвратить путем тщательного предоперационного планирования и соблюдения плана по устранению лопоухости.
Боль
Чрезмерная послеоперационная боль может быть признаком развивающейся гематомы. Повязка должна быть удалена, и рана исследована на припухлость, указывающую на гематому.
Лечение заключается в поиске источника кровотечения, его электрокоагуляции и эвакуации гематомы.
Рецидив деформации (лопоухости)
Рецидив начальной деформации уха может быть вызван травмой, недостаточным ослаблением хряща, расхождением или прорезанием шва.
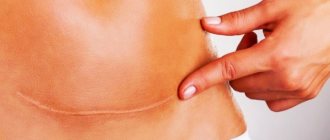
Грубые рубцы
Гипертрофические или келоидные рубцы могут встречаются примерно у 2-5 % пациентов.
Отверстие для сережек может быть источником келоидных рубцов. Чрезмерное напряжение в области швов может привести к расширению рубца.
Тщательная и консервативная резекция кожи может уменьшить образование грубых рубцов.
Около 8% гипертрофических рубцов проходят без лечения, но 80% келоидных рубцов рецидивируют.
Лечение может включать
- использование гормональных препаратов (триамцинолон), отдельно или в комбинации с 5-фторурацилом или блеомицином,
- удаление с или без облучением,
- криотерапию с или без введения стероида и
- компрессионную терапию.
Некроз кожи
Некроз кожи, как правило, является результатом того, что послеоперационные компрессионные повязки были слишком плотными или это может быть вызвано чрезмерной электрокоагуляцией кожи. Это может привести к грубым рубцам.
Шовная экструзия (прорезание швов)
Прорезание швов может происходить в результате наложения постоянных швов слишком близко к коже и чрезмерного натяжения хряща. Также развитие инфекции может привести к прорезанию швов.
Деформация по типу «Телефонное ухо»
Эта деформация создается неравномерным отстоянием ушной раковины, где верхний и нижний полюсы уха все еще выпуклые по отношению к средней трети уха.
Причина объясняется неадекватной коррекцией среднего полюса, который чрезмерно стягивается швом, а также за счёт чрезмерного удаления кожи в заушной области, мягких тканей или хряща в средней трети уха.
Профилактика включает
- затягивание среднего шва последним, чтобы избежать потенциальной чрезмерной коррекции,
- избегание избыточного удаления хряща.
Лечение требует удаление неправильно наложенных швов и наложение нового
Недостаточная коррекция
Недостаточная коррекция верхней части завитка и дольки приводит к относительно заметной верхней трети уха, называемой «телефонной деформацией»
Недостаточная коррекция чрезмерно развитой чаши может привести к «обратному телефонному уху».
Нереалистичные ожидания пациента
Хирург должен обнаружить нереалистичные ожидания пациента перед операцией на ушах. В таких случаях лучше отказаться от проведения операции.
Показания и противопоказания
Хирургическое вмешательство является необходимым в следующих случаях:
- центральная или краевая перфорация барабанной перепонки, то есть присутствует ее повреждение, которое приводит к смещению слуховых косточек;
- перфорация барабанной перепонки без выраженного воспаления среднего уха;
- фиброз среднего уха;
- тимпаносклероз;
- полипы среднего уха;
- хроническое воспаление среднего уха с выраженным нагноением.
Абсолютным противопоказанием к операции является:
- тяжелое общее состояние;
- обострение хронических заболеваний;
- гнойные осложнения и сепсис;
- полная глухота;
- средний адгезивный отит;
- стойкие нарушения проходимости слуховой трубы – это могут быть как врожденные аномалии, так и формирование спаек и рубцов в результате воспаления.
Относительные противопоказания:
- эпидермизация барабанной полости – абсолютное замещение слизистой барабанной полости эпителием наружного слухового прохода;
- функциональная (временная) непроходимость слуховой трубы;
- заболевания верхних дыхательных путей;
- аллергические заболевания в стадии обострения;
- острый воспалительный процесс в среднем ухе.
Врач оценивает необходимый объем оперативных вмешательств и всегда сообщает пациенту о возможных рисках.
Запреты
Чтобы процесс заживления раны после хирургического вмешательства проходил без осложнений, необходимо строго соблюдать все рекомендации пластического хирурга. Но помимо советов врача, есть ряд запретов, соблюдение которых дает гарантию на успешное завершение операции и процесса восстановления.
Под строгим запретом находятся следующие факторы:
- Курение и употребление спиртных напитков.
- Употребление в пищу солений, маринадов, а также жирной, острой и пряной еды.
- Занятия некоторыми видами спорта, которые предполагают контакт с соперником и возможность травмирования ушей (бокс, борьба).
- Хождение на пляж или в солярий, нахождение под прямыми солнечными лучами должно быть ограничено.
- Применение шампуней и других моющих средств для мытья головы, можно только использовать детский шампунь.
- Снятие повязки, швов и сдирание корочек с рубца самостоятельно.
Помимо этого, запрещается ношение очков в течение двух месяцев. Женщинам не рекомендуется носить серьги и другие украшения на ушах.
Период реабилитации по устранению дефектов на ушных раковинах длится не так уж и долго, поэтому необходимо набраться терпения и все эти неудобства и дискомфорт перетерпеть, чтобы добиться желаемого результата от операции без плохих последствий.
Полное восстановление происходит только через полгода, тогда снимаются все запреты, если коррекция ушных раковин прошла качественно.
После отопластики уши сильно прижаты к голове. Надо ли беспокоиться?
Не торопитесь с выводами, это может быть временным явлением. Через полгода можно судить о результате. Восстановление — сложный физиологический процесс, происходящий не так быстро, как хотелось бы. Если после отопластики уши сильно прижаты к голове, это вызывает беспокойство и дискомфорт, можно рассматривать проведение процедуры во второй раз.
Асимметрия — показание вновь оперироваться. Патология возникает, если операция проводилась на одном ухе. Однако появление дефекта происходит, когда прооперированы оба органа. В этом случае повторная операция подразумевает реконструктивную коррекцию.
Если достичь идеального результата с первого раза невозможно, пластику проводят в два этапа. О проведении повторного вмешательства хирург предупреждает сразу.
Сложно разобраться в причинах возникновения дефекта. Самостоятельно не определить, нужна ли дополнительная коррекция или проблема исчезнет через некоторое время. Беседа с доктором поможет принять решение о целесообразности проведения повторной процедуры. Записаться на бесплатную консультацию можно по номеру, указанному на сайте.
Виды тимпанопластики
Мирингопластика
– восстановление целостности барабанной перепонки. Такой вид тимпанопластики показан пациентам, у которых сохранены и подвижны все слуховые косточки в барабанной полости, нужно лишь закрыть перфорацию барабанной перепонки. Материалом для мирингопластики служит аутотрансплантат – лоскут кожи с подлежащими слоями берется за ухом у пациента. Собственные ткани хорошо приживаются и не отторгаются организмом, в чем их огромное преимущество в отличие от инородных материалов.
Тимпанопластика с оссикулопластикой
– реконструкция не только барабанной перепонки, но и разрушенных слуховых косточек. При хроническом гнойном среднем отите слуховые косточки (их три – молоточек, наковальня и стремечко, их соединения друг с другом напоминают микроскопический сустав) могут быть повреждены вследствие постоянного воспалительного процесса. Без них невозможно проведение звука к воспринимающим нервным окончаниям внутреннего уха. Поэтому недостающие элементы этих косточек замещаются искусственными протезами слуховых косточек, изготовленных из тифлона, биокерамики и других синтетических материалов. В нашей клинике используются современные титановые протезы . Если цепь слуховых косточек имеет минимальные разрушения, то возможно обойтись без искусственных материалов – сохранные элементы несколько перестраиваются, с сохранением их подвижности. Завершающим этапом хирургического вмешательства является
мирингопластика
.
В случае срастания двух поверхностей среднего уха после осложнения отитами, возможно проведение восстановления барабанной полости с помощью остатков барабанной перепонки и трансплантантов, соединяющих ткани между собой.
Все виды тимпанопластики проводятся с помощью современного микроскопа для отохирургии .