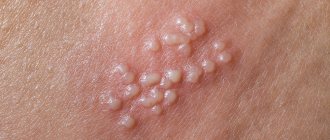
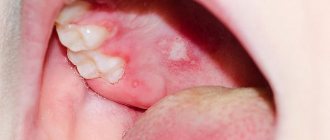
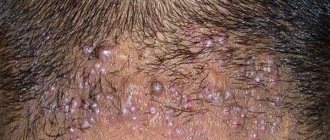
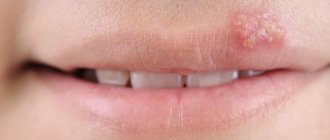
Проявлениями вируса являются характерные пузырьковые высыпания на слизистых оболочках и коже. На их месте через некоторое время образуются мелкие язвочки, затем – корочки. В области, где должны появиться высыпания, вначале возникает жжение и зуд. Для герпеса характерна выраженная болезненность в области высыпаний.
Вирус герпеса распространяется по нервным окончаниям и не удаляется из организма полностью даже после курса лекарственной терапии. Он способен существовать в активном и «спящем» состоянии.
Вирусы простого герпеса 2 и 1 типов передаются половым путём и контактно, даже в случае, когда симптомы заболевания у носителя ещё не заметны. На ранних стадиях инфицирования симптомы обычно совсем отсутствуют, поэтому поставить диагноз на начальных этапах можно только лабораторно. Первичное заражение вирусом чаще всего происходит в детстве, ещё в дошкольном возрасте.
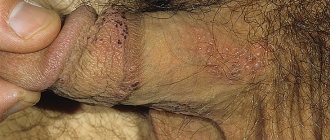
У женщин генитальный герпес появляется обычно на половых губах и на шейке матки, реже – в области промежности. У мужчин пузырьки возникают на коже и слизистой оболочке полового члена, а также внутри уретры и прямой кишки.
Зачем делать анализы на вирус простого герпеса 1 и 2 типов?
Вирус простого герпеса 2 и 1 типа не только является причиной неприятных с косметической точки зрения высыпаний. Он также служит причиной выраженного болевого синдрома (например, по ходу нервных стволов в области высыпаний), общей слабости и поражения центральной нервной системы.
Поэтому важно знать о наличии данного вируса в организме, чтобы обеспечить необходимую профилактику обострений инфекции и своевременное полноценное лечение. Эти меры позволят предотвратить осложнения, связанные с активным прогрессированием герпетической инфекции.
Опасность вируса простого герпеса 2 и 1 типов в том, что на фоне снижения иммунитета, от которого в разные периоды жизни не застрахован ни один человек, происходит активация инфекции. Активность вируса может привести к тяжёлым осложнениям вроде поражения лицевого, слухового и других черепных и спинномозговых нервов.
Вирус простого герпеса 2 и 1 типов может серьёзно угрожать беременной женщине и будущему ребёнку. Встречается внутриутробная инфекция с тяжёлыми последствиями для нервной системы. Реактивация инфекции во время беременности способна привести к её патологическому течению или преждевременному прерыванию.
Обнаружение вируса простого герпеса
Как было сказано ранее, вирусы простого герпеса вызывают заболевания исключительно у человека. Источником инфекции является больные с явными, стертыми или бессимптомными формами заболевания, а также вирусоносители (бессимптомно выделяющие вирус в окружающую среду). Инфицирование человека следует после контакта с больными или вирусоносителями. Входными воротами для вируса простого герпеса являются слизистые губ, ротовой полости, носоглотки, гениталий, конъюктивы глаз, а так же кожа. Уровень риска заражения вирусом простого герпеса повышается при травматизации слизистых, например, при заболеваниях урогенитального тракта, сопровождающихся нарушением интактности слизистых и развитием язв, эрозий и трещин.
Пути и механизмы заражения ВПГ многочисленны и разнообразны. Вирус передается горизонтальными и вертикальными путями.
Контактный путь:
- Инфицирование происходит при попадании вируссодержащих биологических жидкостей на слизистые при интимных контактах: половым путем (генито-генитальные, генито-анальные, орогенитальные контакты), при поцелуях, при прикосновениях.
- Возможно аутозаражение — механический перенос вируса из герпетического очага в другие места, например, занос руками вируса из полости рта при герпетическом стоматите на конъюнктиву глаза, в области гениталий, на любые участки тела через микроповреждения кожи. Орогенитальные контакты могут привести к аутозаражению гениталий при наличии герпетического стоматита или присутствия вируса в слюне без видимой клиники стоматита, и наоборот, инфицирование слизистой ротовой полости возможно при наличии генитального герпеса.
- Заражение через предметы обихода, инфицированные вирусом: использование одной посуды, предметов личной гигиены, полотенца, игрушек и т.п.
Воздушно-капельный путь: присутствие вируса в слюне обеспечивает возможность его передачи воздушно-капельным путем, хотя этот путь заражения к ведущим не относится. Гемотрансфузионный путь (после переливания крови и ее компонентов), Трансплантационный путь (при пересадке органов и тканей). Гемотрансфузионный и трансплантационный пути относятся к горизонтальным путям передачи.
Вертикальный механизм заражения включает:
- трансплацентарный, трансцервикальный путь из инфицированного родового канала и гениталий;
- восходящий путь (из инфицированной шейки матки в полость матки беременной);
- трансовариальное заражение плода – из полости малого таза по маточным трубам;
- интранатальное заражение плода (при прохождении плода через зараженные родовые пути матери).
Вирус простого герпеса передается от человека, имеющего активную фазу заболевания (независимо от того, обусловлена ли она первичным заражением или обострением латентной (скрытой) формы заболевания). Источником инфицирования являются люди с явными, стертыми или бессимптомными формами заболевания, а также вирусоносители (бессимптомно выделяющие вирус в окружающую среду).
Простой герпес относится к инфекциям с пожизненным носительством вируса. Это означает, что после первичного инфицирования полной элиминации вируса из организма не происходит. В настоящее время простой герпес рассматривают как хроническое заболевание, которое имеет циклическое течение, когда периоды обострения чередуются с разными по длительности периодами ремиссии.
Причиной обострения простого герпеса могут быть следующие факторы:
- переохлаждение, перегревание, гиперинсоляция,
- нервно-эмоциональный стресс,
- травма, медицинские и косметологические манипуляции (аборт, хирургические операции, постановка внутриматочной спирали, татуаж, пирсинг и др),
- соматические, психосоматические, эндокринные, онкологические, инфекционные заболевания,
- снижение иммунитета первичное или приобретенное (вторичное),
- нерациональное питание (строгая диета),
- длительный прием лекарственных средств (гормоны, химиопрепараты, цитостатики).
Памятка при заболевании простым герпесом
Вирус простого герпеса обладает высокой степенью заразности. Поэтому больные и находящиеся рядом с ними люди должны соблюдать необходимые меры предосторожности. Мероприятия, направленные на предотвращение распространения инфекции и заражения других людей:
- Нельзя прикасаться к месту, где находятся высыпания, руками. Если вдруг Вы к ним все же дотронулись, то тщательно вымойте руки с мылом.
- Нельзя наносить лечебные, противовирусные средства на очаги поражения (элементы сыпи) руками. Используйте для этого ватные палочки.
- Нельзя расчесывать, выдавливать, вскрывать пузырьки, отрывать корочки. Это может привести к распространению инфекции на соседние участки кожи.
- У больного должна быть только собственная отдельная посуда, полотенце, другие предметы гигиены.
- Во время заболевания стоит воздержаться от поцелуев и половых контактов.
- Если у Вас контактные линзы, ни в коем случае нельзя смачивать их слюной.
Обсудить на форуме
Когда нужно делать анализы на антитела к простому герпесу?
Анализ на антитела к вирусу простого герпеса 1 и 2 типов (IgG, IgM), а также анализ на ДНК вируса, желательно проводить в следующих случаях:
• Если возникают мелкие пузырьки на коже или слизистых оболочках;
• При ВИЧ-инфекции или иммунодефиците неизвестного происхождения;
• Появление жжения, отёчности и высыпаний в области мочеполовых органов может указывать на вирус простого герпеса 2 типа. Определение антител к вирусу простого герпеса 2 типа класса IgG и другие методы могут помочь в дифференциальной диагностике инфекций мочеполовой системы;
• При подготовке к беременности (желательно сдать анализ на антитела к простому герпесу обоим партнёрам);
• При наличии признаков внутриутробного инфицирования ребёнка или фето-плацентарной недостаточности и др.
Виды
Герпесвирусы семейства Herpesviridae, инфицирующие человека:
- Альфа-герпесвирусы ― это наиболее распространенные типы HSV-1 (ротовой герпес), HSV-2 (генитальный герпес) и ветряная оспа. Отличительной особенностью группы является быстрое разрушение инфицированных клеток.
- Бета-герпесвирусы ― это наиболее патогенные инфекционные агенты герпеса 6 типа, 7 типа и цитомегаловируса. Они вызывают менее выраженные дегенеративные изменения в клетках,
- Гамма-герпесвирусы ― это герпес 8 типа и вирус Эпштейна-Барр. Они способны инфицировать системы мононуклеарных макрофагов (иммунных клеток), вызывая процессы клеточной гибели.
Вирус невозможно удалить из клеток хозяина, он пожизненно сохраняются в организме. Лечение направлено на уменьшение проявлений симптоматики, сопутствующих заболеваний, облегчение жизни пациента. Вакцина разрабатывается.
Цитомегаловирус (Cytomegalovirus)
Этот вид вируса вызывает цитомегаловирусную инфекцию (ЦМВИ, цитомегалия). Имеет крупный ДНК-геном и относительно низкую патогенность. Развивается без повреждения клетки. Образующиеся новые вирусные частицы уже внутри организма инфицируют макрофаги, эпителии, миелоидные клетки. В них вирус переходит в латентную фазу. Считается, что из-за цитомегалии у человека с возрастом начинают развиваться патологические воспалительные процессы.
Источник заражения ― инфицированный человек. Цитомегаловирус передается воздушно-капельным путем и через все существующие жидкости: половые выделения, кровь, слюна, материнское молоко.
Вирус, медленно распространяясь по организму, провоцирует изменение инфицированных клеток с увеличением размера. У здоровых людей цитомегалия протекает легко или бессимптомно. Особую опасность представляет для лиц с патологией иммунной системы, у маленьких детей и у беременных женщин из-за риска заражения плода. У пациентов с иммунодефицитами ЦМВ-инфекция является одной из причин болезней и смертей.
Приобретенная цитомегалия имеет симптомы схожие с сезонными простудами. Врожденная (внутриутробная), может стать причиной выкидыша, привести к патологии плода. У детей до 3 месяцев и у взрослых с патологией иммунной системы или онкологией цитомегаловирусная инфекция может проходить в тяжелой форме. Среди осложнений поражение легких, вирусный энцефалит, изменение печени, почек, органов ЖКТ.
Вирус Эпштейна – Барр (EBV)
Относится к 4 группе герпесвируса (Herpesviridae). Выглядит как двуспиральная молекула ДНК. Не встраивается в клеточный геном инфицированной клетки, а пребывает в ядре. Существует два типа вируса Эпштейна ― Барра: EBV-1 и EBV-2. Они одинаково распространены, имеют схожую симптоматику. Отличаются способностями к трансформированию и характеристиками латентного течения. Вирус реплицируется в лимфоцитах, эпителии, разрушение не вызывает.
Источник заражения ― инфицированный человек с манифестной и скрытой формой. Инфекция распространяется воздушно-капельным способом.
Заболевание при сильном иммунитете почти всегда протекает без симптомов. У иммунокомпрометированных больных проявляется инфекционным мононуклеозом. При манифестной (активной) форме EBV-инфекции возрастает уровень ЦИК, а активность лейкоцитов, наоборот, снижается. Это может привести к неблагоприятным иммунопатологическим реакциям.
При иммунодефиците вирус Эпштейна – Барр может спровоцировать развитие лимфопролиферативных расстройства, запустить онкологию. У людей с аутоиммунными заболеваниями влияет на общее самочувствие, вызывая синдром хронической усталости.
Инфекционный мононуклеоз
Острая болезнь, вызываемая вирусом Эпштейна – Барр. Развивается на фоне ослабленного иммунитета, в основном у детей и взрослых в возрасте до 40 лет. Может протекать в легкой, среднетяжелой и тяжелой форме.
Среди часто встречающихся клиники лихорадка, поражение ротовой полости, лимфоаденопатия. Реже значительное увеличение селезенки, приводящее к разрывам. Атипичная форма мононуклеоза также может вызвать острую полиорганную недостаточность, миокардит, менингит.
Висцеральная форма течения болезни характеризуется серьезными полиорганными поражениями. В патологические процессы вовлекаются центральная и периферическая нервные системы, органы сердечно-сосудистой системы, почки, надпочечники и другие жизненно важные органы.
Вирус герпеса 6 типа (ВГЧ-6)
В основном вирус реплицируется в Т-лимфоцитах, но иногда его выявляют в В-лимфоцитах, системе мононуклеарных макрофагов, гепатоцитах и иных клетках. Источник ― инфицированный человек. Герпесвирус передается воздушно-капельным способом и прямым путем ребенку от матери.
Список заболеваний, вызываемых ВГЧ-6 достаточно широк. Чаще патологии возникают у людей с подавленной иммунной системой. В остальных случаях симптоматики нет.
У новорожденных на фоне инфекции возникают экзантемы, первая в жизни лихорадка. У взрослых и детей постарше заболевание протекает как мононуклеоз. У носителей ВГЧ-6 возрастает риск развития злокачественной лимфомы, гистиоцитарного лимфаденита, Т-клеточную лейкемии и В-клеточной лимфомы. У иммунно иммунокомпрометированных лиц инфицирование проходит более тяжело. В некоторых случаях приводит к пневмонии, гепатиту, энцефалиту.
Вирус герпеса 7 типа
ВГЧ-7, как правило, обнаруживают вместе с ВГЧ-6. Они незначительно отличаются друг от друга ― массой тела и количеством пар оснований. Вирус герпеса 7 типа в основном локализуется в CD4+ Т-клетках. Он подавляет CD4, а также оказывает влияние на синцитий, вызывает незапрограммированную гибель клеток, изменяет уровень цитокинов.
Особенности воздействия ВГЧ 7 типа отдельно от ВГЧ-6 пока недостаточно изучены. Однако, известно, что этот тип воздействует на CD4, как и ВИЧ-инфекция, а значит, оказывает негативное воздействие на течение зимеющихся заболеваний. Способена поддерживать существование латентных инфекций.
Вирус герпеса 8 типа
Вирус HHV-8 ― герпесвирус саркомы Капоши (KSHV) стимулирует синтез лимфоидных, дендритных, эпителиальных клеток и секрецию эпителии простаты. Наличие ВГЧ-8 в организме увеличивает риск развития опухолевых заболеваний.
Основные способы инфицирования: половой, гематогенный (переливания крови), горизонтальный (со слюной), трансплацентарный (плод заражается во время беременности). Наибольшее число копий вируса находится в слюне.
Вирус герпеса 8 типа может стимулировать возникновение новообразований:
- саркома Капоши;
- лимфома;
- множественная миелома;
- болезнь Кастельмана.
Патологии возникают на фоне старения, иммунодефицита и при ВИЧ-инфекции. Почти у половины ВИЧ-инфицированных ВПЧ-8 в течение 10 лет после заражения развивается саркома Капоши. У всех ВИЧ-инфицированных с саркомой Капоши определяется вирус герпеса 8 типа.
Выживаемость 72% при раннем диагностировании и проведение терапевтических процедур. Однако, HHV-8 сложнее остальных типов поддается лечению. В настоящий момент достаточно эффективных медикаментов не разработано.
Диагностика
Анализы на антитела к вирусу простого герпеса 2 и 1: IgG, IgM
Учитывая высочайшую частоту инфицирования, антитела к вирусу простого герпеса обнаруживаются у подавляющего большинства людей (больше 90 %) во всём мире. Однако титр антител и его изменение за определённый период может дать намного больше информации, важной для лечения вируса простого герпеса 2 и 1 типа.
Антитела к простому герпесу Ig M и Ig A сохраняются в крови недолго – примерно в течение 1-2 месяцев. Единственный сохраняющийся в крови всю жизнь тип антител к вирусу простого герпеса 1 и 2 – это IgG.
Антитела к простому герпесу Ig M являются маркёрами первичного заражения. При первичном заражении вирусом простого герпеса 2 и 1 типа может нарастать титр IgG. Если анализы были взяты с интервалом в 10-12 дней, титр антител IgG к вирусу герпеса может увеличиваться в четырёхкратном размере.
В случае рецидивирующего течения инфекции антитела к вирусу простого герпеса 1 и 2 IgG являются очень высокими. Это указывает на постоянную антигенную стимуляцию организма. Про обострение болезни говорят также появившиеся в сыворотке крови IgM.
Лечение «Простого герпеса»
Лечение «Простого герпеса» включает режим, диету, этиотропные препараты, симптоматические средства, иммунотерапию и посиндромную терапию при развитии осложнений.
Лечить простой герпес необходимо дифференцированно в зависимости от патогенетических особенностей заболевания, от клинической картины (от формы, периода, тяжести течения болезни), степени проявлений симптомов, наличия осложнений, сопутствующих заболеваний, возраста больных. Лечение должно быть комплексным и включать как этиотропные (действующие на возбудитель инфекции), так и патогенетические, симптоматические средства (иммуномодуляторы, витамины, адаптогены, пре-/ и пробиотики).
Особое внимание уделяют восстановлению иммунологической реактивности организма, общеукрепляющей терапии, а также противорецидивному лечению с использованием, например, противогерпетической вакцины или комбинации противогерпетической вакцины с иммуномодуляторами.
Самолечение – не допустимо.
Каждый случай герпеса требует обязательного лечения, чтобы:
- не допустить дальнейшего развития патологического процесса (длительного сохранения симптоматики, появления новых очагов заболевания);
- не допустить развития осложнений;
- не допустить формирования остаточных явлений и инвалидизации;
- не допустить заражения полового партнера и др.
Необходимо подчеркнуть, что герпес простого типа лечится только после консультации с врачом. На приеме больной должен получить сведения о заболевании (первых признаках заболевания, симптомах, факторах, провоцирующих рецидив, прогнозе заболевания, риске передачи инфекции), о возможностях различных методов терапии заболевания, в том числе профилактике рецидивов; объеме предполагаемого обследования и лечения, в соответствии с его финансовыми возможностями; аргументированные советы по здоровому образу жизни. Необходимые знания о болезни позволят пациенту в дальнейшем строго соблюдать рекомендации врача, своевременно проводить профилактику и/ или лечение рецидива, избежать развития осложнений.
Нужно ли дальше говорить о важности лечения, направленного на снижение вероятности развития рецидива герпетической инфекции?
В нашей стране такое лечение существует. Единственное в своем роде, уникальное по своей эффективности, аналогов которому нет. Данный метод лечения носит название специфической иммунотерапии и проводится при помощи противогерпетической вакцины «Витагерпавак».
Вакцина для профилактики хронической герпесвирусной инфекции. 1 упаковка — полный курс лечения.
Курс вакцинации: 5 инъекций, которые проводят с интервалом в 7-10 дней Хранить при температуре 2-8 ºС. Допускается транспортирование препарата при температуре 9-18 ºС, но не более 3-х суток.
Лечебный эффект развивается на фоне стимуляции реакций противовирусного иммунитета, восстановления функции иммунокомпетентных клеток и специфической десенсибилизацией организма, т.е. купирования повышенной чувствительности к тем антигенам вируса простого герпеса, которым сенсибилизирован организм.
С целью профилактики рецидивов простого герпеса вакцина «Витагерпавак» применяется в период клинико-иммунологической ремиссии заболевания. Вакцинация «Витагерпаваком» является третьим этапом в лечении и профилактике хронической герпесвирусной инфекции. Следует отметить, что этот этап чаще наступает не ранее 7-10 дней после окончания фазы обострения заболевания (после полного исчезновения клинических проявлений). Базовая схема вакцинации с использованием вакцины «Витагерпавак»: 0,2 мл вакцины вводят внутрикожно в сгибательную поверхность предплечья. Цикл вакцинации состоит из 5 инъекций, которые проводят с интервалом в 7-10 дней. Для стойкого профилактического эффекта необходимо проведение повторных курсов вакцинации. В случае появления герпетических высыпаний промежутки между инъекциями следует увеличить в 2 раза. Через 6 месяцев проводится ревакцинация (5 инъекций).
Результаты многочисленных данных литературы, свидетельствуют о том, что средства, применяемые для лечения острых проявлений простого герпеса, включая длительное, многомесячное, супрессивное применение противогерпетического препарата Ацикловир, не способны предотвратить возникновение рецидивов заболевания после его отмены или воздействия провоцирующих факторов (охлаждение, инсоляция, сопутствующие заболевания другой этиологии и др), снижающих активность реакций иммунитета, на фоне пожизненной персистенции вируса герпеса и обусловленного им иммунодефицитного состояния. Применение же вакцины Витагерпавак имеет ряд преимуществ перед противогерпетическими препаратами, о чем свидетельствуют исследования, проведенные в ведущих медицинских учреждениях России.
Так, по результатам исследований, проведенных проф. Л.А. Марченко и соавт., (Научный центр акушерства, гинекологии и перинатологии РАМН), с участием 200 больных рецидивирующим генитальным герпесом (РГГ), 6 мес. спустя после вакцинотерапии у 31,5 % заболевших наблюдалось значительное улучшение — ремиссия(увеличение межрецидивного интервала в 3 раза — до 7 мес.), у 58 % — улучшение(ремиссии увеличивались в 1,5 — 2 раза) и только у 10 % больных эффект был слабо выражен или отсутствовал. 77 из 200 пациенток данного центра наблюдались через 2 года после регулярных курсов вакцинации. При этом у 40 больных (52 %) клинические симптомы РГГ полностью отсутствовали. Подавляющее большинство из 200 больных прекратило лечение, обосновав это наступившим улучшением в результате вакцинации.
В другом исследовании, проведенном проф. Баринского И.Ф. и соавт. в ФГБУ «НИИ вирусологии им. Д.И. Ивановского» Минздрава России, г. Москва. было показано, что через 6 мес после вакцинотерапии Витагерпаваком у 19-ти (31,1 %) больных наблюдалось значительное улучшение (увеличение межрецидивного промежутка в 3 раза), у 35 пациентов (57,3 %) — улучшение (ремиссия увеличивалась в 1,5–2 раза) и только у 7 (11,6 %) терапевтический эффект был слабо выражен или отсутствовал. Большинство больных (38 чел.) прекратили лечение в связи с наступившим улучшением в результате вакцинации. У 52 % (20 больных) из них клинические симптомы рецидивирующего ГГ полностью отсутствовали.
Динамика клинических показателей у больных рецидивирующим ГГ в ходе вакцинотерапии
| Клинические показатели | До вакцинотерапии | После вакцинотерапии |
| Длительность ремиссии | 2 месяца | 6 месяцев у 36-ти (59,0 %) пациентов |
| Частота рецидива | 5–10 раз в год | 2–3 раза в год |
| Длительность рецидива | 3–8 дней | 2–3 дня |
Представляют интерес результаты исследования с использованием вакцины Витагерпавак, проведенные проф. А.А. Каспарова и соавт. (НИИ глазных болезней РАМН), с участием больных офтальмогерпесом, обусловленном вирусом простого герпеса. Из 114 пациентов офтальмогерпесом с часто рецидивирующими формами, рецидивы заболевания полностью прекратились у 71 больного (63 %), их частота стала достоверно реже у 32 (27 %) и не изменилась только у 11 чел. (10 %). Анализ результатов выявил снижение частоты рецидивов в 5 раз и уменьшение длительности рецидивов в 3,2 раза в расчете на 1 больного, страдающего герпетическими кератитами, кератоиридоциклитами и иридоциклитами. При исследовании крови больных герпесом методами ПЦР и МФА было выявлено, что применение инактивированной вакцины сопровождалось устранением вирусемии.
Кратко о вакцине Витагерпавак:
Состав:
— Препарат представляет собой лиофилизат для приготовления раствора для внутрикожного введения — Содержит специфические антигены ВПГ I и ВПГ II, выращенного на перевиваемой линии клеток VERO, допустимых ВОЗ в качестве субстрата для производства вакцин
Показания:
Профилактика рецидивов герпетической инфекции, в том числе: — Подготовка женщин, имеющих в анамнезе рецидивы хронической рецидивирующей герпетической инфекции (ХРГИ), к зачатию и вынашиванию — Профилактика рецидивов ХРГИ у людей, регулярно подвергающихся воздействию провоцирующих факторов.
Вакцинация проводится в лечебных учреждениях под контролем врача
- Вакцина применяется в стадии ремиссии через 7-10 дней после полного исчезновения клинических проявлений
- Курс вакцинации состоит из 5-и инъекций с интервалом в 7-10 дней
- При осложненной герпетической инфекции 2-ю и следующие инъекции проводят с интервалом в 10-15 дней
Где пройти вакцинацию Получить консультацию
Подробную информацию о вакцине Витагерпавак и ее использовании можно получить из Методических рекомендаций МЗ3.3.1.0002-10 «Иммунизация вакциной «Витагерпавак» (герпетическая культуральная инактивированная сухая) для профилактики рецидивов инфекции, обусловленной вирусами простого герпеса 1 и 2 типов», утвержденных Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека Главным государственным санитарным врачом РФ Онищенко Г.Г. Данные рекомендации вступили в силу в 2010 г.
*автор материала — Алимбарова Л.М. доцент, к.м.н.
Расшифровка анализов на антитела к вирусу простого герпеса 1 и2 типа
• IgG бывает повышен при хронической герпетической инфекции. Если антитела к герпесу IgG повышаются более чем на 30% при повторном исследовании через временной интервал в 10 дней, можно думать об активации инфекции. Если титр антител IgG к вирусу герпеса при повторных исследованиях снижается – это свидетельствует об успешности лечения и «угасании» инфекции.
Повышенные антитела к герпесу класса IgG могут указывать на внутриутробную инфекцию или вероятность её развития. Если исследование было впервые выполнено во время беременности, то судить по нему о вероятности не стоит, пока не будут проведены повторные исследования. Если же антитела IgG к вирусу простого герпеса 2 и 1 типов обнаруживались в крови и до беременности, то вероятность внутриутробной инфекции мала.
• IgA появляется в крови спустя 14 и более дней после инфицирования вирусом герпеса и не имеет решающего значения в диагностике.
• Класс IgM – первые антитела, которые появляются после инфицирования вирусом простого герпеса 2 и 1 типов в течение двух недель. Положительный результат анализа заставляет думать об острой герпетической инфекции или об активации хронической. В последнем случае IgM не всегда появляется в сыворотке крови, здесь большее значение имеет концентрация антител к герпесу класса IgG.
Отрицательный результат анализа может указывать на отсутствие инфицирования. Однако такой же результат теста бывает в первые дни заражения герпесом или при хронической неактивной инфекции.
Вирус простого герпеса, симптомы
Особенности местной клинической симптоматики в определенной степени зависят от локализации герпетических высыпаний. Вирус простого герпеса может поражать любой участок кожи и слизистых оболочек: на губах (herpes labialis), крыльях носа (herpes nasalis), коже лица (herpes facialis), половых органах (herpes genitalis), ягодицах (herpes glutaealis), на слизистой оболочке полости рта (herpes buccalis), глотки (herpes pharyngealis), конъюнктивы (herpes conjunctivalis), уретры (herpes urethralis) и др. Типичной локализацией простого герпеса является кожа лица: окружность рта, особенно углы, красная кайма губ (herpes labialis), крылья носа (herpes nasalis); несколько реже поражаются кожа щек, ушных раковин, лба, век. Нередко наблюдаются высыпания элементов на коже гениталий, ягодиц, бедер, поясницы, пальцев рук; возможна и другая локализация.
В течение заболевания выделяют 4 периода:
- продромальный,
- катаральный,
- период высыпаний,
- период регресса.
Продромальный период – предшественник сыпи. За 1-2 дня до появления эритемы и пузырьков обычно отмечаются субъективные ощущения в виде болей, жжения, зуда, покалывания, чувства дискомфорта на тех же участках кожи, где в дальнейшем появятся высыпания. В этот период вирусы размножаются в клетках-мишенях. Часто он проходит бессимптомно.
Катаральный период – предшественник местных проявлений. В первые дни болезни, особенно при первичном поражении, местным проявлениям предшествуют признаки общей интоксикации: повышение температуры тела, озноб, недомогание, мышечные, суставные и головные боли. В этот период вирус простого герпеса выходит в межклеточное пространство, распространяется по кровеносной и лимфатической системам. Формируется отечная эритема. Иногда признаки общей интоксикации появляются одновременно с появлением высыпаний.
Период высыпаний — типичная клиническая картина заболевания характеризуется появлением отечной эритемы различной степени интенсивности на фоне которой быстро появляются сгруппированные пузырьки (везикулы) диаметром от 1 до 3–4 мм с напряженной покрышкой и серозным прозрачным содержимым. Сгруппированные пузырьки, заполненные прозрачной жидкостью, на фоне отечной эритемы — главный признак герпетической инфекции.
Высыпания пузырьков при простом герпесе могут появиться на слизистых оболочках и кожи в области красной каймы губ, рта, верхнем небе, деснах, миндалинах, носоглотки, щек, лба, ушных раковин, глаз, гениталий, ягодиц, бедер, поясницы и др. Количество таких везикул значительно варьирует – от единичных элементов до нескольких десятков. Изредка сливаясь, они образуют плоские, напряженные, многокамерные пузыри.
Появление сыпи означает, что вирус поражает клетки слизистых оболочек и кожи. Чем активнее размножается вирус, тем больше площадь поражения.
Период регресса — через несколько дней содержимое пузырьков мутнеет, они вскрываются и образуются эрозии с мелкофестончатыми очертаниями. Через 3–5 дней на месте спавшихся пузырьков и эрозий образуются медово-желтые рыхлые корочки, после отпадения которых происходит эпителизация. При обычном течении герпеса процесс продолжается 1,5–2 недели, однако изредка удлиняется до месяца.
Острый период герпетической инфекции длится от 8 до 22 дней. Через неделю начинает спадать острота клинических проявлений. После первичного инфицирования вирус остается в организме, накапливаясь в спинальных и черепно-мозговых ганглиях нервной системы, а иммунитет вырабатывает к нему антитела. Под воздействием провоцирующих факторов скрытая инфекция может в любой момент активизироваться и перейти в обострение.
Выделяют 2 стадии инфекции:
- Активная стадия инфекции:
продуктивная вирусная инфекция, реализация генетической информации завершается образованием вирусного потомства, дочерних вирусных частиц. Активная инфекция может протекать: - с клиническими проявлениями (рецидив),
бессимптомно.
— абортивная вирусная инфекция, когда нет образования новых дочерних частиц вируса.
Вирус простого герпеса у женщин
, как правило, поражает вход во влагалище, устье мочеиспускательного канала или половые губы, но может поражать экстрагенитальные области, такие как область промежности и ануса, бедер, ягодиц, причем у 70-90% женщин диагностируется цервицит. В осложненных случаях вирус распространяется на матку, маточные трубы и яичники. Вирус простого герпеса, симптомы у женщин включают высыпания в виде пузырьков, признаки воспаления, наличие выделений из влагалища, увеличенных паховых лимфоузлов, зуда при мочеиспускании, боли в области поясницы, промежности и малого таза.
Вирус простого герпеса у мужчин
преимущественно поражает область урогенитальных органов (головку полового члена, крайнюю плоть, уретру), промежности, лобка, мошонки. Особенностью поражений, обусловленных вирусом простого герпеса, у мужчин является многоочаговость. В патологический процесс нередко вовлекается нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки, что может происходить вторично, вслед за возникновением высыпаний на наружных гениталиях, а может протекать, как изолированное поражение.
Простой герпес у мужчин, помимо сыпи, проявляется увеличенными паховыми лимфоузлами, болями в пояснице, жжением в паху, онемением в области таза после долгого сидения, сна. Осложнениями инфекции могут быть герпетический простатит, уретрит, проктит. Так как, вирус простого герпеса является агентом, нарушающим сперматогенез и обладающим способностью инфицировать сперматозоиды, то у мужчин инфицирование данным вирусом может быть причиной бесплодия.
Определение ДНК вируса простого герпеса 1 и 2 типов
Исследование проводится с помощью высокочувствительной методики ПЦР (полимеразная цепная реакция). ДНК вируса определяют при исследовании соскоба из уретры, забора утренней порции мочи или спинномозговой жидкости. Если в результате анализа были обнаружены фрагменты ДНК вируса простого герпеса 2 или 1 типа – это говорит о наличии герпетической инфекции. Если вирусная ДНК не обнаружена, значит, она отсутствует во взятом образце, либо всё-таки находится там в концентрации ниже границы чувствительности теста.
В Lab4U с помощью лабораторных методов можно точно установить наличие вируса простого герпеса 2 и 1 типов, а также составить впечатление о течении инфекционного процесса и возможных осложнениях. Всё это даёт врачу ценную информацию, которая помогает в диагностике и выборе схемы лечения.
Использованная литература
- Простой герпес (ПГ) у взрослых. Клинические рекомендации, 2016. — 31 с.
- Зубрицкий, М.Г., Недзьведь, М.К., Силяева, Н.Ф. и др. Герпетическая инфекция: Этиология, патогенез, клиника и диагностика. Журнал ГрГМУ, 2009. — № 3(27).
- Lima, L., Silva, A., Schmidt-Chanasit, J. et al. Diagnosis of human herpes virus 1 and 2 (HHV-1 and HHV-2): use of a synthetic standard curve for absolute quantification by real time polymerase chain reaction. Mem Inst Oswaldo Cruz., 2022. — Vol. 112(3). — P. 220-223.
Посев на культуре клеток (ВПГ, ЦМВ)
Посев на культуре клеток (ВПГ, ЦМВ)
— не только выявляет вирус, но и даёт информацию о его активности (агрессивности). Анализ результатов посева на фоне лечения, позволяет делать заключение об эффективности проводимой терапии.
Вирус простого герпеса (ВПГ)
, или герпес, бывает двух видов: вирус простого герпеса первого типа (ВПГ-1) и вирус простого герпеса второго типа (ВПГ-2). Обе формы вируса — высококонтагиозны.
Основной путь передачи герпеса: воздушно-капельный, контактный, половой, внутриутробный, гемотрансфузионный, при пересадке органов. Первичная герпевирусная инфекция и реактивация инфекции (в гораздо меньшей степени) в период беременности могут вызывать патологию беременности или внутриутробное инфицирование плода. Причиной внутриутробного инфицирования плода чаще бывает ВПГ-2, но не исключено заражение и ВПГ-1. Кроме того, роженицы могут передать вирус новорождённому при родах, что может вызвать неонатальный герпес — редкое заболевание с летальным исходом.
ВПГ-1 (Herpes Simplex virus I)
— передаётся через оральный контакт и зачастую вызывает «простуду» на губах (оролабиальный герпес).
К типичным симптомам ВПГ-1 относят:
- высыпание на губах и слизистой оболочке рта группы скученных мелких пузырьков (везикул), наполненных прозрачным содержимым;
- воспалённость, отёчность кожи и слизистой в области высыпаний.
ВПГ-1 также может вызвать генитальную форму заболевания. Заболевание губ, вызванное вирусом I типа, постепенно может перейти и на другие слизистые, в том числе, и на половые органы. Заражение может произойти в результате непосредственного контакта с инфицированными половыми органами при половом сношении, при трении половых органов друг о друга, при орально-генитальном контакте, анальном половом акте или орально-анальном контакте. И даже от больного полового партнёра, у которого внешние признаки болезни пока отсутствуют.
ВПГ-2
— относится к числу инфекций, передаваемых половым путем, которые могут вызвать генитальный герпес.
Распространяется, главным образом, половым путём при кожном контакте.
Вирус генитального герпеса Herpes simplex 2 типа поражает, преимущественно, покровные ткани (эпителий) шейки матки у женщин и полового члена у мужчин, вызывая боль, зуд, появление прозрачных пузырьков (везикул) на месте которых образуются эрозии/язвочки. Однако при оральных контактах возможно поражение покровной ткани губ и ротовой полости.
HSV и беременность
У беременных: вирус может проникнуть через плаценту в плод и вызвать у него врождённые дефекты. Герпес может вызвать также самопроизвольный аборт или преждевременные роды. Но особенно вероятна опасность заражения плода в процессе родов, при прохождении через шейку матки и влагалище при первичной или рецидивирующей генитальной инфекции у матери. Такое заражение на 50% повышает смертность новорождённых или развитие у них тяжёлых повреждений головного мозга или глаз. При этом определённый риск инфицирования плода существует даже в тех случаях, когда у матери ко времени родов отсутствуют какие-либо симптомы генитального герпеса. Ребёнок может заразиться и после рождения, если у матери или у отца имеются поражения, во рту, или получить вирус с материнским молоком.
Цитомегаловирус (или ЦМВ)
— это разновидность из группы герпесвирусов (Herpesvirus), относящаяся к роду Cytomegalovirus подсемейства 3-herpesviridae. Встречается везде. Статистика частоты встречаемости очень вариативна — вероятно, из-за того, что у значительной массы носителей вируса заболевание протекает бессимптомно. Способов полного излечения от герпеса пока нет, т.е. заражённый человек остается носителем возбудителя на всю жизнь.
ЦМВ
— это инфекция, сходная с герпесом или ветрянкой, только с гораздо более серьёзными и неожиданными последствиями — от повреждения внутренних органов до необратимых изменений ЦНС. Определить данное заболевание на ранних стадиях проблематично, его точный инкубационный период пока неизвестен. Проявления инфекции могут быть приняты за воспаление органов мочеполовой системы, обычные недомогания типа ОРВИ (острая респираторная вирусная инфекция) и прочие обычные болезни. Весьма часто ЦМВ приводит к возникновению многочисленных воспалений сразу в нескольких внутренних органах.
При беременности вирус не всегда передаётся от больной матери к ребёнку. Но если инфицирование ЦМВ произошло в период беременности или болезнь усилилась, то вероятность передачи заболевания плоду значительно возрастает.
Цитомегаловирусная инфекция передаётся половым путем, через слюну, материнское молоко, при беременности (от матери к ребёнку), через общую мочалку, полотенце, посуду и т.д.
Наиболее часто цитомегаловирусная инфекция проявляется как острая респираторно-вирусная инфекция. От больных поступают жалобы на общее недомогание, насморк, быструю утомляемость. Происходит увеличение и воспаление слюнных желёз, сопровождающееся беловатым налётом на языке и дёснах, а так же обильным выделением слюны.
При генерализованной форме ЦМВ-инфекции, наблюдается поражение паренхиматозных (внутренних) органов. Воспаляются почки, поджелудочная железа, печёночная ткань, селезёнка, надпочечники. Это сопровождается «беспричинными», на первый взгляд, бронхитами и пневмониями, которые плохо поддаются лечению антибиотиками. У больных снижается иммунный статус, в периферической крови становится меньше тромбоцитов. Довольно часто наблюдаются поражения стенок кишечника, периферических нервов, сосудов глаз и головного мозга. Увеличиваются подчелюстные и околоушные слюнные железы, воспаляются суставы. Могут появиться высыпания на коже.
У женщин и мужчин поражение мочеполовой системы даёт симптомы хронического не специфического воспаления. В этом случае, если не обнаружена вирусная природа патологии, лечение заболевания при помощи антибиотиков будет малоэффективно.
Самые серьёзные и опасные осложнения цитомегаловируса — это патология беременности, плода и новорождённого. Если произошло инфицирование плода во время беременности, то риск развития этой патологии будет максимальным. Однако, не стоит забывать, что проблемы могут возникнуть так же у беременных при активации латентной ЦМВ-ифекции, когда вирус попадает в кровь, впоследствии заражая плод. Согласно статистике, ЦМВ является наиболее частой причиной не вынашивания беременности. Внутриутробная цитомегаловирусная инфекция является причиной поражений центральной нервной системы (тугоухость и отставание в умственном развитии). В 20–30% случаев заканчивается смертью ребёнка.
Симптомы герпеса у разных людей могут значительно отличаться. Если у Вас наблюдаются признаки инфекции, рекомендуем Вам пройти исследование «Посев на культуре клеток (ВПГ, ЦМВ)» для выявления герпесвируса на протяжении 48 часов с момента их возникновения.
Преимущества посева на культуре клеток
Главным преимуществом посева на культуре клеток является высокая точность исследования в случае положительного результата. Кроме того, по культуре клеток можно определять, вирусом герпеса какого типа — первого, второго или ЦМВ, была вызвана инфекция. Если результат лабораторной диагностики на культуре клеток окажется у вас положительным, можете быть уверенным, что у вас вирус герпеса.
Основным недостатком посева на культуре клеток является высокий процент ложноотрицательных результатов. Поскольку для посева вирус должен находиться в активном состоянии, если герпетический пузырёк или язвочка маленького размера или уже начинает заживать, то для нормального исследования количества вируса может быть недостаточно. При проведении диагностики позднее, чем через 48 часов после появления симптомов, высока угроза ложноотрицательного результата. Посев вируса на культуре клеток бывает еще менее достоверным при диагностике во время рецидивов (положительные результаты получают лишь в 30% случаев повторных вспышек герпеса).
Подготовка
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи. Кровь берется в пробирку с ЭДТА.
Сбор мочи
Накануне сдачи анализа не рекомендуется употреблять в пищу овощи и фрукты, которые могут изменить цвет мочи (свёкла, морковь, клюква и т.п.), принимать диуретики.
Перед сбором мочи необходимо провести тщательный гигиенический туалет внешних половых органов. Собирают строго утреннюю порцию мочи, выделенную сразу же после сна. Женщинам не рекомендуется сдавать анализ мочи во время менструации; во избежание попадания в мочу выделений из влагалища, рекомендуется ввести во влагалище тампон.
За сутки до сдачи исключить приём алкоголя и половой акт.
Материал собирается в стерильный пластиковый контейнер. Собирается средняя порция утренней мочи. При первом утреннем мочеиспускании небольшое количество мочи (первые 3–5 сек) выпустить в унитаз, а затем, не прерывая мочеиспускания, собрать среднюю порцию мочи в чистую ёмкость. Продолжить мочеиспускание в унитаз. Ёмкость закрыть, промаркировать.
Нужно постараться максимально сократить срок доставки материала в лабораторию. Длительное хранение приводит к размножению бактерий.
Доставить контейнер с мочой в медицинский офис необходимо как можно скорее с момента взятия биоматериала. Моча в стерильном пластиковом контейнере для посева стабильна не более 2 часов при температуре 18–20°С, не более 6 часов при температуре хранения 4–8°С.
Подготовка ко взятию слюны:
- желательно собирать утром;
- зубы не чистить, не есть как минимум 4 часа;
- слюна собирается в стерильный контейнер.
Мазок из урогенитального тракта женщины
Сдача мазка не допускается в дни менструации. За трое суток до взятия необходимо отказаться от применения вагинальных свечей, тампонов, спермицидов, за сутки исключить половые контакты. Нельзя спринцеваться накануне проведения обследования. После УЗИ-исследования с применением вагинального датчика, кольпоскопии, биопсии должно пройти не менее 48 часов.
Мазок из урогенитального тракта мужчины
За 1–2 суток до взятия мазка, необходимо исключить половые контакты. Нельзя мочиться в течение 1,5–2 часов до процедуры.
Интерпретация результатов
Результат исследования выдаётся в процентах. В норме данные вирусы на культуре клеток не обнаруживаются.
Интерпретация результатов должна проводиться лечащим врачом.