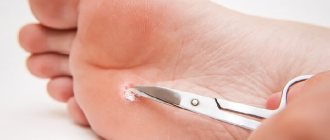
Шипига — это заболевание кожи, которое поражает разные участки кожи. Наиболее часто шипига локализуется на стопе ног, напоминая собой нарост, в виде мозоли. Отличается пористостью и неоднородной структурой. Именно поэтому шипигу еще называют подошвенной бородавкой.
Характерным свойством шипиги является прорастание новообразования в глубокие слои кожи, поэтому она практически не поддается лечению консервативными методами. Избавиться от проблемы можно только удалив бородавку.
Эффективность удаления шипицы лазером и вероятность рецидива
Доброкачественные образования, вызванные штаммами ВПЧ, приносят дискомфорт, боль при ходьбе. Справиться с проблемой поможет лазерное удаление. Преимущества процедуры:
- Для устранения нароста достаточно одного сеанса.
- Возможность убрать несколько бородавок за раз.
- Отсутствие крови за счет прижигания сосудов.
- Шанс контролировать глубину, площадь воздействия лазера.
- Минимальное влияние на здоровую кожу вокруг шипицы.
- Низкая вероятность развития осложнений после удаления.
- Скорость регенерации.
- Безболезненность за счет местной анестезии.
- Применяется для любой возрастной группы.
- Не оставляет рубцовых изменений эпидермиса.
Лазерное удаление шипиц считается надежным способом. Недостаток – отсутствие гарантии возникновения рецидивов. Если зараженные вирусом клетки сохранятся, заболевание способно появиться повторно. При правильном проведении операции риск возвращения недуга минимален.
Болезненна ли процедура
Процедура удаления шипицы лазером безболезненна. Проводится под местной анестезией, которая блокирует нервные окончания. Болевые ощущения во время операции сведены до минимума.
Хотя сам укол для людей с низким болевым порогом может быть болезненным. Рекомендуют брать инсулиновый шприц с тонкой иглой.
Боль может возникнуть после окончания действия анестетика, после проведения операции.
Перед процедурой кожу можно распарить или наложить пластырь Салипод. Такие дополнительные манипуляции позволят удалить с первого раза бородавку.
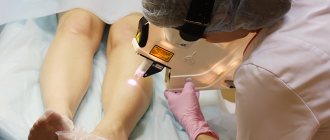
Поэтапная процедура удаления образования
Алгоритм простой:
- Осматривают подошвы, определяют площадь, глубину распространения шипицы.
- Обезболивают участок кожи, обрабатывают антисептическими средствами – Хлоргексидином, Бетадином.
- Расфокусированным лазером очерчивают недуг, от периферии к центру выжигают формирование.
- Постепенно продвигаются глубже, пока не ликвидируют корень шипицы.
- Очищают дно раны, края, удаляют наслоения ороговевшего эпителия вокруг.
- Повторно проходят антисептиком, закрывают асептической марлевой повязкой.
Удалить шипицу лазером можно за 15-20 минут. Часто применяют прибор на углекислом газе. Излучение от него человеческим глазом не воспринимается. Для удобства наведения на желаемую область наносят гелий-неоновую смесь. Энергия потока поглощается водой внутри, снаружи клеток. От быстрого нагревания до 394 °С жидкость испаряется, разрушая ячейки. Ожог коагулирует сосуды, что предотвращает открытие капиллярного кровотечения.
Если наросты расположены на обеих подошвах, их оперируют поочередно.
Лазер обеспечивает бактерицидное действие. Благодаря послойному снятию патологически измененных клеток удается контролировать глубину удаления шипицы. Это позволяет избежать повреждения здоровых тканей, рубцевания. Опасность представляют старые наросты с глубоким корнем: может открыться кровотечение. Поверхностные образования извлекаются проще.
Больно ли удалять шипицу лазером
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Действие прибора на кожу травмирующее: происходит нагревание ткани. Применение местных анестетиков устраняет дискомфорт. Для обезболивания используют новокаин, лидокаин. Их вводят шприцами с иглой маленького диаметра.
Анестетик используют внутрикожно. Обкалывают вокруг шипицы, делают инъекцию на глубину выжигания. Через 5-10 минут проверяют чувствительность. При отсутствии дискомфорта приступают к удалению. Если во время процедуры лазером возникают болезненные ощущения, допускается дополнительное введение препарата.
Причины появления подошвенных бородавок
Бородавки на подошвах появляются из-за заражения вирусом папилломы человека. Болезнь передается через раны и царапины на коже или половым путем. Для заражения достаточно непосредственного контакта с человеком или его предметами личной гигиены. Иногда болезнь проникает через незаметные микротрещины на коже. Из-за этого заразиться вирусом можно и в общественном душе. Подошвенный тип чаще всего встречаются у подростков 12-16 лет и пожилых людей.
Наросты образуются на ступнях, чаще всего на подошвах, и выглядят как плоские шероховатые образования. Подошвенные бородавки могут возникать единично или группами. От трения с обувью образования растут внутрь, вызывая болезненные ощущения. Иногда наросты срастаются – так образуется мозаичная бородавка.
Подошвенные бородавки требуют тщательной гигиены стоп. Влажная среда способствует росту новообразований. Если не вытирать ноги насухо после душа или несвоевременно менять носки и обувь, новых наростов станет больше, а старые увеличатся в размере. Из-за отсутствия лечения проблема усугубляется, поэтому при первых симптомах рекомендовано удаление.
Возникновение наростов на подошвах может быть связано с нарушением работы иммунной системы. Об этом говорят быстрый рост и множественное появление новообразований при правильном уходе или после удаления. В таком случае требуется дополнительное обследование пациента.
Уход за раной после процедуры и когда кожа восстановится
После удаления остается рана, требующая ухода. Если соблюдать правила, осложнения, повторное развитие шипицы не происходит.
| Обработка антисептиками | Два раза в сутки кожу очищают Хлоргексидином, перекисью, рану закрывают стерильной марлевой повязкой. Летом ноги часто потеют, антисептические меры после лазерного воздействия применяют чаще. Нельзя допускать перегревания поверхностей. |
| Избегать инфицирования | Обеспечивают покой нижней конечности, на которой располагалась шипица, уменьшают нагрузку на ступни. Длительное трение в области удаления доброкачественного элемента способствует проникновению инфекции, развитию воспаления. Тесную обувь после лазерной процедуры лучше не носить. Типичной локализацией шипицы являются пятки, область пальцев, стопа. На участки ноги приходится упор при ходьбе. От пробежек, длительных пеших прогулок необходимо отказаться до заживления раны. Нельзя посещать бани, бассейны, пляжи, водоемы летом после удаления образования лазером. |
| Отказ от косметических средств и процедур | Применение кремов, пилинга в зоне выжженной шипицы нужно ограничить до восстановления кожи. |
| Стимуляция регенерации клеток после очистки от шипицы | В зоне удаленного недуга вследствие манипуляций лазером формируется струп. Применяют средства, способствующие восстановлению эпидермиса: Цинковую, Салициловую мази, Солкосерил, Метилурацил, Левомеколь, Пантенол. |
| Запрещается удаление корочки | Самостоятельное снятие корочки может вызвать капиллярное кровотечение, замедление регенерации, формирование рубца. Может привести к появлению гиперпигментированных участков кожи, повышает риск инфицирования. Струп – биологическая повязка, предохраняющая ткани от вторичного заражения шипицей после лазера. |
Причина развития осложнений – в неправильном уходе за раневой поверхностью. К нежелательным последствиям после удаления относят образование рубца, пигментных пятен, нагноение.
При воспалении возникают боль, покраснение, отек, локальное повышение температуры. Если заподозрили развитие гнойного процесса после операции лазером, обратитесь за консультацией к врачу.
Восстановление составляет 4-6 недель. Корочка на месте расположения шипицы отпадает самостоятельно. Уход и общее состояние организма влияет на время полного восстановления.
Противопоказания к методу
Удалять подошвенную бородавку лазером запрещается:
- беременным;
- кормящим матерям;
- гипертоникам;
- при ОРЗ;
- при аллергических реакциях;
- людям с онкологическими заболеваниями. Воздействие лазера может спровоцировать осложнения;
- в менструальный период делать лазерную операцию не рекомендуется, нарушен гормональный фон и высок риск осложнений.
В профилактических целях нужно правильно ухаживать за ступнями. В местах общественного пользования нужно носить свою обувь.
Регулярно ухаживать за подошвой ног (педикюр с пилингом), наносить питательный крем на стопы во избежание сухости и трещин на стопах. Уход за ногами должен быть систематическим. Для предотвращения потливости ног нужно выбирать обувь из натуральных материалов.
Последствия от несвоевременного лечения могут привести к перерождению вируса в злокачественное образование.
Статья проверена редакцией
В каких случаях метод не рекомендуется
Удаление при помощи лазера не советуют при:
| Онкологии | Если во время предварительного осмотра возникают сомнения по поводу шипицы. |
| Сахарном диабете | При заболевании нарушаются процессы микроциркуляции, регенерации тканей. Это замедляет восстановление раны от лазера после удаления. Велика вероятность формирования трофической язвы, вторичного инфицирования. |
| Беременности | Методы извлечения нароста лазером женщинам в положении не рекомендуются. Вынашивание ребенка не считается абсолютным противопоказанием. Если шипица беспокоит, процедуру можно провести. Если она не мешает, торопиться не стоит. После родов возможно самостоятельное излечение без удаления благодаря повышению иммунитета. |
| Воспалительных процессах | Воспалительная реакция на ступнях считается противопоказанием для лазерной операции. Необходимо устранить фурункул, после – шипицу. |
| Острых инфекциях или обострении хронической болезни | Вмешательство, процесс хирургического удаления нежелательны для организма. Недуг заберет силы для борьбы с инфекцией. Заживление ран – энергоемкий процесс. |
Избавиться от болезненных симптомов, неприятных ощущений при ходьбе можно, удалив мешающие движениям шипицы. Косметический дефект небольшого размера устраняют с помощью лазера. Процедура имеет преимущества – безопасна для здоровья, не вызывает кровотечения, дискомфорта, рецидивов.
Статья прошла проверку редакцией сайта
Виды мозолей
В соответствии с международной медицинской классификацией все известные науке мозоли (clavus) подразделяются на 9 видов:
- Твердые – Clavus Durus.
- Мягкие – Cl. Mollis.
- С шипом – Cl. Spina.
- Сосудистые – Cl. Vascularis.
- Нейрососудитстые – Cl. Eurovascularis.
- Папиллярные – Cl. Papillaris.
- Нейрофиброзные – Cl. Neurofibrosus.
- Подногтевые – Cl. Subunguales.
- Просяные – Cl. Miliaris.
Твердая (сухая) мозоль (CD)
Твердая или, как её еще называют, сухая мозоль, во врачебной практике встречается чаще всего. Это возвышающийся над здоровой поверхностью округлый участок омертвевшей кожи, под которым располагается полупрозрачный стекловидный конус. Типичное место локализации – тыльная сторона фаланг, средние и конечные суставы. Из-за высокой твердости корня сухая мозоль на пальце ноги при нажатии сверху вызывает болезненность. В большинстве случаев не вызывает проблем при удалении.
Мягкая (CM)
Мягкая мозоль между пальцами ног (присущее ей место локализации) из-за повышенной влажности постоянно размягчается и все время сохраняет плоскую форму.
Мозоль с шипом (CS)
Имеет вид четко отграниченного нароста с белым краем и прозрачным ядром в виде стержня длиной до 4 мм. В медицинской терминологии называется «стержневая кератома», в народе – «куриная желка». Чаще всего формируется на мизинце. Её ликвидация требует определенных временных затрат и высокого профессионализма подолога.
Сосудистая (CV)
Характерная черта – васкуляризация (формирование под роговым слоем новых кровеносных сосудов). Подобные образования возникают в местах чрезмерных нагрузок. После снятия омозолелости на поверхности остаются черные или красные точки (кончики капилляров).
Нейрососудистая (CEv)
Формирование высокочувствительного кожного нароста, пронизанного кровеносными сосудами и нервными окончаниями, является следствием существенных изменений в дерме. Зачастую его вершина располагается непосредственно под слоем ороговевших клеток, а «тело» протягивается глубоко вовнутрь. Из-за выраженной болезненности удаление мозолей на стопе, в области суставных сочленений и на кончиках пальцев сопряжено с существенными трудностями.
Папиллярная мозоль (CP)
На первый взгляд практически идентична твердой. Однако в данном случае наблюдаются увеличенные дермальные сосочки и более четкие белесые контуры. Специалисты, выполняющие удаление мозолей на ногах, обращают внимание, что ядра папиллярных кожных наростов как бы «склеиваются» с дермой.
Нейрофиброзная (CNf)
Типичное место локализации – подошва (преимущественно плюсневая часть). Чаще всего она поражает достаточно обширные площади в местах наибольшей нагрузки. Удаление огрубевшей кожи с придающими ей характерную округлость сосочками дермы проходит гораздо легче, чем ликвидация стержневых омозолелостей.
Подногтевая (CSb)
Располагается под свободным краем ногтевой пластины, вызывает выраженную болезненность и нередко приводит к кровоизлияниям в области ногтевого ложа. Чтобы удалить такое образование, требуется предварительное иссечение покрывающей её части ногтя.
Просяная (CM)
Является следствием расстройства обмена веществ и нарушения процесса кератинизации (отмирания клеток и отложения белка-кератина). «Излюбленные» места локализации точечных ороговений – малонатираемые внутренние поверхности стоп.
Натоптыши
Натоптыши – уплотнения на подошве, представленые в виде больших участков огрубевшей кожи, образующихся в области наибольшей нагрузки (чаще на подушечке и у основания пальцев). Имеют желтоватое или сероватое окрашивание, достаточно жёсткие на ощупь и менее чувствительны, чем окружающие ткани. В отдельных случаях могут иметь стержень (корень), вросший на несколько миллиметров вглубь тела.
Удаление мозолей и натоптышей
Кожные омозолелости не несут угрозы для здоровья и жизни человека. Однако они не только портят внешний вид, но и могут причинять серьезные неудобства при ходьбе. В таких ситуациях самым оптимальным решением является обращение к подологу, который, с учетом состояния стопы, назначит безопасное и эффективное лечение натоптышей и локальных наростов.
В Клинике Подологии используется 3 основных способа коррекции:
- консервативный (ношение индивидуальных стелек и ортозов, изготовленных с учетом веса, роста пациента, особенностей строения стопы и уровня нагрузки);
- механическое удаление (с применением ручных или профессиональных аппаратных инструментов);
- лазерная обработка инновационным аппаратом PinPointe FootLaser.
При выборе инструментария для обработки обязательно уточняется характер кожного нароста. Так, удаление сухих омозолелостей, ввиду отсутствия нервных окончаний и сосудов, является бескровной и безболезненной процедурой. Однако даже незначительное повреждение близко расположенных капилляров может стать причиной кровотечения. Поэтому при проведении операции следует четко определять границу между эпидермисом и дермой, а для этого нужен профессиональный опыт.
Удаление стержневой мозоли в Клинике Подологии проводится в несколько этапов. В начале при помощи фрезерных или режущих инструментов аккуратно, без повреждения близлежащих тканей, удаляется стержень мозоли, патологический гиперкератоз, а затем закладываются лекарственные препараты. В процессе работы для более деликатной обработки могут использоваться кератолитики с целью размягчения рогового слоя. Ликвидация кожных уплотнений или удаление сухих мозолей со стержнем на пальцах ног завершается тщательной шлифовкой кожи, восстановлением кожного рисунка.
Заключительным этапом является применение специальных подологических средств с противовоспалительными компонентами (Akileine, Suda, Peclavus, Gehwol). В некоторых случаях необходима локальная фотодизенфекция ран системой PACT. Дополнительно могут накладываться разгрузочные повязки.
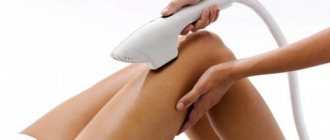
Лечение мозолей и натоптышей микроимпульсным лазером PinPointe FootLaser
В Клинике Подологии удаляют все виды мозолей и натоптышей. Существенно ускорить лечение данной патологии можно при помощи лазерной системы PinPointe FootLaser. Такая обработка является частью комплексного лечения. Аппарат генерирует пучки лучей, которые прогревают ткани до 79-80℃. Процедура оказывает физиотерапевтический эффект в виде: улучшения микроциркуляции, ускорении регенерации, налаживании процессов кератинизации. Проникающая в ткани волна имеет длину 6-7 мм. Луч совершенно не вызывает травмирование кожного покрова и мягких тканей. Процедура не вызывает болевых ощущений, проводится без применения местной анестезии в течение 5-10 минут.
И главный плюс лазерного лечения мозолей заключается в том, что отпадает необходимость в перевязках, обработках травмированного участка кожи и дополнительных посещениях врача!
Современные методы подологической коррекции позволяют достичь положительного эффекта даже при самых проблемных и запущенных ситуациях. Вы можете в этом убедиться сами, ознакомившись с фотографиями работ наших подологов и прочитав реальные отзывы, оставленные пациентами клиники.
Если вас беспокоит состояние ваших стоп, обращайтесь в Клинику Подологии, врачи бережно и профессионально решат любые подологические проблемы и возвратят комфорт и красоту вашим ногам!