- Опубликовал(а): Лайма Янсонс
Все причины и факторы появления красных пятен на носу можно разделить на две группы — местные и общие.
К первой группе относятся явления, провоцирующие прилив крови к лицу, шелушение, высыхание кожи, ее раздражение или переохлаждение.
Общие причины нужно искать внутри, они лишь проявляются на лице, а корень проблемы лежит гораздо глубже. Так как кожа является индикатором внутренних процессов, по расположению красных пятен можно рассказать, в каком органе происходит нарушение.
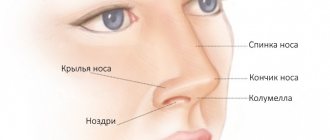
Красные пятнышка на кончике носа появляются достаточно часто и могут быть одиночными или множественными, проявляться на других участках лица.
Симптомы розацеа
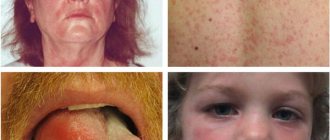
Клинические проявления заболевания отличаются в зависимости от его формы. Но в большинстве случаев розацеа сопровождается следующими симптомами:
- Эритема. Покраснение кожи в центральной части лица. Изначально носит эпизодический характер, но со временем частота возникновения увеличивается. Оттенок может варьироваться от ярко-розового до синеватого.
- Повышенная сухость кожи, чрезмерная чувствительность к прикосновениям. В некоторых случаях возникает умеренная болезненность или ощущение покалывания.
- Телеангиэктазии. Так называемые сосудистые звездочки. Представляют собой расширенные капиллярные сосуды, которые имеют вид небольших пятен и сеточек розового или красного цвета. Чаще всего расположены вокруг крыльев носа.
- Папулы. Плотные кожные узелки, которые слегка возвышаются над окружающей кожей. Цвет телесный или бледно-розовый. При большом количестве могут сливаться в одну общую бугристую поверхность.
- Пустулы. Небольшие пузырьки, наполненные прозрачной или слегка мутной жидкостью. Образуются на месте папул.
- Структурные изменения кожи. Изначально возникает отек пораженных участков, который впоследствии может сочетаться с гиперплазией (утолщением) кожи. В некоторых случаях образуются большие структурные образования, искажающие черты лица.
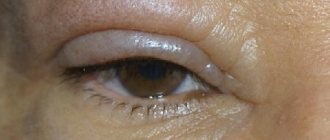
- Поражения глаз. Покраснение слизистых оболочек, часто сочетающееся с зудом и ощущением «песка» в глазах. В тяжелых случаях у корней ресниц появляются корочки, снижается острота зрения.
Эритема при розацеа. Фото: Head & face medicine / Open-i (CC BY 2.0)
Для розацеа характерно течение с периодами обострений и ремиссий. При обострениях появляются новые элементы сыпи (папулы, пустулы). При переходе в ремиссию сыпь часто исчезает, но кожная эритема, телеангиэктазии и структурные изменения кожи лица сохраняются.
Ринофима (воспаление кожного покрова носа)
— это воспаление кожного покрова носа за счет разрастания соединительной ткани, кровеносных сосудов и сальных желез, что влечет за собой обезображивание носа (винный нос, шишковидный нос). Может протекать как доброкачественное опухолевидное образование.
Симптомы ринофимы
Заболевание развивается постепенно — начинается с зуда, шелушения и небольшого покраснения кожи носа. Затем образуются бугорки, кожа уплотняется, появляется болезненность, синюшный цвет, сосудистые звездочки, нос теряет нормальную форму, разрастается, обезображивается, а возникшие образования могут мешать дыханию, снижая качество жизни.
Обнаружили перечисленные симптомы?Запись на приём
Формы заболевания
Ринофиму различают по форме проявления заболевания:
- при фиброзно-ангиоматозной форме размер носа равномерно увеличен, цвет носа медно-красный или багрово-красный, отчетливо видны вены, наблюдаются небольшие полости с кровеносно-гнойным содержимым, переходящие впоследствии в корочки.
- при грандулярной (железистой) форме наблюдаются гроздевидные образования на носу синюшно-красного цвета, которые закрывают ноздри и рот, обезображивают лицо человека, при этом затрудняют дыхание и прием пищи.
- при фиброзной форме ринофимы отмечается мелкобугристый вид носа, при этом кожа гладкая синюшно-фиолетового оттенка.
- при актинической форме ринофимы происходит равномерное увеличение носа с расширением сосудистых звездочек и капилляров на крыльях носа.
Причины заболевания
Причиной ринофимы может являться демодекс – микроскопический кожный клещ. Кроме того, причинами могут стать заболевания кожи, носящие воспалительный и хронический характер, такие как розацея, угри.
Развитию заболевания способствуют переохлаждение или долгое пребывание на солнце, злоупотребление алкоголем, хронические заболевания желудочно-кишечного тракта и эндокринной системы, аутоиммунные заболевания.
Диагностика
Диагностика основана на осмотре ЛОР-врачом, дерматологом и иногда онкологом. В некоторых случаях показано взятие биопсии для исключения злокачественного процесса. Специалистом выявляется причина возникновения ринофимы, берется соскоб на демодекс, при необходимости исследуется гормональный фон и желудочно-кишечный тракт. Сдаются анализы крови общий, биохимический, а также на наличие паразитов и инфекции.
Рекомендуем обратиться к врачу! 276-00-15
Лечение ринофимы
Лечение направлено на устранении эстетической проблемы и на восстановление нормальной функции носа. На начальных стадиях применяется местно гормонотерапия, препараты, улучшающие микроциркуляцию крови, препараты, улучшающие пищеварительную функцию, при необходимости корректируется гормональный фон.
При прогрессировании заболевания применяется хирургический метод лечения с использованием хирургического лазера и радиоволновой хирургии. Под местной анестезией или под эндотрахеальной анестезией удаляются гипертрофированные участки кожи, создавая раневую поверхность, которая через 10-12 дней покрывается кожным струпом. После поверхность очищается, кожа выглядит покрасневшей, но со временем приобретает обычный цвет.
врачу
При более запущенных случаях производится пластическая операция с клиновидным иссечением пораженной соединительной ткани, пересадкой ткани и наложением швов.
Лечение розацеа
Поскольку на данный момент розацеа – неизлечимая патология, основными целями терапии являются:
- Подавление имеющихся симптомов и улучшение общего состояния кожи.
- Замедление дальнейшего прогрессирования заболевания.
- Профилактика повторных обострений и осложнений.
- Устранение или минимизация косметических дефектов.
Для достижения этих целей используются различные средства: медикаментозная терапия, физиотерапевтические средства, при необходимости – хирургическое вмешательство. При этом эффективность лечения зависит от давности заболевания, тяжести клинической формы и наличия сопутствующих патологий.
Как ухаживать за кожей лица с розацеа
При розацеа требуется специальный уход за кожей. В его основе лежат следующие принципы:
- Очищение кожи должно быть мягким и щадящим, без применения горячей воды, так как она расширяет сосуды.
- Противопоказаны вакуумный массаж, частые пилинги, распаривание лица.
- При выборе косметических средств следует выбирать продукты без спирта и детергентов. При этом нужно отдавать предпочтение средствам, в состав которых входят укрепляющие сосудистую стенку компоненты: витамины К, Р, С, амбофенол.
- Во время пребывания на солнце или на морозе нужно обязательно использовать защитный крем, а после – питательный.
- При смывании косметических средств лучше отдавать предпочтение чистой воде.
Медикаментозная терапия
Ведущее место в лечении розацеа занимают медикаментозные средства. Чаще всего в терапевтическую схему входят:
- Системные антибиотики. Для приема внутрь назначаются тетрациклины (доксициклин, тетрациклин), макролиды (азитромицин, кларитромицин), противомикробные средства (метронидазол).
- Системные ретиноиды. Препараты этой группы представляют собой структурные аналоги витамина А. Их применение рекомендуется при тяжелом течении розацеа (в современной клинической практике чаще всего применяется изотретиноин).
- Местная терапия. Для нанесения непосредственно на пораженные участки кожи назначают метронидазол, азелаиновую кислоту, сульфацетамид натрия, клиндамицин.
- Ангиопротекторы. Для улучшения состояния кровеносных сосудов используют ксантинола никотинат, алкалоиды белладонны, эрготамин.
- Дополнительные средства. При офтальморозацеа также могут назначаться препараты искусственной слезы. После устранения активного воспалительного процесса возможна терапия бримонидином для борьбы с эритемой.
Физиотерапевтические процедуры
Физиотерапия – важная часть комплексного лечения, дополняющая эффект медикаментозных препаратов. При розацеа чаще всего назначаются следующие процедуры:
- Криотерапия и криомассаж.
- Электрокоагуляция.
- Лазеротерапия.
- Селективная импульсная фототерапия.
- Микротоковая терапия.
- Эндоназальный электрофорез.
- Дермабразия.
Хирургическое лечение
При образовании излишней ткани на лице (например, при фиматозных и грануляционных вариантах розацеа) показано ее удаление. Это может проводиться различными способами: абляционными лазерами (лазеры на CO² или эрбиевый YAG лазер), при помощи криохирургии, пластической хирургии, электрокоагуляции и т.д.
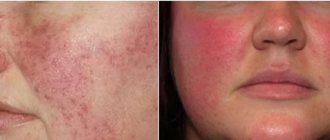
Розацеа: до и после лечения. Фото: American Academy of Dermatology / ResearchGate (Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International)
3.Симптомы и диагностика
Как показано выше, к типичным проявлениям рожистого воспаления носа относятся эритема и воспалительный отек мягких тканей, четко отграниченный валиком от здоровой кожи. Отечность может быть настолько выраженной, что лицо пациента деформируется и меняется до неузнаваемости. Нередко наблюдаются заполненные слизисто-гнойным экссудатом пузырьки (буллезная форма рожи).
Как правило, резко выражены общие симптомы инфекционной интоксикации: недомогание, лихорадка, гипертермия (до 40° и выше), головная боль, слабость, болезненность и припухлость ближайших лимфоузлов. По прошествии нескольких дней температура тела может столь же резко упасть.
Следует отметить, что в отсутствие своевременной адекватной терапии рожистые воспаления обнаруживают тенденцию к экспансии на соседние участки (кожа лица, шеи, груди, ушной раковины и т.д.); при вовлечении слизистых оболочек и подслизистых слоев глоточных структур возможно развитие столь серьезных осложнений, как абсцедирование, флегмона, сепсис, внутричерепные воспаления.
Клиника рожи носа достаточно специфична и сложностей в диагностике обычно не создает. Осмотр ЛОР-органов выявляет гиперемию слизистых носовой полости. Методами лабораторной диагностики идентифицируется патоген(ы) и оценивается лекарственная чувствительность. В более сложных случаях прибегают к инструментальной визуализирующей диагностике (эндоскопия, УЗИ и т.д.).
О нашей клинике м. Чистые пруды Страница Мединтерком!
Причины заболевания
На данный момент точные причины развития розацеа не установлены.
Считается, что от 15% до 40% всех случаев заболевания связано с наследственной склонностью к этой патологии.
К развитию розацеа приводит целый ряд факторов, среди которых наиболее важную роль играют следующие:
- Нарушение тонуса сосудов. Часто это проявляется мигренями и склонностью к спонтанному покраснению лица (транзиторной гиперемии).
- Лимфостаз, застой лимфы. Сопровождается отечностью тканей.
- Нарушение гормонального баланса. Причиной розацеа могут быть как физиологические колебания гормонов в организме (смена менструального цикла, беременность, переход в менопаузу), так и эндокринные заболевания, например патологии щитовидной железы.
- Заболевания кожи. Розацеа связана с нарушением работы сальных и потовых желез, в том числе себореей. Также ее развитие может спровоцировать демодекоз (инфицирование кожи паразитарными клещами – Demodex folliculorum).
- Заболевания желудочно-кишечного тракта и нарушение пищеварения. Пусковыми факторами могут выступать хеликобактерная инфекция (Helicobacter pylori), гастриты, дуодениты, колиты. Также важную роль играют погрешности в питании, в том числе – чрезмерное потребление острой и жареной пищи.
- Стресс. Существует мнение, что нервное перенапряжение может спровоцировать начало заболевания.
- Нарушение работы иммунной системы: ВИЧ-инфекция, СПИД, сахарный диабет.
- Избыточное воздействие ультрафиолетовых лучей. Поражения кожи могут быть связаны с чрезмерным загаром и солнечными ожогами, злоупотреблением солярия.
- Профессиональные вредности. В некоторых случаях триггером (пусковым фактором) могут быть условия труда: работа под открытым небом, на морозе или в жару, при сильном ветре. Также розацеа может развиваться при контакте кожи с химическими веществами, используемыми на производстве.
- Побочные эффекты медикаментов. Розацеа может возникать как реакция на лекарства (зачастую – производных брома и йода). Также она связана с длительным, бесконтрольным использованием оральных или топических гормональных препаратов, например оральных контрацептивов или кортикостероидных мазей.
- Неправильное использование косметики. Триггером для розацеа может быть нанесение на кожу лица косметических средств низкого качества, в состав которых входят химические раздражители.
Часто больные розацеа страдают расстройствами нервной системы. Фото: wirestock / freepik.com
Факторы риска
Помимо нарушений, которые могут напрямую вызывать развитие розацеа, стоит упомянуть факторы, которые самостоятельно не провоцируют заболевание, но повышают риск его появления. К таковым относятся³:
- Женский пол. Женщины более склонны к развитию розацеа, чем мужчины.
- Светлая кожа, в особенности – при высокой чувствительности к солнцу. Это проявляется частыми солнечными ожогами даже при недлительном пребывании под прямыми солнечными лучами.
- Возраст старше 30 лет.
- Курение.
- Наличие розацеа у близких кровных родственников.
Почему красные пятна не проходят
Красные отечные пятна на кончике носа и по бокам могут быть постоянным явлением, исчезать на несколько часов или дней и снова проявляться.
Постоянное влияние аллергенов
Потенциальным раздражителем может быть любой аллерген, выявить его поможет аллерголог, проведя необходимые исследования. Указать на аллергию могут сопутствующие симптомы, слезоточивость, сыпь на лице, жжение слизистой оболочки.
Демодекоз
Это самая распространенная причина появления пятнышек на кончике носа и в области рта. Демодекс — это клещи, которые можно найти в перьевых подушках. Лечение этого заболевания обычно длительные и сложное. Паразит, возбудитель демодекоза, есть практически у каждого человека, но если проявились симптомы его поражения, это говорит о снижении защиты организма, потому и лечение прежде всего направлено на укрепление иммунитета и устранение факторов риска.
Частая смена погоды
В некоторых случаях можно наблюдать «аллергию на холод», это не опасно и симптомы постепенно проходят самостоятельно. Уберечь нос можно качественными питательными кремами, которые нужно наносить перед выходом из дома в холодное время.
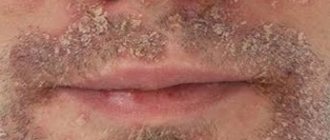
Грибковое поражение
Сыпь и пятна на носу с сопутствующим зудом могут указывать на развитие кандидоза. В таком случае кожа будет шелушиться, чесаться, и тогда нужно обратиться к дерматологу.
Частые переживания и стресс
Кожа моментально реагирует на изменения в образе жизни. Стрессовой ситуацией может выступать не только происшествие, вызвавшее сильное потрясение, но и смена климатических условий, питания, прием некоторых лекарств.
Осложнения розацеа
Розацеа может приводить к различным осложнениям – как инфекционным, так и косметическим. Наиболее часто встречаются:
- Гнойно-септические осложнения. Сюда входят все варианты поражения кожи, связанные со вторичным инфицированием, чаще всего – патогенными бактериями. Одним из таковых является дренирующий синус. Он представляет собой длительное, вялотекущее воспаление, сопровождающееся образованием овального кожного образования, из которого постоянно выделяются гнойные массы.
- Поражения глаз. Длительно сохраняющиеся воспалительные реакции тканей глаза и века на фоне офтальморозацеа могут приводить к ухудшению зрения. В тяжелых случаях возможна даже его полная утрата – слепота.
- Грубые косметические дефекты. Длительное течение розацеа, в особенности при ее фиматозном и гранулематозном варианте, часто приводит к деформации частей лица (носа, ушей, подбородка). Это существенно снижает качество жизни человека, а также может стать триггером для депрессивных расстройств.
Кофе может усилить симптомы розацеа. Фото: valeria_aksakova / freepik.com
Диагностика розацеа
Диагностика основывается на жалобах пациента, данных анамнеза (течение заболевания, провоцирующие факторы, сопутствующие патологии, наличие факторов риска) и физикальном осмотре. В качестве вспомогательных средств могут использоваться лабораторные и аппаратные методы исследования.
В большинстве случаев диагноз устанавливается после осмотра кожи дерматологом, в том числе при помощи дерматоскопии. Отличительной чертой розацеа является стойкое покраснение центральной зоны лица с интактными областями вокруг глаз, которое сохраняется не менее 3 месяцев.
С целью дифференциации с другими заболеваниями и уточнения имеющейся формы розацеа могут использоваться следующие дополнительные методы диагностики:
- Микроскопическое исследование соскоба кожи для выявления клещей Demodex folliculorum.
- Бактериологическое исследование содержимого пустул для обнаружения вторичной инфекции.
- Рутинные исследования крови и мочи, дополняющиеся анализами на маркеры системных заболеваний соединительной ткани.
- Допплерография. Позволяет изучить микроциркуляцию в сосудах кожи лица и выявить характерное для розацеа замедление тока крови.
- Ультразвуковое исследование (УЗИ) кожи. Применяется с целью определить структуру кожных образований, толщину слоев кожи.
- Конфокальная лазерная сканирующая микроскопия. Позволяет оценить состояние кожи до сетчатого слоя дермы без нарушения ее целостности. За счет этого можно получить детальную информацию о региональных сосудах, клетках разных слоев кожи, а также изучить степень ксероза (сухости) и шелушения, количество клещей демодекс.
Дифференциальная диагностика розацеа проводится с другими заболеваниями, которые могут иметь похожие симптомы. К таковым относятся:
- Себорейный дерматит.
- Дискоидная красная волчанка.
- Дерматомиозит.
- Синдром Рандю–Ослера.
- Периоральный дерматит.
- Вульгарные угри.
- Рубромикоз кожи лица.
- Мелкоузелковая форма саркоидоза.
- Туберкулезная волчанка.
- Рожистое воспаление.
- Опоясывающий лишай.
- Ангиосаркома.
Гомеопатическое лечение
Гомеопатия имеет в своем арсенале следующие симптоматические лекарства, устраняющие красные пятна на носу:
| Препараты | Симптомы |
| Сепия (Sepia) | Красные, желто-бурые пятнышка на лице. |
| Сульфур (Sulfur) | Возрастная пигментация и локальные красные пятна. |
| Ацидум нитрикум (Acidum nitricum) | Грибковое заболевание кожи, коричневые и красные пятнышки. |
| Кураре (Curare) | Желто-бурая, ярко-красная сыпь. |
| Фосфорус (Phosphorus) | Пятна красного и синего оттенка без четких границ. |
| Калиум броматум (Kalium bromatum) | Большие багровые участки на коже, сыпь на носу с коркой, гнойные высыпания. |
| Берберис вульгарис (Berberis vulgaris) | Пигментные пятна на носу. |
| Югланс цинереа (Juglans cinerea) | Красная сыпь схожая с укусами блох. |
| Вина минор (Vinca minor) | Локальное высыпание на кончике носа, покраснение разных участков лица. |
| Птелея трифолиата (Ptelea trifoliata) | Пятна разных размеров в области носа, подбородка и лба. |
Эти препараты воздействуют на основную причину дефекта. При этом нормализуют пищеварение, работу почек и печени, что непосредственно влияет на состояние кожи лица.
Классификация и формы заболевания
Розацеа – это хроническое заболевание, для которого характерно волнообразное течение с обострениями и периодами ремиссии. Тем не менее в развитии этой патологии можно выделить несколько стадий:
- Стадия преходящей эритемы центральной части лица. Отличается эпизодами покраснения кожи, которое появляется спонтанно и бесследно исчезает.
- Стадия стойкой (фоновой) эритемы и телеангиэктазий. На этом этапе возникает стойкое покраснение кожи лица и специфическая кожная сыпь. Это обусловлено расширением местных кровеносных сосудов.
- Папулезная стадия. Проявляется формированием папул на фоне уже имеющейся гиперемии и телеангиэктазий.
- Пустулезная стадия. Характеризуется появлением пустул при уже имеющихся симптомах.
- Инфильтративно-продуктивная стадия. Сопровождается отеком и фиброзно-гипертрофическими изменениями кожи.
В зависимости от клинических особенностей принято выделять следующие основные формы патологии¹:
- Эритематозная розацеа. Протекает с проходящей эритемой, отеком и телеангиэктазиями. Со временем покраснение кожи лица становится постоянным.
- Папулезная и пустулезная розацеа. Варианты патологии, при которых помимо основных симптомов заболевания возникают папулы и/или пустулы.
- Фиматозная розацеа. Отличается утолщением кожи, при котором возникает характерная бугристость и шишковидные разрастания. В зависимости от локализации разрастаний выделяют следующие подтипы патологии: ринофима (область носа), метафима (лоб), гнатофима (подбородок), отофима (ушная раковина), блефарофимоз (веки).
- Офтальморозацеа. Поражение глаз на фоне розацеа. Чаще всего включает блефарит (воспаление век) и конъюнктивит (воспаление слизистой оболочки глаз), реже – мейбомит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халязион. При тяжелом течении возникают кератит (воспаление роговицы), склерит (воспаление сосудистой оболочки глаза – склеры) и иридоциклит (воспаление радужки и цилиарного тела).
Реже встречаются атипичные варианты заболевания, включающие следующие клинические формы:
- Гранулематозная розацеа. При этом варианте на коже формируются эпителиоидно-клеточные гранулемы. Клинически это сопровождается развитием мелких плотных папул, иногда единичных узлов, которые имеют серо-желтый оттенок и оставляют после себя рубцы.
- Конглобатная розацеа. Помимо основных симптомов присутствуют узловатые элементы синюшно-красного или буровато-красного цвета сферической формы, до 1,5-2 см в диаметре, которые склонны к нагноению.
- Галогеновая розацеа. Возникает при приеме йода и брома. Клинически схожа с конглобатной формой.
- Стероидная розацеа. Вызвана длительной кортикостероидной терапией. При этой форме часто возникают телеангиэктазии, атрофия и пигментация кожи. Также наблюдается развитие на ней папулезно-пустулезных высыпаний за счет повреждения коллагена.
- Грамнегативная розацеа. Обусловлена бесконтрольным приемом антибиотиков, преимущественно тетрациклинового ряда, за счет чего к патологическому процессу присоединяется грамотрицательная флора. Клинически проявляется образованием мелких многочисленных пустул с ярко-желтым содержимым диаметром 2-3 мм и красным венчиком. Также могут возникать синюшно-красные или красно-бурые отечные папулы, небольшие узлы и кистозные образования.
- Фульминантная розацеа. Характеризуется внезапным развитием заболевания, при котором помимо основных симптомов возникают сливающиеся между собой в большой гнойный конгломерат папулы и пустулы.
Причины и факторы риска
Появлению красных пятен на носу способствуют следующие факторы:
- повышенная физическая нагрузка;
- стрессовые ситуации и нервное напряжение;
- лечение определенными медикаментозными средствами;
- повышение артериального давления;
- резкие перепады температуры.
Перечисленные факторы способствуют приливу крови, благодаря которым выделяются самые уязвимые участки на носу.
Не менее распространенной причиной красных пятнышек является переохлаждение организма.
Фото 1: Способствовать покраснению носа также может аллергия на продукты, пыльцу, шерсть животных, лекарственные средства и некоторые косметические препараты. При аллергии красные пятнышка на носу будут сопровождаться шелушением кожи и общими симптомами, включая зуд, чихание, отечность кожи. Источник: flickr (New Suit).
Пятна на кончике носа
Круглое красное пятно на кончике носа следует связывать с состоянием сердечно-сосудистой системы. Такой симптом может указывать на проблемы с сердцем, нарушение венозного кровообращения, повышение артериального давления и другие патологии. Пятна на кончике носа также могут свидетельствовать об инфекционном заболевании.
Важно! Дефект проходит самостоятельно в процессе лечения основной патологии.
Если же красные пятна остаются и со временем приносят все больше дискомфорта, следует рассматривать хронические заболевания и негативные внешние факторы, которые воздействуют на кожу регулярно.
Прогноз и профилактика
При своевременно начатом лечении прогноз относительно благоприятный: несмотря на то что розацеа нельзя вылечить полностью, добиться продолжительной ремиссии – задача вполне осуществимая. Исключения составляют тяжелые формы заболевания, которые плохо поддаются лечению.
Чтобы предотвратить возникновение розацеа или ухудшение уже имеющейся патологии, нужно выполнять следующие рекомендации:
- Ограничить воздействие прямых солнечных лучей, высоких или низких температур, сильного ветра на кожу лица. При необходимости использовать защитный крем.
- Отказаться от посещения бани, сауны, солярия.
- Провести коррекцию рациона, ограничив употребление острой пищи, кофе, жирных и жареных блюд. Следует также отказаться от алкогольных напитков или хотя бы свести их употребление к минимуму.
- Отказаться от косметологических процедур, предусматривающих сильное механическое или химическое воздействие на кожу лица (различные варианты пилингов, дермабразия).
- Соблюдать правила личной гигиены: пользоваться только индивидуальными полотенцами, а при уходе за кожей лица отдавать предпочтение одноразовым салфеткам.
- Использовать косметику без агрессивных химических компонентов, применять мягкие очищающие средства без раздражающих веществ в их составе (ментол, спирт, детергенты).
- Отказаться от самолечения и бесконтрольного приема медикаментов. Если розацеа связана с медикаментозной терапией другого заболевания, необходимо проконсультироваться с врачом.