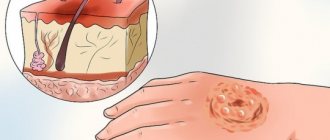
Методика диагностики
Правильное выявление основного вида возбудителя производится в условиях лаборатории. При обращении к дерматологу первичное обследование выражается в визуальном осмотре пациента. Дополнительными методами могут стать:
- изучение соскоба эпителия;
- осмотр мошонки под лампой Вуда, которая подсвечивает скрытые виды пятен;
- проба Бальцера с помощью препаратов на основе йода;
- культуральный метод посева в активную среду.
Тщательная и полноценная диагностика необходима для исключения половых заболеваний с похожими симптомами (сифилитической розеолой или лейкодермой).
Диагностика
Поначалу, может показаться, что никакого особого смысла в диагностике нет. «Появились первые признаки, значит, это грибок», приблизительно так думает большинство пациентов, приходящих с запущенным паховым грибком и многочисленными последствиями самолечения, такими как ожоги кожных покровов и другие.
Предварительно, каждый обязан пройти полноценную диагностику, в ходе которой врач сумеет определить стадию развития недуга вместе с оптимальным способом лечения. Врач в первую очередь проводит осмотр (врач-дерматолог), осматривая кожу, инфицированную грибком. После этого, специалист направляет пациента на соскоб с места поражения, осмотр поврежденной области с помощью лампы Вуда и пробу Бальцера.
В ходе предпоследней манипуляции используется специальное устройство, подсвечивающее скрытые проблемные пятна эпителия. Важно понимать, что от полноценной диагностики зависит и исход лечения, а также траты, которые понесет пациент.
Проба Бальцера представляет собой процедуру нанесения спиртового раствора йода на проблемное место. Вместо этого раствора часто используются анилиновые красители, также выделяющие проблемные места. После нанесения специального состава, пораженная кожа начинает шелушиться, что позволяет определить стадию и этап развития заболевания. Отрубевидный лишай при просвете специальной лампой выделяется пятнами коричневого цвета, а разноцветный лишай – сеточными пятнами.
Йодная проба простой и доступный метод диагностики
Разноцветный лишай
Разноцветный лишай часто путается пациентами в ходе самодиагностики с другими, схожими по симптомам заболеваниями. На данный момент существует три камня преткновения, а именно:
- лейкодерма сифилитическая – пятна не выделяются ярким окрасом, имеют сеточную структуру,
- розеола сифилитическая – шелушение попросту отсутствует, пятна имеют розовый окрас и достаточно лишь надавить на одно пятно, как оно исчезает без образования рамок, впадин, пузырьков, пупырышек,
- черепицеобразный микоз – такой недуг актуален в области тропического климата, его пятна имеют кольцеобразную форму, развивается болезнь очень оперативно, поражая всю область мошонки.
Возможные грибковые болезни
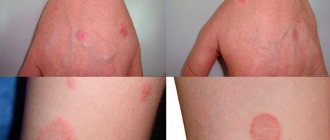
Шелушится кожа на яичках фото
Все патогенные грибки, которые перечислены выше, могут вызывать различные заболевания, которые имеют схожий симптом в виде шелушения кожи на яичках. Среди таких кератомикозов:
- кандидозное воспаление в паху;
- паховая эпидермофития;
- цветной отрубевидный лишай;
- осложнения микозов.
Кроме локализации на яичках, болезнь может одновременно или постепенно проявляться на всех гениталиях, внутренней стороне бедер и в паховых складках. Возникновению этих неприятных проблем прямо или косвенно способствуют некоторые факторы:
- излишний вес мужчины, который приводит к потливости и даже сахарному диабету;
- неправильная гигиена половых органов и всего тела;
- недолеченные или хронические формы грибка кожи, стопы или ногтей;
- ношение нижнего белья с высоким содержанием синтетики или узкого фасона.
Сильно ослабляют иммунитет и провоцируют увеличение грибков неправильное питание, малоподвижный образ жизни и сильные стрессовые ситуации. В зоне риска – жители районов с повышенной влажностью воздуха и жарким климатом. Именно поэтому большинство грибковых болезней дают рецидив в летнее время. Чаще всего кожа на яичках шелушится летом, в период отпусков.
Красный плоский лишай (КПЛ) — это хроническое воспалительное неинфекционное заболевание кожи, которым в мире страдают 0,5—1% населения. Симптомы КПЛ обычно представлены на коже полигональными плоскими папулами и бляшками красно-фиолетового цвета, а также зудом. При этом существует большое многообразие клинических форм данного заболевания, таких как КПЛ слизистой оболочки полости рта, ногтевых пластин, линейная, кольцевая, атрофическая, гипертрофическая, инверсная, эруптивная, буллезная, язвенная, пигментная, ладонно-подошвенная, генитальная, буллезная формы, а также актинический КПЛ.
Поражение половых органов при КПЛ считают относительно редким явлением. Однако в последние годы все чаще наблюдают дерматоз этой локализации, особенно у женщин европеоидной расы в перименопаузальном периоде. Нередко данная форма заболевания сочетается с поражением слизистой оболочки полости рта. Так, около 1% населения земного шара страдает КПЛ полости рта, при этом 20—25% женщин и 3,7% мужчин с данной локализацией высыпаний имеют проявления заболевания и на половых органах [1, 2].
Характер высыпаний КПЛ на половых органах отличается широким морфологическим разнообразием: папулезными высыпаниями, эрозиями и язвами, часто сопровождаются зудом, болезненностью; разрешаются с образованием деформирующих рубцов.
Следует отметить, что заболеваемость генитальной формой КПЛ, вероятно, недооценена. У пациентов не всегда осматривают аногенитальную область, и высыпания КПЛ на половых органах могут быть скудными и бессимптомными. Последнее определяет отсутствие жалоб со стороны больных.
Вариабельность клинических проявлений генитального КПЛ нередко становится причиной ошибочного диагноза. У одного и того же больного могут присутствовать различные морфологические элементы, что существенно затрудняет диагностику.
Согласно классическим представлениям о КПЛ, на слизистых оболочках половых органов появляются тонкие белесые кружевные пятна и папулы, иногда в виде листьев папоротника, которые могут формироваться как на эритематозном, так и на неизмененном фоне. Это так называемая ретикулярная форма заболевания. Такие высыпания обычно не сопровождаются зудом и локализуются у женщин на слизистой оболочке вульвы и влагалища, у мужчин — на головке полового члена, в венечной борозде, на внутреннем листке крайней плоти.
При эрозивно-язвенной форме КПЛ на половых органах высыпания часто локализуются на довольно обширных участках слизистой оболочки (у женщин) и сопровождаются эрозиями и мелкими язвами, а также белесоватыми бляшками и папулами на выраженном эритематозном фоне. Такая форма заболевания обычно сопровождается интенсивной болью, жжением.
Бляшечная форма КПЛ с локализацией на половых органах проявляется в виде отечных папул, покрытых белесоватым налетом.
Атрофическая форма КПЛ на слизистой оболочке гениталий характеризуется возникновением слегка западающих белесых пятен.
Высыпания при КПЛ на половых органах могут располагаться не только на слизистых оболочках, но и на гладкой коже полового члена, волосистой части мошонки, больших половых губ, в промежности, на лобке, а также распространяться на внутреннюю поверхность верхней трети бедер. В этом случае проявления заболевания имеют признаки классической формы КПЛ и в большей степени зависят от места локализации и тяжести течения дерматоза. Типичные симптомы КПЛ на коже — красно-фиолетовые полигональные папулы и бляшки, имеющие сухую блестящую поверхность, на которой визуализируется нитевидная сеточка, известная как сетка Уикхема (Wickham), — патогномоничный симптом классической формы заболевания. Эта сетчатость обусловлена неравномерным гранулезом. На поверхности кожных элементов четко обрисовываются беловато-опалового цвета точки, которые пересекаются в линии сетки.
Эрозивная форма КПЛ наиболее распространена на влажной слизистой оболочке вульвы и влагалища. На головке полового члена эта форма заболевания встречается значительно реже.
Характерной особенностью КПЛ, в том числе генитальной локализации, является хроническое течение с периодами обострений и ремиссий. При обострении больные предъявляют жалобы на раздражение в области наружных половых органов, зуд, жжение, болезненность, диспареунию. При поражении слизистой оболочки влагалища эти симптомы могут сопровождаться выделениями, часто гнойными. При осмотре на слизистой оболочке вульвы и влагалища обнаруживают участки воспаления, гиперемию, эрозии, которые при эпителизации покрываются серовато-белым налетом.
Высыпания при КПЛ на вульве, особенно при эрозивной форме, обычно ассоциируется с вагинитом. Белесый налет на стенках влагалища при КПЛ наблюдают редко. При осмотре стенки влагалища эритематизированы, иногда с единичными эрозиями, что приводит к развитию кровотечения во время полового акта или гинекологического обследования. При микроскопии влагалищного мазка визуализируют незрелые парабазальные и базальные эпителиальные клетки, мелкие, сплющенные, кубовидные, с относительно большим ядром, а также скопления лейкоцитов. Лактобациллы, как правило, отсутствуют, вагинальный рН относительно высокий, не менее 5—6.
Развитие выраженного вульвовагинита у больных генитальной формой КПЛ может приводить к возникновению рубцовых изменений, синехий, инвалидизирующих женщину. Кроме того, развитие эрозивного КПЛ на наружных половых органах у лиц обоего пола в настоящее время расценивают как фактор риска плоскоклеточного рака соответствующей локализации [3, 4].
Вульвовагинальная форма КПЛ часто ассоциирована с поражением полости рта. Однако у больных с сочетанным поражением слизистых оболочек половых органов и полости рта часто наблюдают нетипичные проявления, такие как диффузная эритема и поверхностные эрозии десен, десквамативный гингивит. Триада десквамативного гингивита и эрозивного вульвовагинита в литературе нередко обозначают как «вульво-вагинально-десневой синдром» [5].
Дифференциальная диагностика КПЛ генитальной локализации часто вызывает определенные трудности в связи с тем, что данное заболевание иногда бывает почти неотличимо от другой патологии кожи и слизистых половых органов. Папулы КПЛ могут быть похожи на остроконечные кондиломы, когда они возникают на головке полового члена; на псориатические папулы и бляшки, интраэпителиальную неоплазию (например, болезнь Боуэна, плоскоклеточную карциному in situ
, а также кандидоз).
Белесые очаги КПЛ также часто принимают за склероатрофический лихен, особенно, когда эритема мало заметна, например у больных с выраженной пигментацией. Однако в отличие от КПЛ, при склероатрофическом лихене никогда не поражается слизистая оболочка влагалища. Тем не менее дифференциальный диагноз между этими двумя дерматозами может быть клинически невыполним и гистологически сложен. Кроме того, склероатрофический лихен и КПЛ могут протекать сочетанно, и в последние годы такая ассоциация наблюдается все чаще.
Высыпания при КПЛ с локализацией на слизистой оболочке половых органов могут быть похожи на аналогичные проявления рубцующегося пемфигоида и вульгарной пузырчатки. Постановке правильного диагноза может помочь экстрагенитальное обнаружение пузырей и эрозий у больных с пузырными дерматозами, а также микроскопия мазков-отпечатков.
Многоформная экссудативная эритема (МЭЭ) также по клинической картине может быть сходна с генитальными проявлениями КПЛ. Тщательный сбор анамнеза, оценка общего состояния больного и экстрагенитальные высыпания при МЭЭ могут помочь в постановке правильного диагноза.
Таким образом, практически любое поражением кожи и слизистых оболочек гениталий необходимо дифференцировать с КПЛ и осуществлять тщательный дополнительный осмотр слизистой оболочки полости рта, а также кожных покровов с целью обнаружения типичных для КПЛ морфологических элементов. В сложных случаях для постановки диагноза проводят диагностическую биопсию, которая является весьма информативной.
С учетом физиологических особенностей аногенитальной области на фоне повреждения целостности кожного покрова (особенно при возникновении эрозивных и язвенных элементов) терапия КПЛ с локализацией на половых органах является непростой задачей. Эрозивно-язвенные высыпания КПЛ в аногенитальной области предрасполагают к присоединению вторичной инфекции, как бактериальной, так и микотической, что создает дополнительные трудности в диагностике заболевания, усугубляет его течение, затрудняет лечение.
Перед началом терапии пациенты должны быть проинформированы, что эрозивный КПЛ является заболеванием, трудно поддающимся терапии. Адекватное лечение часто подбирают методом проб и ошибок, оно может быть длительным, и главной его целью является контроль над заболеванием.
Важным аспектом терапии также является эмоциональная поддержка больного, поскольку даже папулезный КПЛ в генитальной области, который не сопровождается зудом и болью, может вызывать тревогу, чувство неловкости или стыда у пациента. Эрозивный КПЛ часто протекает с выраженным болевым синдромом, что затрудняет не только сексуальную активность, физические упражнения, но и выполнение повседневных дел, возможность носить обычную одежду.
Неспецифические методы терапии генитального КПЛ направлены в первую очередь на уменьшение дискомфорта в области половых органов. При выраженной болезненности кратковременное облегчение могут приносить прохладные компрессы с чистой водой либо с неспиртовыми антисептиками. Применение топических анестетиков, покрытие эрозий вазелином, цинковой пастой перед мочеиспусканием или мытьем может уменьшить жжение и болезненность.
Для предотвращения влагалищных синехий женщинам, которые не ведут активную половую жизнь, рекомендуется ежедневное введение во влагалище расширителей. Мужчины с необрезанной крайней плотью должны быть предупреждены о возможности развития у них фимоза, поэтому им крайне важно обеспечить ежедневное и регулярное оттягивание крайней плоти с полным обнажением головки полового члена.
Лекарственными средствами первой линии для лечения генитальной формы КПЛ являются топические глюкокортикостероиды (ГКС). При отсутствии эрозий, но при наличии папул и зуда рекомендуются аппликации 0,1% валерата бетаметазона или триамцинолона 1 раз в день. Эрозивные формы заболевания требуют более мощных топических ГКС (0,05% флуоцинонид или 0,05% клобетазола пропионат). Аппликации этих лекарственных средств проводятся также 1 раз в день.
В настоящее время не существует топических ГКС, которые официально были бы рекомендованы для введения во влагалище. Поэтому для лечения эрозивных поражений стенок влагалища у больных КПЛ рекомендуют суппозитории с гидрокортизона ацетатом, одобренные для введения per rectum, либо топические ГКС в виде мазей.
Применение ГКС в области гениталий, а также особенности анатомии и физиологии этой области на фоне эрозивных изменений слизистой создают условия для присоединения вторичной инфекции. Наиболее часто течение генитального КПЛ осложняется развитием урогенитального кандидоза. Также возможно присоединение бактериальной инфекции. В таких случаях целесообразно применять системные противогрибковые или антибактериальные лекарственные средства. Тем не менее использование топических форм лекарственных препаратов остается в приоритете. Местные азольные противогрибковые средства в ряде случаев оказывают раздражающее действие на слизистую оболочку, и их использование может усугубить локальный дискомфорт у больных.
В связи с вышесказанным применение комбинированных топических кортикостероидов наиболее оптимально для лечения генитального КПЛ. Одним из таких лекарственных средств является Тетрадерм
— уникальный препарат, представляющий собой комбинацию мометазона, эконазола, гентамицина и декспантенола. Мометазон относится к классу сильных топических ГКС с высоким профилем безопасности (согласно Европейской классификации Miller and Munro). Эконазол является современным высокоэффективным противогрибковым препаратом с бактерицидным эффектом, в основе действия которого лежит подавление синтеза эргостерола, регулирующего проницаемость клеточной стенки микроорганизмов. Гентамицин — антибиотик широкого спектра действия. Декспантенол, который является провитамином В5, обладает противовоспалительным и ранозаживляющим действием за счет стимуляции экспрессии генов ИЛ-6, ИЛ-8 и антиоксидантов, стимуляции пролиферации и миграции фибробластов в очаг повреждения дермы, а также коллагенообразования. Кроме того, декспантенол способствует снижению чрескожной потери влаги, что уменьшает воспаление и увлажняет кожу. Указанные свойства декспантенола обосновывают его применение в качестве средства для ускорения эпителизации. Декспантенол используется в гинекологии, в частности для лечения эрозии шейки матки, а также для лечения воспалительных заболеваний полости рта, носа, гортани, дыхательных путей (в том числе после тонзиллэктомии), слизистой оболочки желудка, органов мочевыделительной системы.
Таким образом, Тетрадерм
является комбинированным топическим лекарственным средством, которое оптимально подходит для местного лечения генитальной формы КПЛ.
Кроме топических ГКС для лечения КПЛ используют циклоспорин для наружного применения. Эффективность этого препарата продемонстрирована при лечении поражений слизистой оболочки полости рта у больных КПЛ [6]. В одном из исследований было продемонстрировано значительное уменьшение эрозий через 1 и 3 мес местной терапии циклоспорином [7]. Это иммуносупрессивное средство назначают в тех случая, когда другие препараты для наружной терапии оказываются неэффективными. При эрозивном вульвовагините у больных с КПЛ 1 мл раствора для инъекций циклоспорина (содержит 100 мг) наносят на вульву или вводят во влагалище 4 раза в сутки ежедневно до разрешения высыпаний. Однако влагалищное введение циклоспорина ограниченно в связи с его местным раздражающим действием [7].
Средством для топической терапии КПЛ с локализацией на слизистых оболочках как половых органов, так и полости рта является мазь токролимус, которую применяют при поражении вульвы 2 раза в день, но ее использование, так же как и при лечении циклоспорином, ограничено развитием местного раздражения [8]. Топическое применение такролимуса при поражении влагалища не рекомендовано в связи с высокой степенью проникновения препарата в системный кровоток через слизистую оболочку.
Системная терапия КПЛ показана только после неудачи местной терапии. Единственной группой средств с системным действием, эффективных при лечении эрозивных форм КПЛ, являются ГКС для введения внутрь. В ряде случаев (например, при тяжелом течении КПЛ) системное введение ГКС применяют в стартовой терапии. Преднизолон в суточной дозе 40—60 мг применяют в течение 2—4 нед до разрешения симптомов заболевания. После улучшения состояния больного для дальнейшего лечения используют топические ГКС.
В качестве альтернативного метода системной терапии при торпидном течении генитального КПЛ используют гидроксихлорохин в дозе 200 мг 2 раза в день [9]. Также при КПЛ применяют системные ретиноиды, например изотретиноин в дозе 1 мг/кг или ацетретин в дозе 25 мг 1 или 2 раза в день, а также циклоспорин для перорального применения, азатиоприн, метотрексат в дозе 10—20 мг 1 раз в неделю и дапсон [10—14].
Кроме того, для устранения деформирующих рубцов и синехий, развивающихся при тяжелом течении генитального КПЛ в отсутствие адекватной медикаментозной терапии, применяют хирургические методы лечения с целью восстановления половой функции.
Таким образом, КПЛ с поражением половых органов, особенно при его эрозивной форме, является болезненным, сопровождающимся рубцовой деформацией, а следовательно, сексуально инвалидизирующим заболеванием. Прогноз КПЛ благоприятен, но непредсказуем. Тем не менее адекватная терапия с применением топических ГКС в качестве препаратов первой линии в подавляющем большинстве случаев позволяет улучшить течение заболевания. Комбинированные топические ГКС — оптимальные лекарственные средства для лечения и профилактики осложнений генитальной формы КПЛ.
Автор заявляет об отсутствии конфликта интересов.
The author declare no conflict of interest.
Сведения об авторах
Дворянкова Е.В. — https://orcid.org/0000-0002-2458-419X
КАК ЦИТИРОВАТЬ:
Дворянкова Е.В. Аногенитальные формы красного плоского лишая. Клиническая дерматология и венерология
. 2019;18(6):762-766. https://doi.org/10.17116/klinderma201918061762
Автор, ответственный за переписку:
Дворянкова Е.В. — e-mail
Автор, ответственный за переписку:
Свечникова Е.В. — e-mail
Виды грибковых заражений
Шелушение кожи — симптом грибка на мошонке
Существует несколько основных форм микозных возбудителей, которые провоцируют обширные поражения мошонки:
- Дрожжевой грибок на мошонке или кандида: приводит к возникновению различных форм кандидоза. Кроме области мошонки в воспалительный процесс вовлекается половой член, мочеполовой канал.
- Эпидермофитоны: провоцируют возникновение дерматомикоза, который может проявиться как лишай или паховая эпидермофития. Чаще диагностируется у людей, ведущих активный или спортивный образ жизни.
- Патогенный грибок вида Pityrоsporum: вызывает на мошонке отрубевидный лишай. Среди всех случаев встречается реже всего из-за низкой степени выживания. Часто встречается во время изменения гормонального фона, проблем с уровнем тестостерона.
Все виды входят в состав обычной микрофлоры человека и имеют схожую симптоматику. Определить их вид и выявить причину поможет только специалист.
Признаки, указывающие на возникновение грибка
Нужно тщательным образом провести осмотр этого участка тела у мужчин. Пораженная область, покрывается розовыми пятнами, впоследствии они меняют цвет на желтый.
Если не начать своевременное лечение, они разрастаются. Грибок может покрыть всю мошонку, охватить пах и постепенно поразить кожу между ягодиц.
Могут появиться:
- Невыносимый зуд.
- Чувство боли.
- Шелушение кожного покрова, которое охватит всю область и яйцо также.
Спустя определенное время, охваченная грибковой инфекцией область начинает краснеть, появляются характерные симптомы:
- На кожном покрове образуются трещинки.
- Эти участки становятся сухими, защитные свойства нарушаются.
- Кожа начинает шелушиться не только в тех местах, где есть поражение, но и там где здоровая кожа соприкасается с пораженным участком.
Признаки микоза
Несмотря на то, что кожный микоз довольно проблематичен в лечении, его проявления не заставляют себя ждать. Проблема заключается в том, что недуг склонен к рецидивам после некорректного лечения. Заболевания может проявляться самыми разнообразными способами, но на ранних стадиях происходит следующее:
- на кожном покрове в области мошонки (с внутренней стороны бедра) проявляются небольшие трещины (болезненные ощущения зависят непосредственно от особенностей организма и индивидуальности случая),
- возможно образование пузырьков, из-за которых кожа грубеет и плотнеет,
- со временем боль может быстро пройти, кожа размякнет, примет свой обычный цвет и начнет шелушиться,
- при условии бактериального инфицирования в любом случае пузырьки преобразуются в гнойники.
Все вышеперечисленные признаки относятся исключительно обобщенными, однако нельзя исключить и следующие факторы: на яичках грибки вызывают чувство зуда, вместе с отслаиванием участков кожи. Далее появляются опрелости, проявляются красноватые пятна, активно растущие в размере. Периодически пятна начинают чесаться, причиняя дискомфорт, а все стандартные мази от воспаления или расстройства не помогают. Они лишь частично снимают воспаление и нагрузку на пораженную область, в то время как недуг лишь временно останавливается в прогрессировании.
Прочтите также: Травы от грибка: эффективные рецепты для внутреннего и наружного применения
При отсутствии лечения грибок распространяется на соседние области
Какова продолжительность жизни мух
Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день…
Назойливые домашние мухи досаждают человеку с давних времен. Они относятся к синантропному виду, то есть экологически связаны с поселениями человека, в дикой природе не встречаются. Давным-давно предки цокотухи стали жить по соседству с людьми, их теперешние сородичи уже не могут существовать по-другому.
Обитают мухи практически на всей планете миллионы лет. Древнейшую представительницу отряда Двукрылых нашли в Китае, ее возраст составляет 145 млн. лет.
На территории России встречается 2 подвида мух:
- обыкновенная комнатная;
- южная комнатная.
Муха домашняя несет скрытую угрозу для человека, являясь переносчиком гельминтов и возбудителей опасных заболеваний: холеры, дизентерии, туберкулеза, сибирской язвы, дифтерии. Заражая продукты, насекомые делают их опасными для употребления.
Назойливые вездесущие насекомые изрядно портят жизнь человечеству. Поэтому многих интересует вопрос: сколько живут мухи? Насекомое живет в среднем 3 недели, но враги и неблагоприятные природные условия сокращают среднюю продолжительность мушиной жизни до 6-10 дней.
Как происходит размножение
Врагов у мух множество, но колоссальная плодовитость спасает вид от уничтожения. Скорость размножения поразительная: самец и самка за летний сезон могут произвести потомство, вес которого составляет 40 тонн (в комфортной среде обитания при отсутствии врагов). На протяжении года при благоприятном климате сменяется 20 поколений насекомых, а за летний период – 7-8.
В кладке насчитывается приблизительно 150 яиц, всего за всю жизнь мухи откладывают 600-2000 штук. Для кладок насекомые используют гниющие органические отходы, навоз, нечистоты, пищу. Через сутки появляются личинки, напоминающие внешне тонкие ниточки. Они проникают вглубь органических отходов, дающих пищу, влагу, тепло, защищающих от губительных солнечных лучей и врагов.
Стадии развития
Жизненный цикл мухи насчитывает несколько стадий:
- Яйцо – развитие длится 8-50 часов.
- Личинка, или опарыш – развивается 3-25 дней, проходит 3 линьки, прежде чем стать куколкой. Всего за неделю размер личинки увеличивается в 800 раз.
- Куколка – период длится 3-6 суток. Понижение температуры замедляет окукливание.
- Взрослое насекомое (имаго) – живет от 10 дней до одного или двух месяцев. Спустя 36 часов после выхода из куколки взрослая особь способна размножаться.
В среднем развитие от яйца до взрослой формы насекомого длится 20 дней.
Продолжительность жизни мух
Ответить однозначно, сколько живет муха обыкновенная, невозможно. На продолжительность жизни мухи влияет множество факторов. Например, состояние окружающей среды. Благоприятная температура составляет 23-25°C при влажности воздуха 80%. При среднем сроке жизни мухи 3 недели в таких курортных условиях цокотуха-долгожительница прожила бы 8-9 недель.
Популяция домашних мух достигает пикового количества осенью. Спасает от засилья насекомых паразитический грибок эмпуза, благодаря которому численность назойливых насекомых резко снижается. Суровые условия зимовки вносят определенную лепту в истребление мушиного племени.
Меры борьбы и профилактика
Игнорировать присутствие в доме переносчиков опасных для человека заболеваний нельзя. Используйте доступные действенные методы борьбы с насекомыми:
- Оборудуйте окна сетками, чтобы предотвратить попадание насекомых в помещение.
- Не оставляйте в доступном виде пищу, прикрывайте крышками, марлей, салфетками.
- Содержите кухню чистой, мойте грязную посуду, убирайте мусор, закрывайте мусорное ведро крышкой.
- На приусадебном участке или даче храните мусор в контейнерах, плотно закрытых крышками.
- Регулярно обрабатывайте выгребную яму хлоркой.
- Используйте липкую ленту, ловушки для насекомых.
- При большом количестве насекомых применяйте фумигаторы, репелленты, инсектициды. Работая с препаратами, соблюдайте инструкцию.
Лечение пахового грибка у мужчин
Если появилась сыпь и язву в паху, чем лечить недуг? В борьбе с лишаем помогает наружная мазь от грибка. Лечение пахового дерматита состоит из нескольких мероприятий. На ранних этапах достаточно противогрибковых и антибактериальных мазей, но если болезнь запущена, потребуются более серьезные меры.
Как вылечить микоз в паху:
- Пользоваться противогрибковой мазью или кремом. Наружные средства убирают шелушение, устраняют покраснение на яичках и лобке, избавляют от зуда, подсушивают гнойник и убивают грибок. Мазь наносят тонким слоем на тщательно высушенную кожу. Обрабатывают пораженную область с захватом участков здоровой кожи. Это необходимо, чтобы избежать распространения грибков.
- Пропить курс противогрибковых препаратов.
- При зуде помогут лекарства от аллергии.
- Укрепить иммунную систему.
- Обрабатывать лобковые волосы противогрибковым шампунем дважды в день.
Противогрибковые мази для интимной зоны:
- Клотримазол;
Клотримазол - Миконазол;
- Монистат;
- Тридерм;
- Микатин;
- Залаин;
- Лотримин;
- Ламизил;
- Тербинафин;
- Кетоконазол;
- Тинедол.
После нанесения крема кожу можно обработать цинковой мазью. Она защитит кожу от трения и излишней влажности.
По назначению врача следует принимать антимикотики в виде таблеток.
Врач может прописать:
- Флуконазол;
Флуконазол - Нистатин;
- Тербинафин;
- Гризеофульвин;
- Интраконазол;
- Кетаконазол.
Паховая эпидермофития вызывает нестерпимый зуд, поэтому можно принимать антигистаминные препараты:
- Супрастин;
- Зодак;
- Зиртек;
- Диазолин.
Для обработки волос используют противогрибковые шампуни с действующим веществом кетоконазол:
- Кето плюс;
- Микозорал;
- Низорал;
- Себозол;
- Акрихин Микозорал.
Если причиной паховой эпидермофитии окажется бактерия, а не грибок, врач назначит антибактериальные препараты:
- Клиндамицин;
- Эритромицин;
- Метронидазол;
- антибактериальное мыло Hibiclens, Lever 2000 и аналоги.
При серьезной бактериальной инфекции врач назначает антибиотики:
- Миноциклин;
- Цефалексин;
- Доксициклин;
- Эритромицин;
- Диклоксациллин.
Лечение грибка мошонки
Срок терапии такого заболевания, как паховый грибок, составляет два месяца, однако есть возможность совершенно безопасно ускорить этот процесс. Рекомендации:
- приобретайте и надевайте свободное нижнее белье, меняя его ежедневно,
- используйте лекарственные мази только после принятия ванны и мытья половых органов с детским мылом,
- обрабатывайте мазями зараженные и околозараженные участки кожи,
- чтобы избежать прения половых органов, пользуйтесь специальным тальком,
- сбрейте паховые волосы,
- избегайте половых контактов на протяжении терапии (это не только для того, чтобы обезопасить себя, но и полового партнера).
Прочтите также: Препарат Креолин от грибка ногтей
Обычно эффективная терапия назначается врачами. В нее входит медикаментозное лечение и использование специальных мазей. Мазь подбирается исключительно из типа заболевания и этапа развития (объем пораженной ткани).
Некоторые решаются использовать народные рецепты для борьбы с паховым грибком, что в принципе лишь в 20% случаев дает должный результат, особенно если вы не проконсультировались с врачом.
Народная медицина предполагает использование спиртовой настойки йода и в течение двух недель. Нужно раз в сутки смазывать пораженное место, желательно перед сном после душа. Средство эффективно себя зарекомендовало в борьбе с грибком, главное в процессе не переусердствовать с дозировкой.
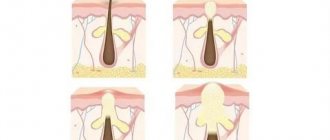
Почему появляется заболевание
Грибок, который долгое время себя никак не проявлял и «проживал» на яичках, питаясь мертвыми клетками кожи, начинает свою активную деятельность только при условии, что есть факторы, которые провоцируют заболевание.
Перечислим основные причины развития инфекции:
- в области мошонки создана влажная среда, которая вызвана интенсивным потоотделением, нарушением правил личной гигиены или специфическими условиями трудовой деятельности;
- повышенная температура воздуха — именно поэтому в жаркое время года заболевание начинает себя проявлять или обостряется;
- излишняя масса тела;
- нарушение обмена веществ или гормональный сбой;
- не вылеченные до конца другие виды грибковых заболеваний;
- снижение защитных сил организма;
- длительные стрессовые состояния;
- тяжелый физический труд;
- сердечно-сосудистые заболевания.
Все эти причины возникновения инфекции у мужчин спровоцированы особенностями строения их половых органов. Заболевание начинает развиваться на них потому, что там созданы идеальные условия для его жизнедеятельности: комфортная температура и влажность.
Лечение травами
Дополнительно при лечении паховой эпидермофитии можно использовать фитопрепараты. Травы используют в комплексной терапии.
Травяные лекарственные сборы помогают убрать зуд на яйцах и передней поверхности бедер. Травы обладают противовоспалительным и заживляющим действием, поэтому применяются, если трескается кожа и появляется воспаление в кожных складках.
При лечении паховой эпидермофитии используют отвары трав:
- череды,
- фиалки,
- листьев эвкалипта,
- березы,
- коры дуба,
- почек тополя,
- цветков ромашки,
- тысячелистника,
- зверобоя.
Травы используют в виде ванночек или примочек. После использования травы нужно дать коже высохнуть.
Грибок ногтей. Уксус, яйцо как методы лечения
Онихомикоз – заболевание, доставляющее человеку большое количество проблем и неприятностей. В основном недуг поражает ноги, а потому если у вас обнаружен грибок ногтей, уксус, яйцо станут вашими помощниками в борьбе с болезнью. Сегодня в кладовой рецептов народной медицины имеется множество тех, которые основаны на применении яиц и уксуса.
Терапия онихомикоза уксусом
Стандартные способы терапии грибка ногтей не всегда могут принести пациенту желаемый результат. Кроме того, недуг ко многим лекарственным препаратам просто нечувствителен, а потому все старания могут быть напрасными. Тем временем, ноготь останется прежним и будет выглядеть не эстетично. Также немаловажным фактом является то, что медицинские препараты разрешается применять определенное количество времени, чтобы не нанести вреда здоровью.
К основным рецептам против ногтевого грибка, основанным на использовании уксуса, относят:
- Ванночки для ног – 0,5 литров 9%-го уксуса следует нагреть, налить в тазик и опустить туда ноги. Чтобы поврежденный участок был полностью покрыт жидкостью, поставьте тазик под уклоном. Держать конечности в уксусе необходимо не менее 15 минут. На ночь можно надеть носки, а лучше, если они будут смочены в винном уксусе.
- Неплохой эффект при борьбе с онихомикозом оказывает яблочный уксус, смешанный в равных пропорциях с йодом. Данной смесью нужно смазывать поврежденную область дважды в день до момента отрастания здоровых ногтей.
- Яблочный уксус с растительным маслом – эти два компонента смешивают в одинаковых долях и полученным средством пропитывают ватный тампон. Затем его прикладывают к пораженной ногтевой пластине и заклеивают при помощи лейкопластыря. Все это закрепляют носком и оставляют на всю ночь. Сеансы повторять до абсолютного выздоровления.
- Уксус с морковью – морковный сок и уксусную эссенцию смешать и мазать кожный покров и ногтевую пластину. Уксус действует уничтожающим образом на грибок, а морковь восстанавливает эпидермис.
- Уксус с яйцом – берется по 2 ст.л. водки и уксусной эссенции, а также 3 белка. Все тщательно перемешивается для того, чтобы смазывать ногти с грибком два раза в день, пока пластина не окажется обновленной.
- Уксус с диметилфталатом – смешивается 1 ст.л. диметилфталата с таким же количеством растительного масла, 1 яйцом. Полученная смесь добавляется в 2 ст.л. эссенции. Средством необходимо смазывать пораженные очаги вечером. После того, как смесь будет нанесена на ноготь, сверху надевается пакет и носки.
Хочется отметить, что терапия с использованием уксуса разрешена только при условии отсутствия ссадин, открытых ран и поражений эпидермиса. Если кислота проникнет в рану, это будет как минимум неприятно.
При этом допускается легкое пощипывание и покалывание, которое станет означать, что уксус действует, а инфекция гибнет. Кроме того, разная кожа реагирует на данные компоненты по-своему – иногда она шелушится и краснеет (особенно при использовании концентрированных растворов кислоты).
Профилактические меры
Чтобы предупредить заражение онихомикозом, необходимо обратить внимание на некоторые правила профилактики:
- активное проведение борьбы с потливостью стоп;
- ежедневная смена носков и колгот;
- каждодневное мытье рук и ног с мылом (лучше с хозяйственным);
- наличие легкой сменной обуви дома и на работе;
- поход в общественные бани, бассейны и пляжи только со своими тапочками;
- после принятия душа, необходимо хорошо просушивать ноги/руки.
При обнаружении первых симптомов заболевания немедленно приступайте к его терапии, поскольку оно несет опасность не только для вас, но и для окружающих.
https://youtube.com/watch?v=3gBSQBxbi3c
Профилактика пахового микоза
Как и для каждого заболевания, профилактика данного недуга подразумевает исключение всех основополагающих факторов. Таким образом, пациент обязан:
- соблюдение правил индивидуальной гигиены (в том числе борьба с потливостью),
- восстановить метаболизм (требуется консультация со специалистом),
- прием душа в конце рабочего дня по возвращению домой и после физических нагрузок,
- смена нижнего белья ежедневно,
- использование присыпки для борьбы с чрезмерной потливостью,
- использование строго индивидуальных предметов личной гигиены (не доверять и не давать в пользование собственные средства личной гигиены),
Если вы контактировали с зараженным человеком или вещами, которыми он пользуется, следует хорошо вымыть руки с мылом, а желательно принять душ. Такая мера значительно снизит риск возникновения заболевания.