24 марта 2021
Атопический дерматит — довольно распространенное явление, ведь в среднем 1 человек из 12 страдает им. Полностью вылечить дерматит невозможно, поэтому лечение обычно сводится к повседневному уходу, поддерживающему состояние ремиссии. Давайте рассмотрим, как ухаживать за дерматитом, чтобы не было рецидивов.
Классификация дерматитов
Существуют следующие виды дерматитов:
- Контактный. Это воспаление кожи, которое возникает после непосредственного контакта с раздражителем. В качестве раздражителя может выступать абсолютно любое вещество, все зависит от индивидуальных особенностей организма. Существуют также вещества, которые вызывают развитие контактного дерматита у всех людей (травмы кожи, крапива, воздействие низких или высоких температур, кислоты, едкие щелочи и ряд других).
- Атопический. Это форма заболевания имеет нервно-аллергическое происхождение и хроническое течение.
- Токсидермия. Это токсико-аллергическая реакция кожи, которая возникает в ответ на проникновение аллергена внутрь организма. Примером токсидермии является крапивница.
- Себорейный дерматит. Вызван дрожжеподобным грибком, протекает хронически, чаще всего поражает кожу лица.
- Прочие виды дерматита. К ним относят экзему, розацеа, прыщи, акне и ряд других патологических состояний организма, которые рассматриваются как отдельные заболевания.
По течению дерматит бывает острым и хроническим. По степени распространенности различают общий (диффузный) и местный (локальный) дерматит.
Причины дерматита
Основными причинами развития заболевания являются:
- наследственная предрасположенность – если у родителей был диагностирован дерматит, то это резко повышает вероятность развития данной патологии у ребенка;
- приобретенная предрасположенность – люди, которые в детстве болели атопическим дерматитом, имеют больше шансов заболеть дерматитом во взрослом возрасте;
- стрессы, нервное перенапряжение;
- ослабленный иммунитет;
- воздействие на организм высоких или низких температур;
- поступление в кровь различных раздражителей, которые могут стать причиной развития дерматита (некоторые лекарственные средства, химические вещества, продукты питания, пыльца растений и ряд других);
- облучение кожи кварцевыми лампами, радиацией, солнечными лучами.
Лечение атопического дерматита у детей и взрослых
Требуется комплексный подход, включающий в себя:
- Коррекцию нарушенных нейроиммунноэндокринных механизмов (или вызываемых ими следствий).
- Предотвращение осложнений, вызванных иммунодефицитным состоянием.
- Облегчение симптомов (прежде всего — зуда) с помощью мазей, кремов, инъекций.
- Профилактику обострений с помощью выявления и устранения из «поля зрения» организма провоцирующего фактора (или факторов). Главная роль принадлежит соблюдению диеты, регулярной влажной уборке, отказу от ношения одежды и использования средств гигиены (и бытовой химии), способных спровоцировать обострение.
- Повышение стрессоустойчивости и нормализацию психологического климата в семье, школе, на работе и др.
Хороший эффект дают физиотерапия и пребывание в сухом жарком климате.
Лечение атопического дерматита у грудничка
Изложенное выше актуально для всех возрастов. В сохранении (и возвращении) здоровья грудничка большую роль играют питание и эмоциональное состояние мамы, микроклимат в семье.
Спровоцировать проявление болезни у грудничка могут:
- перевод на искусственное вскармливание;
- сильный эмоциональный стресс (например, испуг);
- слишком жаркий климат в доме (температура воздуха постоянно выше 24 градусов);
- воздействие прямых солнечных лучей;
- слишком частое купание с использованием щелочных средств;
- острые инфекционные заболевания;
- прививки;
- использование средств гигиены, не предусмотренных для грудного возраста;
- недостаточность ферментных систем и, как следствие, неполное усвоение пищи и др.
Симптомы дерматита
Клиническая картина заболевания зависит от вида дерматита. Общими симптомами, которые характерны для большинства дерматитов, являются:
- Кожный зуд. Его интенсивность зависит от того, насколько сильно раздражены нервные окончания. Несоответствие кожных проявлений и зуда (например, высыпаний мало, а зуд сильный) является признаком аллергической реакции организма при атопических дерматитах.
- Эритема (покраснение). Возникает в результате повышенного наполнения кровью капилляров кожи. При остром дерматите кожа припухшая, с неровными краями. При хронической форме заболевания эритемы может вообще не быть. При надавливании на кожу в месте воспаления покраснение на время исчезает. Эритему следует отличать от подкожного кровоизлияния.
- Экзема (появление высыпаний). Внешний вид сыпи зависит от вида дерматита. Чаще всего высыпания локализуются на лице, конечностях, в паху, по бокам туловища.
- Экссудация. Чаще всего образование экссудата происходит при острых формах дерматита. При хроническом дерматите наблюдается появление трещин на коже и саморасчесов, которые пациент делает из-за сильного зуда.
- Шелушение кожи. Происходит из-за чрезмерной сухости кожи, вызванной нарушением функции сальных желез и дегидратацией. Чаще всего данный симптом встречается при хронических воспалительных и аллергических дерматитах.
Уже не новость, что большинство средств, которые применяют при лечении себорейного дерматита головы и появлении перхоти содержат различные противогрибковые компоненты и гормоны, но не всегда дают ожидаемый эффект. При прекращении их использования симптомы заболевания возвращаются, а длительное применение средств, содержащих глюкокортикостероиды, грозит развитием различных побочных явлений.
Неужели до сих пор не разработаны эффективные шампуни от себорейного дерматита и перхоти?
Разработаны!
Шампунь Нафтадерм® – уникальный продукт с экстрактом нафталанской нефти. Он не только эффективно борется с симптомами себорейного дерматита и перхотью, но и способствует снижению активности синтеза кожного сала.
- Содержит высокоактивные вещества из нафталанской нефти;
- Обладает противовоспалительным и антимикробным действием;
- Нормализует рН кожи и не вызывает ощущений сухости кожи даже при длительном применении.
Шампунь Нафтадерм®
– природная композиция с нафталанской нефтью. Только представьте, что более 50 % людей хотя бы раз в жизни сталкивались с лёгкими проявлениями себорейного дерматита в виде перхоти.
Итак, что же такое себорейный дерматит?
Это хроническое рецидивирующее заболевание кожи, связанное с повышенной секрецией кожного сала. На этом фоне происходит изменение состава кожной микрофлоры вследствие индивидуальной чувствительности организма к продуктам жизнедеятельности грибов.
Когда надо бить тревогу и как распознать себорейный дерматит?
Наш организм способен посылать нам сигналы, чтобы мы могли предотвратить развитие более тяжёлых проявлений заболевания.
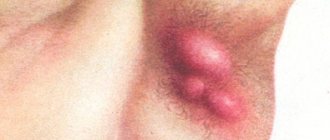
Очаги поражения при этом заболевании располагаются на волосистой части головы, лице (в области бороды и усов, носа, на границе роста волос), ушах, заушных складках, шее, груди, спине, подмышечных впадинах и гениталиях.
Характерные признаки себорейного дерматита:
- покраснение
- шелушение
- белые или желтоватые сальные чешуйки на волосах, плечах, одежде, головном уборе, расческе
- зуд кожи головы
- влажные корки и трещины в подмышечной, паховой областях, в складках за ушами и под молочными железами
- повышенная жирность кожи
- тусклость и ломкость волос
Какие же факторы могут провоцировать обострение себорейного дерматита и появление перхоти?
- наследственная предрасположенность
- гормональные нарушения
- заболевания пищеварительной, эндокринной систем, лёгких, неврологические заболевания, гиповитаминозы, иммунодефициты
- инфекционные заболевания (ВИЧ, гепатиты)
- психическое и физическое перенапряжение
- неправильный уход за кожей головы (пересушивание феном, частое окрашивание, воздействие кондиционеров)
- воздействие кондиционеров, повышенная влажность воздуха
- применение лекарственных препаратов
Как решить проблему себорейного дерматита волосистой части головы и перхоти?
Помните, что несвоевременное выявление причин появления себорейного дерматита и перхоти, а также неправильное лечение, могут привести к распространению процесса на кожу лица и туловища, а частые обострения способствуют выпадению волос.
Основные направления действия средств устранения перхоти и лечения себорейного дерматита:
- снижение воспаления
- прекращение шелушения
- устранение зуда
- остановка размножения грибов и бактерий
до применения
после применения
Шампунь Нафтадерм® с экстрактом нафталанской нефти устраняет все симптомы заболевания, и прежде всего основную причину себорейного дерматита.
Особенности шампуня Нафтадерм®
- Действующей композицией шампуня Нафтадерм® является лечебная нафталанская нефть, которая добывается только из природных месторождений в Азербайджане. В состав этой нефти входят различные вещества: полициклические насыщенные и ароматические углеводороды, нафтеновые кислоты, различные микроэлементы, азотистые основания и т.д.
- Для изготовления шампуня Нафтадерм® используется только очищенная фармацевтическая субстанция. Обычная нафталанская нефть содержит большое количество вредных примесей и бактерий. Нафталанская нефть® рафинированная получена в результате многоступенчатой очистки, она внесена в Государственный реестр и стандартизирована по плотности, вязкости, температуре кипения, содержанию воды и нафтеновых кислот.
- Уникальная технология изготовления шампуня Нафтадерм® позволяет сохранять высокую концентрацию активных веществ. Эффективность продуктов, содержащих нафталанскую нефть, проверена в доклинических исследованиях на животных.
- Шампунь Нафтадерм® способен снижать интенсивность выработки кожного сала, тем самым действуя на основные звенья патогенеза себорейного дерматита. Регулярное использование шампуня способствует постепенному уменьшению зуда, шелушения и жирности кожи.
- Шампунь Нафтадерм® имеет сбалансированный состав. При создании продукта учёные тщательно изучали пропорции всех составных веществ. Благодаря этому он бережно ухаживает за волосами, придавая им естественный блеск и насыщая минералами и микроэлементами.
- Шампунь Нафтадерм® безопасен при длительном применении. Продукт не содержит искусственных красителей, отдушек и консервантов, поэтому безопасен.
- Шампунь Нафтадерм® эффективен в комплексном лечении себорейного дерматита. Эффективность шампуня была многократно подтверждена клиническими испытаниями. Шампунь протестирован дерматологами и пациентами.
- Шампунь Нафтадерм® можно использовать для профилактики появления перхоти и обострений себорейного дерматита. Разработанная дерматологами, эффективная схема использования шампуня позволяет добиться стойкой ремиссии себорейного дерматита и предотвратить его обострение.
Как правильно применять шампунь Нафтадерм®?
- Небольшое количество шампуня Нафтадерм® нанести массирующими круговыми движениями на влажные волосы от их основания до кончиков
- Оставить шампунь Нафтадерм® на голове на 3–5 минут
- Ополоснуть волосы и нанести шампунь Нафтадерм® ещё раз
- Тщательно промыть волосы, затем слегка их отжать.
Рекомендуется использовать шампунь Нафтадерм® 2–3 раза в неделю в течение 2 месяцев. Для профилактики рецидивов можно продолжить использование шампуня 1 раз в неделю ещё 2 месяца.
Важно помнить!
Успешное лечение себорейного дерматита зависит от правильного питания и соблюдения здорового образа жизни. В рационе рекомендуется ограничить продукты, содержащие легкоусвояемые углеводы, острую, жареную, копчёную пищу, маринованные продукты и алкоголь.
Забудьте о неприятных симптомах себорейного дерматита и перхоти! Сделайте выбор в пользу природных источников здоровья Вашей кожи и волос с помощью шампуня Нафтадерм®!
Автор:
Калинина Олеся Владимировна, кандидат медицинских наук, врач-дерматолог НДЦ «Ретиноиды»
Печать
Диагностика дерматита
Основными методами диагностики дерматита являются:
- сбор анамнеза, опрос и внешний осмотр пациента;
- анализ крови (общий, биохимический, на гормоны);
- взятие биологического материала с пораженных участков кожи, его микроскопическое исследование и посев на питательные среды – проводится для подтверждения или опровержения грибковой природы дерматита;
- различные аллергологические пробы – проводятся для диагностики аллергического дерматита.
Диагноз ставит врач аллерголог или дерматолог. Важно выявить дерматит на ранних стадиях и начать своевременное лечение. В противном случае возможно развитие целого ряда осложнений и переход заболевания в хроническую форму, которая с трудом поддается терапии.
Лечение дерматита
В первую очередь, необходимо исключить контакт пациента с провоцирующим фактором, который вызывает развитие дерматита.
Для улучшения общего состояния больному назначают гипоаллергенную диету. Для уменьшения воспаления, зуда, отечности показан прием антигистаминных средств. Современные противоаллергические препараты не вызывают сонливости и дают минимум побочных эффектов, что позволяет пациенту вести полноценную жизнь.
При необходимости может быть назначено лечение, направленное на выведение токсинов из организма. С этой целью пациенту назначают энтеросорбенты. Сенсибилизацию организма также снижают препараты, содержащие кальций.
Местное лечение дерматита включает в себя нанесение на очаги поражения гормональных мазей. Следует помнить, что назначать их может только лечащий врач. Он же определяет дозировку и продолжительность приема, в зависимости от степени тяжести заболевания и индивидуальных особенностей организма пациента. Самолечение недопустимо!
Если дерматит протекает с образованием пустул и везикул, то пузыри аккуратно вскрывают в соответствии с правилами антисептики и асептики, после чего производят их обработку анилиновыми красителями. Вопреки распространенному мнению, йодными растворами можно обрабатывать только края раны, для предотвращения дальнейшего распространения инфекции.
Для купирования неврологических расстройств, вызванных кожным зудом, показано назначение легких седативных растительных препаратов (валериана, пустырник).
Если причиной дерматита является гипофункция ПЖ, то показан прием ферментных препаратов после каждого приема пищи.
При дисбактериозе показан прием пребиотиков и пробиотиков, кисломолочных продуктов. Как только нормальная микрофлора в кишечнике восстанавливается, дерматит исчезает самостоятельно.
Лечение атопического дерматита
Атопический дерматит — это хроническая дерматологическая болезнь, для которой характерно воспаление поверхностного слоя эпидермиса, сильный зуд, сухость и наличие специфических высыпаний. Это заболевание выявляется еще в грудном возрасте у человека, после чего сопровождает его на протяжении всей жизни. При его течении периоды улучшения сменяются обострениями. Болезнь не только влияет на общее состояние здоровье человека, но также приводит к эстетическим и психологическим проблемам. Регулярные высыпания на коже, зуд и высокая сухость создают дискомфорт, что мешает нормальной жизни. Очень часто дерматологические проблемы сказываются на психоэмоциональном состоянии пациента. Обычно такие люди замыкаются в себе, трудно идут на контакт с посторонними, в основном их подавляет депрессия, они страдают от бессонницы и других нервных расстройств. Полностью излечить его невозможно, но с помощью комплексной терапии можно улучшить состояние.
СПЕЦИФИКА ТЕЧЕНИЯ ЗАБОЛЕВАНИЯ У ДЕТЕЙ У новорожденного в возрасте до трех месяцев дерматологическая болезнь проявляет себя, прежде всего, внешними симптомами на коже. Любые изменения состояния эпидермиса характеризуются следующими стадиями:
- экссудация — выделение природной жидкости с содержанием белка и другими клетками на поверхность кожи;
- образование «серозных колодцев» — мокнущих пораженных участков эпидермиса, которые самостоятельно вскрываются и проводят к вытеканию гнойного содержимого на поверхность. Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;
- появление корочек;
- отшелушивание клеток.
Они появляются в основном на коже лица (за исключением носогубной области), на локтях и коленях. Зуд кожи может быть очень сильным, что приводит к беспокойству и плаксивости малыша. А расчесывание ранок усугубляет процесс течения дерматологического заболевания, что приводит к нарушению сна и другим неврологическим проблемам.
АТОПИЧЕСКИЙ ДЕРМАТИТ У ПОДРОСТКА Для ребенка в подростковом возрасте для этой формы дерматологического заболевания характерно образование больших болезненных папул. Верхние слои эпидермиса являются толстыми, рисунок кровеносных сосудов усилен, а пигментация явно нарушена. При расчесывании и механическом воздействии на кожу появляются геморрагические корки в основном в области около глаз, уголков рта, груди, кистей, локтей и коленок. У подростка наблюдается устойчивая форма светлого дермографизма кожи. Лечение в этой стадии каждому пациенту назначается квалифицированным специалистом в индивидуальном порядке.
АТОПИЧЕСКИЙ ДЕРМАТИТ У ЗРЕЛЫХ ПАЦИЕНТОВ Терапия этого кожного заболевания у взрослых имеет свою специфику. Обычно оно проходит после полового созревания. Если этого не происходит, то оно остается с человеком на оставшуюся жизнь. В медицинской практике были зафиксированы случаи самоизлечения болезни у ребенка в период его активного роста. Однако повышенная чувствительность кожного покрова может сохраниться.
Болезнь у взрослого сочетает все вышеописанные симптомы. Поверхностный слой эпидермиса очень сухой, рисунок сосудистой сеточки сильно выражен, пигментация явно изменена. При сильном расчесывании кожного покрова может присоединиться инфекция, которая часто усугубляет течение заболевания. Периоды обострения и улучшения состояния больного сменяют друг друга через определенные промежутки времени.
ПОЯВЛЕНИЕ ОСЛОЖНЕНИЙ В ПРОЦЕССЕ ТЕЧЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА В основном все осложнения при этом заболевании связаны с механическим повреждением поверхностного слоя эпидермиса, в результате чего внутрь может быть занесена любая инфекция. При нарушении покрова кожи также снижается иммунная система, а это является благоприятной средой для размножения болезнетворных микроорганизмов. Все эти факторы в совокупности значительно усложняют лечение болезни.
Самыми распространенными осложнениями атопии являются бактериальные. При проникновении внутрь поврежденного участка бактерий может развиться гнойное поражение – пиодермия. Возбудителями этого дерматологического заболевания являются гноеродные кокки, в том числе стрептококки, гонококки, а также стафилококки. Популярными симптомами этой болезни являются гнойные высыпания на коже тела и лица. При подсушивании они образуют желтые корки. Другими признаками пиодермии являются сильное утомление, слабость и повышение температуры.
Помимо бактериальных осложнений к атопическому дерматиту часто присоединяются различные вирусные поражения. При них на коже появляются разнообразные высыпания, в том числе везикулы (образования с прозрачной жидкостью). В основном вирусные поражения наблюдаются в области кожи лица и слизистых оболочек.
Еще одним частым осложнением этого типа дерматита, которое характерно для детского возраста, является грибковое поражение. Очень часто у грудничков появляется молочница, возбудителем которой является грибок кандида. Дерматит у зрелых людей, к которому присоединяется грибок, проявляется различными признаками, в том числе образованием налета в кожных складочках.
ПРИЧИНЫ ПОЯВЛЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА Как вылечить атопический дерматит? Для этого важно выявить его первопричину. Как показывает медицинская практика, он может быть вызван совокупностью внешних и внутренних факторов. Это дерматологическое заболевание относится к числу генетически обусловленных, поэтому у родителей, которые страдают от него, очень часто рождаются дети с аналогичными симптомами. Врачи подтвердили, что у пациентов, среди родственников которых были зафиксированы случаи атопического дерматита, практически в 50% имеется предрасположенность к различным аллергическим реакциям. В том случае, когда у ребенка оба родителя подвержены атопическому дерматиту, вероятность рождения ребенка с аналогичным дерматологическим заболеванием составляет около 80 процентов.
Выявить генетическую предрасположенность и наличие этого заболевания можно уже на первом году жизни. Обычно они проявляются в виде специфической аллергической реакции – воспаления и появления высыпаний на коже. Признаки обязательно проявляются до 5-6 летнего возраста. Если аллергии не появляется и в школьном возрасте, то родители с атопическим дерматитом могут быть спокойны относительно заболевания у своего малыша. Однако иногда симптомы этого заболевания могут появиться и в подростковом возрасте. Их могут усугубить различные факторы, к которым относятся:
- снижение иммунной системы;
- неблагоприятная экологическая обстановка;
- климат – высокая температура или влажность;
- несбалансированное питание;
- нехватка витаминов и железа;
- инфекции;
- психологические факторы и другие.
В основном этот вид дерматита сопровождают другие аллергические болезни – ринит или бронхиальная астма. Полностью его вылечить нельзя, но с помощью специфических процедур и медицинских препаратов можно значительно улучшить состояние кожного покрова и качество жизни. При систематическом их проведении можно добиться ремиссии.
Как вылечить атопический дерматит? Для ответа на этот непростой вопрос необходимо изначально разобрать классификацию. Согласно исследованиям врачей можно выделить несколько ее форм – стадию обострения, ремиссию и этап, предшествующий усугублению. Он называется неполной ремиссией. Полная ремиссия означает оздоровление организма и отсутствие симптомов. Также формы заболевания классифицируются в зависимости от возраста – можно выделить младенческую (от 1 до 3 лет), детскую (от 4 до 12 лет), юношескую (т 13 до 18 лет) и взрослую (после 19 лет).
Также в зависимости от степени выраженности симптомов этого заболевания специалисты выделяют три разные формы – легкую, среднюю и тяжелую. Такое разделение обусловлено продолжительностью периодов ухудшения, а также остротой клинических проявлений.
ПРИЗНАКИ АТОПИЧЕСКОГО ДЕРМАТИТА Первые симптомы этого заболевания у ребенка от рождения до полугода, но только в том случае, если он имеет склонность к аллергическим реакциям. Врачи определили, что груднички, которые находятся на грудном вскармливании, в меньшей степени подвержены появлению аллергии. Им вместе с материнским молоком передаются антитела, которые помогают неокрепшему организму бороться с аллергенами. Также первые признаки могут появиться при введении прикорма, который обычно начинается в возрасте полугода, или при переходе на адаптированную молочную смесь.
В период полового созревания, при котором происходит активная выработка гормонов, у более половины пациентов все симптомы атопии полностью проходят. Однако если они остались, то они будут доставлять дискомфорт до конца жизни человека. Обычно первичные формы атопии переходят во взрослую, симптомы которой являются более выраженными.
По особенностям течения болезни врачи выделяют две стадии – острую и хроническую. Для каждой из них свойственна своя симптоматика и степень выраженности клинических симптомов. В первом варианте наблюдается изменение оттенка в пораженных участках, гиперемия и сильный отек. В некоторых других случаях течение болезни могут усугубить многочисленные высыпания в форме узелков, эрозивные образования, сухость и повышенное шелушение. Самый характерный признак атопии – это выделение природной жидкости с содержанием белком и других клеток на поверхности кожи. Это приводит к образованию мокнущих ран и язвочек. При постоянном расчесывании этих образований к дерматиту может присоединиться вирусная или бактериальная инфекция, что приведет к различным осложнениям и усугублению течения заболевания. Самым опасным из них являются появление папул и пустул.
Для хронической формы течения этой болезни свойственно утолщение кожи и появление на ней заметного рисунка. Для нее также характерны следующие признаки:
- многочисленные морщины в области нижних век у ребенка;
- кожа на ступнях отечная с множественными маленькими трещинками;
- аллопеция в области затылка.
У зрелых людей можно выделить и другие симптомы течения болезни. Характерный признак этого дерматологического недуга для разных форм – это сильнейший зуд. Другие симптомы могут изменяться в зависимости от возраста человека.
ТЕРАПИЯ АТОПИЧЕСКОГО ДЕРМАТИТА Если у ребенка, подростка или взрослого человека были обнаружены признаки атопии и диагноз был подтвержден, то важно своевременно начать комплексное лечение. Оно направлено на достижение определенных задач, в том числе:
- удаление токсинов и аллергенов из организма;
- уменьшение выраженности симптомов аллергии;
- снижение повышенной чувствительности организма к определенным аллергическим веществам;
- облегчение сильного зуда;
- терапия вторично присоединенных инфекций;
- предотвращение обострения болезни.
Атопия, причины которой могут варьироваться в зависимости от возраста и состояния здоровья пациента, не может быть полностью вылечена. Но медикаментозная и немедикаментозная терапия могут значительно облегчить состояние пациента. Для этого больному важно соблюдать все рекомендации специалиста.
СБАЛАНСИРОВАННОЕ ПИТАНИЕ ПРИ ЗАБОЛЕВАНИИ Для предотвращения рецидива и облегчения состояния здоровья пациента в период обострения течения болезни необходимо грамотно подобрать рацион. Он не должен включать продукты питания, которые содержат большое количество аллергенов. Особенно к нему нужно внимательно отнестись при кормлении детей грудного возраста, в этом случае все ограничения накладываются на маму. Из ее рациона необходимо исключить все продукты, на которые у малыша есть повышенная чувствительность. Обычно к ним относятся молочные продукты и яйца куриц.
Также в рацион не следует включать жирную, жареную и соленую пищу, копченые колбасы, рыбу и мясо с большим содержанием жира, сильно окрашенные продукты. Также не стоит употреблять сладкие блюда, цитрусовые, орехи, а также рыбью икру и грибы, поскольку они оказывают сильное влияние на желудочно-кишечный тракт.
При приготовлении пищи пациенту следует уменьшить количество соли, также не следует употреблять маринованные и соленые консервированные блюда. Для восполнения потребности в полезных веществах, которые содержатся в некоторых запрещенных продуктах, можно принимать жир в таблетках. Для получения более подробной информации о составлении сбалансированного рациона необходимо обратиться за консультацией к диетологу. Он сможет подобрать индивидуальный план питания.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ АТОПИЧЕСКОГО ДЕРМАТИТА При терапии этого заболевания первоочередной целью являются устранение дискомфортного зуда. Он приводит к постоянному расчесыванию, которое может стать причиной инфицирования пораженного участка и привести к другим более опасным осложнениям. Для борьбы с этим неприятным симптомом атопии врачи назначают прием специальных лекарств.
Антигистаминные средства хорошо устраняют зуд кожи, но также убирают излишний отек на слизистых. Это позволяет предупредить распространенные осложнения течения дерматологической болезни. Важно принимать во внимание, что регулярный прием большинства таких препаратов может стать причиной того, что организм в дальнейшем выработает к ним отсутствие восприимчивости. Это приведет к тому, что медикамент перестанет действовать. Чтобы этого избежать, специалисты рекомендуют не принимать антигистаминные препараты более недели. Также многие подобные лекарства (Супрастин, Диазолин, а также Тавигил и другие) обладают легким расслабляющим действием, что важно учитывать тем людям, работа которых связана с высоким вниманием.
Существует несколько лекарственных средств против аллергии на гормональной основе. Их прием возможен только на протяжении короткого периода времени с плавным снижением количества. Его используют только при наличии сильнейшего зуда, а также при отсутствии эффекта от использования других лекарственных средств и медикаментов.
При наличии симптомов интоксикации врач может назначить дополнительный прием сорбирующих веществ. Они связывают аллергены и выводят их из организма. Ребенку подходят энтеросорбенты, к которым относятся уголь, полисорб, энтеросгель и другие.
Интенсивное лечение атопии осуществляется при выраженных симптомах с применением капельниц для введения некоторых медикаментов внутрь, в том числе физиологического раствора. В очень тяжелых ситуациях может быть назначено очищение крови. В зависимости от самочувствия такая процедура проводится каждый день или несколько раз в неделю.
Важное значение в терапии многих дерматологических заболеваний имеет применение специальных препаратов наружного действия – мазей, кремов, гелей и других косметических средств. Врачи-дерматологи часто подбирают для терапии кортикостероиды. Наиболее распространенным является Элидел. Главное достоинство этого медикамента заключается в возможности его использования для лечения маленьких детей от рождения до 3 месяцев.
Если на коже пациента есть мокнущие раны и язвы, то они нуждаются в просушивании. Для этого используются специальные косметические препараты. Подбор лекарственных средств зависит от расположения поражений, стадии болезни и особенностей больного.
При присоединении вторичной вирусной или бактериальной инфекции пациентам назначается антибактериальная терапия. Подбор лекарств в этом случае должен быть основан на результатах анализов, проведенных с целью определения возбудителя. С антибиотиками может быть назначен одновременно препарат для укрепления иммунной системы и предотвращения развития дисбактериоза кишечника.
Терапия атопии может быть назначена только квалифицированным специалистом после тщательной диагностики состояния больного. Для достижения максимального эффекта программа лечения подбирается индивидуально.
ПРОФИЛАКТИКА ПОЯВЛЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА Терапия этого заболевания у людей зрелого возраста требует соблюдения профилактических мероприятий. Сегодня это дерматологическое заболевание не поддается полному излечению, поскольку оно возникает при наличии факторов, которые не зависят от человека. Но при грамотном подходе к лечению любой пациент может облегчить течение болезни, улучшить самочувствие и снизить симптомы обострения. Для этого важно избегать определенных факторов, что позволит предупредить рецидив.
Все мероприятия, проводимые в рамках профилактики, можно разделить на первичные и вторичные. К первой группе относится в первую очередь внимательное ведение женщины во время подготовки к родам. Важно предотвращать развитие сильного токсикоза и прием сильнодействующих лекарственных препаратов. Беременная должна сбалансировано питаться и отказаться от употребления некоторых продуктов питания, которые могут привести к появлению аллергии.
Новорожденный ребенок должен на протяжении максимально возможного периода времени находиться на грудном вскармливании. Не рекомендуется рано вводить прикорм и переводить малыша на адаптированную молочную смесь. Кормящая мама тоже должна внимательно следить за своим питанием и исключать из него высокоаллергенные продукты, с осторожностью подходить к употреблению овощей и фруктов. Не следует при ГВ принимать сильнодействующие медикаментозные препараты.
Вторичные меры профилактики направлены на предотвращение воздействия внешних факторов, которые провоцируют появление аллергии. Важно внимательно подходить к уходу за кожей и не использовать косметику, которая содержит опасные химические красители, ароматические вещества и другие агрессивные компоненты.
Также стоит отказаться от ношения сильно обтягивающего нижнего белья, использования жестких мочалок, горячей воды. Важно осуществлять комплексный уход за кожей, который включает увлажнение, питание и защиту от неблагоприятных внешних факторов.
Больным с атопией внимательно следует подойти к выбору профессиональной деятельности. Она не должна быть связана с концентрацией внимания и контактом с химическими реагентами, пылью, маслами. У вас есть возможность записаться на прием прямо сейчас, заполнив онлайн-форму на нашем сайте или по номеру 91-80-70. Лечение атопического дерматита от 815 рублей
Народные средства от дерматита
Дерматит вполне успешно можно лечить в домашних условиях народными методами, но для этого нужно точно определить причину заболевания. Чаще всего для лечения кожных болезней применяют отвары, настои, примочки и мази для наружного использования, изготовленные из натуральных компонентов. Народные средства для лечения дерматита оказывают достаточно мягкое и деликатное воздействие, поэтому при их применении необходимо подготовиться к длительному курсу терапии.
Дегтярное мыло для здоровья кожи
Дегтярное мыло используется в качестве самостоятельно лекарства для лечения кожных заболеваний, а также для закрепления результата после использования примочек или мазей на основе различных фитоэкстрактов.
Дегтярное мыло подходит для проведения следующих оздоровляющих процедур: компрессов, массажа, аппликаций, ванночек, также им обогащают косметические средства , предназначенные для ухода за воспаленной кожей (шампуни, крема, мыло).
Травы
От дерматита помогают избавиться лекарственные травы:
- чистотел. Это одно из самых действенных средств для лечения проблемной кожи. Удобнее всего использовать готовый сок чистотела. Сок разводят в воде в соотношении 1:2, смачивают в полученном составе марлевый тампон и делают аппликации на 10 — 15 минут. Аналогичным образом используют и отвар травы. Если нет аллергии на продукты пчеловодства, в раствор для аппликаций добавляют мед;
- череда. Для приготовления настоя или отвара требуется 1 ст.л. сухого растения и полстакана воды. Нужно с вечера заварить траву череды кипятком и оставить настаиваться на ночь. В результате должен получиться настой темно-коричневого цвета, из него делают влажные марлевые компрессы 3 — 4 раза на день;
- софора японская. Плоды софоры японской являются эффективным средством от дерматита, экземы и прочих кожных заболеваний. Настой готовят как из череды. Готовое средство немного разогревают и используют в виде примочек к пораженным участкам;
- цветки василька. Настой из цветков василька принимают внутрь, для его приготовления берут 10 г измельченного сырья и заливают стаканом кипятка. Употребляют средство внутрь по четверти стакана три раза в день.
Чайное дерево
Масло чайного дерева считается очень сильным антисептиком, обладающим противогрибковыми, антивирусными, противовоспалительными и противомикробными свойствами. При терапии дерматита его применяют в качестве самостоятельного средства или же добавляют к другим препаратам для усиления лечебного эффекта. Масло чайного дерева хорошо сочетается с дегтярным маслом и любым другим масляным раствором.
Применение этого средства предполагает его нанесение на пораженный участок. Для этого необходимо капнуть несколько капель масла на кожу и легкими массажными движениями растереть по всему периметру воспаления.
Деготь
Эффективно лечит даже тяжелые формы дерматита — экзему и псориаз. Деготь наносят на кожу непосредственно во время обострения болезни и оставляют на пару часов или добавляют в другие лекарственные средства, например, в водные и спиртовые настойки.
Картофель
Успокаивает и заживляет кожу. Для компресса картофель моют, очищают от кожуры, натирают на терку. Смесь выкладывают на марлю, сложенную в три слоя, и прикладывают к больному месту. Через два часа можно снять компресс и положить новый. На ночь кожу дополнительно смазывают прополисной мазью 10%.
Герань
Масло герани несложно приготовить самостоятельно. Для этого измельченные цветы и листья лекарственного растения измельчают, отмеряют 2 ст.л. и засыпают в стеклянную банку. Далее герань заливается стаканом рафинированного подсолнечного масла и настаивается 5 дней в темном месте. Через пять дней банку переставляют на свет, например, на окно, и выдерживают еще полтора месяца. Готовый масляный настой процеживают, переливают в емкость с темного стекла, закрывают плотной крышкой и отправляют в холодильник на хранение. Использовать масло герани можно так же как и масло чайного дерева.
Спиртовые настойки от дерматита
Настойки на спирту помогают за достаточно короткое время избавиться от высыпаний и улучшить состояние кожи. Существует несколько проверенных рецептов настоек от дерматита:
- Соединяем по 0,5 ч.л. лимонного сока и водки с 1 ч.л. перемолотой яичной скорлупы. Готовое лекарство хранится в холодильнике. Принимают состав внутрь по 1 ч.л. два раза в сутки. Курс лечения — от 1 до 3 месяцев.
- Смешиваем и измельчаем по 10 г бузины черной, зверобоя, коры вяза, 15 г корней аира, 5 г корней девясила. Заливаем растительный сбор кипятком (100 мл), настаиваем сутки. Через сутки водный настой процеживаем, кипятим, добавляем 100 г водки. Смесь должна еще настояться около 10 часов, после чего ее можно употреблять. Принимают состав 2 раза в день по 2 ч.л., разведенных в половине стакана кипяченой воды. Курс лечения — 14 дней.
Детская больница округа Муром
Вопросы ухода за кожей ребенка первых лет жизни до настоящего времени остаются актуальными. Вследствие анатомо-физиологических особенностей детей (тонкого и чувствительного поверхностного слоя эпидермиса, хорошо развитой капиллярной сети, недостаточности местного иммунитета), защитная функция кожи, предохраняющая от неблагоприятных внешних воздействий, у них значительно снижена. В то же время резорбционная (поглощающая) и дыхательная функции кожи повышены.
Влияние различных повреждающих факторов, неправильное использование средств ухода: кремов, присыпок, мыла, а также подгузников — все это может приводить к нарушению нормального состояния кожи.
Одним из наиболее распространенных изменений кожи является пеленочный дерматит, частота возникновения которого колеблется от 35 до 50%. У девочек он наблюдается чаще.
Использование одноразовых и марлевых подгузников, перепаривание ребенка порой может привести к появлению опрелостей или даже пеленочного дерматита. Кажется, что это не слишком серьезная проблема, с которой легко справиться. Но это не совсем так. Кроме того, раздражение на коже доставляет ребенку массу неприятностей, в результате чего он постоянно капризничает и изматывает и себя, и вас.
Важно знать, почему появляются опрелости и пеленочный дерматит. Нужно это для того, чтобы справиться с этими явлениями.
Причины появления опрелостей и пеленочного дерматита
Чаще всего, главной причиной служит длительный контакт кожи ребенка с влагой или детским стулом. И как бы подгузник хорошо ни впитывал, при длительном использовании результат один и тот же – раздражение.
Но это далеко не единственная причина появления опрелостей и пеленочного дерматита. Поэтому остановимся более подробно на самых распространенных.
Опрелости и пеленочный дерматит, которые появляются в результате соприкосновения кожи с мочой.
В основе проблемы лежит уровень pH мочи ребенка, который меняется в силу некоторых причин.
Во-первых, начнем с того, что сама по себе моча ребенка стерильна, в ней нет никаких микробов. Если малыш долго находится в одном и том же подгузнике, то происходит стремительный рост бактерий, который меняет уровень pH, в результате чего на коже появляется раздражение.
Другой причиной изменения кислотно-щелочного баланса может быть потребляемая ребенком еда. Риск появления опрелостей или пеленочного дерматита в этом случае возрастает, как только вы начинаете вводить прикорм, так как в моче появляются различные вещества, которые выводятся вместе с мочой и при длительном контакте раздражают кожу малыша.
Опрелости и пеленочный дерматит, которые появляются в результате соприкосновения кожи с калом.
Кал содержит вещества, которые раздражают кожу ребенка. Здесь немаловажную роль играет качество работы пищеварительной системы (при поносе количество опорожнений кишечника увеличивается – раздражение сильнее), и то, что употребляет в пищу ребенок.
Пеленочному дерматиту может сопутствовать кандидоз кожи (молочница). Молочница может появиться и тогда когда или ребенок принимает антибиотики, или мама, которая кормит своего малыша грудью.
Опрелости и пеленочный дерматит, которые появляются как реакция на используемую детскую косметику.
Потенциальную угрозу представляет все, с чем соприкасается кожа ребенка, в том числе и кремы, лосьоны, присыпки. Некоторые вещества ухудшают состояние уже раздраженной кожи, слишком жирные кремы заставляют попу потеть сильнее, а нанося крем под подгузник не вымытыми руками, вы рискуете занести на кожу ребенка различные инфекции.
Вот только некоторые причины возникновения опрелостей и пеленочного дерматита. А теперь от выявления проблем прейдем к их решению.
Способы лечения опрелостей и пеленочного дерматита
Чистота – залог здоровья! В борьбе с дерматитами важно соблюдать правила личной гигиены, как малышу, так и взрослому. Кроме того, следует тщательно выбирать подгузники, мыло, шампуни, салфетки, лосьоны и прочее. Обо все по порядку:
Как можно чаще меняйте подгузники.
Каждый раз мойте или протирайте кожу ребенка.
Не забывайте, что подгузник надо надевать только на сухую попу. Удаляйте влагу мягкими движениями.
Не забывайте о креме под подгузник. В случае аллергических реакций попробуйте другую марку.
Крем должен слегка впитаться прежде, чем надеть подгузник.
Если кожа малыша слишком сильно раздражена, не используйте влажные салфетки и мыло для того, что очистить кожу ребенка. Лучше всего подмыть ребенка кипяченой водой или настоем трав. Для этой цели можно заварить ромашку, череду, календулу, чистотел. Или развести слабый раствор марганцовки. И затем нанесите крем.
Для ухода за кожей ребенка подойдет также детский крем с экстрактами трав.
Если опрелости или пеленочный дерматит появились, когда вы начали вводить прикорм, то сначала вылечите их, а только потом продолжайте расширять рацион.
Если малыш вспотел, искупайте его в теплой воде. Можно в нее опять же добавить отвар трав.
Проветривайте попу малыша хотя бы 15 минут в день.
Используйте только средства, предназначенные для ухода за ребенком.
При пеленочном дерматите для обработки пораженных участков кожи рекомендуется применение кремов и мазей. Мазь «Деситин», оказывает стягивающее действие, в результате чего уменьшается поступление слизи и других секретов на пораженные участки кожи. Кроме того, создается защитный барьер для действия раздражающих факторов.
Компоненты крема «Драполен» — оказывают местный антисептический, дезинфицирующий, защитный и гидратирующий эффект.
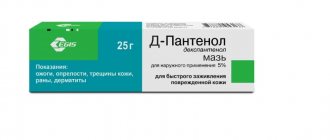
Мази «д-Пантенол» и «Бепантен», содержащие дексапантенол, стимулируют эпителизацию кожи (способствуют быстрому заживлению), а кроме того, обладают противовоспалительным действием.
Используемый препарат следует ежедневно наносить тонким слоем на пораженные участки кожи ребенка во время пеленания до исчезновения симптомов пеленочного дерматита.
Лечение инфекции, вызванной Candida albicans местно применяются кремы или присыпки с противогрибковыми препаратами какие вам посоветует ваш доктор.
Если вы не смогли справиться с раздражением в течение 3 дней, обязательно обратитесь к врачу, так как это может быть инфекция.
В общем, ухаживать за ребенком не сложно, важно знать правила и делать все своевременно.
Профилактика дерматита
Основными мерами профилактики заболевания являются:
- правильное питание – отказ от вредной пищи, введение в рацион свежих фруктов и овощей;
- использование средств индивидуальной защиты при работе на вредном производстве и контактах с бытовой химией;
- своевременное лечение заболеваний внутренних органов, которые могут привести к развитию дерматита;
- регулярное проведение санации очагов хронической инфекции в организме;
- отказ от вредных привычек;
- избегание стрессов и других психоэмоциональных расстройств;
- соблюдение правил гигиены;
- нормализация режима труда и отдыха;
- закаливание организма, укрепление иммунной защиты;
- отказ от малоподвижного образа жизни – пешие прогулки на свежем воздухе, занятия физкультурой;
- при нахождении на солнце использование специальных солнцезащитных кремов;
- обращение к врачу при появлении первых симптомов дерматита – это поможет диагностировать заболевание на ранней стадии, что существенно облегчит последующее лечение и поможет избежать перехода дерматита в хроническую форму.
Причины атопического дерматита
Системы и механизмы, вплетенные в его причинно-следственную сеть по большей части известны, но выделить универсальную первопричину пока не удается. Равно как и клинические проявления заболевания поражают своим разнообразием. Возможно (к этой мысли склоняются некоторые исследователи), ее и не существует, а широкий спектр симптомов, объединенных под названием «атопический дерматит», может быть следствием различных комбинаций причин, условий и провоцирующих факторов.
Кожа — большой и важный орган иммунной системы. Она первая (вместе с другими «пограничными» тканями — эпителием бронхов, желудочно-кишечного тракта, мочеполовой системы) встречает все и всех, пытающихся проникнуть в организм или поселиться на его границах. Встречает и оценивает степень опасности. И при необходимости уничтожает (собственными силами или с привлечением «спецназа» — Т и В-клеточного иммунитета).
Любое воспаление как раз и призвано сыграть защитную роль: окружить и локализовать «неприятеля», не дав ему проникнуть глубже; привлечь к месту вторжения дополнительную помощь и разрушить как самого реального или потенциального «врага», так и его опасные для организма продукты (например, токсины).
«Необычность» воспалительного повреждения кожи при атомическом дерматите заключается в том, что эта гипертрофированная защитная реакция развивается без видимых внешних причин (гнойные осложнения не в счет). И происходит она «не ко времени» и «не к месту» в силу внутренних сбоев в нейроиммуноэндокринных регуляторных процессах. Эти сбои в конечном итоге приводят к тому, что иммунные механизмы, признанные быть защитными, извращаются и обращаются против собственных клеток (т.н. аутоиммунные реакции), вызывая их гибель. Это в свою очередь проявляется разнообразными кожными симптомами, характерными для данного недуга.
На данный момент во всем мире накоплен огромный материал, касающийся возможных причин, условий, провоцирующих факторов и клинических проявлений атопического дерматита у детей и взрослых. Остановимся на них подробнее.
Генетическая предрасположенность
Роль генетического фактора в развитии данного заболевания не вызывает сомнений. Если болен один из родителей, недуг обнаруживает себя у детей более чем в пятидесяти процентов случаев. Когда атопическим дерматитом страдают оба родителя, вероятность заболевания у ребенка возрастает до восьмидесяти процентов.
Что наследуется?
Риск заболеть атопическим дерматитом также довольно высок у тех детей, чьи родители (или родитель) страдают каким-либо иным недугом из группы атопических заболеваний. В эту группу, помимо атопического дерматита, входят также бронхиальная астма, катаракта, ринит. По сути, заболевания этой группы объединяет характер нарушений в реакциях организма на внешнее воздействие, а не орган, который от них страдает.
Т.е., наследуются не конкретные механизмы поражения кожных покровов, а упомянутые выше сбои в работе важнейших регуляторных систем организма — нервной, иммунной и эндокринной. Что и приводит к различным типам патологических сценариев реакции на внутренние и/или внешние провоцирующие факторы.
Теории, объясняющие причины и механизмы развития данного недуга
- Одна из ведущих — теория аллергического генеза. В ее рамках основной причиной служит врожденная обостренная чувствительность организма (опосредованная гиперпродукцией антител класса иммуноглобулина Е) ко всему «чужому, иному, другому» (дословный перевод корня слова «аллерген»), стремящемуся попасть в организм через его границы — слизистые оболочки и кожу, будь они биологической или химической природы(пища, шерсть, пыль, бытовая химия, бактерии, грибы и пр.).
- Дополняющим ее компонентом (на что указывают результаты научных исследований) служат врожденные (или приобретенные) нарушения еще и в клеточном звене защитных реакций иммунной системы.
- Признается активное участие аутоиммунных механизмов как в проявлении симптомов болезни, так и в осложнении ее течения.
- Существуют и т.н. псевдоаллергические формы болезни, в которых не задействованы специфические гуморальные и клеточные реакции иммунной защиты.
- Немалая роль отводится участию центральной нервной системы (т.н. нервно-аллергическая теория). В том числе, хронический стресс и психоэмоциональные травмы считаются значимыми провоцирующими факторами проявления и/или обострения недуга. Для детей значимым пусковым фактором служит неблагополучная атмосфера в семье, детских дошкольных и окольных учреждениях.
В настоящее время предложены разные классификации атопического дерматита, в основе которых лежит преобладание тех или иных иммунных механизмов (гуморальных или клеточных).
Пусковые факторы атопического дерматита
В большинстве случаев прослеживается явная взаимосвязь между взаимодействием с аллергеном и началом или обострением болезни.
В роли пусковых факторов начала и/или обострения заболевания могут выступать:
1. Пищевые аллергены (это могут быть любые пищевые продукты!). Занимают лидирующую позициюособенно в раннем детском возрасте.
Отдельно стоит упомянуть зависимость преобладающих пищевых триггеров от возраста.
На первом году жизни это: растительные и животные белки (злаков, сои, молока коровы, морепродуктов и рыбы).
Для грудничков главным фактором риска проявления недуга служит ранний переход на искусственные смеси и прикорм с использованием продуктов с высоким аллергенным потенциалом (молоко коровы, например).
В более старшем возрасте к упомянутым продуктам присоединяются (по степени убывания риска):
- яйца, грибы, мед, шоколад, помидоры, морковь;
- кукуруза, горох, гречка, рис, картофель, перец зеленый, бананы, персики, клюква, абрикосы.
Кроме того, обнаружена зависимость между нерациональным питанием детей (преобладание белков и углеводов, особенно, в составе рафинированных продуктов, на фоне недостатка овощей и фруктов) и повышенным риском развития заболевания.
Взрослые наиболее чувствительны к (в порядке убывания эффекта):
- злаковым (рожь, пшеница, ячмень, овес, рис, гречка);
- рыбе;
- гороху и моркови;
- яйцам, молоку, миндалю, свинине, сыру.
Провоцируют обострение также копчености, красители, консерванты и пищевые добавки.
2. Ингаляционные аллергены.
К семи годам пищевые аллергены уступают лидирующую позициюингаляционным:
- шерсть домашних животных;
- домашняя и/или производственная пыль;
- экологическая загрязненность окружающей среды;
- пыльца растений;
- табачный дым;
- бытовая химия и гигиенические средства.
Для взрослых самыми активными триггерами служат не продукты питания, а пыльца и домашняя пыль. Последняя по большому счету очень неоднородна и содержит в себе различные типы чужеродных веществ (и пыльцу, и шерсть, и перхоть, и плесень, и бытовую химию, и эпидермальных клещей).
3. Другими провокаторами начала и обострения заболевания в любом возрасте служат:
- вирусы, грибы, паразиты, бактерии (и их токсины);
- жара (особенно постоянно высокая температура в жилом помещении) и холод;
- излишняя сырость и низкая влажность;
- шерстяная и синтетическая одежда;
- лекарственные препараты и вакцины (аспирин, антибиотики, гормоны).
Факторы, усугубляющие течение недуга:
- инфекционные заболевания;
- врожденные и приобретенные патологии обмена веществ;
- неврологические расстройства;
- стрессы (острые и хронические) и психоэмоциональные травмы;
- заболевания желудочно-кишечного тракта (например, у грудничков манифестацию атопического дерматита и тяжелое течение может спровоцировать незрелость/недостаточность ферментных систем, следствием которых служит неполное усвоение потребляемого белка).
Суммируя вышесказанное, можно сказать, что благоприятной «почвой» для развития атопического дерматита служит сочетание наследственно обусловленных нарушений в гуморальном и клеточном звене иммунного ответа, отклонений в работе нервной, эндокринной, пищеварительной, сердечно-сосудистой систем. А в роли провоцирующих первичное проявление и/или обострение недуга факторов могут выступать различные раздражители живой и неживой природы.
Где купить натуральные средства для лечения дерматита
Лечебные средства, изготовленные по народным рецептам, а также ингредиенты для их приготовления в домашних условиях можно заказать в онлайн-магазине «Русские корни». Заказ будет оперативно доставлен в Москву и Подмосковье курьером, по другим регионам страны почтой.
Также купить все необходимое для лечения дерматита можно в одной из столичных фито-аптек.
Внимание! Все публикуемые на нашем сайте материалы защищены авторским правом. При повторной публикации указание авторства и ссылка на первоисточник обязательны.