Код по МКБ-10 абсцесса ягодичной области
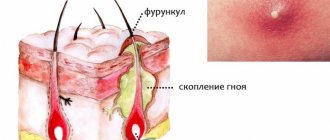
Патологический процесс может развиться на любом участке тела. Распространенной локализацией являются лицо, шея, спина, попа. Внутри формирования содержится гнойная масса, которую образуют патогенные микроорганизмы, погибшие клетки или тканевый детрит, продукты обмена жизнедеятельности бактерий, лейкоцитов, мононуклеаров, макрофагов.
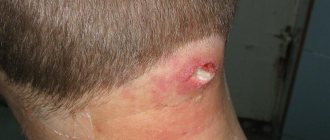
Абсцесс ягодичной области (код L02.3 по МКБ-10) – обширная зона гнойного расплавления, огражденная от тканей капсулой. Ее содержимое выступает проявлением защитной реакции организма. Если происходит вскрытие атрибута, формируется флегмона.
Причины и возбудитель абсцесса
Патология в области мягких мышечных тканей возникает из-за нарушения техники проведения инъекций. Недуг на ягодице лечится в больничных, поликлинических условиях, назначается два вида уколов: внутримышечные, внутривенные. Уберечь пациента от развития возможных осложнений удастся путем выполнения правил асептики и антисептики во время проведения процедуры медицинским работником.
Появлению постинъекционного инфильтрата способствуют факторы, провоцирующие абсцесс мягких тканей ягодицы:
- Грязные руки – частая причина развития нагноений: через не обработанную спиртом кожу внутрь попадают стафилококки, стрептококки, патогенные микроорганизмы. Ткани являются благоприятной средой для размножения бактерий, деятельность которых провоцирует абсцесс.
- Повторное использование одного шприца может закончиться септическим состоянием, летальным исходом.
- Инфильтрат на ягодице возникает при многоразовом введении лекарства в одно место. Характерно для пациентов, которые находятся на длительном инъекционном курсе медицинских препаратов.
- Антибиотики оказывают раздражающее действие на организм, лекарственные средства вызывают формирование гнойного очага.
- Абсцессы часто возникают у тучных людей на ягодице: большая жировая прослойка способствует образованию инфильтрата.
- Высокий риск возникновения нарывов присущ пациентам с сахарным диабетом, инфекционными кожными заболеваниями.
- Гнойник образуется при расчесывании места инъекции на ягодице грязными руками.
- В группу предрасполагающих к развитию абсцесса факторов входят патологии, связанные с нарушением защитных систем: иммунодефицитные состояния, ВИЧ-статус, туберкулез.
Избегание провоцирующих факторов снижает риск возникновения абсцессов.
Фурункулез
Сахарный диабет
Дефицит железа
Ангина
22788 10 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фурункулёз: причины появления, симптомы, диагностика и способы лечения.
Определение
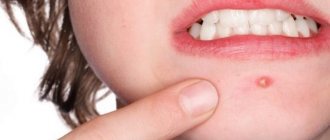
Фурункулез (фурункул) – острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей ткани. Заболевание проявляется воспалительными элементами, которые со временем вскрываются, из них выделяется гной.
Причины появления фурункулов
Фурункулез характеризуется формированием множественных фурункулов на ограниченных участках кожи, хотя заболевание может иметь и распространенный характер. Рецидивы отмечаются на протяжении нескольких недель и даже лет.
Как правило, фурункулез возникает у людей с ослабленным иммунитетом, при гипо- и авитаминозе, несоблюдении гигиены кожи. Возбудителями фурункулов, как правило, являются стафилококки и стрептококки (S. aureus, S. haemolyticus, S. еpidermidis
, β-гемолитический стрептококк). Заболевание могут вызывать и другие микроорганизмы (вульгарный протей, пневмококки, синегнойная палочка), которые в большинстве случаев выявляются в ассоциации со стафилококками и стрептококками.
Фурункулез нередко встречается у подростков и молодых людей с выраженной сенсибилизацией (повышенной чувствительностью) к возбудителям заболевания.
Описан ряд факторов, способствующих манифестации фурункулов: нарушение целостности эпидермиса (микротравмы, мацерация кожи), гипергидроз (повышенное потоотделение), смещение рН кожи в щелочную сторону, действие высоких и низких температур, ожоги, язвы. К эндогенным факторам риска развития фурункулеза относят нарушение углеводного обмена (сахарный диабет), недостаточное поступление в организм белков, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях, туберкулез, анемия, ангина, грипп, желудочно-кишечные расстройства.
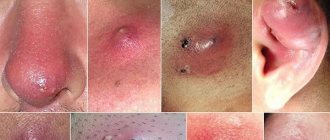
Фурункул может локализоваться на любом участке кожи, за исключением ладоней и подошв, где отсутствуют волосяные фолликулы.
Наиболее опасной считается локализация фурункула на лице – в области носа и верхней губы. Здесь воспалительный процесс имеет тенденцию быстро переходить на клетчатку, где расположено разветвление передней лицевой вены. Распространение инфекции может привести к тромбозу синусов твердой мозговой оболочки головного мозга и гнойному менингиту. Летальность при этом осложнении достигает 80-100%.
Классификация фурункулеза
Острый фурункулез характеризуется формированием сразу нескольких фурункулов.
Хронический фурункулез – более длительный процесс (от нескольких недель до нескольких месяцев), когда после исчезновения одного фурункула появляются новые воспалительные элементы.
Симптомы фурункулеза
Фурункул проходит три стадии развития.
Первая стадия инфильтрации характеризуется образованием болезненного воспалительного узла диаметром 1-4 см. Кожа над фурункулом приобретает багрово-красный цвет. В местах с хорошо развитой подкожной жировой клетчаткой (ягодицы, бедра, лицо) фурункулы могут достигать еще больших размеров. Во время второй, гнойно-некротической стадии происходит нагноение и формирование некротического стержня. Над поверхностью кожи выступает конусообразный узел, который размягчается в центре с образованием гнойника. Больных беспокоит жжение и пульсирующая боль. Значительную болезненность пациенты отмечают при локализации фурункулов на волосистой части головы, тыльной поверхности пальцев, передней поверхности голени, в наружном слуховом проходе. После вскрытия гнойника и отделения гноя с примесью крови постепенно отторгается и гнойно-некротический стержень.
На месте вскрывшегося фурункула формируется язва с неровными краями.
Во время третьей стадии на месте фурункула образуется рубец. В зависимости от глубины воспалительного процесса рубцы могут быть или едва заметными, или выраженными.
Эволюция одного фурункула происходит в течение 7-10 дней, но когда одни фурункулы развиваются вслед за другими, болезнь затягивается на долгое время.
При фурункулезе возможно повышение температуры тела до 37,2-39°С, слабость, потеря аппетита.
Диагностика фурункулеза
Диагноз устанавливается на основании жалоб и осмотра пациента. У всех больных фурункулезом уточняются следующие вопросы:
- наличие сопутствующих заболеваний;
- принимаемые в настоящее время лекарственные препараты;
- находится ли пациент на диете.
Для исключения соматической патологии, способствующей хронизации воспалительного процесса, могут быть рекомендованы дополнительные методы исследования:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Симптомы появления и с чем можно спутать
Гнойно-воспалительные заболевания разной природы имеют похожую клиническую картину, локализацию, пути распространения инфекции, лечение. Определить диагноз можно исходя из симптомов патологических состояний при флегмоне и нагноении в области ягодицы:
| Признак | Абсцесс | Флегмона |
| Отечность, припухлость на месте введения укола | + | + |
| Покраснение кожных покровов на ягодице | + | + |
| Болезненные ощущения при пальпаторном воздействии на место абсцесса | + | + |
| Интоксикация | Сопровождается высокой температурой | |
| Образование на ягодице может вызывать астеновегетативный синдром (слабость, вялость, снижение работоспособности) | + | + |
| Симптом флюктуации – отличительная черта абсцесса | + | – |
| Определение четких границ | + | Наблюдается распространение воспалительной реакции из ягодицы на окружающие ткани. |
| Общий анализ крови | Выраженный лейкоцитоз со сдвигом формулы влево |
По цвету, форме, размерам патологии на ягодице совпадают, абсцесс может осложниться флегмоной, требующей хирургического лечения. Врач проведет дифференциальную диагностику с помощью дополнительных исследований.
Своевременное выявление недуга предупреждает прогрессирование заболевания, упрощает методы терапии.
Публикации в СМИ
Фурункул — острое гнойно-некротическое воспаление волосяного фолликула и окружающих мягких тканей •
Фурункулёз — множественные поражения фурункулами, которые появляются одновременно или последовательно один за другим на различных участках тела. Наиболее часто фурункулы локализуются на участках кожи, подвергающихся загрязнению (предплечья, тыл кисти) и трению (задняя поверхность шеи, поясница, ягодичная область, бёдра).
Этиология. Золотистый, реже белый стафилококк.
Факторы риска • Загрязнение кожи и микротравмы • Общее истощение • Хронические заболевания • Авитаминозы • СД.
Патоморфология • Стадия серозного инфильтрата — конусовидной формы инфильтрат с региональной гиперемией до 1–1,5 см в диаметре • Гнойно-некротическая стадия — появлении на верхушке гнойной пустулы • Стадия оттторжения некротического стержня и заживления.
Клиническая картина
• Во время образования пустулы в виде узелка — лёгкий зуд и покалывание • На 1–2 сутки возникает воспалительный инфильтрат, конусообразно выступающий над уровнем кожи, которая краснеет и становится болезненной при прикосновении • На вершине инфильтрата появляется небольшое скопление гноя с чёрной точкой (некроз) в центре • Пустула обычно прорывается и подсыхает, а на 3–7 сутки инфильтрат гнойно расплавляется и некротизированные ткани в виде стержня вместе с остатками волоса выделяются с гноем • Образовавшаяся рана очищается, заполняется грануляционной тканью и заживает. Отёк вокруг неё постепенно уменьшается, боли исчезают. На месте воспаления остаётся небольшой, белесоватый, несколько втянутый рубец.
• При локализации фурункула в наружном слуховом проходе, в носу возникают сильные боли • В области лица (губы, лоб), а также на мошонке фурункулы сопровождаются значительным отёком окружающих тканей
• Тяжёлое клиническое течение характерно для фурункулов верхней губы, носогубной складки, носа, окологлазничной области. Тромбофлебит вен при фурункуле лица может распространиться по анастомозам на венозные синусы твёрдой мозговой оболочки, что приводит к их тромбозу, создавая угрозу развития гнойного базального менингита. Быстро нарастает отёк лица, пальпируются плотные болезненные вены, резко ухудшается общее состояние больного, температура тела достигает высоких значений (40–41 °С), может быть выражена ригидность затылочных мышц, нарушение зрения.
Лабораторные исследования. Лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.
ЛЕЧЕНИЕ
Тактика ведения • Госпитализации подлежат пациенты с выраженным синдромом системного воспалительного ответа, при локализации фурункулов в носогубном треугольнике, при наличии тяжёлых сопутствующих заболеваний (СД, опухоли).
Консервативное лечение • Тщательный туалет кожи вокруг очага воспаления •• 70% этиловый спирт •• 2% салициловый спирт •• 0,5–1% спиртовый р-р бриллиантового зелёного •• В стадии формирования — 5% спиртовой р-р йода • Антибактериальная терапия, вначале эмпирическая, а затем с учётом данных бактериологического исследования •• оксациллин •• цефазолин • НПВС • Физиотерапевтическое лечение: УВЧ, УФО • Дезинтоксикационная терапия, иммуномодуляторы (при необходимости).
Хирургическое лечение. Вскрытие фурункула с удалением некротического стержня.
Осложнения • Лимфангиит • Регионарный лимфаденит • Карбункул • Острый тромбофлебит • Сепсис, часто развивается при фурункулах лица, вследствие попыток выдавить содержимое, срезывания его во время бритья.
Профилактика • Соблюдение требований личной гигиены • Предупреждение трения одеждой участков кожи, где возможно формирование фурункула.
Течение и прогноз • При своевременном и правильном лечении прогноз благоприятный • У истощённых, ослабленных больных, при возникновении осложнений прогноз серьёзный.
МКБ-10 • L02 Абсцесс кожи, фурункул и карбункул
Чем вызваны гнойники на попе у ребенка
Абсцессы у детей возникают вследствие проникновения золотистого стафилококка через травмированную кожу внутрь организма. Малыши часто ранятся, поврежденные места нужно обрабатывать антисептиками. На фоне снижения иммунитета активизируется условно-патогенная микрофлора, в результате жизнедеятельности микроорганизмов формируется инфильтрат ягодичной области.
Причиной появления абсцесса выступают недолеченные инфекционные заболевания, которые подрывают иммунитет ребенка. Нарушение техники введения лекарств может привести к образованию гнойника.
У детей высокий риск перехода патологии во флегмону. Обследование атрибута, терапия на ранней стадии выступает профилактикой опасных осложнений.
Пути распространения гнойных процессов ягодичной области
Пути распределения вещества по межфасциальных пространствах, если абсцесс прорывает с формированием флегмоны:
- Поверхность бедра страдает при вовлечении в патологический процесс клетчатки, окружающей седалищный нерв.
- Гнойное содержимое может затекать внутрь малого таза, задний проход.
- При развитии флегмоны расплавляются нижележащие слои тканей.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Хорошее кровоснабжение мягких покровов, многочисленные пути распространения гноя во внутренние органы становятся причиной развития сепсиса.
Методы лечения абсцесса ягодиц
Существуют три способа борьбы с нагноениями: физиотерапевтический, хирургический, консервативные методы терапии. Тактика устранения патологии зависит от распространенности, глубины залегания формирования, стадии, тяжести течения, состояния пациента.
Абсцесс на попе требует своевременного выявления и лечения. Осложненные случаи заболевания на ягодице могут привести к инвалидизации пациента.
Антибиотики и другие препараты при консервативном лечении
Начальный этап созревания гнойно-воспалительного образования (фурункул, карбункул) на ягодице подлежит консервативному лечению. В аптеках продаются антибиотики, направленные на подавление размножения паразитирующей микрофлоры внутри организма.
Для ликвидации возбудителя абсцесса требуется посев с патологического участка. Он проводится на этапе хирургического вмешательства, в лабораторию отправляют гнойное содержимое.
Инфильтрат лечится полусинтетическими пенициллинами, макролидами, цефалоспоринами, линкозамидами. Курс антибактериальной терапии длится от 7 до 14 дней, доза препарата подбирается соответственно массе тела взрослого или ребенка. Антибиотики при абсцессе ягодицы – обязательное мероприятие, снижающее риск возникновения осложнений.
Воспаление на попе сопровождается выраженным дискомфортом, для купирования неприятного симптома используют обезболивающие. Вещества вводятся внутрь мышцы или перорально, к распространенным препаратам относят Анальгин, Кеторолак.
Заражение бактериальной флорой, способствующее развитию абсцесса, сопровождается высокой температурой тела. Для борьбы с интоксикационным синдромом используется Ибупрофен, Парацетамол.
Ягодица с гнойным инфильтратом может чесаться. Чтобы уменьшить страдание больного, назначаются антигистаминная продукция: Тавегил, Супрастин, Лоратадин, Эриус.
Местное лечение абсцесса включает применение домашних, аптечных средств: медовой лепешки, капустного листа, линимента Вишневского, геля Левомеколь. Они вытягивают гной, способствуют восстановлению целостности кожи, убирают воспаления ягодицы.
Тактика лечения гнойно-некротического образования меняется при ухудшении состояния больного.
Причины возникновения абсцесса, особенности локализации и симптомы
Причины разнообразны и обусловлены экзогенными и эндогенными факторами. Привести к переходу фурункула в абсцедирующую форму:
- слабая иммунная система;
- сопутствующая острая патология со стороны других органов и систем либо обострение хронического заболевания;
- гиповитаминоз;
- нарушения углеводного обмена – сахарный диабет;
- нарушение правил личной гигиены в совокупности с повышенной потливостью или влиянием производственных факторов;
- попытки самостоятельного удаления стержня абсцедирующего вида фурункула до конца его формирования;
- неполное удаление гнойно-некротического стержня;
- занесение вторичной инфекции после самостоятельного удаления либо после хирургического удаления;
- применение местного тепла на первых двух стадиях формирования фурункула;
- случайное повреждение несозревшего абсцедирующего гнойника, что создает ворота для присоединения новой инфекции;
- общее истощение организма, стресс вследствие недосыпа, перенесения заболевания на ногах.
Чаще причиной абсцедирующего чирея выступает нерациональное лечение.
Симптоматика начальных проявлений характерна для обычного фурункула. При абсцедирующем чирее состояние больного ухудшается. Нарастает боль, гиперемия, зуд, ощущение распирания, появляются симптомы интоксикации. Отмечается повышение температуры до субфебрильных значений, озноб, слабость.
Опасность фурункула зависит от локализации. В плане осложнений абсцедирующий чирей на лице представляет наибольшую опасность. Чирей на верхней губе, в преддверии носа, носогубном треугольнике может привести к распространению инфекции по венам головы. Чревато развитием тромбоза кавернозного синуса или воспалением оболочек головного мозга – менингитом.
Фурункулы в данной области возникают в результате частой травматизации кожи во время бритья либо привычки трогать лицо немытыми руками, выдавливания прыщей.
В области уха абсцедирующие большие фурункулы имеют особенности:
- боль резкая, иррадиирующая в зубы, шею;
- при локализации в слуховом проходе боль усиливается при любых движениях челюстью, оттягивании ушной раковины назад;
- ввиду анатомических особенностей наружного слухового прохода, воспалительный процесс может распространиться на околоушную слюнную железу;
- околоушные лимфоузлы уплотняются, увеличиваются в размерах, их пальпация вызывает боль.