В статье представлены варианты, клинические проявления, особенности течения, диагностические критерии различных типов меланоцитарных невусов.
Повышенное внимание врачей всех специальностей к меланоцитарным невусам (МН) объясняется поздней диагностикой и плохим прогнозом развивающейся на их фоне меланомы — одной из наиболее злокачественных опухолей человека. Составляя в структуре злокачественных новообразований кожи (ЗНК) менее 10%, меланома ответственна за 80% случаев смерти, приходящихся на всю группу ЗНК /1/. С другой стороны, своевременно начатое лечение меланомы (на стадии «горизонтального» роста) позволяет добиться 10-летнего безрецидивного периода жизни пациентов в 90% случаев /7/.
Известно, что меланома примерно в 50% случаев возникает на фоне МН, что может быть обусловлено общим генетическим дефектом — утратой гетерозиготности в локусе 9р21 хромосомы /16/ с мутацией в онкогене nRAS /20/ как в ткани меланомы, так и МН, на фоне которого она развилась.
Важнейшим фактором развития меланомы на фоне МН является воздействие на кожу человека избыточной дозы УФИ, приводящей не только к повреждению кератиноцитов и меланоцитов, но и к иммуносупрессии, обусловленной прежде всего подавлением NК-клеток. Кроме того, факторами риска развития меланомы являются: фенотип кожи I-II (склонность к солнечным ожогам кожи, рыжие волосы, голубые глаза, светлая кожа), 3 и более эпизодов солнечных ожогов кожи в течение жизни, наличие веснушек и лентиго или 3 и более атипичных МН, семейные случаи меланомы у близких родственников /1/.
МН отмечаются у ¾ представителей европеоидной расы /18/ и являются доброкачественными опухолями меланогенной системы. Лишь некоторые из них трансформируются в меланому (меланомоопасные МН) или являются маркером повышенного риска ее развития. /4,11,12,19/. Выявление их с целью профилактики развития меланомы имеет исключительно важное значение для врачей всех специальностей.
Подавляющее большинство МН являются приобретенными. Их делят на обычные и особые типы.
Среди обычных МН выделяют пограничные, сложные (эпидермо-дермальные) и внутридермальные формы/15)/. Они возникают после рождения ребенка и имеют характерную динамику: вначале за счет пролиферации невусных клеток вдоль границы эпидермиса и дермы происходит формирование пограничного МН; со временем невусные клетки продвигаются в дерму, формируя смешанный МН; пограничный компонент с возрастом может исчезать, оставляя только дермальный (внутридермальный МН) компонент/3, 5, 6, 9/. Эволюцию МН связывают с фазами инволюции меланоцита: меланоцит — невусная клетка — фиброзная ткань /10/.
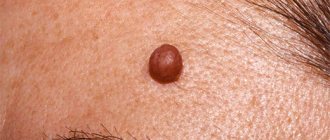
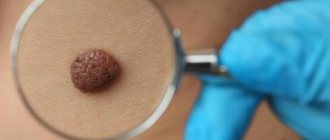
Клинически пограничный МН проявляется равномерно пигментированным (от светло-коричневого до темно-коричневого) пятном диаметром 1-5 мм округлой или овальной формы с гладкой поверхностью и четкими границами, располагающимися на любом участке кожи и существующими примерно до 35-летнего возраста. Смешанный МН представляет собой пигментированную папулу, иногда с папилломатозом, редко достигающую 1см в диаметре. Внутридермальный МН характеризуется куполообразной или папилломатозной папулой, которая по форме может напоминать ежевичную ягоду (рис.1.), иметь ножку или форму моллюсковидного элемента на широком основании (рис.2); его поверхность покрыта волосами, диаметр редко превышает 1см, а окраска варьирует от светло-коричневой до черной. Редко встречается депигментированный МН белесоватой или розово-красной окраски.
Рис. 1. Внутридермальный меланоцитарный невус в виде ежевики.
Рис. 2. Внутридермальный меланоцитарный невус моллюсковидный.
Отмечена зависимость клинической картины обычных МН от локализации и расположения в них невусных клеток. Так, на ладонях и подошвах сложный и интрадермальный МН (из-за большой толщины рогового слоя) не возвышаются над уровнем кожи; приподнятые над уровнем кожи МН имеют выраженный интрадермальный невусный компонент, а плоские — пограничный компонент; чем больше МН приподнят над уровнем кожи, тем он менее пигментирован.
Обычные МН растут пропорционально росту тела человека, после рождения их количество нарастает, достигая максимума в пубертатный период, а после 50 лет постепенно уменьшается, причем к 7-9 десятилетиям жизни они, как правило, исчезают. Регресс обычных МН обусловлен дегенерацией образующих его клеток с постепенным их замещением фиброзной и жировой тканью /10,24/. Внезапный регресс таких МН происходит очень редко /29/.
Представления о том, что к меланомоопасным МН следует относить пограничные и смешанные формы (как сохранившие в своей структуре пограничный компонент, в том числе локализованные в области ладоней и подошв, наружных половых органов, ногтевого ложа) в настоящее время пересмотрены. Так, МН ладоней и подошв, составляющий 4-9% от всех МН, в настоящее время не относят к меланомоопасным в связи с тем, что в меланому трансформируются только диспластические невусы такой локализации /17/. МН ногтевого ложа, так называемая продольная (линейная) меланонихия в виде пигментированных линий, идущих вдоль ногтевой пластинки, может быть не только пограничным, смешанным МН или акрально-лентигинозной меланомой, но и, причем нередко, так называемым «меланотическим пятном» (образованным повышенным содержанием меланина в клетках базального слоя эпидермиса без увеличения количества меланоцитов)/28/. Хотя подногтевая меланома встречается не только у взрослых, но и у детей, продольная меланонихия у детей почти всегда является доброкачественным процессом /21/.
Обычные МН наружных половых органов чаще наблюдаются у женщин молодого возраста в области вульвы и промежности, реже- в области мужских половых органов, но атипичные гистологические признаки в них обнаруживаются крайне редко (в 0,02% случае) /27/. С другой стороны, получены убедительные данные о том, что меланома может развиться как в ткани внутридермального МН, так и непосредственно под ним/30/.
Ввиду возможности развития меланомы на фоне внутридермального МН, а также из-за сложности клинического отличия пограничного и смешанного МН от диспластического невуса, во избежание озлокачествления при обычных МН не следует подвергать их постоянному трению одеждой, контакту с раздражающими веществами, недопустима механическая эпиляция волос с их поверхности /25/.
К меланомоопасным МН относят врожденные и диспластические невусы. Врожденные МН — доброкачественные пигментные опухоли, состоящие из невусных клеток-производных меланобластов,. возникающие в результате нарушения дифференцировки меланобластов в период между 10-неделей и 6-мес внутриутробной жизни. Встречаются у 1% детей европеоидной расы, обнаруживаются при рождении или в течение первого года жизни ребенка и бывают разных размеров: от мельчайших до гигантских. В любом из них может развиться меланома. Клинически они светло или темно коричневого цвета, несколько приподняты над уровнем кожи и иногда покрыты волосами (рост волос начинается не сразу), имеют округлую или овальную форму. Границы их четкие или размытые, форма правильная или неправильная, поверхность с сохраненным кожным рисунком или бугристая, морщинистая, складчатая, дольчатая, покрытая сосочками, напоминающими мозговые извилины (утрата кожного рисунка происходит при вовлечении в патологический процесс сетчатого слоя дермы (голубой врожденный МН), цвет — светло- или темно-коричневый. Они локализуются на любом участке кожи и в 5% случаев бывают множественными (в таком случае один из них бывает крупным). Более крупные невусы при пальпации имеют мягкую консистенцию.
Врожденные МН могут быть мелкими ( до1,5см), крупными ( до 20 см) и гигантскими. Врожденные МН практически неотличимы от приобретенных обычных МН, единственное различие — диаметр более 1,5 см (у приобретенных МН такого диаметра не бывает), поэтому в настоящее время предложено МН диаметром более 1,5см расценивать как врожденный МН или диспластический невус /2/. Крупные и гигантские врожденные МН, в отличие от мелких врожденных МН, в 95% случаев одиночных, обычно представлены крупным или очень крупным МН, занимающим часть анатомической области или всю ее (туловище, конечность, голову и шею), но в сочетании с множеством мелких МН (рис.3).
Рис. 3. Врожденный меланоцитарный невус.
При этом невусные клетки образуют в эпидермисе и дерме упорядоченные скопления в виде пластов, гнезд или тяжей. Наличие невусных клеток в нижней трети сетчатого слоя дермы или в подкожной клетчатке указывает на врожденный характер МН /19/ Невусные клетки обнаруживаются, в отличие от приобретенных МН, также в придатках кожи, пучках нервных волокон, мышцах, поднимающих волос, в стенках кровеносных и лимфатических сосудов. В крупных и гигантских врожденных МН невусные клетки иногда проникают в мышцы, кости, твердую мозговую оболочку.
В отличие от приобретенных МН, врожденные МН не исчезают спонтанно. Риск развития меланомы на фоне мелких врожденных невусов составляет 1-5%, гигантских — 6,3%, (причем в 50% случаев меланомы развиваются в возрасте 3-5лет). Прогноз при меланоме, растущей из крупного врожденного МН всегда неблагоприятный, поскольку ее выявляют обычно на поздних стадиях развития.
Диспластический невус (ДН) (син.: невус Кларка, атипичный невус) — приобретенное пигментное новообразование, характеризующееся гистологически беспорядочной пролиферацией атипичных меланоцитов. Встречается у 5% населения /8/ (в том числе у 30-50% больных со спородической и у всех больных с семейной меланомой) и возникает на клинически непораженной коже или на фоне сложного или (изредка) пограничного МН. ДН появляются позже, чем приобретенные МН — незадолго до начала полового созревания или на протяжении жизни вплоть до старости. Развитию их способствует инсоляция. Для них не характерна спонтанная инволюция. ДН могут быть спорадическими (30-50% случаев) или наследственными, передаваясь по аутосомно-доминантному типу (синдром ДН или синдром семейного атипичного МН). Синдром ДН и семейная меланома обусловлены мутациями различных генов, чаще всего — локализованных в сегментах хромосомы 1р36 и 9р21 /19/. Клоны мутантных меланоцитов могут активизироваться под действием фотонов солнечного света.
ДН занимает промежуточное положение между приобретенным МН и поверхностно распространяющейся меланомой /2/ и клинически проявляется: пятном с отдельными приподнятыми над уровнем кожи участками (папула на фоне пятна), крупными (более 15 мм в диаметре) размерами, неравномерной (пестрой, напоминает яичницу — глазунью или мишень) окраской, асимметрией, неправильными границами (края отчасти нечеткие, неровные) (рис.4).
Рис. 4. Диспластический невус
Располагается преимущественно на туловище и конечностях. Трансформация ДН в поверхностно распространяющуюся меланому происходит в 18-35% случаев /2,9/. Риск развития меланомы при ДН у лиц с иммуносупрессией (реципиенты органных трансплантатов и т.д.) существенно повышается, а при синдроме ДН трансформация в меланому происходит в 100% случаев. Подсчитано, что при наличии одного ДН вероятность развития меланомы повышается в 2 раза, по сравнению со случаями, когда он отсутствует, а при наличии 10 и более — в 12 раз/2/. Особенно высок риск злокачественной трансформации, если у родственника отмечены более 100 элементов ДН или меланома.
Гистологически ДН характеризуется: гиперплазией и пролиферацией меланоцитов, которые в виде веретенообразных клеток располагаются в один ряд вдоль базального слоя эпидермиса (лентигинозная меланоцитарная дисплазия) или в виде эпителиоидных клеток образуют рассеянные гнезда неправильной формы (эпителиоидноклеточная меланоцитарная дисплазия); атипичными меланоцитами (крупный размер клеток, полиморфизм клеток и их ядер, гиперхромазия ядер); характерны также гнезда меланоцитов: рассеянные, неправильной формы, образуют «перемычки» между межсосочковыми выростами эпидермиса; меланоциты веретенообразной формы ориентированы параллельно поверхности кожи; наблюдается разрастание коллагеновых волокон в сосочках дермы и фиброз (непостоянный признак)/19/.
В связи с проблемой формирования меланомы при меланомоопасных МН важно учитывать, что ее цитологическая диагностика недостаточно достоверна, поэтому с целью диагностики и дифференциальной диагностики проводится диагностическая биопсия новообразования.
Эксцизионная биопсия с целью проведения гистологического исследования — надежного метода выявления меланомы, безопасна и рекомендуется для МН менее чем 1,5см в диаметре и проводится отступя на 2мм от его края /4.12/.
Инцизионная (частичная) биопсия проводится онкологом при очень крупных (врожденных) МН /4/. В частности, при внезапном появлении продольной меланонихии для исключения акрально-лентигинозной меланомы или болезни Боуэна матрицы ногтя (также вызывающей продольную меланонихию) проводят биопсию 3-4мм пробойником (через ногтевую пластинку и матрицу до фаланговой кости) /26/.
Поверхностная биопсия («срезание», кюретаж и др.) недопустима, т.к. не дает возможность определения глубины опухолевой инвазии /19/.
Дифференциальная диагностика МН с различными дерматозами и новообразованиями кожи представлена в табл.1.
Таблица 1.
К дифференциальной диагностике меланоцитарного невуса
| Форма МН | Дерматоз / опухоль кожи |
| Пограничный | Веснушки, лентиго простое, лентиго солнечное ( старческое), пятна типа « кофе с молоком», врожденный МН, пятнистый невус, пигментная ксеродерма, дисплстический невус, меланоз Дюбрея. |
| Смешанный | Себорейный кератоз, саркома Капоши |
| Внутридермальный | Дерматофиброма, вульгарная бородавка, трихоэпителиома, ювенильнавя ксантома, сирингома, контагиозный моллюск, добавочный сосок, пиогенная гранулема, нейрофиброма, акрохордон, базалиома кистозная |
| Врожденный | Диспластический невус, голубой невус, невус Беккера, бородавчатый эпидермальный невус, пятна цвета «кофе с молоком» |
| Диспластический невус | Врожденный МН, меланоз Дюбрея, невус Шпитца, базалиома пигментированная |
Наиболее подробно следует остановиться на дифференциальной диагностике МН с меланозом предраковым ограниченным Дюбрея и некоторыми формами меланомы.
Меланоз предраковый ограниченный Дюбрейля (син.: меланотическая веснушка Хатчинсона), в отличие от внутридермального МН, имеет более крупный (свыше 20мм) диаметр, неправильные очертания, неравномерную пигментацию; он возникает на открытых участках кожи (чаще на щеках у лиц пожилого возраста) и характеризуется медленным прогрессированием в меланому; при гистологическом исследовании выявляется структура меланомы in situ.
Акрально-лентигинозная меланома, в отличие от внутридермальногго МН, характеризуется бляшкой коричневого или черного цвета с нечеткими контурами, неравномерной окраски/2/.
Десмопластическая (амеланотическая) меланома, в отличие от внутридермального МН, выглядит как непигментированное пятно или папула, напоминающая шрам или рубец, а в фазе «вертикального роста» характеризуется плотным узлом, чаще развивается в области головы и шеи у лиц 6-7-го десятилетия жизни, может возникнуть в ассоциации с акрально-лентигинозной меланомой или de novo /14/; микроскопически состоит из веретенообразных клеток, расположенных между тонкими прослойками коллагена, которые часто сформированы в пучки.
Дифференциальную диагностику внутридермального МН с поверхностно распространяющейся и узловой формами меланомы проводят по правилу «ФИГАРО»:
Ф — форма. Для меланомы характерна выпуклая форма (что лучше всего видно при боковом освещении). Меланома in situ и акрально-лентигинозная меланома бывают плоскими.
И — изменение размеров. Ускорение роста- один из самых важных признаков меланомы.
Г- границы неправильные. Опухоль имеет «изрезанные» края.
А- асимметрия-одна половина опухоли не похожа на другую.
Р- размеры крупные (обычно более 6см)
О- окраска неравномерная — беспорядочно разбросанные коричневые, черные серые, розовые и белые участки/9/.
Наиболее подозрительными на меланому следует считать темно-коричневые и черные МН у людей со светлым цветом кожи. С подозрением нужно относиться и к МН с синюшными, красноватыми и белыми участками на поверхности. Однако, изменение окраски МН может быть обусловлено факторами, не связанными с его злокачественной трансформацией: беременностью, пубертатным периодом, приемом глюкокортикоидных гормонов, воздействием внешних факторов, включая солнечное облучение. В таких случаях все МН или МН той локализации, на которые воздействовали внешние факторы, меняются одновременно. Лишь изменения отдельного МН требуют онкологической настороженности.
При сборе анамнеза врач-дерматолог должен исключить и другие причины внезапного изменения МН, не связанные с его трансформацией в меланому. Так, внезапное изменение цвета, поверхности или размера при наличии боли, зуда, изъязвления и кровотечения, могут быть обусловлены формированием в МН кистозного расширения волосяного фолликула, эпидермальной кисты, развитием в нем фолликулита, а также травмой, кровоизлиянием, сдавливанием или тромбозом сосудов кожи. При подобных изменениях требуется динамическое наблюдение с серийным фотографированием элементов до тех пор, пока не пройдут последствия травмы или воспаления (обычно 7-10 дней), а в некоторых случаях требуется гистологическое исследование.
Из инструментальных методов исключения меланомы в настоящее время применяют эпилюминисцентную микроскопию — неинвазивный метод исследования образований кожи в специальной иммерсионной среде с помощью дерматоскопа, а также метод компьютерной диагностики, при котором зафиксированные с помощью цифровой видеокамеры изображения сохраняются в памяти компьютера и по определенным признакам сравнивается с имеющейся базой данных /1/.
Точность гистологической диагностики меланогенных опухолей кожи повышается при использовании метода «диагностической плоидометрии» /10/.
Лечебная тактика
Хотя в подавляющем большинстве случаев приобретенные МН не требуют лечения, при ряде условий оно все же предпринимается.
Показанием к иссечению обычных МН могут быть:
— желание пациента удалить его по косметическим соображениям, однако следует учитывать, что в гистологических препаратах «обезображивающих МН» часто выявляются атипичные клетки/25/;
— расположение в трудных для самоконтроля местах (волосистая часть головы, промежность и т.д.), это в первую очередь касается гиперпигментированных МН и при наличии в личном или семейном анамнезе ДН;
— наличие признаков атипии в МН: неравномерное распространение пигмента, зазубренность и нечеткость его границ, сравнительно крупный размеры ( более 5мм);
— атипичная эволюция МН, включая внезапное изменение размера и формы /13/;
— МН с наличием высокого риска озлокачествления (злокачественное лентиго, гигантский врожденный МН); ДН, в том числе в составе пятнистого МН; профилактическое удаление предотвращает возможность возникновения меланомы и при значительном количестве МН /25/;
-хотя особенности анатомического расположения не рассматриваются в качестве показания к удалению МН, тем не менее, интенсивно пигментированные МН акральной локализации в области конечностей, а также на слизистой оболочке следует удалять, также как и МН подногтевой области и конъюнктивы, поскольку возможность ДН такой локализации должна вызывать настороженность в отношении его трансформации в меланому /22/.
При частом повторном раздражении элемента его лучше удалить, чем пропустить меланому или другую злокачественную опухоль /11/; в то же время МН, находящиеся под ремнем, лифчиком, воротником можно не удалять в обязательном порядке, если они выглядят доброкачественно /25/;
Исходя из этого, МН может быть удален хирургически при: быстром изменении элемента, атипичной клинической картине, подозрительной на меланому, по косметическим показаниям, повторной травме элемента /13/.
Показанием к немедленному иссечению МН является наличие хотя бы одного из 7 признаков внезапного (в течение одного или нескольких месяцев) его изменения:
- увеличение площади и высоты элемента;
- усиление интенсивности пигментации, особенно если она неравномерная;
- признаки местной регрессии;
- возникновение пигментного венчика вокруг МН, появление элементов-сателлитов;
- воспалительная реакция в МН;
- зуд;
- эрозии и кровоточивость.
Удаление МН должно быть полным и проводиться хирургически с обязательным гистологическим исследованием. После частичного удаления МН репигментируется и рецидивирует, формируя псевдомеланому /23/. Другие методы удаления (электрокоагуляция, криодеструкция, дермабразия, лазер) при пигментированных образованиях кожи и слизистых оболочек не должны проводиться, т.к. не обеспечивают документальной верификации диагноза /12 /.
Приступая к лечению МН, следует учитывать, что при нерадикальном его удалении косметический исход зачастую непредсказуем, т.к. лечение может привести к развитию рецидива с менее благоприятными чем до лечения последствиями /25/.
Все мелкие врожденные МН, выглядящие необычно (неравномерная окраска, неправильные очертания и т.д.), подлежат хирургическому удалению до достижения больным возраста 12 лет. Гигантский врожденный МН удаляют как можно раньше. Для закрытия дефекта используют полнослойные кожный лоскуты. При больших размерах прибегают к экспандерной пластике или пластике местными тканями.
Лечение ДН должно проводиться онкологом.
Профилактика меланомы заключается в раннем и активном выявлении предмеланомных поражений (в первую очередь ДН и злокачественного лентиго), необходимости выделения пациентов с их наличием в «группу риска» с постоянным динамическим наблюдением за макроскопическими изменениями этих пятен.
Больные ДН должны быть проинформированы о признаках трансформации этих МН в меланому и самостоятельно регулярно контролировать характер отдельных элементов. Им рекомендуется избегать пребывания на солнце, использовать при выходе на улицу солнцезащитные кремы (Aнтгелиос XL60+).
В.А. Молочков
Московский областной научно-исследовательский клинический институт им М.Ф.Владимирского)
Молочков Владимир Алексеевич — доктор мед.наук, профессор, руководитель клиники дерматовенерологии и дерматоонкологии
Литература:
1. Демидов Л.В., Харкевич Г.Ю. Маркина И.Т. и др. Меланома и другие злокачественные новообразования кожи/Энциклопедия клинической онкологи. Руководство для практических врачей /М.И.Давыдов и др.-М.:РЛС-2005.-С.341-364;
2. Борисова Г.Н., Кудрявцева Г.Т. //Вестн. дерматол.-2006.-№3.-С.43-45;
3. Дерматоонкология /Под ред. Г.А.Галил-оглы и др.-Медицина для всех-2005;
4. Макин И.Л.. Пшенистов К.П. Избранные вопросы пластической хирургии-1999.-№1-Ярославль-ДИА-пресс;
5. Молочков В.А. //Эстетическая медицина-2005.-№3-С.266-270;
6. Молочков В.А. //Российский журнал кожных и венерических болезней-1998.-№2.-С.68-76;
7. Организационная технология взаимодействия кожно-венерологической и онкологической служб по оказанию специализированной помощи больным с предопухолевой и злокачественной патологией кожи -Методические указания №2003/60-М,2003;
8. Пальцев М.А., Потекаев Н.Н., Казанцева И.А. и др. Клинико-морфологическая диагностика заболеваний кожи (атлас)-М.:Медицина-2004;
9. Фицпатрик Т., Эллинг Д.Л. Секреты дерматологии /Пер. с англ.-М.С-Пб- БИНОМ-Невский диалект-1999;
10. Червонная Л.В. Диагностика опухолей кожи меланоцитарного генеза //Автореф. дис. .. докт. мед.наук-2003;.
11. Чиссов В.И., Романова О.А., Моисеев Г.Ф. Ранняя диагностика меланомы. — М.: Юлана Трейд, 1998;
12. Anderson R.G. //Select. Read. Plast. Surg.-1992.-Vol.7.-P.1-35;
13. Barnhill R.L., Lewellin K. Benigh Melanocytic Neoplasm /In: Dermatology /Ed. J.Bolognia et al.-Mosby-Edinburg-2003.-P.1757-1787;
14. Barnbill R.L., Mihm M.C. Histopathology and precursor lesions /In: Cutaneous melanoma, 3ed/Ed. C.M. Balch et al.-St.Louise, Quality Medical.-1998.-P.103-133;
15. Bhawan J.//Cutan Pathol.-1979.-Vol.6.-P.153;
16. Bogdan I., Smolle J., Kerl H. et al.//Melanoma Res.-2003.-Vol.13.-P.213-217:
17. Сlemente C., Zurrida S., Bartoli D. et al. //Histopathology-1998.-Vol.27.-P.549-555;
18. Crulich A.E. et al.//Int.J.Cancer-1996.-Vol.67.-P.485;
19. Elder D.E., Elenitsas R., Murphy G.F., Xu X. Benign pigmented lesions and malignant melanoma /Lever’s Histopathology of the Skin .Ed.: D.E.Elder-9th ed- Lippincott Williams &Wilkins-Philadelphia-2005.-P.715-803;
20. Eskandrapour M., Hashemi J., Kanter L. et al. Frequency of UV-inducible NRAS mutations in melanomas of patients with germline CDKN2A mutations //J.Natl.Cancer Inst.-2003.-Vol.95.-P.790-798;
21. Goettman -Bonvallot S., Andre J., Belaich S. // J.Am.Acad. Dermatol.-1999.-Vol.41.-P.17-22;
22. Kopf A.W., Waldo E.//Aust.J.Dermaatol.-1980.-Vol.21.-P.59;
23. Kornberg R., Ackerman A.B.//Arch.Dernatol.-1975.-Vol.111.-P.1588;
24. Maize J.C., Foster G. //Clin. Exp. Dermatol. — 1979. — Vol.4. — P.49;
25. Rhodes A.R. Benign neoplasias and hyperplasias of melanocytes //Fitzpatrick’s dermatology in general medicine — 5th ed.//Ed. I.M.Freedberg et al. — Mc Graw-Hill-New York. — 1999. — P.1018-1059;
26. Rich P. //J.Dermatol.Surg.Oncol.-1992.-Vol.18.-P.673-682;
27. Rock B., Hood A.F., Rock J.A. // J.Am.Acad. Dermatol.-1990.-Vol.22.-P.104-106;
28. Scher R.K., Silvers D.N. // J.Am.Acad. Dermatol.-1991.-Vol.24. -P.1035-1036;
29. Shelly W.B. //Arch. Dermatol.-1960.-Vol.81.-P.208;
30. Tajima Y., Nakaijama T., Sagano I. et al //Am.J.Dermatopathol-1994.-Vol.16.-P.301-306.
Практически полное затмение
вт., 01/06/2021 — 21:06 — samsonova123 На прием обратилась бабушка с внуком. Проживают в деревне 250 км от Екатеринбурга.В деревне фельдшер помогла сделать общие анализы крови и Б\Х.. Прошу , уважаемых коллег, поделиться размышлениями о тактике ведения данного пациента. Предложила госпитализацию в ОДКБ — получила отказ.Меня волнуют следующие вопросы :1.
- нейрокутанный меланоз
- Самсонова Г.Г.
- Читать далее
Гистология удаленной родинки
Процесс малигнизации способен затронуть родинки небольших размеров, и при проведении цифровой дерматоскопии внешние изменения невуса могут отсутствовать. В связи с этим может быть предпринята ошибочная тактика лечения по радикальному удалению родинки с применением лазера, криодеструкции или электрокоагуляции. В этом случае сдать родинку на гистологию невозможно, поскольку ткань невуса во время процедуры выжигается. В данном случае тактическая ошибка (выполнение операции без гистологии) может иметь очень серьезные последствия.
Гистология родинки после её удаления является непременным условием современной онкологии. По результатам гистологии невуса можно судить об эффективности и радикальности выбранного метода. Хирургические протоколы в отношении меланом и сомнительных родинок категорически исключают использование методик, при которых гистология невуса оказывается невозможной.
«Острое» оперативное иссечение любого подозрительного участка изменённой кожи при помощи скальпеля с последующей экспертизой резецированного материала является золотым стандартом современной онкохирургии. К сожалению, в России и странах СНГ не существует строгих протоколов и «императивных» указаний, запрещающих использовать вспомогательные методики (лазер, электрокоагуляция, радионож и др.) «по усмотрению» хирурга, в результате чего возрастает вероятность ошибки, а гистология удалённой родинки проводится не в 100% случаев.
Материал и методы
С июня 2009 по апрель 2014 г. в хирургическом отделении Центральной поликлиники Литфонда в целях профилактики и ранней диагностики меланомы кожи были иссечены 82 пигментных образования с клиническим диагнозом диспластического невуса. Диагноз был установлен на основании клинических признаков: неправильная форма невуса, очень темная или неравномерная окраска. Собирая анамнез, исследователи старались выяснить, существует невус с детства или появился во взрослой жизни, были или нет его изменения в последние 1—5 лет. Осмотр невусов проводился при хорошем освещении, дерматоскоп применяли при необходимости дифференцировать невус от немеланоцитарных образований кожи (кератомы, гемангиомы, дерматофибромы и др.). Следует отметить, что в последнее время возможности дерматоскопии расширяются и при определенном опыте она может помочь в дифференциальном диагнозе доброкачественного невуса и ранней меланомы, поэтому дерматоскопия должна быть в арсенале дерматолога при исследовании меланоцитарных образований.
Иссечение диспластических невусов с подкожной клетчаткой производили в амбулаторных условиях под местной анестезией, отступя от видимых границ 0,4—1,0 см. Гистологическое исследование проводили в Клинико-диагностическом отделении ОАО «Медицина», при необходимости препараты пересматривались в МНИОИ им. П.А. Герцена.
Нередко больные воздерживались от иссечения невуса, объясняя это тем, что он их не беспокоит. В этих случаях мы назначали повторный осмотр через 6 мес. При обнаружении изменений невуса за истекший срок повторно предлагали операцию, при отсутствии изменений — продолжали дальнейшее наблюдение. Всем пациентам с диспластическими невусами мы рекомендовали избегать длительной инсоляции, защищать кожу от солнца одеждой, пользоваться солнцезащитными кремами.
Необходимо отметить, что почти все диспластические невусы в наших наблюдениях были обнаружены при профилактическом осмотре хирургом, онкологом или дерматологом. Сами больные по поводу диспластических невусов к врачам не обращались, так как они их не бепокоили. Терапевты также крайне редко направляли к онкологу больных с диспластическими невусами. Все это можно объяснить тем, что и пациенты, и врачи считают, что все плоские пигментные образования являются доброкачественными и не обращают на них внимания. Неправильное представление об опасных пигментных образованиях у врачей и пациентов отмечают также и зарубежные авторы [11]. Необходимо добиваться того, чтобы врачи и пациенты обращали внимание не на папилломатозные невусы, которые являются доброкачественными, а на плоские пигментные образования, имеющие необычную форму и темную или неравномерную окраску.
Выводы
1. Пигментные невусы неправильной формы, темной или неравномерной окраски должны выявляться при профилактическом осмотре кожных покровов терапевтами и хирургами. Больных с подобными невусами следует направлять к дерматологам, задача которых выявление диспластических невусов с признаками прогрессирования и направление больных на эксцизионную биопсию.
2. Наиболее значимый признак прогрессирующего диспластического невуса — возникновение пигментного образования на неизмененной коже и рост его у лиц старше 17 лет, а также изменения существующего невуса в течение нескольких лет или месяцев у лиц после полового созревания. Важными признаками прогрессирования диспластического невуса является очень темная или неравномерная окраска с наличием участков темно-коричневого или черного цвета.
3. Иссечение невуса (эксцизионная биопсия) следует производить с подкожной клетчаткой под местной анестезией, отступя от видимых границ 0,4—1,0 см. Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий опыт исследования меланоцитарных образований.
4. При отказе больного от операции или при отсутствии явных признаков прогрессирования диспластического невуса следует назначить повторный осмотр через 6 мес. При наличии изменений невуса за истекший срок предлагается операция, при отсутствии — дальнейшее наблюдение. Больным с диспластическими невусами необходимо рекомендовать избегать длительного пребывания под прямыми солнечными лучами, защищать кожу одеждой, применять солнцезащитные кремы.