Формы и осложнения невусов
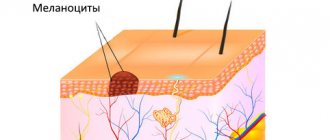
Различают меланоцитарные (содержащие пигментные клетки-меланоциты) и немеланоцитарные невусы (образованы другими клетками, кроме меланоцитов), которые включают эпидермальный невус, невус сальных желез, невус Беккера и некоторые другие доброкачественные образования, сосудистые невусы кожи.
Меланоцитарные невусы
Выделяют приобретенные и врожденные меланоцитарные невусы.
Приобретенные меланоцитарные невусы (ПМН) являются доброкачественными опухолями кожи. Как правило, они не имеют склонности к злокачественной трансформации. К особым формам приобретенных меланоцитарных невусов относят невус Шпица, невус Рида, пятнистый невус (спилус), галоневус (Сеттона), залегающий в глубоких слоях кожи синий невус (Ядассона-Тиче).
В отдельную группу выделяют атипичные (диспластические) невусы (АН). В отличие от обыкновенных приобретенных меланоцитарных невусов, атипичные меланоцитарные невусы могут иметь некоторые клинические характеристики меланомы, такие как асимметрия, нечеткие границы, несколько цветов или размер более 6 мм. Основное их отличие от злокачественной опухоли — стабильность, отсутствие изменений на протяжении долгого времени и сходные характеристики у одного человека. Атипичные меланоцитарные невусы имеют относительно повышенный риск злокачественной трансформации и требуют тщательного наблюдения.
Врожденные меланоцитарные невусы возникают как порок развития (гемартома) и обычно имеются уже при рождении ребенка. Врожденные меланоцитарные невусы больших размеров также ассоциируются с повышенным (но все же невысоким) риском злокачественной трансформации. Крайне редко они могут быть ассоциированы с патологическим накоплением меланоцитов в центральной нервной системе (нейрокожный меланоз). Врожденные меланоцитарные невусы с ожидаемым размером у взрослого (в течение жизни они будут увеличиваться пропорционально росту ребенка) также требуют повышенного внимания и наблюдения врача.
Меланоцитарную структуру имеют также невусы Ота и Ито, но в их основе не избыточное деление клеток, а их накопление в глубоких слоях кожи.
Меланома. Невусы (родинки). Роль дерматоскопии в профилактике развития меланомы.
В 102 каб. платный приём дерматолога: без предварительной записи, анонимно, в день обращения, в порядке живой очереди.
Меланома — это злокачественная опухоль меланоцитарного происхождения. Она относится к категории наиболее агрессивных опухолей с лимфо- и гематогенным путем метастазирования и отличается крайне неблагоприятным прогнозом. Она может скрываться под маской пигментных и пигментированныех образований кожи, которые встречаются, у 90 % населения. Наиболее часто встречающиеся доброкачественные, пограничные и злокачественные образования кожи: врожденныйпигментный невус, врожденный невоклеточный невус, пограничный невус, пламенеющийневус, сложный невус, невус Шпица, невус Рида, невус Мишера, невус Унна, голубой невус, диспластический невус (невус Кларка), невус сальных желез Ядассона, злокачественное лентиго, меланоз Дюбрея, себорейный кератоз, актинический кератоз,дерматофиброма, гемангиомы, сосудистые мальформации, внутриэпидермальные кровоизлияния, веснушки, солнечное лентиго, лентиго в виде чернильного пятна, болезнь Боуэна, пигментированная форма базальноклеточного рака кожи, первичная меланома, меланома in situ, узловатая меланома, акральная лентигинозная меланома, беспигментная меланома, метастатическая меланома и др.
Среди пигментных образований кожи особое место занимают меланоцитарные невусы, при диагностике и наблюдении которых, в основном, выявляют меланому кожи и предмеланомные поражения.
Только раннее обнаружение и хирургическое иссечение опухоли — единственная возможность эффективного лечения.
Важнейшим фактором развития меланомы на фоне меланоцитарного невуса (МН) является: -воздействие на кожу человека избыточной дозы ультрафиолетового излучения, приводящей не только к повреждению клеток кожи, но и снижению их иммунитета.
-фенотип кожи I–II (склонность к солнечным ожогам кожи, рыжие волосы, голубые глаза, светлая кожа),
-3 и более эпизодов солнечных ожогов кожи в течение жизни,
-наличие веснушек и лентиго или 3 и более атипичных МН,
-семейные случаи меланомы у близких родственников. МН отмечаются у 3/4 представителей европеоидной расы и являются доброкачественными опухолями меланогенной системы. Лишь некоторые из них трансформируются в меланому (меланомоопасные МН) или являются маркером повышенного риска ее развития. Выявление их с целью профилактики развития меланомы имеет исключительно важное значение.
Подавляющее большинство МН являются приобретенными. Их делят на обычные и особые типы (веретеноклеточный или эпителиоидный невус(невус Шпитц, меланома ювенильная); невус из баллонообразующих клеток; гало-невус (сеттона).
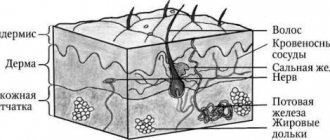
Среди обычных МН выделяют пограничные, сложные (эпидермодермальные) и внутридермальные формы. Они возникают после рождения ребенка и имеют характерную динамику: вначале за счет пролиферации невусных клеток вдоль границы эпидермиса и дермы происходит формирование пограничного МН; со временем невусные клетки продвигаются в дерму, формируя смешанный МН; пограничный компонент с возрастом может исчезать, оставляя только дермальный (внутридермальный МН) компонент.
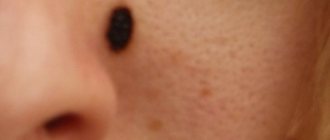
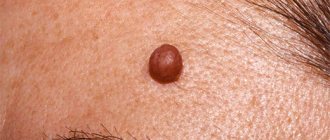
Пограничный МН проявляется равномерно пигментированным (от светло-коричневого до темно-коричневого) пятном диаметром 1–5 мм округлой или овальной формы с гладкой поверхностью и четкими границами, располагающимся на любом участке кожи и существующим примерно до 35-летнего возраста.
Смешанный МН представляет собой пигментированную папулу, иногда с папилломатозом, редко достигающую 1 см в диаметре.
Внутридермальный МН характеризуется куполообразной или папилломатозной папулой, которая по форме может напоминать ежевичную ягоду, иметь ножку или форму моллюсковидного элемента на широком основании; его поверхность покрыта волосами, диаметр редко превышает 1см, а окраска варьирует от светло-коричневой до черной. Редко встречается депигментированный МН белесоватой розово-красной окраски.
Обычные МН растут пропорционально росту тела человека, после рождения их количество нарастает, достигая максимума в пубертатный период, а после 50лет постепенно уменьшается, причем к 7–9 десятилетиям жизни они, как правило, исчезают.
К меланомоопасным МН относят врожденные невусы и диспластические невусы(ДН).
Но существуют убедительные данные о том, что меланома может развиться как в ткани внутридермального МН, так и непосредственно под ним Учитывая эту возможность развития меланомы на фоне внутридермального МН, а также ввиду сложности клинического отличия пограничного и смешанного МН от ДН, во избежание озлокачествления, при обычных МН следует избегать постоянного трения одежды, контактов с раздражающими веществами, недопустима механическая эпиляция волос с их поверхности.
Врожденные МН – доброкачественные пигментные опухоли, состоящие из невусных клеток Встречаются у 1% детей европеоидной расы, обнаруживаются при рождении или в течение первого года жизни ребенка и бывают разных размеров: от мельчайших до гигантских. В любом из них может развиться меланома.
Диспластический невус — (синонимы: невус Кларка, атипичный невус) – приобретенное пигментное новообразование, Встречается у 5% населения [8] (в том числе у 30–50% больных со спорадической и у всех больных с семейной меланомой) и возникает на клинически не пораженной коже или на фоне сложного или (изредка) пограничного МН.
ДН появляются позже, чем приобретенные МН – незадолго до начала полового созревания или на протяжении жизни вплоть до старости. Развитию их способствует инсоляция. Для них не характерна спонтанная инволюция.
Хотя в подавляющем большинстве случаев приобретенные МН не требуют лечения, при ряде условий оно все же предпринимается.
Меланоцитарный невус может быть удален хирургически при быстром изменении элемента, атипичной клинической картине, подозрительной на меланому, по косметическим показаниям, повторной травме элемента.
Меланоцитарный невус подлежит немедленному удалению при наличие хотя бы одного из 7 признаков внезапного (в течение одного или нескольких месяцев) его изменения:
- увеличение площади и высоты элемента;
- усиление интенсивности пигментации, особенно если она неравномерная;
- признаки местной регрессии;
- возникновение пигментного венчика вокруг МН, появление элементов-сателлитов;
- воспалительная реакция в МН;
- зуд;
- эрозии и кровоточивость.
Удаление МН должно быть полным и проводиться хирургически с обязательным гистологическим исследованием. После частичного удаления МН репигментируется и рецидивирует, формируя псевдомеланому. Другие методы удаления (электрокоагуляция, криодеструкция, дермабразия, лазер) при пигментированных образованиях кожи и слизистых оболочек не должны проводиться, так как не обеспечивают документальной верификации диагноза.
Профилактика меланомы заключается в раннем и активном выявлении предмеланомных поражений (в первую очередь ДН и злокачественного лентиго), с постоянным динамическим наблюдением за макроскопическими изменениями этих пятен. Больные ДН должны быть проинформированы о признаках трансформации этих МН в меланому и самостоятельно регулярно контролировать характер отдельных элементов.
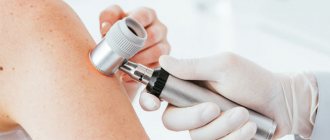
Дерматоскопия (дермоскопия, эпилюминисцентная микроскопия) – неинвазивный, доступный безболезненный, быстрый ( На исследование одного пигментного образования кожи при помощи дерматоскопии требуется около 3 минут) диагностический метод для раннего обнаружения меланомы и дифференциальной диагностики других пигментных новообразований кожи. Методика эпилюминесцентной микроскопии кожи заключается в нанесении минерального масла на поверхность пигментного новообразования с целью лучшего проникновения света через поверхностные слои эпидермиса и изучения объекта с использованием дерматоскопа с увеличением в 10-40 раз и более.
Использование дерматоскопии эффективно для ранней диагностики первичной меланомы кожи на ранней (прединвазивной) стадии роста. Дерматоскопия увеличивает диагностическую точность от 5 до 30% по сравнению с обычным клиническим осмотром, в зависимости от типа новообразования кожи и опыта врача.
Симптомы невусов
Невусы выглядят как пятна или узелки на коже. Одни из них едва заметны, другие имеют насыщенный коричневый (меланоцитарные или пигментные) или красный (сосудистые невусы) цвет.
Как правило, невусы не доставляют никаких неприятных ощущений, не чувствуются.
Невусы могут менять свой вид, увеличиваться на протяжении жизни. Важно правильно оценивать эти изменения, такие проявления могут быть не только вариантом нормы, но и служить одним из признаков злокачественных образований кожи.
Стадии изменений невусов
Для меланоцитарных невусов — как приобретенных, так и врожденных — характерны стадийные изменения на протяжении жизни. Классический путь развития включает 3 стадии, которые отличаются глубиной расположения образования:
- простой невус или пограничный представляет собой поверхностное плоское коричневое пятно;
- сложный или комбинированный невус располагается глубже и выглядит как коричневое пятно или возвышающееся образование на коже;
- внутридермальный невус представляет собой светлое, возвышающееся и расположенное глубоко в коже образование.
Лечение невусов
В большинстве случаев лечение не проводится, требуется только наблюдение, поскольку невусы являются доброкачественными образованиями. При подозрении на злокачественный характер и выявлении образований с высоким риском злокачественной трансформации проводится хирургическое иссечение. Возможно проведение удаления невуса по желанию пациента из эстетических соображений или из-за дискомфорта (например, при локализации в зонах частой травматизации одеждой).
Особенности методики лечения
Оптимально проведение хирургического иссечения невуса. Этот метод позволяет осуществить радикальное удаление скальпелем с последующим ушиванием раневой поверхности. В некоторых случаях, когда невусы выступают над поверхностью кожи, может применяться радионож, электро- или лазерный нож. Во всех случаях хирургического лечения меланоцитарных невусов необходимо проведение гистологического исследования удаленных тканей.
Лечение
Лечение невусов показано лишь в тех случаях, если имеются признаки перехода в злокачественное образование. Однако в тех случаях, когда велика вероятность травмирования родинки, рекомендовано ее удаление. Для выбора подходящего метода учитываются размеры опухоли, а также ее состояние и наличие признаков озлокачествления. Среди наиболее часто используемых методов лечения можно выделить:
- Деструкция с помощью лазера или электрокоагулятора — иссечение под действием высоких температур или лазера. При электрокоагуляционном методе в ходе процедуры сосуды прижигаются, поэтому риск развития кровотечения исключен. Лазер воздействует на глубокие слои кожи, но здоровые участки при этом не затрагиваются. Это метод рекомендован для удаления родинок небольших размеров.
- Химическая деструкция — основана на разрушающем действии химических препаратов. Следует учитывать, что неполное удаление родинки грозит развитием злокачественного процесса. Поэтому самым эффективным методом все-таки является операция.
Как происходит лечение невусов в клинке Рассвет
Врач проведет осмотр кожного покрова пациента полностью, для исключения риска пропустить меланому или другой рак кожи. Подозрительные образования дополнительно изучаются с помощью прибора, позволяющего осмотреть кожу с увеличение в 10 раз – дерматоскопа. В карте пациента описываются невусы, требующие наблюдения. Подозрительные невусы врач предложит удалить хирургическим способом с последующим гистологическим исследованием удаленного материала (направляется в экспертную лабораторию). Удаление невусов по эстетическим показаниям может выполняться по желанию пациента.
Рекомендации врача-дерматолога больным невусами:
- избегайте избыточного ультрафиолетового облучения кожи (загар, солнечные ванны, солярии, ультрафиолетовые сушки покрытия маникюра и педикюра), при длительном пребывании на открытом воздухе используйте фотозащитный крем широкого спектра с SPF 30 и выше, закрывающую кожу одежду, шляпу и очки с ультрафиолетовым фильтром;
- старайтесь не травмировать невусы при бритье, расчесывании, переодевании;
- проходите ежегодный профилактический осмотр невусов у врача;
- самостоятельно осматривайте невусы по правилу ABCDE;
- при большом числе невусов (50-100 и более), особенно в сочетании с наличием факторов риска (солнечные ожоги, посещения солярия, выявленных ранее или у близких родственников меланоме и раке кожи, наличии атипичных невусов) пройдите процедуру цифрового картирования кожи.
Автор:
Кузьмина Татьяна Сергеевна дерматолог, к.м.н.
Как удаляются невусы
Удаляется невус, когда он становится проблемой косметического характера или же является раковым образованием. Способ удаления выбирается на основе косметических показаний или же онкопоказаний.
Косметические
Если возникают косметические проблемы, то невусы удаляются:
- Хирургическим вмешательством;
- Способом на основе жидкого азота;
- При помощи электрических токов;
- С помощью лазерной хирургии;
- Радиохирургическим методом.
Хирургическое вмешательство
Оно хорошо подходит для удаления больших невусов. Недостатком может стать наличие послеоперационных следов.
Аденома
Жидкий азот
Также имеет название криодеструкция. При нем ткань разрушается холодом. Невус превращается в сухой струп, под которым затем растет новая ткань. Место удаления предохраняется автоматически от попадания инфекций. Так удаляют родинки, которые находятся на одном уровне с кожей. Если патологические ткани разрушены не полностью, то нужно провести процедуру еще раз.
Электрический ток
Также метод называется электрокоагуляцией, при нем происходит воздействие на ткань высокочастотными токами вокруг очага удаления. Далее материал отправляется на гистологию. Рана заживает под коркой, образуя небольшой рубчик.
Удаление лазером
Лазером удаляют родинки на частях тела, которые чаще всего открывают, на лице. Лазер точечно воздействует на участок, оставляет малый диаметр удаления и сохраняет ткани вокруг невуса. Корочка защищает ранку от инфицирования.
Радиохирургия
Метод является бесконтактным. При нем ткани иссекаются специальным радионожом при радиоволновом воздействии. Он часто применим в косметологии. Возможно удаление как доброкачественных, так и злокачественных тканей. Одновременно с удалением оказывает дезинфицирующее и кровоостанавливающее воздействие. Рубцы после этой операции не остаются.
Онкологические показания
Если есть подозрение или точно установлено, что невус переродился в меланому, то в пределах здоровых тканей они полностью иссекаются и подвергаются исследованию на гистологию.