Кожа защищает тело человека от вредных воздействий окружающей среды. Помимо этого есть ряд внутренних факторов, влияющих на состояние кожных покровов (гормональные перепады, стрессы, неправильное питание). Внутренние сбои и негативное экзогенное воздействие все чаще становятся причиной развития доброкачественных новообразований кожи. Любые наросты на теле человека вызывают психологический дискомфорт, а при расположении в травмируемых местах могут сопровождаться болью, выделением крови, воспалением, инфицированием. К доброкачественным новообразованиям также относятся родинки и многие знают, что далеко не все родинки имеют доброкачественный характер. Удаление новообразований кожи – самый эффективный метод их лечения.
Причины развития кожных новообразований
- длительное воздействие прямых ультрафиолетовых лучей;
- глобальные сбои в иммунной системе (кольцевидная гранулема);
- снижение защитных функций организма (подошвенные и ладонные бородавки);
- вредные привычки;
- частые стрессы;
- нарушение обменных процессов в организме (кератомы, фибромы, невусы, ксантомы);
Основная опасность для здоровья человека связанна с тем, что многие доброкачественные опухоли склонны к малигнизации (озлокачествлению). Только полное удаление опухоли может предупредить его малигнизацию.
Пациентам многопрофильного медицинского доступен полный перечень услуг в области выявления и лечения дерматологических опухолей. Оперативное лечение опухолей в нашей клинике осуществляют высококвалифицированные пластические хирурги и дерматохирурги, во время процедур применяется прогрессивное оборудование. При оперативном лечении опухолей нашим пациентам обеспечен максимальный лечебный и эстетический эффект.
Как происходит заражение ВПЧ
Механизм передачи вируса – контактный, источником заражения является больной или вирусоноситель. ВПЧ может выделяться не только из разрастаний на коже, но и циркулировать в крови, слюне и моче. При этом заражение может происходить 4-мя основными путями:
- контактно-бытовым путём;
- половым путем;
- при родах от матери к ребенку (что может быть причиной ларингеального папилломатоза);
- при аутоинокуляции (самозаражение или рассеивание возбудителя из уже имеющихся очагов при расчёсывании, бритье, применении жёсткой мочалки).
Риск заражения ВПЧ как правило зависит от состояния иммунной системы организма человека, вирусной нагрузки и наличия микротравм и иных воспалений на коже и слизистых.
Даже при заражении вирусом ВПЧ папилломы на коже и слизистых образуются не всегда. Вирус локализуется в базальном слое эпителия и может долгое время находиться в неактивном состоянии. Только при определённых условиях (ослабление иммунной системы, стрессы, воздействие неблагоприятных факторов окружающей среды) запускаются процессы его репликации, что и приводит к пролиферации клеток и появлению новообразований.
Показания к удалению кожных новообразований
- генетическая предрасположенность (онкопатологии кожи по родственной линии);
- частое травмирование (расположение в подмышечной зоне, на шее, руках, коже головы);
- расположение большого количества образований (20 и более) на небольшом участке тела;
- вирусное происхождение (остроконечные кондиломы, папилломы);
- изменение цвета (неравномерная или пестрая окраска);
- локализация на открытых участках, часто подвергаемым прямым солнечным лучам (лицо, шея, кисти рук);
- неравномерный рост, нечеткие границы;
- неприятные ощущения, боль, кровоточивость, зуд, покраснение кожи вокруг новообразования;
- выраженный косметический дефект, влияющий на внешность, провоцирующий психологический дискомфорт.
Поскольку новообразования на кожных покровах опасны рисками осложнений в виде озлокачествления, их ни в коем случае нельзя пытаться удалить самостоятельно. Распознать характер новообразования и подобрать оптимальный вариант удаления может только опытный врач на основании тщательного обследования пациента.
Обращаясь в клинику «Мать и дитя» по поводу лечения кожных опухолей, пациент, прежде всего, получает высококвалифицированную консультативную помощь, после чего совместно с пациентом определяется максимально приемлемый вариант удаления новообразования. Перед удалением или деструкцией опухоли врач обязательно определяет ее характер (доброкачественный, онкологический). Если новообразование располагается в верхних слоях кожи, зачастую достаточно атравматичной диагностики с помощью электронно-оптического прибора (дерматоскопа).
Противопоказания для проведения процедуры
Заниматься лазерным удалением при доброкачественных новообразованиях запрещено, если присутствуют следующие противопоказания:
- Сахарный диабет первой и второй степени.
- Онкологические патологии.
- Заболевания эндокринной системы.
- Обострившийся герпес.
- Эпилепсия, тромбоцитопения, фотодерматоз.
- Болезни аутоиммунного характера.
- Воспалительные процессы, сопровождающиеся лихорадкой.
Если пренебречь противопоказаниями, после удаления новообразования могут развиться нежелательные последствия. Например, пигментация при фотодерматозе, аллергии, отечность при аутоиммунных патологиях, келоидный рубец при нарушениях эндокринной системы.
Какие новообразования кожи удаляются в клинике
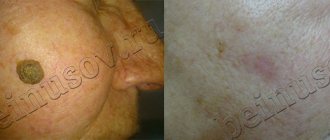
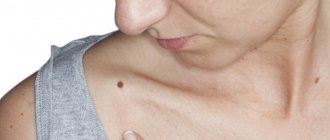
Родинки (невусы) – образования с четким очертанием краев, имеющие повышенную пигментацию, развивающиеся по причине скопления большого количества невусных клеток в верхних и нижних слоях дермы. Невусы развиваются в самом раннем возрасте, пик их развития припадает на средний возраст, а в старости они нередко исчезают или подвергаются возрастным изменениям. По статистике, большинство взрослых людей имеют, в среднем, двадцать родинок.
Родинки бывают врожденными и приобретенными. В зависимости от размеров невусы разделяются на мелкие, средние и крупные. По глубине расположения невусы дифференцируются на эпидермальные, внутридермальные и пограничные.
Мелкие врожденные невусы, не изменяющие свою форму и окраску, как правило, не требуют радикальных вмешательств. Тактику лечения видоизмененных родинок определяет врач-дерматолог. При наличии показаний, после иссечения невуса, специалисты «Мать и дитя» оправляют образцы на гистологический анализ.
Методы лечения невусов: хирургическое иссечение, лазерная деструкция.
Лимфангиома – доброкачественное новообразование, поражающее лимфатические сосуды. Доброкачественные опухоли лимфатических сосудов разделяются на:
- первичные (врожденные), они часто сочетаются с гемангиомой;
- вторичные (приобретенные). Вторичные опухоли развиваются на фоне перенесенной инфекции и выступают симптомом нарушения циркуляции лимфы (лимфостаза).
Ключевой диагностический симптом лимфангиомы – выделение лимфы при прокалывании опухоли.
Метод лечения лимфангиомы: хирургическое иссечение.
Гемангиома – доброкачественная опухоль, формирующаяся в утробе, момента рождения из структур сосудистой ткани.
Выделяют следующие формы гемангиомы:
- винное пятно (невус пламенеющий) – контрастные розовые пятна на кожных покровах, чаще всего локализируются на затылке, задней, коже лица;
- кавернозные – выпуклые уплотнения на коже, телесного или синюшного оттенка, мягкие на ощупь;
- капиллярные (земляничный невус) – ярко-красные выпуклые опухоли, имеющие четкие очертания, поражающие кожу лица, волосистой части головы, груди, спины.
Тактика лечения гемангиомы: В случае отсутствия интенсивного роста капиллярного и пламенеющего невуса, показано динамическое наблюдение. При наличии показаний удаление гемангиом осуществляется классическим оперативным методом или посредством лазерной деструкции.
Папиллома (бородавка) – доброкачественный нарост эпидермальных тканей на тонкой ножке или широком основании, имеющий сосочкообразную поверхность. Диаметр папиллом составляет от трех миллиметров до полутора сантиметра, окраска варьируется от белых до коричневых цветов. Папиломы развиваются на фоне проникновения в организм папилломавируса и передаются контактным путем. Обычно папилломы поражают кожные покровы лица и тела, в некоторых случаях они располагаются на слизистых оболочках, включая внутренние органы. При отсутствии своевременного лечения папилломавирус быстро прогрессирует, что проявляется размножением и увеличением диаметра наростов.
Лечение папиллом: иссечение скальпелем, лазерное удаление.
Фиброма – доброкачественное размножение и разрастание соединительно-тканных структур. Мягкие фибромы визуально похожи на мешочки, имеют различный размер, розовую или коричневую окраску. Твердые фибромы имеют плотную консистенцию, широкое основание, светло-розовый оттенок и гладкие на ощупь.
Лечение фибромы: хирургическое удаление.
Атерома – кистозное образование в виде капсулы с серозным или гнойным содержимым, развивающееся по причине закупорки сальной железы. Атеромы имеют округлую форму, мягкие на ощупь, их размеры составляют от пяти миллиметров и больше. Дермальные кисты чаще всего локализируются на лице, мочках ушей, голове и туловище. При воспалении серозное содержимое атеромы может нагнаиваться, такие процессы нередко сопровождаются локальным или общим повышением температуры тела и рецидивируют до момента вылущивания капсулы.
Лечение аторомы: новообразование удаляется вместе с капсулой хирургическим путем «в холодном периоде», когда отсутствуют признаки воспаления. Во время воспалительного процесса, как правило, атеромы вскрываются и дренируются, пациенту назначается противовоспалительная и антибактериальная терапия.
Липома (жировик) – опухоль из жировых клеток. Липома представлена мягким безболезненным подкожным узелком, ее течение имеет доброкачественный характер. Жировики имеют различную локализацию и появляются на любом участке тела, где есть жировые клетки. Чаще всего данные опухоли диагностируются на шеи, бедрах, абдоминальной области.
Лечение липомы: иссечение хирургическим путем.
Клиническая картина
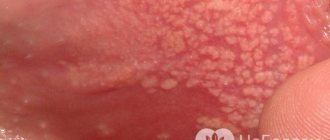
Остроконечные кондиломы — это образования телесно-розового цвета, дольчатые, размером от 2 миллиметров до десяти сантиметров, с экзофитным ростом, при котором вершина остроконечной кондиломы чаще шире основания. Внешне разрастания могут напоминать цветную капусту или петушиный гребень.
Инкубационный период может составлять от 2-3 месяцев до 2-3 лет и больше. Скорость роста образований различна, что чаще связано с состоянием местного иммунитета, наличием сопутствующих ИППП, половой активностью.
Методы удаления дерматологических новообразований в нашей клинике
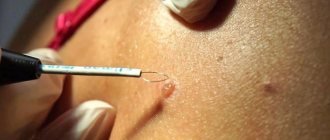
Классическое хирургическое иссечение
Удаление с помощью скальпеля относится к самым радикальным методам лечения новообразований. После иссечения тканей опухоли на рану накладываются косметические швы и асептическая повязка. Мини операция проходит под местной анестезией. Операция показана при опухолях больших размеров и при подозрении на злокачественный процесс. Практические навыки высококвалифицированных специалистов медицинского позволяют предупредить появление выраженных шрамов и достичь максимального эстетического эффекта.
Лазерная деструкция (удаление лазером)
Лазерная деструкция – самый прогрессивный и безопасный метод лечения дерматологических новообразований. Процедура практически безболезненна, при маленьких новообразованиях может даже не применятся анестезия. Во время лазеродеструкции врач проецирует лазерный луч на новообразовании на протяжении нескольких секунд. Использование лазера целесообразно при отсутствии необходимости в исследовании морфологии тканей, поскольку структуры опухоли полностью разрушаются.
Преимущества данного метода:
- отсутствие осложнений в виде кровотечения, метастазирования и инфицирования (кровеносные сосуды полностью коагулируются);
- быстрая регенерация тканей, отсутствие косметических дефектов;
- короткий период реабилитации, безболезненность.
Удаление опухолей в клинике «Мать и дитя» осуществляется после комплексной диагностики пациента и осмотра онколога (по показаниям).
При малейших подозрениях на злокачественный процесс специалисты нашего медицинского центра передают образцы тканей на исследование морфологии и разрабатывают дальнейшую тактику лечения в зависимости от результатов гистологии.
Вирус папилломы. Диагностика:
- Консультация врача-дерматовенеролога. Установить диагноз может только врач-дерматовенеролог при первичном осмотре, оценив клиническую картину, проведя пробу с уксусной кислотой, а при необходимости применив метод дерматоскопии.
- Лабораторная диагностика. Необходимо провести исследование на ВПЧ методом ПЦР, которое позволит оценить количество вируса, а также определить, какой именно тип ВПЧ присутствует в данном случае (они подразделяются на виды с высоким и низким риском онкогенности). Анализ методом ПЦР необходимо сделать и всем половым партнерам пациента с остроконечными кондиломами. Положительный результат анализа при отсутствии клинических проявлений заболевания означает, что необходимо провести лечение для подавления развития вируса в организме.
- Уретроскопия – исследование состояния слизистой мочеиспускательного канала с помощью специальных эндоуретральных эндоскопов. Учитывая увеличение в последние годы количества пациентов с эндоуретральной локализацией кондилом, данное исследование необходимо всем пациентам, как мужчинам, так и женщинам.
- Расширенная кольпоскопия – исследование шейки матки с помощью кольпоскопа и проведением пробы с уксусной кислотой и пробы Шиллера. Необходимо проводить всем женщинам при лабораторном подтверждении папилломавирусной инфекции, так как возможно наличие плоских кондилом на шейке матки.
- Иммунограмма – исследование состояния иммунной системы. Это позволит провести наиболее эффективную терапию ВПЧ.
Реабилитация после удаления дерматологических новообразований
Длительность реабилитации после радикального и малотравматичного лечения дерматологического образования зависит от его размера, морфологических характеристик, а также от индивидуальных особенностей организма пациента. Для сокращения периода восстановления пациенту необходимо придерживаться следующих рекомендаций:
- При хирургическом удалении регулярные перевязки раны и осмотр специалистом на 4-7 сутки.
- После лазерной деструкции необходимо избегать травмирования образовавшейся корочки.
- Нельзя самостоятельно сдирать корочку, это может привести к инфицированию раны и спровоцирует развитие шрама. Корочка отторгнется самостоятельно.
- Необходимо обрабатывать рану назначенными лекарственными средствами по рекомендованной схеме (разрабатывается индивидуально).
- После отторжения корочки кожу в месте воздействия лазера необходимо беречь от солнца (использовать солнцезащитные средства и не находится под прямыми солнечными лучами до полного восстановления), поскольку данные участки очень подвержены гиперпигментации.