Нами вылечено более 2000 пациентов, считавшихся безнадежными. Большинство этих больных длительно (некоторые — в течение 35 лет) безуспешно лечились в ведущих клиниках как нашей страны, так и в зарубежных клиниках Израиля, Германии и Швейцарии. Причем все они были вылечены нами амбулаторно – ни дня постельного режима не потребовалось.
Если у Вас срочный вопрос или острая боль, Вы можете связаться с доктором по телефону:
8 Андреев Дмитрий Юрьевич
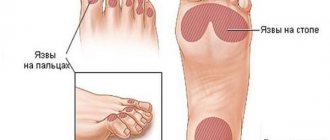
Примеры пациентов с трофическими язвами ног, вылеченных в нашей клинике (фотографии до и после лечения):
Смотреть все отзывы пациентов
За прошедшие 20 лет нам удалось пройти большой путь – от создания и применения экстрактов тканей, содержащих ростовые факторы, до клеточных технологий и разработки серии оригинальных раневых покрытий с рекомбинантными факторами роста. На фотографиях вы можете видеть патенты, полученные нами на эти разработки.
Причины появления трофической язвы на ноге
Трофическая язва всегда сопутствует другому серьезному заболеванию. Заболевания, способствующие появлению трофических язв:
- запущенная стадия варикозного расширения вен
- тромбофлебит
- атеросклероз
- сахарный диабет
- гипертоническая болезнь
- ожоги, отморожения
- отравление мышьяком или хромом
- радиационное облучение
- заболевания спинного мозга и периферических нервов
- осложненный туберкулез и сифилис
- заболевания крови
- длительная обездвиженность в результате травмы (пролежни)
- осложненные заболевания кожных покровов, в том числе аллергического характера
Трофическая язва — симптомы
Трофические язвы не образуются спонтанно. Вначале появляется отечность, сопровождающаяся сильным зудом. Кожа истончается. Появляется пигментация или синюшность.
Множественные трофические язвы на ноге
Появление трофической язвы зачастую сопровождается ознобом и ночными судорогами икроножных мышц. Из-за застоя в лимфатических сосудах на остекленевшей поверхности кожи начинают появляться капельки жидкости. Далее очаги отслоившегося эпидермиса сливаются, и образуется язва с рваными уплотненными краями, вызывающая сильную боль при малейшем прикосновении. Как правило, язвенная поверхность быстро заселяется бактериями, кровоточащая язва начинает гноиться.
Особенности различных видов язв
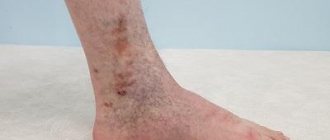
Венозные язвы
Этот вид трофических язв обычно появляется на внутренней поверхности голени. Венозные язвы возникают в результате нарушения кровотока нижних конечностей на фоне застойного дерматита.
При этом сильно отекает нижняя часть ноги от стопы до колена, в ночные часы могут возникнуть судороги. Затем начинает сильно чесаться голень, и на ней появляется сетка с увеличенными венами. При дальнейшем поражении возникают красно-фиолетовые пятна, гиперпигментация. Кожа уплотняется, приобретает блеск и гладкость. Небольшие язвы быстро увеличиваются в размерах, гнойный процесс сначала поражает кожу, затем ахиллово сухожилие, икроножную мышцу, надкостницу большеберцовой кости. Из язвы выделяется сначала серозная жидкость, а при инфицировании — гной с тошнотворным запахом.
Если это заболевание не лечить или лечить неправильно, то могут поражаться лимфатические узлы, развиться «слоновость» (разновидность отека ног, когда меняются размер и формы пораженной конечности). А в некоторых случаях возможен даже смертельный исход из-за заражения крови — сепсиса.
Артериальные язвы
Артериальные язвы — это исходно, как правило, небольшие ранки с неровными краями, заполненные гноем. Они развиваются на фоне поражения главных артерий ног и образуются на подошве и внешней стороне стопы, большом пальце и в области пятки. Этот вид трофических язв возникает вследствие облитерирующего атеросклероза. Артериальная язва может возникнуть из-за переохлаждения ног, ношения тесной обуви, повреждения кожи. Этому заболеванию чаще всего подвержены курильщики и пожилые люди.
Диабетическая язва (Диабетическая стопа)
При сахарном диабете возникают различные осложнения, одним из которых является трофическая язва. Хотя кровообращение в ногах может не быть значительно нарушено, но из-за поражения нервных окончаний пациенты жалуются на потерю чувствительности и похолодание конечности. Диабетическая язва возникает чаще всего на большом пальце ноги. При дальнейшем развитии заболевания поражаются сначала остальные пальцы, а затем и вся стопа.
Диабетическая язва опасна тем, что быстро становится инфицированной. Это может привести к гангрене и ампутации ноги.
Язвы гипертонические (Марторелла)
Довольно редкий вид язв. Гипертонические язвы могут появиться в результате постоянного повышенного давления (артериальной гипертензии), а это может спровоцировать спазм мелких сосудов. Гипертоническими язвами чаще всего страдают женщины старше 40 лет. Особенность этих видов язв – симметричность областей поражения в средней части голеней.
Гипертонические язвы очень болезненны и наиболее подвержены бактериальному заражению.
Язвы нейротрофические
Возникают в результате травмы головы или позвоночника. Нейротрофическая язва располагается на боковой стороне пятки или подошвы в виде небольшой, но глубокой ямки, захватывая кость, сухожилие и мышцы. Кожа вокруг раны теряет чувствительность.
Трофическая язва при варикозе
Более 70% случаев трофических язв обусловлены тяжелыми случаями варикозного расширения вен. Даже незначительное повреждение целостности кожных покровов при варикозе могут привести к образованию язв на лодыжках и голенях.
Большая трофическая язва на голени
Трофические язвы, расположенные на голени, говорят о серьезных изменениях более крупных венозных сосудов и распространении области с нарушенной иннервацией и плохим кровоснабжением. Трофическая язва голени обычно доставляет сильную боль.
Механизм образования
В результате воздействия причинного фактора давление в венозных капиллярах верхних конечностей повышается, и они начинают изменять свою форму и направление. Они становятся извитыми, истонченными. Увеличивается их проницаемость, происходит отложение фибрина, кровяных сгустков между венозными сосудами. Это приводит к гипоксии (низкому уровню насыщения кислородом кровеносных сосудов). Уровень кровообращения резко снижается, вызывая ишемию (недостаточность кровообращения). Длительное отсутствие нормального кровообращения провоцирует развитие некротических процессов. На руках образуются бляшки различной формы, которые со временем либо высыхают и переходят в сухой вид некроза или начинают быстро увеличиваться, достигая больших размеров.
Трофическая язва, стадии или варианты течения
Размеры трофической язвы напрямую зависят от недостаточности кровоснабжения и длительности патологического процесса. Обычно язвенная поверхность занимает не более 35 см2. При отсутствии лечения может охватывать всю голень и достигать 100 см2 Методы лечения трофических язв должны быть правильными, грамотными и квалифицированными: никаких припарок и настоек!
Стадии появления трофической язвы
Начальная стадия (кровоточащая язва небольших размеров) осложняется присоединением бактериальной и грибковой инфекции. Из язвы начинает отделяться гнойное содержимое с неприятным запахом. Чем длительнее процесс, тем более глубокие слои подвергаются воспалению и гниению. Язвенное поражение распространяется на икроножные мышцы, вовлекая в воспалительный процесс голеностопный сустав. В запущенных случаях возможно развитие пиодермии, флегмоны и сепсиса.
Стоит различать венозные и артериальные трофические язвы. Первые встречаются у пациентов любого возраста, тогда как артериальные язвы — недуг, встречающийся исключительно в пожилом возрасте, обусловленный атеросклерозом стенок артерий.
Трофическая язва, диагностика
При диагностике трофической язвы и выявлении причин ее возникновения применяются следующие лабораторные анализы:
- определение уровня сахара в крови
- реакция Вассермана
- цитологический анализ
- бактериологическое исследование
Также врач назначает ряд необходимых исследований:
- ультразвуковое исследование сосудов нижних конечностей
- ангиография (рентгенологическое исследование сосудов с контрастным веществом)
- реовазография
- инфракрасная термография
- спиральная компьютерная томография
Диагностика трофической язвы — ключевой этап правильного лечения
Для выбора эффективного лечения необходима консультация хирурга флеболога, специализирующегося на заболеваниях сосудов нижних конечностей.
Классификация наиболее распространенных трофических язв нижних конечностей
• Язвы, вследствие хронической венозной недостаточности нижних конечностей из-за варикозной и посттромботической болезней. • Язвы, обусловленные облитерирующим атеросклерозом артерий нижних конечностей. • Диабетические трофические язвы. • Язвы вследствие облитерирующего эндартериита. • Гипертонические трофические язвы (синдром Марторелла).
• Язвы вследствие врожденных пороков развития сосудов нижних конечностей: — при синдроме Клиппеля – Треноне — при синдроме Паркса Вебера – Рубашова • Язвы вследствие лимфедемы — вследствие первичной лимфедемы — вследствие вторичной лимфедемы • Язвы при гангренозной пиодермии
Это – наиболее известный и распространенный тип язв. Возникают при тяжелой венозной недостаточности на запущенных стадиях варикозной и посттромботической болезни.
Клинические симптомы этого вида язв – отек, склероз кожи и подкожной клетчатки, затем – гиперпигментация и белая атрофия кожи, предшествующая изъязвлению.
Патогенез венозных (варикозных и посттромботических) язв сходен. Они вызваны повышенным венозным давлением вследствие поражения подкожных вен в случае варикозной болезни или глубоких вен — при посттромботической болезни.
Посттромботическая болезнь (ПТБ) возникает вследствие разрушения клапанов глубоких вен после флеботромбоза и развивается более чем у половины пациентов, перенесших проксимальный тромбоз и примерно у четверти больных после тромбоза глубоких вен голени. В отличие от варикозной болезни, пациенты с ПТБ могут не иметь видимых варикозно расширенных подкожных вен.
Так как по глубоким венам ног оттекает порядка 90% всей крови, а по подкожным венам – только 10 %, то выраженность этих язв отличается. Варикозная язва (язва при варикозной болезни) значительно меньше, чем при посттромботической, почти всегда локализуются в нижней трети голени и в подлодыжечных областях. При посттромботической же болезни язвы могут достигать гигантских размеров, становясь циркулярными. Они могут распространяться до глубокой фасции, а экссудация из них может превышать 1,5 литров в сутки. Так, на представленной ниже фотографии больной А., 66 лет, видна калоша, наполненная раневым секретом, набравшимся за полчаса ходьбы.
Чем опасна трофическая язва — Википедия предупреждает!
Основным моментом в лечении трофических язв является выявление основного заболевания, вызвавшего язвенный дефект кожи. Такой подход обеспечит эффективное лечение язвы и предупреждение рецидивов. Опасность трофических язв заключается в том, что при отсутствии правильного лечения поврежденные клетки способны к злокачественному перерождению и появлению плоскоклеточного рака, в редких случаях саркомы кожи. Поэтому если даже ушла трофическая язва, лечение после операции должно продолжаться.
Причины
Основной причиной развития таких дефектов являются не только заболевания сосудистого характера. Нередко трофические язвы возникают на фоне новообразований, локализованных в подмышечных лимфатических узлах, подключичных и средостенных. Кроме этого, травмы различного характера (колотые, резаные, рубленые, укушенные), инфекционно-воспалительные заболевания (ветряная оспа, глистные инвазии), патологии иммунной системы, системные заболевания соединительной ткани (красная волчанка, васкулиты), сепсис вызывают усугубление кожного синдрома и развитие язвенных дефектов на руках.
Трофическая язва — лечение в Москве
У вас трофическая язва? Лечение в Москве или в любом другом городе довольно длительное и представляет собой целый комплекс мер, чтобы исчезла трофическая язва. Лечение консервативное, то же, что и лечение медикаментозное направлено на уменьшение симптоматики основного заболевания, вызвавшего нарушение трофики тканей, лечение собственно язвенного поражения и борьбу с вторичной инфекцией.
Прекрасные результаты лечения трофической язвы лазером
В зависимости от стадии, по-разному убирается трофическая язва. Лечение (Москва предлагает множество методов) зависит от стадии развития трофической язвы и проводится по следующим направлениям:
- местное лечение;
- эластическая компрессия;
- медикаментозное лечение;
- гемосорбция — выведение из крови токсических продуктов распада тканей;
- физиотерапия;
- аутооблучение крови лазером или ультрафиолетовыми лучами;
- хирургическое вмешательство при наличии показаний;
- посещение санаториев.
Как быть, если у вас глубокие трофические язвы нижних конечностей? Что делать, если большая трофическая язва, лечение (фото, результаты вы уже оценивали) которой вы не проводили, увеличивается?
Смотреть все патенты
Венозные язвы | Язвы при атеросклерозе | Диабетические трофические язвы | Язвы вследствие облитерирующего эндартериита | Язвы при гипертонической болезни | Язвы вследствие врожденных пороков развития сосудов | Язвы при лимфедеме | Гангренозная пиодермия | Гидростатические язвы | Язвы при злокачественных опухолях кожи
Существуют различные определения понятия «трофическая язва», но ее главными критериями являются, во-первых, поражение кожи на всю толщину, то есть отсутствие источников для эпителизации в дне язвы и, во-вторых, низкая скорость заживления. Трофические язвы нижних конечностей являются распространенной патологией. Ими страдают порядка 1% всего взрослого населения, причем среди лиц пожилого возраста (старше 65 лет) этот показатель возрастает до 5%. В настоящее время в развитых странах частота возникновения язв овышается, что связывают со старением населения и распространением факторов риска для облитерирующего атеросклероза – таких как курение, сахарный диабет и ожирение. Мало кто знает, что диагноза «Трофическая язва» — не существует. Трофическая язва – это не диагноз, а СЛЕДСТВИЕ далеко зашедших заболеваний, которых больше сотни. И лечатся они по-разному. Трофические язвы ног в 95% приходятся на 3 варианта патологии:
1. Венозная недостаточность нижних конечностей вследствие варикозной и посттромботической болезней: примерно 55% всех язв; 2. Облитерирующий атеросклероз артерий нижних конечностей: примерно 15% всех язв; 3. Сахарный диабет: примерно 20% всех язв; Сочетания вышеназванных причин: примерно 10% всех язв.
Остальные же заболевания, которых больше сотни, приводят к язвам, встречающимся примерно в 5% случаев. Но как раз эти 5% случаев и вызывают наибольшие трудности в диагностике и лечении.
Трофическая язва — лечение в домашних условиях
О возможности лечения недуга в домашних условиях решает лечащий врач. С назначенным комплексом медикаментов пациент может делать перевязки дома, регулярно посещая при этом врача. Желательно, конечно, чтобы этот врач был хорошим специалистом в лечении трофических язв. В Москве таких докторов немного.
Ведущий специалист нашего центра по лечению трофических язв Малахов А.М.
В нашем этой проблемой занимается ведущий хирург-флеболог Малахов Алексей Михайлович.
Лечение язв
Лечение трофических язв должно проводиться комплексными методами: нужно не только устранить местное проявление процесса, но и бороться с причиной заболевания. Для этого используют хирургические и медикаментозные методы. При развитии микробного заражения проводится детоксикационная терапия, которая убирает продукты распада микробных клеток и улучшает состояние больного. Большое значение придается нормализации режима труда и отдыха, ношению специального компрессионного белья. Отзывы о лечении трофических язв говорят об эффективности применения физиотерапевтических процедур.
В многофункциональной клинике «МедикСити» Вам смогут предложить полноценное лечение с помощью современной, уникальной аппаратуры. Поэтому начните свое лечение сейчас. Ведь от того, насколько быстро Вы обратитесь к врачу, зависит не только ваше здоровье, степень Вашего выздоровления, но и Ваша жизнь!
Трофическая язва – лечение без операции
Если причиной язвенного дефекта не является венозная патология, то достаточно проведения консервативных мероприятий. Большим подспорьем в домашнем лечении начальных стадий язвенного поражения кожи при размере до 50 см2 является портативный лазерный аппарат. Лазер, введенный в вену, способствует уменьшению вязкости крови, заметно снижается риск тромбообразования, усиливается кровоток в проблемных участках. Вдобавок лазерный луч эффективно снижает боль, уменьшается трофическая язва. Лечение лазером (отзывы есть ниже) в сочетании с консервативным лечением позволяет избежать хирургического вмешательства.
Лазеротерапию проводят курсами в 10-15 процедур. При правильном индивидуальном подборе параметров воздействия эта методика лечения не дает осложнений, пациенты отмечают хорошую переносимость процедур, устраняется быстро трофическая язва. Лечение лазером, цена которого не слишком высока, очень популярно.
Венозные трофические язвы. Основные принципы лечения.
Определение. Трофическая язва венозной этиологии представляет собой дефект кожи и глубжележащих тканей голени, возникающий в результате хронического нарушения венозного оттока и незаживающий в течение шести недель.
Эпидемиология
Венозные язвы обнаруживают у 1-3% взрослого населения России. Общее количество больных, имевших в анамнезе, или страдающих в настоящее время венозными язвами нижних конечностей венозной этиологии достигает 6% популяции. Эти данные нуждаются в уточнении в ходе целенаправленных эпидемиологических исследований.
Этиология и патогенез
Основными нозологическими причинами развития венозных трофических язв служит варикозная и посттромботическая болезнь, реже — врожденные артерио-венозные мальформации.
Среди патогенетических механизмов, ключевую роль играют динамическая венозная гипертензия, венозный отек и микроциркуляторные нарушения с развитием микроангиопатии, а также молекулярно-клеточные механизмы (макрофагальные реакции, активация металлопротеиназ и др. ). Клапанная недостаточность перфорантных вен является важным, но не единственным фактором, приводящим к развитию трофических нарушений кожи. Об этом свидетельствуют венозные язвы, развивающиеся в отсутствии низкого вено-венозного сброса.
Классификация
Закрытые трофические язвы относят к С5, открытые к — С6 клиническим классам по классификации СЕАР.
Дополнительно, могут быть использованы классификации, описывающие глубину язвенного дефекта и его площадь.
По глубине различают:
- I степень – поверхностную язву (эрозию) в пределах дермы;
- II степень – язву, достигающую подкожной клетчатки;
- III степень – язву, пенетрирующую до фасции или субфасциальных структур (мышцы, сухожилия, связки, кости), в полость суставной сумки или сустава.
По площади различают:
- малые, площадью до 5 см2;
- средние – от 5 до 20 см2;
- обширные (гигантские) – свыше 50 см2.
Особенности клинической диагностики
- Клинический осмотр с тщательной оценкой жалоб и анамнеза.
- Выявление коморбидных заболеваний, влияющих на течение трофических язв (сахарный диабет, метаболические нарушения, ожирение, атеросклероз и др. ).
- Оценка сосудистого статуса с обязательным определением пульсации на артериях стопы.
- Оценка местного статуса: в подавляющем большинстве случаев венозные язвы располагаются по внутренней поверхности нижней трети голени, реже захватывают другие поверхности голени или носят циркулярный характер. Венозная язва представляет собой хроническую рану, для которой характерно сочетание признаков сразу всех трех фаз течения раневого процесса. Тем не менее, с точки зрения выбора тактики местного лечения трофической язвы необходимо оценить, какие явления превалируют в настоящий момент. Для первой фазы раневого процесса ( воспаления), характерно наличие некроза и гнойного отделяемого. На этом фоне отдельные участки язвы могут быть покрыты фибрином, а также вялыми и бледными грануляциями. Края язвы и окружающие её ткани уплотнены. Вторая фаза раневого процесса характеризуется наличием яркой грануляционной ткани. Активная эпителизация и формирование рубца характерны для III-ей фазы.
- Определение состояния периульцелярной зоны, для которой характерно наличие гиперпигментации, индурации, липодермосклероза, реже явлений экземы и дерматита.
Инструментальная диагностика
- УЗДГ с измерением лодыжечно-плечевого индекса. Снижение данного показателя ниже 0, 8 или увеличение выше 1, 5 свидетельствует о наличии серьезной сопутствующей артериальной патологии.
- УЗ-ангиосканирование при планировании хирургического вмешательства.
- Рентгеноконтрастная ангиография или КТ при подозрении на артерио-венозную мальформацию.
Лечение венозных трофических язв
Лечебная тактика
Лечение трофических язв венозной этиологии можно разделить на два этапа. Первый этап подразумевает закрытие трофической язвы с помощью консервативных мероприятий. Второй — включает мероприятия, направленные на профилактику рецидива. Данный алгоритм успешно применим у 2/3 пациентов. Показанием к операции при активной трофической язве служит неэффективность адекватного консервативного лечения. В свою очередь отчетливый клинический эффект от рационального консервативного лечения в течение 6-ти недель позволяет рекомендовать его продолжение вплоть до полного закрытия язвенного дефекта.
1 этап: закрытие трофической язвы
Коррекция образа жизни.
- Диета. Ограничение пищи, способствующей задержке жидкости в организме (солений, острых приправ и др. ). Предпочтение следует отдавать овощам и фруктам с высоким содержанием витамина С и биофлавоноидов. Целесообразно расширить рацион за счет рыбы и птицы, для обеспечения поступления в организм легко усвояемых белков. Необходимо уделять внимание профилактике запоров, которые могут увеличивать венозную гиперволемию нижних конечностей.
- Режим. Пациентам с венозной трофической язвой не следует долго стоять или сидеть. Если профессиональная деятельность больного не позволяет исключить длительные статические нагрузки, воздействие высоких или низких температур, необходимо освобождение от работы вплоть до полного закрытия трофической язвы или освидетельствование во ВТЭК. Во время ночного пациенту рекомендуют держать ноги в приподнятом положении (выше уровня туловища на 15 – 20 см).
Фармакотерапия.
Антибактериальные препараты. Показанием к проведению антибактериальной терапии служат признаки острого инфекционного воспаления мягких тканей, окружающих трофическую язву, или высокая степень ее бактериальной контаминации, составляющая 107 и более микробных тел на грамм ткани. В идеальном варианте необходим посев с идентификацией микробной флоры и определением ее чувствительности к конкретному антибиотику. Возможно и эмпирическое назначение препаратов с учетом наиболее вероятных штаммов микроорганизмов, вегетирующих в венозных трофических язвах. Препаратами первой очереди могут быть защищенные пенициллины (ампиокс, амоксиклав). Использование цефалоспоринов 1-2-го поколения (цефалексин, цефаклор, цефуроксим), а также тетрациклинов (доксициклин) менее предпочтительно в связи с их изолированным грамположительным спектром действия. При подозрении на высокую активность синегнойной палочки применяют карбенициллин, тикарциллин, азлоциллин либо пиперациллин.
Упорное течение микробно-воспалительного процесса в условиях комплексного лечения трофической язвы служит показанием к проведению микробиологического посева с последующей коррекцией проводимой антибактериальной терапии. Выделение полирезистентных штаммов определяет необходимость парентерального использования антибиотиков группы резерва (ванкомицин, цефалоспорины 3 — 4-го поколения, карбапенемы) до полного разрешения явлений острого целлюлита (в среднем 7 – 10 суток). Наличие в трофической язве грибковой флоры является показанием к назначению флуконазола в дозе 50 – 100 мг в сутки.
Флеботропные лекарственные препараты. РКИ и результаты мета-анализа показывают, что МОФФ (1000 мг в сутки) в сочетание с компрессионной терапией ускоряет заживление венозных трофических язв площадью до 10 см² в сроки до 6 месяцев. Для других ФЛП достоверных данных относительно их эффективности при венозных язвах нет.
Местное лечение венозных трофических язв.
Местная терапия – ключевой этап лечения трофических язв венозной этиологии. Выбор конкретных лечебных средств зависит от особенностей раневого процесса, состояния тканей, окружающих трофическую язву, и конечности в целом.
Туалет трофической язвы. При обработке трофической язвы оптимальным можно считать струйное промывание ее поверхности стерильным, подогретым до 37°С, физиологическим раствором. Следует избегать применения концентрированных антисептиков (йод-повидон, перекись водорода, мирамистин, гипохлорид натрия и др. ), традиционно используемых при острых ранах. В условиях трофических язв они не только уничтожают микроорганизмы, но и оказывают цитотоксическое действие, повреждая грануляционную ткань. Лаваж под повышенным давлением, включая вихревую терапию нежелательны, так как они способствуют проникновению микроорганизмов в толщу тканей и повреждают микроциркуляторное русло. Хирургическую обработку или дебридмент проводят при наличии большого количества некротических тканей и фибрина. При этом в ходе процедуры не следует стремиться обнажить дно трофической язвы.
Раневые покрытия. Существенное влияние на нормальное течение репаративных процессов на территории язвы оказывают местные физико-химические условия. С одной стороны, избыточная влажность служит причиной гибели клеток эпителия. С другой — недостаток влаги приводит к высыханию и замедлению процесса эпителизации. Грубые нарушения газового состава и кислотности среды также неблагоприятно сказываются на функциональной клеточной активности, а в определенных случаях создают условия для активизации патогенной микрофлоры. Доказано, что влажная среда необходима для самоочищения раны, пролиферации и миграции эпителиоцитов. При достаточном количестве жидкости в экстрацеллюлярном матриксе образуется более рыхлая фиброзная ткань с формированием в последующем менее грубого, но более прочного рубца.
Наибольшие перспективы в лечении трофических язв венозной этиологии связаны с использованием раневых покрытий нового поколения. Основными задачами таких повязок служат:
- необратимо удалять детрит, микробные частицы и избыточный экссудат;
- защищать от механических воздействий, химического раздражения и
вторичного инфицирования;
- поддерживать язвенную поверхность во влажном состоянии,
предупреждая ее высыхание и формирование сухого струпа;
- способствовать повышению репаративных ресурсов местных тканей;
- сохранять микроциркуляцию и оксигенацию краев язвенного дефекта;
- благотворно влиять на окружающую кожу, защищать ее от мацерации,
аллергии и дерматита;
- находиться на ране и удаляться безболезненно и атравматично;
- сохранять свои свойства в случае сочетания с эластичной компрессией в
течение продолжительного времени (сутки и более) ;
- быть простой в применении и удобной для пациента.
Всеми вышеперечисленными свойствами в наибольшей мере обладают так называемые интерактивные повязки (табл. 8). Это повязки комплексного патогенетически направленного действия, способные в течение продолжительного срока создавать и поддерживать в патологическом очаге оптимальную для заживления раневую среду со сбалансированным уровнем влажности и сорбции раневого экссудата и, вследствие этого, обеспечивающие своевременное очищение и нормализацию репаративно-регенераторных процессов в ране. Интерактивные повязки, как правило, обладают низкой адгезией к раневой поверхности, способны поддерживать постоянство газового состава и уровня рН тканей.
Табл. 8. Современные перевязочные средства, применяющиеся для лечения венозных трофических язв.
| Группы повязок | Фаза раневого процесса | Степень экссудации | Функциональные свойства |
| Супер-погло- тители | 1 — 2 | Раны со средней или выраженной экссудацией | Абсорбируют жидкость, способствуют быстрому очищению раны, стимулируют процессы пролиферации, обладают низкой адгезией. Защищают от повторного и вторичного инфицирования. Хорошо сочетаются с эластичной компрессией. |
| Губча- тые повязки | Паропроницаемы. Активно абсорбируют жидкость, поддерживая сбалансированную влажную среду. Очищают язвенную поверхность от фибрина. Стимулируют грануляции, защищают кожу от мацерации. Защищенные гидроактивным гелевым слоем гидрофильные губки позволяют осуществлять местное лечение от момента очищения до полной эпителизации язвы. Хорошо сочетаются с эластичной компрессией. | ||
| Альги- натные повязки | Необратимо связывают жидкость, поддерживая сбалансированную влажную среду и способствуя очищению раны, дренированию и гемостазу. Стимулируют рост и развитие грануляционной ткани. Не нарушают микроциркуляцию и оксигенацию краев язвы. Требуют дополнительного применения вторичной повязки и средств фиксации. | ||
| Гидро- гели | 2 — 3 | Раны с минимальной экссудацией | Создают и длительно поддерживают влажную среду, прозрачны. Умеренно поглощают и очищают, уменьшают боли, не адгезивны. |
| Гидро- кол-лоиды | 2 | Раны с малой или средней экссудацией | Паропроницаемы. Частично проницаемы для воздуха. Абсорбируют жидкость, стимулируют грануляции и эпителизацию, защищают от вторичного инфицирования. |
| Атравматические сетчатые повязки | Все фазы | Хорошо проницаемы, легко моделируются на ранах сложной конфигурации. Не прилипают к ране, защищают грануляции, но требуют дополнительного применения вторичной повязки и средств фиксации. |
Выбор того или иного перевязочного средства требует обязательного учета фазы течения раневого процесса и степени экссудации. Так повязки, применение которых рационально в фазу воспаления, благодаря структуре своего материала, способны инактивировать раневой экссудат, способствуют необратимой элиминации микроорганизмов, токсинов и тканевого детрита, стимулируя при этом процесс отторжения некротизированных тканей. В свою очередь покрытия, используемые при лечении «чистых» заживающих язв, поддерживают необходимую влажность и аэрацию, надежно защищают от механических повреждений и вторичной контаминации, стимулируют репаративные процессы.
Атравматичность и безопасность – важнейшие свойства современных интерактивных повязок. Атравматичность, подразумевает легкость удаления покрытия за счет низкой степени адгезии к раневой поверхности. Под безопасностью понимают отсутствие механического и химического раздражения, а также гипоаллергенность. Дополнительным достоинством является их способность к моделированию, позволяющая закрывать раневой дефект любой формы на различных участках тела. Многие раневые покрытия являются самофиксирующимися или имеют дополнительный самоклеящийся рант, обработанным гипоаллергенным клеем. Такие повязки следует применять только у пациентов с нормальной кожной чувствительностью при отсутствии дерматита и/или экземы. Современные интерактивные повязки выпускают в готовой стерильной упаковке, с маркировкой, обеспечивающей простоту в использовании.
Суперпоглотители способны поглощать и необратимо сорбировать раневое отделяемое. Представляют собой многослойную подушечку, которая в качестве активного вещества содержит гранулированный полиакрилатный суперпоглотитель, имеющий высокую степень сродства к белкам раневого отделяемого. Физиологический раствор, которым пропитано раневое покрытие непрерывно, в течение 24 часов, выделяется в рану, замещается на экссудат, обеспечивая раневой диализ и микробную деконтаминацию. Увлажнение некрозов способствует их размягчению, более легкому отторжению и очищению раны. В настоящее время дальнейшее совершенствование механизма «промывание-абсорбция», уменьшение адгезивных свойств и создание условий для полной необратимой инактивации абсорбированной микрофлоры посредством внедрения в состав поглотительного элемента антисептика полигексаметилен бигуанида (ПГМБ) позволяет увеличивать интервалы между перевязками до 72 часов без угрозы повторного инфицирования язвы.
Альгинаты производят из морских водорослей. Их основу составляет кальциевая соль альгинатовой кислоты, а также полимерные цепи маннуроновой и гиалуроновой кислот. Альгинатные повязки укладывают в рану в сухом виде. При контакте с кровью и раневым секретом за счет набухания волокон они превращаются в гигроскопичный неадгезивный гель, заполняющий рану. При этом микроорганизмы и токсины оказываются надежно связанными в структуре геля. В результате происходит быстрое очищение ран и создается благоприятный для заживления микроклимат. Обязательным условием применения перевязочных материалов на основе альгината кальция является наличие жидкости в ране. Повязку применяют во всех фазах раневого процесса при средней и выраженной экссудации вплоть до полной эпителизации. Альгинат кальция обладает гемостатическими свойствами и может быть использован для лечения глубоких и/или кровоточащих язв. Противопоказанием к применению повязок на основе альгината кальция является сухой некротический струп и наличие в ране элементов, не являющихся источником роста грануляционной ткани (обилие открытых сухожилий, суставные капсулы, надкостница и т. д. ).
Губчатые повязки состоят из синтетических губчатых материалов, лечебное действие которых основано на эффекте вертикальной капиллярности и низкой адгезии. Способны создавать сбалансированную среду на раневой поверхности, стимулировать рост грануляционной ткани и изолировать язву от вторичного инфицирования. Используют при лечении трофических язв с обильной экссудацией в первой и второй фазах раневого процесса. Преимуществом является то, что структура материала позволяет сочетать их вместе с эластической компрессией без снижения сорбционных свойств раневого покрытия. Показанием к смене повязки является ее полное насыщение экссудатом, проявляющееся подтеканием жидкости или деформацией внешнего слоя покрытия.
В настоящее время разработаны и выведены на отечественный рынок гидрофильные губчатые повязки, защищенные гидроактивным атравматическим покрытием. Сетчатое атравматичное гидрогелевое покрытие с начальным 35%-ным содержанием влаги, являющееся контактным слоем повязки, позволяет существенно уменьшить адгезию губки к раневой поверхности и эффективно увлажнять даже сухую язвенную поверхность. Пролонгированное выделение жидкости такой повязкой позволяет обеспечить необходимый баланс влажности и сорбции от момента очищения язвы от детрита и до полной ее эпителизации. Повязка также не теряет своих свойств в случае применения эластической компрессии и может находиться на ране в среднем 3-5 дней.
Гидроколлоиды применяют во 2–ой фазе раневого процесса. При контакте с раневым экссудатом коллоидный компонент набухает и переходит в гель. К основным преимуществам данных покрытий следует отнести хорошую фиксацию к раневой поверхности, высокую атравматичность, легкую моделируемость по форме, как конечности, так и язвенного дефекта. Недостатком гидроколлоидов служит их непрозрачность, затрудняющая визуальный контроль состояния раневого дефекта. О насыщении гидроколлоидов и потере сорбционной активности свидетельствует деформация повязки в виде пузыря и изменение ее цвета. При смене повязки (в среднем раз в 2 — 3 дня) ее остаток удаляется с раневой поверхности влажным тампоном. Низкая сорбционная способность, а также недостаточная проницаемость для газов и воды ограничивает применение гидроколлоидов при выраженных экссудативных процессах.
Гидрогелевые повязки представляют собой готовый сорбционный гель, фиксированный на прозрачной полупроницаемой мембране с содержанием до 60% воды, обладающий умеренной сорбционной активностью. Гель удерживает постоянную форму и поддерживает рану во влажном состоянии, одновременно поглощая избыточный секрет. Данные покрытия применяют с целью регидратации сухого некротического струпа или стимуляции эпителизации гранулирующих язвенных дефектов. Повязки на основе гидрогеля не приклеиваются к ране, что обеспечивает их высокую атравматичность. Наружная поверхность покрытия непроницаема для микроорганизмов и воды и при этом прозрачна. Последний фактор обеспечивает возможность визуального контроля и протоколирования состояния трофической язвы без удаления повязки. Показанием к смене покрытия является его помутнение и утрата прозрачности.
Атравматические сетчатые повязки изготавливают на основе нейтральной гипоаллергенной гидрофобной мазевой массы, либо перуанского бальзама. Они обладают антисептическим действием и стимулируют репарацию тканей. Преимуществом атравматических сетчатых повязок служит способность не прилипать к ране и не препятствовать оттоку избытка раневого отделяемого. Наряду с атравматичностью, данный фактор защищает покрытия от высыхания и предотвращает образование рубцовых контрактур. Более значительным антимикробным действием обладают серебросодержащие атравматические повязки. При контакте с раневой поверхностью происходит медленное равномерное высвобождение частиц активного серебра, которые обладают широким спектром антимикробной активности. Срок службы такой повязки, при условии умеренно выраженной экссудации, составляет 7 суток. Атравматические повязки используют для покрытия донорских участков при аутодермопластике трофических язв.
Дополнительные методы местного лечения венозных трофических язв. К дополнительным методам местного лечебного воздействия на область трофической язвы относят лазерное облучение, вакуумную обработку раны, ее биологическую санацию и лечение в управляемой абактериальной среде.
Лазерное излучение. Использование лазерного излучения рационально в первой фазе раневого процесса. При обработке инфицированной раны происходит выпаривание ее поверхностных слоев с образованием тонкостенного стерильного струпа. Данные процессы сопровождаются значительным снижением степени микробной контаминации язвы. Наибольший лечебный эффект лазерного излучения получен при воздействии на трофические язвы небольшой площади.
Вакуумная обработка трофических язв. Вакуумирование является одним из методов санации хронических ран, который можно применить и в отношении трофических язв венозной этиологии. Основными патогенетическими аспектами вакуумирования является удаление слабо фиксированных нежизнеспособных тканей, значительное снижение степени бактериальной контаминации тканей и стимуляция репаративных процессов. Совершенствование стационарных и мобильных аппаратов, обеспечивающих пролонгированное вакуумное воздействие, оснащение их диалоговой программой и аварийной системой предупреждения, позволяет решить проблему лечения хронических ран на совершенно новом уровне.
Биологическая санация трофических язв. В настоящее время возрождается интерес к методу очищения гнойно-некротических язв с использованием личинок зеленых мух (Larval therapy). Специально выращенные личинки при помещении в рану оказывают очищающее воздействие посредством выделения мощных протеаз. Под их воздействием девитализированные ткани подвергаются некролизу, становятся аморфными и поглощаются личинками. Основная проблема биологической санации трофических язв заключается в неоднозначном этическом и эстетическом восприятии метода врачами и пациентами.
Лечение трофических язв в управляемой абактериальной среде. Метод бесповязочного лечения обширных гнойных ран в управляемой абактериальной среде основан на принципе гнотобиологической изоляции. Область язвенных дефектов изолируют от внешней среды в прозрачной пластиковой камере и постоянно подают в нее поток стерильного воздуха, создавая оптимальную для заживления раны среду. Недостатком метода является его громоздкость, возможность проведения только в стационарных условиях, а также значительное снижения качества жизни пациента, вынужденного длительное время соблюдать строгий постельный режим.
Компрессионная терапия является необходимым компонентом лечения венозных трофических язв и предотвращения их рецидива. При открытой язве с явлениями венозного отека, целлюлита и экссудации предпочтение отдают многослойным бандажам, сформированным из бинтов ограниченной растяжимости. Для профилактики рецидива, как правило, используют медицинский компрессионный трикотаж.
Алгоритм местного лечения венозных трофических язв
I-я фаза раневого процесса. Большое количество некротических масс и фибрина служит показанием к применению раневых покрытий из группы суперпоглотителей в сочетании с многослойным компрессионным бандажом. Смену повязки проводят ежедневно. При высокой или средней экссудации рекомендуется применение губчатых, альгинатных или атравматических повязок с антисептическими свойствами в сочетании с вторичными сорбционными повязками. Антибактериальные свойства дренирующих и сорбционных повязок могут быть усилены дополнительным применением атравматических серебросодержащих покрытий. Раневые покрытия и компрессионный бандаж накладывают на срок не менее 24 часов. Если отек спадает быстро, то смену бандажа осуществляют ежедневно независимо от вида интерактивной повязки.
II-я фаза раневого процесса. При высокой или средней степени экссудации применяют губчатые повязки. При повышенной чувствительности окружающей язву кожи следует исключить губчатые повязки с фиксирующим контуром. При низком и среднем уровне экссудации во вторую фазу раневого процесса используют гидрофильные губки, защищенные гидроактивным гелевым слоем, или гидроактивные окклюзирующие повязки, которые наилучшим образом стимулируют заживление хронической раны. Лишь при минимальном уровне экссудации во вторую фазу раневого процесса можно отказаться от применения раневой окклюзии в пользу атравматических повязок, которые можно рассматривать в качестве средства выбора при лечении хронических ран в условиях средней или низкой экссудации при чувствительной коже, окружающей язву. При нормальной чувствительности кожи предпочтительным вариантом местного лечения во вторую фазу являются гидроколлоидные повязки, которые наилучшим образом стимулируют образование грануляций.
В условиях активно гранулирующей трофической язвы, как при наличии отека, так и при его отсутствии, проведение компрессионной терапии может быть осуществлено посредством многослойного бандажа, включающего специальные бинты, импрегнированные окисью цинка и глицерином.
III-я фаза раневого процесса. В стадию эпителизации алгоритм местного терапевтического воздействия на венозные язвы несколько упрощается за счет значительного уменьшения степени выраженности экссудативных процессов. При нормальной коже возможно как продолжение лечения губчатыми повязками с гидроактивным слоем, так и местное применение тонкослойных гидроколлоидных и гидрогелевых повязок. При чувствительной коже оптимальным вариантом лечения служат гидрогелевые покрытия без фиксирующего контура или гидроактивные атравматические повязки. Как правило, на данном этапе течения патологического процесса отек конечности выражен незначительно, что дает возможность широко использовать медицинский компрессионный трикотаж. В случае, если отек конечности сохраняется, применяют многодневные компрессионные бандажи.
Хирургическое лечение
Получение отчетливого клинического эффекта от консервативной терапии в течение 6-ти недель, заключающееся в уменьшении площади и глубины трофической язвы, улучшении трофики окружающих тканей, ликвидации отечного и болевого синдрома, позволяет рекомендовать ее продолжение вплоть до полного закрытия трофической язвы. При активной трофической язве показанием к операции является неэффективность адекватного консервативного лечения.
Все виды хирургического вмешательства, выполняемые у пациентов с трофическими язвами можно разделить на две группы. В первом случае задача оперативного пособия заключается в устранении патологической регионарной венозной гиперволемии, во втором – пластическое закрытие трофической язвы.
Операции на поверхностной венозной системе
При варикозной болезни с высоким вено-венозным сбросом выполняют кроссэктомию с последующим стриппингом большой подкожной вены на бедре. Следует избегать расширенных флебэктомий на голени, чреватых гнойно-некротическими осложнениями. У пациентов высокого риска, а также в качестве средства устранения резидуального варикозного расширения вен используют флебосклерозирующее лечение, лазерную и радиочастотную коагуляцию.
Вмешательства на перфорантных венах
Для ликвидации горизонтального рефлюкса применяют эндоскопическую диссекцию перфорантных вен, а также их склерооблитерацию или термическую коагуляцию под контролем УЗИ.
Вмешательства на глубоких венах
Оперативные вмешательства на глубокой венозной системе (пластика венозных клапанов, шунтирующие операции) у больных с трофическими язвами выполняют крайне ограниченному контингенту пациентов в случае безуспешности всех остальных методов лечения.
Кожная пластика
Большая площадь трофической язвы иногда требует хирургического восполнения дефекта тканей. С этой целью используют аутодермопластику расщепленным кожным лоскутом, как в качестве самостоятельного метода, так и в сочетании с вмешательством на подкожных и перфорантных венах.
В качестве донорской зоны, как правило, используют переднелатеральную поверхность бедра. Забор кожного лоскута толщиной 0, 5 – 0, 8 мм осуществляют механическим, реже — ручным дерматомом. После аппликации донорской кожи по всей площади трофической язвы раневую поверхность укрывают неадгезивной повязкой и накладывают компрессионный бандаж сроком на 3 – 5 суток. С целью закрытия донорской зоны наиболее рационально использование атравматических сетчатых повязок.
Трофическая язва — лечение лазером (ЭВЛО, ЭВЛК)
Более радикальный метод лечения трофической язвы — операция с применением лазерной коагуляции (Эндовазальная лазерная коагуляция). Методика ЭВЛК используется нами уже на протяжении многих лет. Данный метод лечения состоит в «выжигании» вены, которая находится в зоне трофической язвы. Результаты очень хорошие: язвы заживают практически на глазах. Рубцевание происходит в течение нескольких недель. При этом пациенты не выпадают из обычного режима жизни.
Лечение трофических язв лазером в
Лечение трофических язв лазером в Москве обладает рядом преимуществ:
- малая травматичность — флеболог не делает дополнительных разрезов в изъязвленной области;
- возможность избежать длительного консервативного лечения перед операцией;
- высокая эффективность — рубцевание язвы проходит довольно быстро;
- положительный косметический эффект — малый травматизм тканей исключает образование грубых рубцов, когда исчезает трофическая язва. Лечение лазером, стоимость которого можно обсудить при поступлении, поможет вам.
Примеры пациентов с диабетическими язвами, вылеченными в нашей клинике
Больной Лукьянов В.Н., 75 лет. Диагноз: Сахарный диабет II типа. Синдром диабетической стопы, смешанная форма. При поступлении: Флегмона правой стопы, в посевах костной ткани – обильный рост Pseudomonas aeruginosa, St. aureus, Enterococcus faecalis.
Этот пациент буквально сбежал к нам из отделения гнойной хирургии одной из клиник нашего города, где ему собирались ампутировать стопу. Его беды начались с воспаления и, затем, флегмоны IV пальца правой стопы. Он был госпитализирован на это отделение гнойной хирургии, где ему была выполнена ампутация IV пальца. Затем, в течение месяца госпитализации, из-за прогрессирования гнойного воспаления, ему были ампутированы III и II пальцы. Несмотря на это, инфекционный процесс перешел на стопу и у пациента развилась флегмона стопы. Его стали готовить к ампутации.
При поступлении в нашу клинику у пациента – сильные боли, выраженная гиперемия и болезненность подошвы, в ране видны оголившиеся кости, из неё – гнойное отделяемое с отвратительным запахом. Мы сразу же выполнили посев костной ткани. В нём – обильный рост Pseudomonas aeruginosa (синегнойная палочка), St. aureus (золотистый стафилококк), Enterococcus faecalis (фекальный энтерококк).
Для лечения в этом случае мы использовали разработанную нами портативную вакуумно-промывную систему. В ней благотворное влияние отрицательного давления на раны усиливается эффектом антисептиков, используемых для промывания. Кроме того, в случае ишемических язв, избегается пересушивание раневой поверхности. Эти системы хорошо зарекомендовали себя для лечения тяжелых гнойных ран. При этом пациент, как вы можете видеть на снимке, мобилен – лечение осуществляется амбулаторно:
После первых же перевязок почти полностью исчезли боли в ране, неприятный запах, уменьшилась болезненность и ограничилась гиперемия на подошве. Вскоре язва значительно уменьшилась в размерах, была заполнена грануляционной тканью, результаты посева – отрицательные. Больному была выполнена марочная аутодермопластика:
Все лечение проходило амбулаторно. На приведенных ниже снимках Вы можете видеть правую стопу этого пациента на момент поступления в наш Центр и при выписке:
На следующих фотографиях — стопа 66-летней пациентки до и после лечения в нашей клинике. У нее – ишемическая форма синдрома диабетической стопы. Видны оголившиеся кости левой стопы.
Больная М., 66 лет. Диагноз: Сахарный диабет II типа. Диабетическая стопа, ишемическая форма. Облитерирующий атеросклероз. Окклюзия артерий левой голени
Все началось с язвы I пальца, после чего, несмотря на стационарное лечение в одной из ведущих клиник Санкт-Петербурга, последовало несколько ампутаций, в результате которых некроз распространился на стопу. И на момент поступления в нашу клинику язва выглядела так, как показано на первом снимке.
Восстановить кожный покров нам удалось за счет системной антибактериальной терапии и местного лечения. В костях были сделаны перфорации, за счет клеточной терапии был простимулирован рост грануляций из этих отверстий. Затем была выполнена аутодермопластика. Опять же за счет клеточной терапии удалось добиться приживления пересаженного кожного лоскута.
Облитерирующий эндартериит, он же болезнь Бюргера, он же болезнь Винивартера-Бюргера, характеризуется воспалением, первично поражающим периферические артерии у молодых курильщиков. На фото представлена нога пациентки с облитерирующим эндартериитом, вылеченная в нашей клинике.
При этом заболевании наблюдается очень сильная зависимость от курения: это заболевание не встречается у некурящих, а при отказе от курения прогноз благоприятный. Изначально воспаляются и закрываются артерии дистальных отделов стоп, затем болезнь распространяется проксимально. Когда в процесс будут вовлечены подколенные артерии, возникнет перемежающаяся хромота. Поэтому здесь классификация Фонтейна-Покровского не действует: изъязвления и гангрена могут предшествовать перемежающейся хромоте. Диагностические критерии заболевания представлены ниже.
Трофическая язва — лечение радиочастотой (РЧА, РЧО)
Радиочастотный метод лечения считается самым современным и безопасным, если у вас трофическая язва. Лечение РЧА в Москве заключается в нагреве микроволнами стенок вены, она «закрывается», потихоньку стягивается трофическая язва. Лечение РЧО – и спустя несколько месяцев проблемная вена представляет собой соединительно-тканный тяж, а вся нагрузка переходит на соседние, здоровые сосуды. Так постепенно заживает трофическая язва.
Лечение трофической язвы радиочастотой (РЧА, РЧО) в нашем центре
Лечение РЧО в Москве проводится достаточно быстро, через 10 минут после вмешательства пациент отправляется домой. Радиочастотный метод дает следующие преимущества:
- краткосрочность процедуры — 30-40 минут;
- параметры воздействия подбираются автоматически и без участия врача;
- косметический эффект — отсутствие дополнительного травматизма способствует образования менее грубого рубца, где была трофическая язва. Лечение РЧА в этом плане очень положительно.
- процедура совершенно безболезненная и легко переносимая;
- не нужна госпитализация, пациент может вести обычный образ жизни, ограничив активность лишь после процедуры.
Нужна ли при лечении трофической язвы диета
Чего надо избегать, если есть трофическая язва? Фото осложнений поможет вам держать себя в руках при диете. Питание при трофической язве исключает соленые продукты и пряности. Необходимо насытить организм питательными веществами, витаминами и Омега-3 кислотами. Особенно полезны овощи (морковь, помидоры, капуста), фрукты, орехи, молоко, сыры, растительное и сливочное масло, рыба. Питаться следует маленькими порциями, дабы избежать резкого повышения сахара в крови. Кардинального изменения рациона не требуется, небольшая его корректировка благоприятным образом скажется на процессе выздоровления.
Трофическая язва — профилактика
Чтобы не вернулась трофическая язва, лечение не прошло даром (стоимость которого можно узнать только после консультации), позаботьтесь о профилактике. Меры по предотвращению возникновения трофических язв и рецидивов:
- раннее выявление и лечение заболеваний, провоцирующих появление трофических язв;
- умеренная физическая нагрузка (ежедневная ходьба 2-3 км.);
- использование компрессионного трикотажа;
- игнорирование бань и саун, закаливающие процедуры для ног;
- отказ от мучного и сладостей, преобладание в рационе фруктов и овощей;
- медицинское обследование 2 раза в год.
Часто задаваемые вопросы наших пациентов в интернете о трофической язве
Как лечить незаживающие раны на ногах?
Чтобы эффективно лечить незаживающие раны на ногах, необходимо разобраться, как появились такие раны. Длительно незаживающие раны на ногах могут образовываться вследствие ряда совершенно различных патологий, и каждая требует своего, специфического лечения.
Чем лечить незаживающие раны в домашних условиях?
Прежде, чем начинать лечить длительно незаживающие раны в домашних условиях, нужно выяснить причину появления таких ран. Чаще всего это:
- Сахарный диабет.
- Облитерирующий атеросклероз.
- Хроническая венозная недостаточность.
Если Вы хотите вылечить длительно незаживающие раны, то помимо местного использования мазей, необходимо заниматься основной патологией, вызвавшей проблему.
Чем обработать глубокую рану?
Чем обработать глубокую рану необходимо задать доктору на очной консультации. Лечить такие раны самостоятельно, с помощью интернета может быть чревато прогрессированием процесса и развитием жизнеугрожающего состояния.
У моего отца полгода назад появились болячки на ногах, как от них избавиться?
Если появились и длительно не проходят «болячки» на ногах, избавиться от них поможет, как правило, только врач. Длительно незаживающие раны, зачастую, признак серьёзной патологии, требующей специфического лечения.
Трофическая язва – лечение. Отзывы наших пациентов.
Отзыв пациента о лечении трофической язвы лазером в нашем центре.
Виктор Петрович, 65 лет.
Я пенсионер с целым возом всяких болячек. Ноги болели и опухали давно, но я, как и многие, откладывал поход ко врачу на потом. Принимал кое-какие таблетки по совету соседки-медсестры, хотя особенного улучшения и не замечал. В общем, дожился до того, что у меня на ноге появилась огромная язва. Дай Бог здоровья вашим врачам, я уже думал, что останусь без ноги. Сделали мне лечение лазером. Особенно в нюансы этого дела я не вникал, врачи гарантировали хороший результат. Все прошло без боли, буквально через несколько дней моя трофическая язва стала исчезать на глазах, и недели через две от нее остался лишь небольшой шрам. Конечно, были назначены разные лекарства, потом съездил в санаторий и забыл об этой страшной болезни. Спасибо всем докторам «Медицинского центра флебологии», особенно доктору Малахову Алексею Михайловичу.
Отзыв пациентки о лечении трофической язвы методом ЭВЛО в нашем центре.
Комиссарова Л.И.
Наша пациентка с хирургом-флебологом Малаховым А.М. после лечения
Постоянно ныла нога, было гудящее ощущение в ней в конце дня, а потом образовала трофическая язва, которая становилась все больше и больше. На операцию классическим способом не решалась, так как боялась после прочитанных в сети отзывов и всевозможных осложнений. Хорошо дочка в теме, нашла мне опытного доктора в Москве Малахова Алексея Михайловича. Перед операцией, а это эндовазальная лазерная коагуляция, в медцентре в Москве, где я решилась ее делать, сделали УЗИ сдала кровь и все. После операции заставили встать со стола и ходить около часа. Через 3 недели показалась моему врачу. О шрамах не беспокоилась, главное, чтобы язва быстрее зажила. Прошло 3 месяца после лазерной процедуры на ноге. Все прекрасно, язва стала совсем маленькой, но надеюсь, скоро совсем заживет.
Очень рада, что все прошло хорошо. Спасибо за все. Комиссарова Людмила Ивановна, 7 декабря 2016г.
Примеры пациентов с венозными язвами, вылеченными в нашем Центре
Больной Н., 24 года Диагноз: Варикозная болезнь левой нижней конечности. После полного заживления трофической язвы (на это ушел 1 месяц) пациент был амбулаторно прооперирован – ему было выполнено удаление варикозно расширенной большой подкожной вены. На второй фотографии, сделанной через три недели после операции, еще видны следы проколов, через которые и была удалена эта разрушенная варикозной болезнью вена. Пациент наблюдается на протяжении 9 лет после операции – рецидива язвы нет.
Больная Александрова Л.Б., 66 лет., до и после амбулаторного лечения в нашем Центре. Диагноз: Посттромботическая болезнь левой нижней конечности. Циркулярная трофическая язва левой голени. На снимке видна калоша, наполнявшаяся лимфой через каждые полчаса ходьбы. На сайте клиники есть
.
История этой пациентки описана журналистом, бравшим у нее интервью для статьи об Андрееве Д.Ю. «Человек исцеляющий»:
«Профессиональная жизнь акушера-гинеколога – борьба за здоровье пациенток. Этим и занималась Людмила Борисовна Александрова. В шестьдесят же лет пациенткой стала сама. Теперь уже и не вспомнить все кабинеты сосудистых хирургов, флебологов, лимфологов, где пытались бороться с её трофической язвой. Везде – безрезультатно. Ходила она, надев на ногу огромную мужскую калошу. Пожиравшая её тело язва выделяла лимфу, стекающую по ноге. Через каждые полчаса нужно было выливать из калоши полтора стакана этой жидкости. Постоянно мучила боль… Через шесть лет такой жизни Александрова в порыве безысходности написала письмо министру здравоохранения (Т. Голиковой).
Административно-бюрократическая машина пришла в движение и достала главного врача участковой поликлиники, когда написавшая находилась на даче. Там ее и разыскала «скорая помощь», отправленная главным. Положили в больницу («Святого Георгия»). Оперативно собрали консилиум – во главе с профессором, одним из ведущих лимфологов города. Заключение маститых специалистов: ампутация, срочно.
-Как хирург, — вспоминает сейчас Людмила Борисовна, — я и сама понимала, при циркулярной язве только два исхода: ампутация или смерть. Но как же тяжело расставаться с надеждой!…
Ночь прошла без сна. Утром, не помня уже для чего, спустилась вниз. Там в вестибюле – газетный киоск. На прилавке лежал журнал «Профилактика, здоровье, красота». Взяла…
Стала звонить. Вышла на сосудистого хирурга Андреева. Доброжелательный голос, четкие, конкретные вопросы. А потом уверенное: «Я Вас вылечу»…
В тот же день Людмила Борисовна покинула «Святого Георгия». На следующий — встретилась с Андреевым. Был конец ноября. В мае со своим шестилетним проклятием – агрессивной циркулярной язвой она рассталась.
-У меня нет слов выразить свою благодарность, — говорит исцелённая. – Считаю, об этом докторе должны узнать как можно больше людей.
Сама она рассказала о нём в письме Елене Малышевой, доктору медицинских наук, профессору, одной из создателей проекта «Призвание», ведущей на 1-м канале TV программу «Здоровье». Но то ли письмо не дошло, то ли уважаемая профессор – телеведущая, как и некоторые коллеги Андреева в Питере, тоже иногда пользуются формулой: «Этого не может быть, потому что не бывает никогда»…»
Всех пациентов с венозными язвами мы обследуем на предмет сопутствующей артериальной патологии. А при ее наличии определяем лодыжечно-плечевой индекс. Это важно для назначения адекватной компрессионной терапии. Вот пример такого пациента:
Больной Ш., 65 лет. Диагноз: Посттромботическая болезнь левой нижней конечности. Облитерирующий атеросклероз. Окклюзия поверхностной бедренной, подколенной и передней большеберцовой артерий. Ишемия III ст. ЛПИ 0,5.
Таким образом, у данного пациента – комбинированное поражение вен и артерий левой нижней конечности. Ишемия 3 стадии означает, что из-за резкого снижения притока артериальной крови пациент не может долго находиться в горизонтальном положении – возникают сильные боли; ночью он вынужден спать, опустив ногу с кровати или сидя. В одной из клиник Санкт-Петербурга была попытка – неудачная – восстановления артериального кровотока. За счет применения разработанных нами технологий, нам – без операций на сосудах – удалось улучшить кровоснабжение и в значительной степени очистить язву. Затем мы выполнили пересадку кожи:
Полное заживление язв – через 8 месяцев лечения:
Все лечение, включая операцию по пересадке кожи, проходило амбулаторно, госпитализации в стационар нашей клиники не потребовалось.
Обычно располагаются в дистальных отделах конечности; окружены бледной или цианотичной кожей. Типичная локализация – пальцы стопы, передний отдел стопы и пяточная область (особенно у лежачих больных). Реже они встречаются на тыле стопы, на передней поверхности голени и в области латеральной и медиальной лодыжек. В последних двух случаях они могут имитировать венозные язвы. Провоцирующими факторами являются незначительные травмы кожи (например, при ношении тесной обуви). Дном язвы обычно являются некротизированные ткани; грануляций – мало, они бледные. Как правило, отсутствует отек нижней конечности. В отличие от венозных язв, практически никогда не проникающих глубже собственной фасции голени, при данных язвах нередки случаи обнажения сухожилий и костей. Другие отличительные признаки – малое количество раневого отделяемого и невыраженность воспалительной реакции в окружающих язву тканях, даже на первой стадии раневого процесса. Еще одно отличие от язв венозной этиологии – подъем пораженной конечности выше уровня сердца усиливает боль, а не облегчает ее, как при венозных язвах.
Основной контингент больных – пожилые мужчины. Так как при облитерирующем атеросклерозе язвы являются проявлением IV стадии артериальной ишемии (по классификации Лериша – Фонтейна – Покровского), то их возникновению предшествует (и сопутствует) появление симптома перемежающейся хромоты (II стадия) и болей в дистальных отделах конечности в покое (прежде всего – в горизонтальном положении) – III стадия ишемии.
При обследовании пациента выявляют отсутствие пульсации подколенной артерии и артерий стопы – основной критерий, позволяющий отличить данные язвы от язв венозной этиологии.
Подтвердить и уточнить клинические находки позволяет ультразвуковое дуплексное сканирование артерий нижних конечностей.
Представленные ниже фотографии демонстрируют современные возможности лечения этих язв.
Больной Р., 70 лет. Диагноз: Облитерирующий атеросклероз. Окклюзия правой поверхностной бедренной, подколенной и передней большеберцовой артерий. Трофическая язва правой голени. Гнойный артрит и свищ правого голеностопного сустава. Ишемия IV ст. Сопутствующий диагноз: СД II типа. ЛПИ 0,2. Систолическое давление на a. tibialis post. 30 мм.рт.ст.
Этот пациент поступил к нам в клинику с очень сильными болями. На единственной правой ноге – страшная язва. Можно видеть вскрывшийся голеностопный сустав. Обратите внимание, что язва находится на типичном для венозных язв месте, хотя с венами у пациента все в порядке.
Чтобы вылечить этого пациента, пришлось выполнить аутовенозное бедренно-тибиальное шунтирование аутовеной, после чего появилась возможность за счет местного лечения заживить язву:
Больной наблюдается в течение 11 лет – рецидива язвы нет.
Трофические язвы при сахарном диабете являются проявлениями синдрома диабетической стопы и/или диабетического липоидного некробиоза.
Согласно международной классификации (Нидерланды 1991) выделяют нейропатическую, ишемическую и смешанную (нейроишемическую) формы этого синдрома. Дифференциальная диагностика нейропатической и ишемической форм синдрома диабетической стопы приведена в таблице.
Синдром диабетической ишемической стопы (и язвы при этом синдроме) вызваны атеросклеротическим поражением артерий нижних конечностей больных диабетом. Хорошо известно, что сахарный диабет является одним из ведущих факторов риска облитерирующего атеросклероза. Таким образом, несмотря на различия в атеросклеротическом поражении артерий нижних конечностей у пациентов с сахарным диабетом и без него (см. таблицу ниже), язвы при синдроме ишемической диабетической стопы правильнее относить к атеросклеротическим трофическим язвам, рассматривая сахарный диабет как сопутствующее заболевание.