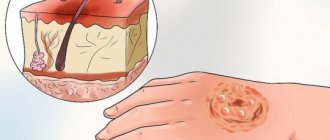
Ожог ротовой полости — это поражение слизистой оболочки рта через воздействие на нее высокой температурой, химическими веществами, электрическим или световым излучением. Это состояние крайне болезненно, так как во рту находится большое количество нервных окончаний. Слизистая ткань становится отечной и краснеет. Позднее происходит отслоение обожжённого эпителия и появление болезненных участков.
Лечение ожога будет зависеть от степени поражения тканей и области распространения поражения. В первую очередь оно будет направлено на нейтрализацию причины травмы и купирование болевого синдрома. Дальнейшее лечение направлено на предотвращение инфицирования пораженной области и ускорение ее заживления.
Виды ожогов ротовой полости
Ожог — весьма распространенная травма. Вместе с ротовой полостью, поражению могут быть подвержены гортань и пищевод. Существует четыре основные формы ожога:
- Термический ожог. Происходит через контакт ротовой полости с горячей жидкостью или паром.
- Электротравма. Самый частый случай подобной травмы – нарушение правил проведения физиотерапевтических процедур.
- Химический ожог. Происходит такая травма в результате контакта слизистой оболочки рта с кислотами, щелочами или хлором.
- Лучевой ожог. Получить такой ожог можно во время проведения лучевой терапии в комплексном лечении злокачественных новообразований гортани.
Причины ожога и методы его предотвращения
Чаще всего причиной ожога становится контакт тканей ротовой полости с жидкостями или паром высокой температуры. Слизистая оболочка полости рта краснеет, появляется отек, а затем отслоение верхнего слоя. Ожог при электротравме случается из-за неверного проведения электрофореза. Размер поражения будет соответствовать размеру электрода.
Химические ожоги чаще всего случаются у детей, при попытке исследовать бытовую химию, однако иногда случаются ожоги и в стоматологическом кресле. Это может произойти при контакте с нитратом серебра, растворами для очищения зубного канала и др. При химическом ожоге тяжесть состояния зависит от химического состава попавшего в рот вещества и силы его концентрации. Ионизирующее излучение используют в проведении лучевой терапии, и оно также способно вызвать ожог рта и гортани.
Нужно сказать, что методом предупреждения появления ожогов является элементарная осторожность. Слишком горячие напитки или блюда не должны попадать на стол. Паровые ингаляции для детей младше 14 лет крайне опасны и не несут какого-нибудь лечебного эффекта. Что касается химических ожогов у детей, то бытовая химия должна быть тщательно изолирована и иметь предупреждающую маркировку. Не следует переливать химические растворы в другие емкости, особенно в питьевые бутылки.
Этиология, распространенность, патогенез
Под постинтубационными повреждениями трахеи понимают нарушение анатомической целости или функционального состояния трахеи, возникшее после проведения интубации. Военные конфликты, урбанизация, рост дорожно-транспортного травматизма, природных и промышленных катастроф увеличивают число нуждающихся в проведении реанимационных мероприятий. В итоге число больных с сочетанной травмой, которым требуется проведение длительной искусственной вентиляции легких (ИВЛ) и трахеостомии, ежегодно возрастает на 3-5% [37, 52, 68]. Необходимость в длительной ИВЛ возникает и после выполнения хирургических операций у больных с заболеваниями сердца, головного мозга, органов брюшной полости [23, 26, 36]. Патологическое состояние трахеи, развивающееся при длительной ее интубации через гортань или трахеостому, предлагают называть постинтубационной болезнью [2, 36]. По данным литературы, частота повреждений гортани и трахеи, сопровождающих длительную ИВЛ, колеблется от 14 до 80% [42, 44, 57]. Основными из них являются эрозии и язвы (50-80% наблюдений), грануляции (до 30%) и рубцовый стеноз [8, 17, 19, 39, 41]. Частота последнего варьирует весьма широко — от 0,2 до 25% [5, 9, 29, 33]. Такое грозное осложнение, как трахеопищеводный свищ, развивается у 0,5-5,4% больных [7, 21, 35]. Основной причиной повреждения гортани и трахеи при интубации является механическое воздействие на ее стенку. В литературе рассматривается два ведущих механизма таких повреждений. К первому относят прямую механическую травму гортани и трахеи, обусловленную грубыми и многократными попытками интубации, использованием жестких проводников, несоответствием размера интубационной трубки, смещением ее внутри просвета трахеи при кашле, баротравмой при струйной вентиляции, а также значительным перераздуванием герметизирующей манжетки интубационной трубки. При этом чаще страдает слизистая гортани и трахеи, что приводит к развитию фибринозно-грануляционного ларинготрахеита. В редких наблюдениях происходит перфорация трахеи или ее полный разрыв с развитием медиастинита [3, 30, 59, 61, 64, 66]. Перфорация обычно возникает в мембранозной части как шейного, так и внутригрудного отделов трахеи. Чаще отмечаются продольные разрывы длиной от 2 до 13 см [26]. По данным ряда авторов [58, 63], частота разрыва трахеи при интубации составляет от 0,05 до 0,19%.
Другим механизмом повреждения гортани и трахеи является нарушение кровообращения слизистой, связанное с длительной компрессией в зоне фиксации раздувной манжетки интубационной и трахеостомической трубки, а также по краям трахеотомической раны. Если давление на ткани превышает 25-30 мм рт.ст., возникает ишемия слизистой и хрящей гортани и трахеи с последующим воспалением и некрозом [2, 5, 19, 23, 26, 36, 44]. В дальнейшем это может привести к их рубцовому стенозу.
Важным фактором, вызывающим повреждение слизистой трахеи с формированием ее рубцовой деформации, является рефлюкс желудочного и дуоденального содержимого в глотку с последующей аспирацией. Чаще это осложнение встречается у пациентов с тяжелой черепно-мозговой травмой, сопровождающейся повреждением стволовой части головного мозга, центральными и периферическими расстройствами дыхания. У 75% таких больных определяется значительное снижение кашлевого и глотательного рефлексов вплоть до их полной утраты, что приводит к переполнению дыхательных путей продуктами аспирации и бронхиальной секреции [15, 19, 45, 60, 62]. Агрессивное содержимое способно в короткие сроки вызвать воспаление интактной слизистой гортани и трахеи, усугубить повреждение их стенки в зоне расположения интубационной трубки с присоединением продуктивного компонента в виде роста грануляций в просвет органа и развитием хондроперихондрита [21, 62].
Большое значение в развитии постинтубационных осложнений придают бактериальному воспалению, скорость присоединения которого зависит от вида микроорганизма и обсемененности гортани и трахеи [44, 56]. У 36-40% больных на 2-6-е сутки ИВЛ развивается нозокомиальная пневмония, у 6% — ателектаз легких. Двусторонний эндобронхит II-III степени диагностируют при длительности ИВЛ свыше 7 суток у всех пациентов [19]. В эксперименте было установлено, что острое бактериальное воспаление слизистой, хрящей гортани и трахеи провоцирует аутоиммунную агрессию против этих тканей, что приводит к хронизации воспаления и к рубцово-фиброзной деформации [1, 23, 34, 55]. М.А. Шустер и Е.К. Онуфриева [53] установили, что аутоиммунный процесс является реакцией замедленного типа к коллагену, локализованному в хрящах.
Учитывая, что длительное пребывание интубационной трубки приводит к обязательному развитию хондроперихондрита гортани с последующим формированием рубцового стеноза, больным, находящимся в реанимационных отделениях и нуждающимся в респираторной поддержке, тем более при непрогнозируемой ее длительности, на 3-5-е сутки от момента интубации накладывают трахеостому [11, 38-41].
Эндоскопическая диагностика
Трофические повреждения стенки гортани и трахеи определяются длительностью воздействия интубационной и трахеостомической трубки. Диапазон их визуальных проявлений колеблется от минимальных изменений в виде отека и гиперемии слизистой до максимальных — образования трахеопищеводного свища [7, 8, 17, 35].
Наиболее часто изменения гортани и трахеи при назо- или оротрахеальной интубации развиваются на уровне голосового и подголосового отделов гортани, в шейном отделе трахеи на уровне фиксации раздувной манжетки интубационной трубки, а также в области стояния дистального конца последней [3, 16, 18, 29, 54].
В первые 3 суток оротрахеальной интубации преобладают катаральные и эрозивные поражения слизистой передней и боковых стенок гортани и трахеи. Реже повреждение имеет циркулярный характер [8, 17, 23]. У 62% больных выявляется катаральный и эрозивный ларингит [19]. Одно- и двусторонние парезы со стенозом гортани II-III степени диагностированы у 23% больных [41]. Считают, что к парезу гортани приводят отек слизистой, длительное ограничение подвижности суставов гортани из-за установленной интубационной трубки, а также выключение ее из дыхательной и голосовой функции [8].
В.Э. Кокорина [21] выявила, что чаще всего при оротрахеальной интубации страдает задняя стенка гортани на уровне манжетки трубки — у 80,2% больных на 3-и сутки ИВЛ. Данную локализацию автор объясняет сдавлением этой зоны между раздутой манжеткой и желудочным зондом и развитием ишемии. При снижении давления в манжетке интубационной трубки у 28,8% из них отмечена эпителизация острых эрозий в течение суток.
На 3-5-е сутки оротрахеальной интубации у 11-17% больных появляются изъязвления заднего отдела голосовых складок, межчерпаловидной области и участков трахеи в зоне расположения манжетки интубационной трубки [19]. На этих сроках ИВЛ одно- и двусторонние парезы со стенозом гортани II-III степени выявлены у 31% больных, разрастания грануляций в подголосовой полости гортани — у 10% и в шейном отделе трахеи — у 8% больных [41].
При длительности ИВЛ от 6 до 10 сут постинтубационные ларингиты были обнаружены во всех наблюдениях, одно- и двусторонние парезы со стенозом гортани II-III степени — у 46% больных, разрастания грануляций в подскладочном отделе гортани — у 7% и в шейном отделе трахеи — у 10% больных [23, 41].
Оротрахеальная интубация длительностью более 10 сут сопровождается постинтубационным ларингитом у всех пациентов, одно- и двусторонним парезом со стенозом гортани II-III степени — у 63%, разрастанием грануляций в подскладочном отделе гортани — у 8%, в шейном отделе трахеи — у 14% и в грудном отделе трахеи — у 4% больных [23, 41].
После трахеостомии повреждения трахеи в основном развиваются по верхнему краю трахеостомы и на двух уровнях грудного отдела трахеи — на месте фиксации раздувной манжетки трахеостомической трубки и по нижнему краю ее стояния. Возникающие впоследствии стенозы трахеи локализуются там же [10, 12, 16, 18]. Повреждения слизистой дистальнее трубки, как правило, являются следствием травматизации ее катетером при санации трахеи бронхов [8].
В первые 3 сут после трахеостомии преобладают катаральные и эрозивные поражения слизистой трахеи [8, 21].
На 3-7-е сутки после трахеостомии у 16,1% больных обнаруживают язвы трахеи. Поверхностные, округлой формы язвенные дефекты диаметром от 0,5 до 1,5 см выявляют по боковым стенкам трахеи на уровне дистального конца трахеостомической трубки. Дно их представлено рыхлым грязно-серым налетом фибрина. Язвы трахеи в отличие от язв гортани характеризуются большей глубиной и размерами, прогрессирующим течением и быстрым развитием грануляций [2, 36].
Эпителизация этих язв у большей части пациентов наблюдалась в сроки от 28 до 42 сут после трахеостомии. В ряде наблюдений выявляли гипергрануляции [36]. Разрастание грануляций отмечалось, как правило, в области фиксации раздувной манжетки трахеостомической трубки [41].
В отдаленные сроки после длительной интубации трахеи у 0,2-25% больных развивается рубцовый стеноз гортани и трахеи [5, 9, 29, 33]. Локализация стеноза зависит от вида интубации, а степень — от ее продолжительности. При оротрахеальной интубации уровень стеноза распространяется от вестибулярного отдела гортани до шейного отдела трахеи. При интратрахеальной интубации (после трахеостомии) страдают шейный и грудной отделы трахеи. У 43-80% больных выявляется сочетанный стеноз [41, 43].
У некоторых больных в сроки от 14 сут до 2 лет со дня интубации выявляют интраэпителиальные гранулемы гортани и трахеи. При эндоскопическом осмотре гранулемы выглядят, как гладкие, ярко гиперемированные опухолевидные образования с маловыраженной ножкой, размером от 0,5 до 1,5 см [2, 19, 36].
Морфология
При морфологическом исследовании фрагментов стенки трахеи, полученных при наложении трахеостомы, обнаружены дистрофические изменения уже к 1-2-м суткам ИВЛ. Они характеризовались плохим окрашиванием основного вещества, пропитыванием его плазменными белками и пикнозом ядер хондроцитов [23, 41].
К 3-м суткам ИВЛ определялись отслойка перихондра, узурация поверхности хряща и фибринозные наложения на нем. Хрящевые клетки в хряще исчезали [19, 43]. Таким образом, уже 3-суточная интубация вызывала патологические изменения не только в слизистой гортани и трахеи, но и деструктивные и дистрофические изменения в хрящах трахеи.
К 4-7-м суткам ИВЛ дистрофические и деструктивные изменения хрящей трахеи прогрессировали. В них отсутствовал перихондрий, поверхность хряща была узурированной, определялись очаги некроза. У некоторых больных отмечалась замена хрящевой ткани на грануляционную. В перитрахеальной соединительной ткани выявляли очаговое скопление лейкоцитов и кровоизлияния [19, 23, 41, 43].
При ИВЛ более 7 сут наряду с гибелью хряща и заменой его грануляционной тканью определялись процессы регенерации, что проявлялось очаговой пролиферацией хондроцитов, утолщением и фиброзом перихондрия, а также секвестрацией мертвого хряща [23, 43].
Результаты гистологического исследования биопсийного материала из слизистой трахеи, полученного при бронхоскопии, в целом коррелировали с данными исследований фрагментов стенки трахеи, взятых при трахеостомии. В дне язв трахеи, развивавшихся на 3-7-е сутки после оротрахеальной интубации, определялись некротические массы и деструктивно измененные лейкоциты, а в их крае — наличие грануляционной ткани с лейкоцитарной инфильтрацией и детритом на поверхности. При существовании дефекта до 21-35 сут у 21,4% больных развивалась плоскоклеточная метаплазия эпителия, деструкция или очаговое окостенение хрящевых структур [36].
При морфологических исследованиях биопсийного материала из области грануляционного стеноза на 21-49-е сутки после оротрахеальной интубации или трахеостомии обнаруживалась грануляционная ткань с бедной сосудами стромой, состоящая из макрофагов и нейтрофильных гранулоцитов, иногда с участками некроза [2].
При развитии рубцового стеноза в сроки от 3 мес до 6,5 года после длительной ИВЛ был выявлен избыточный рост соединительной ткани с лимфолейкоцитарной инфильтрацией вокруг желез в подслизистом слое, а около деструктивно измененных хрящевых полуколец — массивные разрастания грубоволокнистой соединительной ткани [2, 36].
Гистологическим подтверждением диагноза интраэпителиальной гранулемы являлось наличие в ткани образования воспалительно-склеротических изменений с нейтрофильными лейкоцитами, макрофагами и фибробластическими элементами [36].
Таким образом, эндоскопическое и морфологическое исследования показали, что продленная интубация трахеи в сочетании с искусственной вентиляцией легких уже на 3-7-е сутки инициирует формирование язвенного трахеита. Существование язвы в течение 2 мес приводит к избыточному росту грануляций, деструкции хрящевых структур и формированию соединительной ткани в подслизистом слое и в области патологически измененного хряща. Течение хронического воспаления и непрерывная стимуляция фиброгенеза в течение от 3 мес до 2 лет влекут за собой формирование стенозирующего рубца трахеи.
На основании эндоскопического и морфологического исследований Д.В. Тришкин (2007) выделил 4 клинико-патогенетических варианта постинтубационной болезни трахеи: язвенный трахеит (4,6±3,2 сут), грануляционный стеноз трахеи (36±9 сут), рубцовый процесс в трахее, представленный в виде воспалительных псевдоопухолей (9,2±6,6 мес) и рубцового стеноза (4,9±3,6 мес) [2, 36].
Эндоскопическая профилактика и лечение
Показанием к хирургическому лечению стенозов, развившихся вследствие осложнений длительной ИВЛ, является нарушение проходимости трахеи. Частота послеоперационных осложнений колеблется от 6,2 до 28%, послеоперационная летальность, по некоторым данным, может достигать 10% [6, 43]. В связи с этим в настоящее время все большее внимание уделяется профилактике постинтубационных осложнений. Она включает в первую очередь лечение ранних проявлений постинтубационной болезни — эрозий и язв.
Одним из доступных и эффективных методов профилактики постинтубационных повреждений гортани и трахеи является адекватная санация трахеи и бронхов. При этом используют антисептические вещества и антибиотики, которые вводят непосредственно в просвет трахеи и бронхов [13, 24]. В качестве антисептика чаще используют 0,5-1% раствор диоксидина на 2% растворе натрия гидрокарбоната или 0,01% раствор мирамистина [8, 17, 25]. При наличии у больного большого количества слизисто-гнойного секрета к санирующему раствору добавляют 1-2 мл муколитика (амброксола, ацетилцистеина, мистаброна). При склонности пациента к бронхоспазму к вводимым растворам добавляют 5 мл 2,4% раствора эуфиллина [26, 51]. Однако этот способ имеет ряд недостатков. Во-первых, методика введения санирующих растворов остается прежней — через просвет интубационной и трахеостомической трубки, что исключает санацию «мертвого» пространства, образованного голосовой щелью краниально, трахеальной манжеткой каудально, стенками трахеи и стенками заключенной в ней трубки латерально [26]. Во-вторых, санация трахеи и бронхов антисептиком не влияет на репарацию язв и эрозий, а лишь позволяет удалить гнойный секрет.
Среди других лечебных эндоскопических методов, применяемых при эрозивно-язвенном трахеобронхите, наиболее известна лазерная фотостимуляция.
Использование гелий-неонового лазера во время лечебных бронхоскопий описано в публикациях Е.В. Климанской и соавт. (1988-1990), С.И. Овчаренко и соавт. (1990) и В.X. Сосюры (1991) [51]. Авторами были отмечены хорошие результаты у больных с хроническим бронхитом и легочными нагноениями за счет улучшения выделения мокроты, повышения концентрации антибиотиков в бронхах и улучшения местной иммунной защиты дыхательных путей. Хороший результат эндобронхиального использования низкоинтенсивного гелий-неонового лазера у больных с эрозивно-язвенным трахеобронхитом получен Н.Е. Чернеховской [46, 49, 50].
Эффект лазерного излучения проявляется многоуровневым воздействием на организм. Происходят изменение скорости синтеза белка, РНК, ДНК, коллагена, изменения кислородного баланса и активности окислительно-восстановительных процессов, изменения мембранного потенциала клетки и pH межклеточной жидкости, улучшение микроциркуляции. Результатом этого является формирование на уровне организма ответных комплексных адаптационных нейрорефлекторных и нейрогуморальных реакций с активацией иммунной системы [20, 51, 65]. Лечебный эффект излучения гелий-неонового лазера проявляется стимуляцией эпителизации слизистой при эрозивно-язвенных повреждениях, нормализацией процессов перекисного окисления липидов, обеспечением физиологического режима регенерации тканей, ограничением процессов рубцевания и в определенной степени препятствует повторному избыточному образованию фиброзной ткани на месте рассечения рубцов [14, 22, 27, 31, 46].
Довольно новым методом лечения эрозивно-язвенных трахеитов является эндобронхиальное использование оксида азота, подаваемого от аппарата Плазон по каналу эндоскопа [40, 61]. В эксперименте и в клинике установлено, что применение NO-терапии приводит к значительному ускорению заживления ран [4, 32, 67]. Оксид азота активизирует функцию макрофагов, фибробластов, стимулирует регенерацию тканей [28, 47].
Н.Е. Чернеховской и соавт. исследована возможность реэпителизации язв трахеи в условиях озонотерапии [48]. В эксперименте действие озона вызывало ускорение реэпителизации и пролиферации популяции базальных и иммунокомпетентных клеток, что в свою очередь способствовало более быстрому закрытию дефекта слизистой. Результатом клинических испытаний явилось уменьшение отека, гиперемии слизистой и эпителизация язв у всех пациентов [46, 48, 49]. Озонированный изотонический раствор хлорида натрия с концентрацией озона 5 мг/л вводят под слизистую в края язв бронхов и дополнительно в просвет трахеи и поврежденного бронха в количестве 60-80 мл. Рекомендуют также наносить масло Озонид на язвы трахеи и бронхов [46, 49].
При выраженном воспалении в бронхах применяют интрабронхиальную иммунотерапию иммуномодулятором Т-активином в сочетании с эндолимфатическим введением антибиотиков в межбронхиальные шпоры [46, 49-51].
Таким образом, в настоящее время, несмотря на совершенствование интубационных трубок, частота постинтубационных трофических осложнений у пациентов, нуждающихся в длительной ИВЛ, возрастает. Поскольку эти повреждения локализуются в основном на уровне гортани, трахеостомы и манжетки трубки, своевременно обнаружить их при бронхоскопии, выполняемой через просвет трубки, невозможно. В то же время имеется успешный клинический опыт местного эндоскопического лечения гнойного и эрозивно-язвенного трахеобронхита, который вполне можно применять на ранних стадиях трофических повреждений гортани и трахеи у больных, находящихся на длительной ИВЛ. В связи с этим актуальной становится задача совершенствования эндоскопических методик обследования и лечения больных с продолжительной интубацией трахеи с целью профилактики развития ларинготрахеальных стриктур и трахеопищеводных свищей.
Симптомы и классификация тяжести ожога
Лечение и первая неотложная помощь будут осуществляться в зависимости от тяжести полученного ожога. Так выделяют три степени ожога ротовой полости:
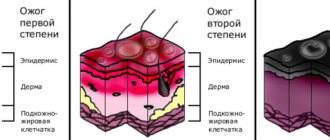
1-я степень: самая легкая. Проявляется она в виде умеренной боли, покраснения тканей иногда небольшой отечности. После устранения повышенной температуры тканей проходит сама по себе и не требует дальнейшего лечения.
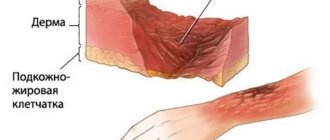
2-я степень: средняя степень тяжести ожога. Симптомы поражения: появление дефектов тканей, налета, нечувствительность тканей в месте поражения. Интенсивная боль требует анестезирующих средств, часто сопровождается повышением температуры тела. Если ожог не только рта, но и гортани, то стационарного лечения не избежать.
3-я степень: наиболее тяжелая. Глубоко поражается весь эпителиальный слой до более глубоких слоев кожи. Такая тяжесть ожогов характерна для химических ожогов соляной кислотой и концентрированной щелочью.
Оказание первой помощи
От скорости оказания помощи, характера и степени ожога слизистой будет зависеть благоприятный исход в лечении. Изначально устанавливается, что могло нанести травму. Для этого проводится визуальное исследование помещение, учитывается наличие специфического запаха вещества, которое вызвало ожог.
Если это не дало никакого результата, значит, нужно осмотреть рану и слизистую больного, внимательно изучить рвотные массы и тип струпа.
Если ожог был получен в результате взаимодействия со щелочью, то в рвоте будут содержаться кусочки слизистой ткани. При травме от йода они окрашиваются в синей или коричневый цвет. После ожога появляется струп, цвет которого может о многом рассказать:
- при кислотных ожогах он желтый, то есть травма наступила из-за азотной или соляной кислоты;
- при черном – серной кислотой, при белом перекисью водорода.
После того как будет точно установлено средство, которое нанесло ожог, можно начать мероприятия по ликвидации действия этого химического вещества. Есть правила, которые следует запомнить и выполнять их сразу после получения травмы горла.
Если травма произошла в результате кипятка или горячей жидкости, то пострадавшему человеку нужно дать выпить стакан холодной воды. Чтобы снять боль, нужно дать новокаин или лидокаин.
При наступлении травмы от различных кислот, необходимо дать известковую смесь.
При щелочных ожогах – разведенную лимонную кислоту.
Человека нужно обеспечить антисептическими средствами и дать приток свежего воздуха.
Если ожог получился довольно серьезный, необходимо не тратить время зря, а доставить пострадавшего в больницу, где врачи смогут быстро оказать квалифицированную медицинскую помощь.
Лечение ожога ротовой полости
Самым важным в лечении ожогов ротовой полости будет оказание своевременной и качественной первой помощи:
- При ожогах первой степени следует полоскать рот прохладной, но не ледяной водой 15-20 минут. При сильной боли возможен прием обезболивающего средства.
- При ожогах второй степени время полоскания прохладной водой удлиняется до 30 минут. После этого ротовую полость обезболивают местными анестезирующими препаратами.
- При ожоге третьей степени следует дождаться квалифицированной помощи. В комплексном лечении таких ожогов используют антибиотики, болеутоляющие средства и лечебные аэрозоли для восстановления эпителия.
При химическом ожоге важно сразу выявить химический реагент и нейтрализовать его действие:
- Ожог щелочью нейтрализуется слабокислым полосканием (раствор лимонной кислоты);
- Ожог кислотой следует обработать мыльным или содовым раствором.
Самое важное при лечении ожогов ротовой полости — как можно быстрее связаться со специалистами и качественно оказать себе или пострадавшему первую помощь.
Как проявляется?
Доктора выделяют следующие клинические симптомы, проявляющиеся у пострадавшего при ожоге горла:
- Резкая боль в горле, с тенденцией к усилению при попытках глотания;
- Интенсивное слюнотечение;
- Тошнота и приступы рвоты;
- Кашлевой синдром;
- Болевые ощущения, локализованные в области грудной клетки;
- Изменения голоса;
- Ощущение нехватки воздуха;
- Отечность шейных лимфатических узлов;
- Ощущение сильного жжения в области неба;
- Икота.
В тяжелых случаях, возможно, развитие шокового состояния. Даже незначительные повреждения могут спровоцировать нарушения дыхательной функции и стать причиной удушья, особенно, если речь идет о ребенке или пожилом человеке.
Поэтому, выявив первые же симптомы характерные для данной травмы, следует срочно оказать потерпевшему первую помощь, после чего доставить его в лечебное учреждение и передать в руки профессионалов.
Возможные последствия
При данной травме у пациентов высока вероятность развития осложнений и неблагоприятных последствий, к которым относят:
- Химическую интоксикацию, отравления;
- Коллапс;
- Рефлекторную остановку дыхания, связанную с повреждением нервных окончаний;
- Рубцевание гортани, глотки и области пищевода.