Псориаз — хроническое неинфекционное кожное заболевание, которое поражает кожу, ногти и суставы. Существует несколько теорий происхождения заболевания — вирусная, психоневрогенная, аутоиммунная, наследственная и др., однако ни одна из них не является общепризнанной. Ученые пришли к мнению о мультифакторной природе псориаза.
По некоторым данным, более 3% населения планеты страдают псориазом на лице и теле, причем заболевание может проявиться впервые практически в любом возрасте.
До сих пор заболевание считалось неизлечимым, однако появились методики, которые не только принесут заметное облегчение пациенту, но и обеспечат стойкую ремиссию псориаза. Лечение основано на применении инновационных технологий.
В нашей клинике успешно лечится псориаз. Лечение этого и других дерматологических заболеваний (витилиго, атопический дерматит, экзема) проводится с помощью новейшего высокотехнологичного оборудования. Мы знаем, как значительно снизить проявления псориаза и добиться стойкой ремиссии даже в самых сложных случаях.
Кроме того, лечение с помощью эксимерной системы Excilite µ (Эксилайт мю) позволяет пациенту отказаться от приема стероидных (гормональных) препаратов.
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
Причины псориаза на лице
Псориаз на лице редко бывает изолированным, обычно на кожных покровах верхних и/или нижних конечностей, туловище присутствуют аналогичные высыпания.
Статистически доказано, поражение кожи лица у людей с диагностированным псориазом встречается у 42% больных. Такие показатели свидетельствуют о достаточно распространенном изменении. До того как стали плотно изучать проблему, считалось что псориаз на лице присущ европеоидной расе, так как проявляется в несколько раз чаще. Такое предположение объясняется слабым воздействием солнечных лучей и холода, в отличие от населения африканских стран, южноамериканского континента, эскимосов и японцев.
Как и от чего начинается псориаз на лице точно не установлено, можно говорить о нескольких сочетанных причинах или одной, связанной со сбоем в работе иммунной системы, изменении участка хромосомы и прочее. Причины развития псориатических высыпаний:
- Наследственная и генетическая предрасположенность. Установлено, что вероятность развития кожного заболевания выше у лиц, ближайшие родственники которых страдают от псориаза. Также было выявлено несколько генов, отвечающих за формирование предрасположенности к развитию псориаза (PSORS 1-13). Изменение работы этих генов приводят к развитию воспалительной реакции, нарушению клеточного цикла, дефектам барьерной функции кожи и т.д.
- Нарушение работы иммунной системы. При псориазе отмечается также сбой в работе ряда иммунных клеток (Т-лимфоцитов, антигенпрезентирующих клеток и других) и сигнальных молекул (в частности, интерлейкинов и интерферонов), участвующих в развитии воспалительного процесса.
- Продолжительное воздействие стрессового фактора или сильнейшее нервное потрясение.
- Тяжелое и среднетяжелое течение инфекционных болезней.
- Травмы кожных покровов, особенно профессиональные затрагивающие один и тот же участок тела (феномен Кебнера).
- Прием ряда лекарственных препаратов.
- Злоупотребление табакокурением и наркотическими средствами, неправильное питание.
Существуют разные классификации псориаза, ряд исследователей делит заболевание на 2 типа в зависимости от возраста, когда впервые появились высыпания:
- Пациенты до 40 лет, пик выявления – 16-22 года. Характерно быстрое распространение сыпи, генерализованный характер, трудноуправляемое течение и частые рецидивы.
- Пациенты старше 40 лет, пик – 57-60 лет. Отмечаются слабовыраженная симптоматика, вялотекущий процесс, легко поддается патогенетической терапии.
Псориаз. Лечение
Столь разнообразная клиническая картина заболевания затрудняет диагностику – необходимо дифференцировать псориаз от значительного числа заболеваний (напр., красного плоского лишая, сифилиса, себорейного дерматита, атопического дерматита, ревматоидного артрита и др.).
Помните, что малейшее шелушение или покраснение кожи нельзя оставлять без внимания – это могут быть симптомы псориаза и других дерматологических заболеваний, которые будут прогрессировать без лечения. Опытные врачи-дерматологи нашей клиники проведут необходимые исследования и поставят верный диагноз.
Лечение псориаза направлено на ликвидацию воспалительного процесса и включает целый комплекс лечебных мероприятий. Сегодня существует немало методик и препаратов для лечения пориаза. При назначении терапии важно учитывать распространенность поражения кожных покровов, форму и стадию заболевания, особенности протекания процесса, наличие сопутствующих заболеваний и др.
В комплексную программу лечения псориаза включены общая и местная терапия, назначение антигистаминных препаратов, физиотерапевтические методы и т.д.
Местная лекарственная терапия (с помощью средств, содержащих серу, нафталан, деготь и др. компоненты) направлена на уменьшение воспалительных явлений, шелушения кожи.
В прогрессирующей стадии назначаются глюкокортикостероиды, применение которых имеет ряд ограничений и должно назначаться исключительно специалистом. Так, применение сильных глюкокортикостероидов сопряжено с высоким риском синдрома отмены, который выражается в резком обострении процесса. Самолечение такими препаратами может привести к атрофии, откам кожи и др.
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
Мы знаем, как лечить псориаз! Клиника «МедикСити» применяет новейшую эксимерную лазерную систему Excilite. Уникальное оборудование позволяет добиться стойкой ремиссии заболевания, значительного снижения проявлений псориаза.
Очень важно как можно раньше начать лечение псориаза! Цены на курс процедур вы можете уточнить у администратора клиники или по телефону!
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
Лечение псориаза с применением системы Eхcilite основано на воздействии на зону поражения монохроматическим излучением с длиной волны 308 нм. Происходит прицельное фототерапевтическое воздействие на патологические клетки. Эффективность лечения составляет 90%! Положительные результаты заметны уже через несколько процедур. Происходит быстрое заживление воспалительных очагов, удаление бляшек. При этом процедуры безболезненны, комфортны, не имеют побочных эффектов.
1 Система Excilite µ (Эксилайт мю)
2 Система Excilite µ (Эксилайт мю)
3 Система Excilite µ (Эксилайт мю)
В лечении псориаза также важны соблюдение специальной диеты, особый уход за кожей (применение увлажняющих, смягчающих кожу кремов и др.), санаторно-курортное лечение, применение витаминотерапии и др.
Необходимо, кроме того, провести коррекцию сопутствующих заболеваний ЖКТ, нервной системы, гормональной сферы и пр.
Материал подготовлен при участии специалиста:
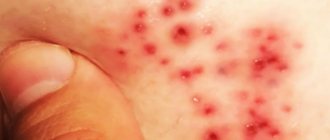
Фото псориаза на лице, как выглядит псориаз на лице
Фото 1. Псориаз на лице.
Фото 2. Псориаз волосистой части головы.
Фото 3. Себорейный псориаз лица.
Фото 4. Псориаз на коже лица.
Псориаз на лице в начальной стадии может походить на простой дерматит, для сравнения достаточно рассмотреть фото на медицинском сайте. Для того чтобы ознакомиться с тем как выглядит классический псориаз на лице рекомендовано ознакомится с фото.
Отличия от других заболеваний
У грудных младенцев псориаз похож на обычные опрелости. Именно по этой причине родители часто не обращаются к врачу вовремя. Это опасное заболевание путают с опрелостями и обыкновенной сыпью, что является частым спутником младенчества. Однако у псориаза есть характерная черта, которая отличает его от других безобидных высыпаний на детской коже. Назовем эти отличия:
- роговой шар папул (узелки на коже) слоится, возникает шелушение;
- кожный покров покрывается корочкой;
- обособленные небольшие узелки-папулы объединяются в образования значительного размера;
- размеры узелков непрерывно увеличиваются. Такие объединения со временем занимают большие участки кожи.
Симптомы псориаза на лице
От того как и в каком возрасте начинается псориаз отличается интенсивность проявления кожных симптомов на лице. В юном возрасте высыпания типичные, их трудно перепутать с другими видами дерматита в отличие от пациентов старшего возраста.
Псориатические высыпания представляют собой плоские папулы или бляшки, которые возвышаются над кожей, Имеют четкие очертания и округлую форму. Высыпания обычно окрашены в ярко-розовый цвет, склонны к слиянию. На поверхности элементов определяются множественные усеяна белые чешуйки, которые при трении и поскабливании легко опадают.
Высыпания могут самопроизвольно регрессировать, оставляя незначительную пигментацию на коже.
Высыпания могут располагаться на любом участке лица, наиболее типичные участки – граница с волосистой частью головы, кожа век, носогубных складок, зона бороды и усов.
Формирование бляшек происходит в несколько этапов, вначале появляются новые элементы розового цвета, которые частично покрыты чешуйками. Бляшки объединяются и по всей поверхности наблюдаются бело-серебристые чешуйки, что характерно для остановки роста высыпаний. Регрессия высыпаний сопровождается уменьшением местного покраснения, инфильтрации, шелушения.
В дерматологической практике существуют специфические клинически значимые симптомы характерные только для псориаза. Псориатическая триада:
- Симптом стеаринового пятна: при поскабливании предметным стеклом по высыпаниям шелушение усиливается.
- Появление терминальной пленки: при устранении чешуек кожа ярко-красная, ровная, блестит.
- Симптом Ауспитца (кровяной росы): поскабливание терминальной пленки приводит к точечному выделению крови ввиду близко расположенных капилляров.
Виды псориаза
- Простой. Диагностируется в 85% случаев. Присутствует покраснение участков кожи с белыми чешуйками. Часто встречается такой псориаза на голове. Кожу под чешуйками легко поранить, раны могут кровоточить и вызывать болевые ощущения.
- Обратный. Появляется на местах сгибов: под грудью у женщин, в складках кожи, подмышечных впадинах, внутренней поверхности бедра, наружных половых органов.
- Пустулезный. При этом виде псориаза образуются прозрачные волдыри. Вокруг пустулы красная воспаленная кожа.
- Рупиодный. Помимо наличия бляшек этот вид отличается острым воспалением эпидермиса. Кожа под бляшками розовая и мокрая.
- Каплевидный. Отличается большим количеством мелких пузырьков красного или лилового цвета. По форме напоминают точки или капли. Появляется такой псориаз на руках, голове, шее, плечах, спине, бедрах.
Передается ли псориаз?
Это частый вопрос, который волнует пациентов и их семьи. Заболевание не заразно, так как причиной его появления не связано с болезнетворными микроорганизмами. Предполагается, что псориаз может передаваться только генетическим путем, то есть когда существует генетическая предрасположенности. Часто у здоровых людей вызывает опасение псориаз на ногтях. Ведь больной дотрагивается до любых поверхностей. Однако, волноваться не стоит.
Лечение псориаза на лице
Прежде чем начать лечить псориаз на лице потребуется полный сбор анамнеза жизни и заболевания пациента, выполнение лабораторных и инструментальных диагностических процедур, важно установить степень активности, вид и наличие осложнений для индивидуального подбора терапии.
Лечение псориаза на лице при помощи пероральных и парентеральных лекарственных средств назначается в случае генерализованной, длительнотекущей или запущенной формы. Для такого лечения в основном используются цитостатики и иммуносупрессанты,
Средства для местного применения от псориаза на лице подразделяются на гормональные и негормональные. Важно отметить, гормональные линименты препараты оказывают быстрый, но не всегда продолжительный эффект. Кроме того, длительное нанесение активных и высокоактивных кортикостероидов может вызывать атрофию кожи и снижение остроты зрения при псориазе на веках.
Кортикостероидные мази и крема назначают коротким курсом в сочетании с аналогом витамина Д3 или салициловой кислотой, что усиливает терапевтический эффект.
Негормональные мази и крема для лечения псориаза на лице:
- Салициловая мазь в низкой концентрации (2-5%) снимает воспаление и шелушение.
- Препараты на основе дегтя способствуют уменьшению воспаления и зуда, влияют на скорость клеточного деления.
- Карталин обладает антифлогистическим действием, регулирует деление и созревание клеток эпидермиса.
- Аналогичными эффектами обладают и препараты, содержащие в своем составе солидол.
Лечение
Если выявлен псориаз у детей, лечение требуется начать как можно раньше. От этого зависит его успешность, комфорт для ребенка. Если максимально оперативно обратиться к детскому дерматологу, то это повышает шансы на стойкость и длительность ремиссии.
Если наличие заболевания было установлено, проводится госпитализация и лечение в стационарном режиме. Однако такие меры нужны только при первом обращении. Потом госпитализация уже не потребуется. Чтобы помочь ребенку избавиться от зуда, прописываются антигистаминные лекарства плюс кальцийсодержащие препараты. Если болезнь достаточно сильно распространилась по телу, поражение кожи обильное, то могут выписать гормональные препараты.
Обрабатывать места поражений можно будет детскими кремами, назначенными врачом мазями. Еще может быть прописано принимать ванны и проводить водные процедуры как можно чаще. Когда обнаружен псориаз у детей, причины и лечение взаимосвязаны. Медики сейчас склоняются к тому, что причина недуга может быть аутоиммунной. Поэтому и препараты назначаются в связи с этим предположением соответствующего типа. Это иммунодепрессанты – лекарственные средства, которые могут подавить активность иммунных процессов. Назначается диетическое питание, которое исключает потребление животных жиров. С его помощью можно значительно облегчить состояние маленького пациента буквально за неделю.
Лостерин при лечении псориаза на лице
Для пациентов, страдающих псориазом на лице, производитель линии Лостерин создал средства для специального ухода на основе обессмоленного нафталана:
- Крем.
- Шампунь.
- Гель для душа.
- Крем-мыло
Особенность линии Лостерин заключается в возможности применения в период обострения и ремиссии в качестве комплексной терапии. Препараты характеризуются сбалансированным составом. Ингредиенты подобраны так, чтобы действие одного компонента потенциировалось и дополнялось другим. Мягко успокаивают кожу, снимают признаки воспаления, увлажняют, способствуют быстрому заживлению.
Причины развития болезни
Каплевидный псориаз – не заразная болезнь. Поскольку природа заболевания неинфекционная, заразиться при контакте с больным капельным псориазом невозможно. Чешуйчатые высыпания на коже появляются в результате аутоиммунных процессов в организме. Иммунитет агрессивно атакует собственные клетки, принимая их за чужеродные тела. Точные причины запуска аутоиммунных процессов до сих пор не установлены.
Экзогенных факторов риска для появления каплевидной сыпи может быть несколько:
- нездоровый образ жизни;
- действие агрессивных химических веществ;
- плохая экология региона проживания;
- психологическая перегрузка.
К вероятным эндогенным причинам появления болезни относят:
- бактериальные инфекции;
- вирусные заболевания;
- генетическую предрасположенность;
Причин появления болезни множество, поэтому количество заболевших каплевидным псориазом с каждым годом растет во всем мире, и в частности в России.
Профилактика псориаза на лице
Профилактические меры направлены на предупреждение развития болезни или перехода псориаза из ремиссии в стадию обострения. Подразумевают соблюдение режима дня и отдыха, правильное и сбалансированное питание, отказ от вредных привычек, устранение стрессовых факторов.
Основные критерии ухода за нежной кожей лица:
- умываться только со специальными увлажняющими средствами;
- вода комфортной температуры (30-36°C);
- остатки влаги пропитывают мягким полотенцем;
- использование кремов, защищающих от холода и ультрафиолетовых лучей;
- ношение одежды (верхняя одежда с капюшоном, шарф) и аксессуаров по сезону (в дождь и ветер использовать зонт);
- мужчинами рекомендовано использовать электробритву.
Соблюдение профилактических мероприятий и своевременная терапия, назначенная профилирующим специалистом, снизят риск распространения и рецидива заболевания.
Что такое селективная фототерапия
В данном физиотерапевтическом методе используются средневолновые ультрафиолетовые лучи. Их действие крайне благотворно, и проявляется в полном исчезновении проявлений псориаза, к тому же лечение не имеет практически никаких противопоказаний.
Для применения используют как узкополосные, так и широкополосные установки, генерирующие ультрафиолет, позволяющие воздействовать строго на высыпания, не затрагивая здоровые участки. Специалисты- дерматологи московской клиники Алодерм, с помощью технологий последнего поколения, добиваются стойкого результата, убирая проявления псориаза и позволят отказаться от постоянного применения гормональных мазей.
Биологические препараты,созданные с помощью генноинженерных методов,представляют собой моноклональные антитела,применяемые с терапевтической целью.В отечественной медицинской практике для лечения псориаза разрешены к медицинскому применению следующие биологические препараты: инфликсимаб,адалимумаб,устекинумаб,этанерцепт.
1. Инфликсимаб
Инфликсимаб — селективный антагонист ФНО-а,представляющий собой химерные моноклональные антитела IgG ,которые на 75% состоят из человеческого и на 25% из мышиного белка.Инфликсимаб показан для лечения взрослых больных псориазом с тяжелой и среднетяжелой формами заболевания при отсутствии клинического эффекта от применения других системных методов терапии (включая циклоспорин,ацитретин,метотрексат и ПУВА-терапию) либо в случаях непереносимости или наличия противопоказаний к ихприменению,а также для лечения активного прогрессирующего псориатического артрита.
Дозы и схемы применения
Препарат вводят внутривенно капельно в течение не менее 2 ч. со скоростью не более 2 мл/мин. под наблюдением медицинского персонала.Для лечения псориаза и псориатического артрита начальная доза инфликсимаба составляет 5 мг на кг веса больного. После первого введения препарат вводят в той же дозе через 2,затем — 6 нед. и далее -каждые 8 нед. При отсутствии эффекта в течение 14 нед. (после проведения четырех внутривенных инфузий) продолжать лечение не рекомендуется.Во время внутривенной инфузии и в течение не менее 1-2 часов после ее окончания пациент должен находиться под наблюдением врача.Во время внутривенного вливания препарата необходимо проводить измерения артериального давления,пульса,частоты дыхательныхдвижений и температуры тела каждые 30 мин.
Побочные реакции/безопасность
В клинических исследованиях побочные реакции отмечались приблизительно у 60% больных,получавших инфликсимаб,и 40% больных,получавших плацебо.
- Инфузионные реакции возникают во время инфузий или в течение 1-2 ч. после нее. К ним относят отек глотки/гортани,бронхоспазм,озноб,головную боль,приливы,тошноту,одышку. В клинических испытаниях частота развития инфузионных реакций при применении инфликсимаба составила около 20%,вгруппе сравнения (плацебо) — около 10%. Примерно 3% пациентов были вынуждены прекратить лечение в связи с развитием инфузионных реакций,которые у всех пациентов были обратимыми (после медикаментозной терапии или без нее).
- Реакции гиперчувствительности замедленного типа в виде артралгии,миалгии,лихорадки и сыпи развиваются у 1% больных псориазом в начале курса лечения.
- В клинических испытаниях,когда лечение инфликсимабом проводилось повторно спустя 2-4 года после предыдущего курса терапии,у пациентов отмечались побочные реакции (миалгия,артралгия,сопровождающиеся лихорадкой и/или сыпью,зуд,отек лица,губ или рук,дисфагия,крапивница,боль в горле и/или головная боль),которые развивались спустя 3-12 дней после повторной инфузии.
- Инфекционные осложнения являются наиболее частыми серьезными побочными эффектами. С ними было связано примерно 50% всех зарегистрированных летальных исходов. Имелись случаи развития туберкулеза,включая милиарный туберкулез с внелегочной локализацией,в некоторых случаях с летальным исходом.
- Злокачественные новообразования и лимфопролиферативные заболевания. Отмечены случаи появления или рецидива злокачественного новообразования. Частота развития лимфомы у пациентов,которым проводилось лечение инфликсимабом,была выше,чем ожидаемая частота развития этого заболевания у населения в целом. Частота развития других форм злокачественных новообразований у больных,которым проводилось лечение инфликсимабом, не превышала регистрируемой частоты их у населения в целом.
- Сердечно-сосудистая недостаточность.Описаны случаи прогрессирования сердечно-сосудистой недостаточности на фоне применения инфликсимаба. Имеются редкие сообщения о впервые выявленной сердечнососудистой недостаточности,в том числе у больных,не имевших ранее заболеваний сердечно-сосудистой системы.
- Изменения со стороны печени и желчевыводящих путей. Встречаются очень редкие сообщения о появлении желтухи и неинфекционного гепатита,в некоторых случаях имевшего признаки аутоиммунного гепатита,развитии печеночной недостаточности,приведшей к необходимости пересадки печени или фатальному исходу. Причинно-следственной связи между возникновением этих побочных реакций и лечением инфликсимабом не установлено. Наблюдались случаи обострения гепатита В у больных,являвшихся хроническими вирусоносителями (имевших положительную реакцию на HBsAg).
- При лечении инфликсимабом может наблюдаться слабое или умеренное повышение активности аминотрансфераз без развития выраженного повреждения печени. B большинстве случаев повышение содержания аминотрансфераз носит преходящий характер и протекает бессимптомно.Уменьшение или возврат к исходному уровню этих показателей происходит независимо от того,продолжается или прекращается лечение инфликсимабом или меняется сопутствующая терапия. Повышение активности аланинаминотрансферазы до уровня,равного или превышающего 5-кратное значение верхнего предела нормы,отмечено у 1% пациентов.
- При применении инфликсимаба описаны отдельные случаи развития демиелинизирующих заболеваний центральной нервной системы,неврита зрительного нерва,эпилептических припадков.
- У части больных при лечении инфликсимабом появлялись антинуклеарные антитела в сыворотке крови. Описаны случаи обратимого волчаночноподобного синдрома.
Беременность/лактация
Инфликсимаб не рекомендуется применять во время беременности. При проведении лечения препаратом и в течение 6 мес. после его окончания следует использовать надежные методы контрацепции. При назначении инфликсимаба следует прекратить кормление грудью. Грудное вскармливание разрешается не ранее чем через 6 мес. после окончания терапии.
Профилактика и лечение побочных реакций
Для раннего выявления острой инфузионной реакции больного следует тщательно наблюдать во время и в течение как минимум 1-2 ч. после инфузии препарата. При появлении острой инфузионной реакции введение препарата должно быть прекращено. При проведении инфузий инфликсимаба необходимо иметь соответствующее оборудование и медикаменты (адреналин,глюкокортикостероиды для парентерального введения,антигистаминные препараты,аппаратуру для искусственной вентиляции легких).Для предотвращения слабо-выраженных и преходящих инфузионных реакций больному перед началом инфузии могут быть назначены антигистаминные препараты.
Противопоказания/ограничения
- Реакции повышенной чувствительности на инфликсимаб,другие мышиные белки,а также на любой из неактивных компонентов препарата.
- Тяжелый инфекционный процесс,например,сепсис,абсцесс,туберкулез или иная оппортунистическая инфекция.
- Сердечная недостаточность — тяжелая или средней степени тяжести.
- Беременность и грудное вскармливание.
- Возраст менее 18 лет.
Взаимодействие
Взаимодействие инфликсимаба с другими препаратами не изучалось. Одновременное применение с метотрексатом у больных снижает образование антител к инфликсимабу и повышает его концентрацию в плазме .
Передозировка
Однократное введение инфликсимаба в дозах до 20 мг/кг не вызывало прямых токсических эффектов. В случае передозировки необходимонаблюдение и немедленное купирование симптомов.
Особые указания
- Инфликсимаб при введении может вызвать развитие острых аллергических реакций (немедленного типа) и аллергических реакцийзамедленного типа. Острые инфузионные реакции могут развиться немедленно или в течение нескольких часов после введения. За больным,получающим инфликсимаб,следует установить наблюдение во время и втечение как минимум 1-2 ч. после инфузии препарата.
- У некоторых больных могут вырабатываться антитела к инфликсимабу,что ассоциируется с более частым развитием инфузионных реакций. У пациентов,страдающих болезнью Крона,отмечена взаимосвязь образования антител и уменьшения продолжительности эффекта от лечения. Больные,прекратившие прием иммунодепрессантов до или во время лечения инфликсимабом,более подвержены риску образования этих антител. При развитии тяжелых реакций следует провести симптоматическую терапию,дальнейшее применение препарата должно быть исключено.
- При увеличении интервала между инфузиями повышается вероятность образования антител к инфликсимабу. При повторном назначении инфликсимаба после продолжительного перерыва в лечении необходимо соблюдать настороженность в отношении появления у больного реакцииповышенной чувствительности замедленного типа.
- При назначении инфликсимаба пациентам,имеющим в анамнезе указания на злокачественные новообразования,или при решении вопроса о продолжении лечения инфликсимабом пациентов со впервые выявленными новообразованиями следует соблюдать особую осторожность.
- До начала лечения инфликсимабом больного следует тщательно обследовать для выявления как активного,так и латентного туберкулезного процесса. Обследование должно включать:
- тщательный сбор анамнеза (наличие в прошлом туберкулеза и/иликонтакта с больными туберкулезом);
- рентгенологическое исследование грудной клетки в двух проекциях;
- проведение туберкулиновой пробы;
- консультация фтизиатра.
- При подозрении на наличие туберкулезного процесса применение инфликсимаба следует прекратить до установления диагноза и при необходимости провести соответствующую терапию.
- Пациента следует информировать о том,что ему необходимо обратиться к врачу в случае появления во время лечения инфликсимабом или после его окончания следующих симптомов: кашель,потеря массы тела,субфебрильная температура тела.
- Во время лечения и после его окончания за больным следует вести тщательное наблюдение для выявления признаков возможной инфекции.Поскольку элиминация инфликсимаба происходит в течение 6 мес.,больной в течение этого периода должен постоянно находиться под наблюдением врача. Лечение инфликсимабом следует прекратить в случае развития у больного тяжелой инфекции,в том числе туберкулеза,сепсиса или пневмонии.
- Не рекомендуется применять во время лечения инфликсимабом живые вакцины.
- В редких случаях возможно развитие аутоиммунного процесса у генетически предрасположенных больных. В случае появления стойкой сыпи,лихорадки,боли в суставах,утомляемости,наличия в крови антителк ДНК лечение инфликсимабом должно быть прекращено.
- Следует тщательно взвешивать соотношение пользы и риска от применения инфликсимаба у пациентов с ранее существовавшим или недавно появившимся демиелинизирующим заболеванием ЦНС.
- Больных с умеренно выраженной недостаточностью кровообращения следует тщательно наблюдать. В случае нарастания симптомов недостаточности кровообращения инфликсимаб следует отменить.
- Пациенты с признаками нарушения функции печени должны быть обследованы для выявления заболеваний печени. В случае появления желтухи или повышения активности аланинаминотрансферазы до уровня,превышающего 5-кратное верхнее значение нормы,следует отменить инфликсимаб и провести тщательное обследование.
- Вирусоносители гепатита В должны быть обследованы до лечения инфликсимабом и постоянно наблюдаться во время лечения с целью своевременного выявления возможного обострения заболевания.
- Эффективность и безопасность лечения инфликсимабом детей и подростков в возрасте до 18 лет включительно,страдающих псориатическим артритом и псориазом,не изучены. До получения убедительных данных применять препарат в этих возрастных группах неследует.
- Специальных исследований по применению инфликсимаба у лиц пожилого возраста,а также у лиц с заболеваниями печени и почек не проводилось.Имеется ограниченный опыт,свидетельствующий о безопасности лечения инфликсимабом больных,подвергшихся артропластике.
Контроль лабораторных показателей во время лечения инфликсимабом
| Недели инфузии | ||||
| До | 2-я неделя | 6-я неделя | Каждые 8 недель | |
| Общий анализ крови1 | Х | Х | Х | Х |
| Общий анализ мочи | Х | Х | Х | Х |
| АЛТ,АСТ | Х | Х | Х | Х |
| Тест на беременность | Х | |||
Примечание. 1 Гемоглобин,показатель гематокрита,эритроциты,лейкоциты,лейкоцитарная формула,тромбоциты.
2. Адалимумаб
Селективное иммуносупрессивное средство адалимумаб — это полностью идентичные человеческим моноклональные антитела,блокирующие активность ФНО- a — провоспалительного цитокина,играющего одну из ключевых ролей в патогенезе псориаза.Дозы и схема примененения. При хроническом бляшечном псориазе начальная доза для взрослых пациентов составляет 80 мг. Поддерживающая доза — по 40 мг 1 раз в 2 недели,начиная через неделю после начальной дозы.Препарат вводят п/к в область бедра или живота.
Передозировка.
Максимальная переносимая доза адалимумаба у человека не установлена. Повторное применение адалимумаба в дозах до 10 мг/кг не сопровождалось токсическими эффектами,требовавшими уменьшения дозы.B случае передозировки необходимо контролировать побочные реакции инемедленно начинать адекватное симптоматическое лечение.
Лекарственное взаимодействие
У больных ревматоидным артритом,получающих метотрексат,нет необходимости в коррекции дозы адалимумаба или метотрексата. Вместе с тем метотрексат при однократном и повторном применении снижает клиренс адалимумаба на 29% и 44% соответственно.Взаимодействие адалимумаба с другими препаратами,помимо метотрексата,в фармакокинетических исследованиях не изучалось.В клинических исследованиях не отмечено признаков взаимодействия адалимумаба с другими базисными средствами (сульфасалазин,гидрохлорохин,лефлуномид и парентеральные препараты золота),ГКС,салицилатами,НПВС и анальгетиками.
Беременность и лактация.
Адалимумаб противопоказан при беременности и в период грудного вскармливания.Адекватных и строго контролируемых исследований применения препарата у беременных женщин не проводилось. Женщинам репродуктивного возраста следует избегать зачатия во время лечения препаратом. Учитывая риск развития серьезных побочных эффектов у новорожденного,целесообразно прекратить кормление грудью или отменить препарат,принимая во внимание его важность для матери.
Побочные действия
- По данным клинических исследований приблизительно у 15% пациентов можно ожидать развитие реакций в месте введения препарата,какодних из наиболее часто встречающихся побочных эффектов при введенииадалимумаба в контролируемых клинических исследованиях.
- Инфекции: очень часто — инфекции дыхательных путей (включая инфекции верхних и нижних дыхательных путей,пневмонию,синусит,фарингит,назофарингит и герпес-вирусную пневмонию); часто — генерализованные инфекции (включая сепсис,кандидоз и грипп),инфекции ЖКТ (включаявирусный гастроэнтерит),инфекции кожи и мягких тканей (включаяпаронихий,целлюлит,импетиго,некротизирующий фасциит и опоясывающий лишай), инфекции уха,инфекции полости рта (включая простой герпес,оральный герпес и поражения зубов),инфекции половой сферы (включая вульвовагинальную микотическую инфекцию),инфекции мочевыделительного тракта (включая пиелонефрит); нечасто -оппортунистические инфекции и туберкулез (включая кокцидиомикоз,гистоплазмоз и комплекс инфекций,вызываемых Mycobacterium avium),неврологические инфекции (включая вирусный менингит),инфекции глаза,бактериальные инфекции,инфекции суставов.
- Новообразования: часто — доброкачественные новообразования,рак кожи,кроме меланомы (включая базально-клеточную карциному и чешуйчато-клеточную карциному); нечасто — лимфома,паренхиматозные новообразования,новообразования молочной железы,легких и щитовидной железы,меланома.
- Со стороны крови и лимфатической системы: очень часто — лейкопения (включая нейтропению и агранулоцитоз),анемия; часто — тромбоцитопения,лейкоцитоз; нечасто — идиопатическая тромбоцитопеническая пурпура; редко- панцитопения.
- Со стороны иммунной системы: часто — реакции гиперчувствительности,сезонная аллергия.
- Со стороны обмена веществ: очень часто — повышение уровня липидов; часто — гипокалиемия,повышение уровня мочевой кислоты,патологические изменения содержания натрия,гипокальциемия,гипергликемия,гипофосфатемия,увеличение уровня калия в крови; нечасто — дегидратация.
- Со стороны нервной системы: очень часто — головная боль; часто -парестезии (включая гипестезии),мигрень,невралгия седалищного нерва,изменения настроения (включая депрессию),раздражительность,бессонница,головокружение; нечасто — тремор; редко — рассеянный склероз.
- Со стороны органов чувств: часто — конъюнктивит,нарушения зрения; нечасто — блефарит,отек века,диплопия,глухота,звон в ушах.
- Со стороны сердечно-сосудистой системы: часто — артериальная гипертензия,приливы,гематомы,тахикардия; нечасто — аритмия,застойная сердечная недостаточность; редко — остановка сердца,артериальная окклюзия,тромбофлебит,аневризма аорты.
- Со стороны дыхательной системы: часто — кашель,астма,диспноэ; нечасто — хроническая обструктивная болезнь легких,интерстициальные заболевания легких.
- Со стороны пищеварительной системы: очень часто — тошнота,рвота,боль в животе,повышение активности печеночных ферментов; часто — диспепсия,гастроэзофагеальный рефлюкс,сухость во рту (sicca syndrome),желудочно-кишечные кровотечения; нечасто — панкреатит,дисфагия,отек лица,холецистит,холестаз,повышение содержания билирубина,печеночныйстеатоз.
- Дерматологические реакции: очень часто — сыпь (в т.ч. эксфолиативная); часто — зуд,крапивница,кровоизлияния (в т.ч. пурпура),дерматит и экзема,ломкость ногтей,гипергидроз; нечасто — ночная потливость,рубцы.
- Со стороны костно-мышечной системы: очень часто — костно-мышечная боль; часто — мышечные спазмы; нечасто — рабдомиолиз; редко — системная красная волчанка.
- Со стороны мочевыделительной системы: часто — гематурия,почечная недостаточность; нечасто — никтурия.
- Со стороны половой системы: нечасто — никтурия,эректильная дисфункция.
- Со стороны лабораторных показателей: часто — нарушения показателей
- свертывания крови (включая увеличение АЧТВ),положительные тесты на аутоантитела (включая антитела к двойной спирали ДНК),увеличение уровня ЛДГ.
- Местные реакции: очень часто — реакции в месте инъекции (включая эритему).
- Прочие: часто — боль в грудной клетке,отеки; нечасто — воспаление,ухудшение заживления ран.
Особые указания
.
Адалимумаб имеет ряд важных особенностей. В частности,у препарата отсутствует риск инфузионных реакций,так как адалимумаб вводится подкожно. Частота формирования антител к адалимумабу — лишь1,9-8,4%,что,несомненно,оказывает благоприятное влияние как на профиль безопасности длительного применения лекарственного препарата,так и позитивно сказывается на уровне и продолжительности клинического ответана лечение.
Имеются результаты длительного наблюдения больных псориазом при непрерывном открытом лечении адалимумабом в течение более 3 лет в рамках продленного периода (OLE) из крупного исследования REVEAL . Оценивалась эффективность и безопасность непрерывной терапии адалимумабом больных среднетяжелым и тяжелым псориазом в течениеболее трех лет. В исследованиях продемонстрировано,что у пациентов с клиническими ответами на лечение PASI 75,PASI 90 и PASI 100,отражавшими уменьшение распространенности и тяжести процесса на коже соответственно на 75%,90%,100%,эффективность адалимумаба сохранялась в течение трех лет. Так,после 160 недель непрерывного лечения с использованием данного биологического агента процент больных с PASI 75 оставался на уровне 76%; PASI 90 — соответственно 50%; PASI 100 — 31%.Полученные данные позволяют говорить о том,что большинство пациентов с псориазом,получавших адалимумаб,хорошо отвечали на проводимое в течение более 3-х лет лечение. Более половины наблюдавшихся лиц после 160 недель лечения адалимумабом имели на коже лишь минимальные проявления псориаза,а у одной трети пациентов псориатический процесс разрешился полностью. Наиболее устойчивым ответ на длительное лечение адалимумабом оказался у пациентов с улучшением PASI 100.Проведенное исследование позволило существенно уточнить данные о возможном снижении эффективности биологического агента при длительном их применении. Удалось установить,что крайне важно оценивать ответ на начальном этапе лечения адалимумабом. Хороший начальный уровень ответа при лечении адалимумабом (PASI 75 и более на 16-й и 33-й неделях),по сути,является предиктором благоприятных отдаленных результатов терапиив сроки наблюдения 3 года и более.Наконец,в исследовании продемонстрирована высокая безопасность длительного применения адалимумаба. Важно,что среди всех участников исследования (n=1159) было зарегистрировано только 2 случая туберкулеза.Ни одного случая лимфомы,волчаночно-подобного синдрома,демиелинизирующего заболевания выявлено не было.
Согласно анализу безопасности применения адалимумаба при псориазе,где оценка проводилась по данным 13 клинических исследований,а сроклечения препаратом составил вплоть до 5 лет,частота (выраженная как числоявлений на 100 ПЛ) серьезных НЯ,тяжелых инфекций,злокачественных новообразований не нарастает или даже уменьшается по мере увеличения длительности лечения.
3. Устекинумаб
Устекинумаб представляет собой полностью человеческие моноклональные антитела класса IgG1k,которые обладает высоким сродством и специфичностью к субъединице р40 интерлейкинов (ИЛ) человека ИЛ-12 и ИЛ-23.Устекинумаб показан для лечения пациентов старше 18 лет со средней или тяжелой степенью бляшечного псориаза,а также пациентов с активным псориатическим артритом в качестве монотерапии или в комбинации с метотрексатом.
Способ применения и дозы
Устекинумаб предназначен для подкожных инъекций.Рекомендованная доза составляет 45 мг. Вторую инъекцию делают 4 недели спустя после первого применения,затем каждые 12 недель. У пациентов смассой тела более 100 кг препарат рекомендуется использовать в дозе 90 мг.Пациентам,у которых клиническая эффективность препарата при применении каждые 12 недель выражена недостаточно,следует увеличить дозу препарата до 90 мг каждые 12 недель. В случае если такой режим дозирования не эффективен,дозу препарата 90 мг следует вводить каждые 8 недель.Возобновление терапии по предложенной схеме — вторая инъекция через 4 недели после первого применения,а затем каждые 12 недель — было так же эффективно,как и впервые проводимая терапия.
Побочные эффекты
В клинических исследованиях устекинумаба были отмечены следующие побочные эффекты:
- инфекции (одонтогенные инфекции,инфекции верхних дыхательных путей,назофарингит,воспаление подкожной жировой клетчатки,опоясывающий лишай,вирусные инфекции верхних дыхательных путей);
- психические нарушения (депрессия);
- со стороны центральной нервной системы (головокружение,головная боль);
- со стороны дыхательной системы (боль в горле и гортани,заложенность носа);
- со стороны желудочно-кишечного тракта (диарея,рвота);
- со стороны кожии подкожных тканей (зуд);
- со стороны костно-мышечной системы (боль в спине,миалгия,артралгия);
- общие расстройства и реакции в месте введения (усталость,эритема в месте введения,боль в месте введения,реакции в месте введения,включая кровоизлияние,гематому,уплотнение,припухлость и зуд);
- злокачественные новообразования (немеланомная форма рака кожи,злокачественные новообразования простаты,кишечника,молочных желез и меланома in situ);
- реакции гиперчувствительности (сыпь,крапивница).
Иммуногенность: примерно у 6% больных,получавших устекинумаб,формировались антитела к препарату,которые обычно имели низкий титр.Явной корреляции между формированием антител и наличием реакций вместе инъекции не обнаружено. Большинство пациентов,имевших антитела к устекинумабу,обладали также и нейтрализующими их антителами. При наличии антител к устекинумабу больные чаще имели более низкую эффективность препарата,хотя наличие антител не исключает достижения клинического эффекта.
В пострегистрационном применении устекинумаба были выявлены нежелательные явления со стороны иммунной системы: реакции гиперчувствительности (включая сыпь и крапивницу),серьезные реакции гиперчувствительности (включая анафилаксию и ангионевротический отек); со стороны кожи и подкожных тканей: бляшечный псориаз.
Беременность и лактация
.Не рекомендуется применять препарат во время беременности,должны быть использованы эффективные методы контрацепции во время и 15 недель после лечения препаратом.
Следует принять решение о прекращении грудного вскармливания в период приема препарата или об отмене терапии устекинумабом.
Противопоказания
- Клинически значимая повышенная чувствительность к устекинумабу или любому вспомогательному веществу препарата;
- Детский возраст (до 12 лет);
- Беременность и лактация;
- Серьезные инфекционные заболевания в острой фазе,в том числетуберкулез;
- Злокачественные новообразования.
С осторожностью
- Хронические или рецидивирующие паразитарные и инфекционные заболевания вирусной,грибковой или бактериальной природы.
- Злокачественные новообразования в анамнезе.
- Пожилой возраст.
Передозировка
Во время проведения клинических исследований пациентам однократно внутривенно вводили дозы до 6 мг/кг без развития дозолимитирующей токсичности. В случае передозировки рекомендуется контролировать состояние больного для выявления признаков и симптомов побочных эффектов и при их развитии следует немедленно начинать соответствующую симптоматическую терапию.
Особые указания
- Устекинумаб является селективным иммунодепрессантом и может повышать риск развития инфекций и реактивации инфекций,находящихся в латентной фазе. В клинических исследованиях при применении устекинумаба у больных наблюдались серьезные бактериальные,грибковые и вирусные инфекции. Устекинумаб не следует применять у больных склинически значимыми,активными инфекциями. Следует проявлятьосторожность при применении препарата у больных с хроническими инфекциями или наличием рецидивирующих инфекций в анамнезе.
- Перед началом применения препарата следует провести тестирование больного на наличие туберкулеза. Не следует применять устекинумаб у больных с активным туберкулезом. При наличии латентного или активного туберкулеза (в том числе в анамнезе) следует начать его лечение до начала применения устекинумаба. Также следует начать лечение туберкулеза у больных,у которых достаточный эффект от его предыдущего лечения неподтвержден. В период лечения устекинумабом и после этого следует тщательно наблюдать за больными для выявления признаков и симптомов активного туберкулеза.
- Больных следует предупредить о необходимости обращения к врачу при появлении признаков и симптомов,позволяющих предположить инфекцию. При развитии серьезной инфекции применение устекинумаба необходимо отменить,пациент должен находиться под контролем медицинского персонала. Не следует применять устекинумаб до окончания лечения инфекции.
- Иммунодепрессанты могут повышать риск развития злокачественных новообразований. У некоторых больных,получавших устекинумаб в клинических исследованиях,наблюдалось возникновение злокачественных новообразований (кожных и некожных форм). Применение устекинумаба небыло изучено у пациентов со злокачественными опухолями в анамнезе.Следует проявлять осторожность при назначении препарата пациентам со злокачественными опухолями в анамнезе,а также при рассмотрении продолжения лечения устекинумабом пациентов с диагностированными злокачественными новообразованиями. У всех пациентов в возрасте старше 60 лет,а также у пациентов ранее получавших длительную терапию иммунодепрессантами или УФ-излучением,необходимо проводить обследование на наличие немеланомного рака кожи.
- В пострегистрационном применении устекинумаба известны случаи возникновения серьезных реакций гиперчувствительности,включая ангионевротический отек и анафилаксию. При развитии анафилактических идругих серьезных реакций гиперчувствительности следует немедленно прекратить применение устекинумаба и назначить соответствующее лечение.
- Не следует проводить вакцинацию пациента живыми вакцинами в период лечения устекинумабом,а также в период 15 недель до вакцинации (после приема последней дозы препарата) и 2 недели после вакцинации.Следует соблюдать осторожность при применении живых вакцин для иммунизации членов семьи пациента,получающего устекинумаб,поскольку имеется риск вирусо- или бактериовыделения и передачи инфекции от этих лиц больным. Длительное лечение устекинумабом не подавляет гуморальный иммунный ответ на вакцины,содержащие пневмококковый полисахарид и противостолбнячную вакцину. Вместе с устекинумабом можно применять вакцины,содержащие инактивированные микроорганизмы,однако индуцированный иммунный ответ может быть недостаточным,чтобы предотвратить заболевание.
- Сопутствующая иммуносупрессивная терапия: безопасность и эффективность применения устекинумаба в комбинации симмунодепрессивными препаратами и фототерапией не изучалась висследованиях у пациентов с псориазом. В ходе исследований у пациентов с псориатическим артритом совместное применение с метотрексатом невлияло на безопасность и эффективность устекинумаба . Следует проявлять осторожность при рассмотрении возможности одновременного
- применения других иммунодепрессантов и устекинумаба,а также при переходе с терапии другим противопсориазным биологическим препаратомна терапию устекинумабом.
- Применение у пожилых больных (старше 65 лет): из 4031 пациентов,принимавших устекинумаб,248 являлись пациентами в возрасте старше 65лет (183 пациента с псориазом и 65 — с псориатическим артритом). В ходе клинических исследований не было выявлено влияния возраста на клиренс или объем распределения препарата. Несмотря на то,что в ходе исследований препарата не было выявлено различий в безопасности и эффективности препарата для пожилых пациентов старше 65 лет посравнению с более молодыми пациентами,число пожилых пациентов недостаточно для окончательного вывода о влиянии возраста (или об отсутствии влияния) на клиническую эффективность.
Применение у детей: безопасность и эффективность устекинумаба у детей не изучалась.Изучения применения препарата у пациентов с почечной или печеночной недостаточностью не проводилось.
Особые указания.
В настоящее время имеются данные об эффективности и безопасности непрерывной терапии устекинумабом в течение 5 лет больных среднетяжелым и тяжелым псориазом. В многоцентровых двойных слепых рандомизированных плацебо-контролируемых исследованиях показано,что эффективность устекинумаба остается высокой при непрерывномприменении препарата в течение 5 лет,а наиболее частыми нежелательными явлениями являются инфекции верхних дыхательных путей.