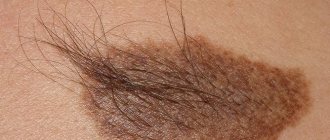
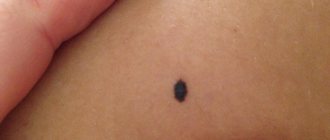
Часть милых пятнышек на коже малыша есть с самого рождения, другие появляются по мере взросления. Радоваться им или нет — вопрос неоднозначный. В любом случае надо быть внимательным к ребенку и его «рисунку» на коже.
Татьяна Леванович ТАТЬЯНА ЛЕВАНОВИЧ Врач-дерматовенеролог «СМ-Клиника», врач высшей категории
Возраст появления, количество и рисунок родимых пятен и родинок передается от мам и пап, это своего рода запрограммированная в ДНК связь с родными людьми. Из-за гормональных изменений родинки могут как внезапно появляться, так и исчезать. Поэтому картина, которую родители видят у пятилетки, к подростковому возрасту однозначно станет другой. Но вне зависимости от количества и месторасположения к каждой родинке нужно относиться аккуратно: не выдергивать волосы, не расчесывать, не царапать — возможны необратимые последствия.
Линейные невусы — симптомы
Линейный эпидермальный невус был впервые описан Баеренспрунгом в 1863 году как naevus unius lateralis. Это врожденные изменения, чаще всего присутствующие при рождении, но иногда они могут появиться только в детстве.
На первой стадии заболевания они имеют вид ограниченных участков чрезмерной пигментации, не выступающих над поверхностью кожи, гладких пятен или папул, совпадающих по цвету с кожей. Позже при заболевании они принимают сосочковую форму. Изменение цвета связано с легким гиперкератозом.
Эпидермальные родинки можно найти на любом участке кожи, включая анус и урогенитальные области. Часто они располагаются на лице и шее, волосистой части головы, туловище или конечностях. Наиболее распространены изменения с линейным и односторонним расположением, по линии Блашко, не выходящие за среднюю линию тела.
Они могут быть:
- одиночными, клинически напоминающими себорейный кератоз;
- множественными бородавками, иногда генерализованными, поражающими большие участки кожи и сохраняющимися на протяжении всей жизни.
Иногда они имеют линейную, вихревую, полосатую систему, часто генерализованные, охватывающие большие участки тела.
Родинки появляются в раннем детстве, растут вместе с пациентом и не регрессируют. Иногда они могут обостряться и исчезать, особенно в случае воспалительного линейного папиллярного эпидермального невуса, который может сопровождаться болью, жжением и эрозиями, но никогда полностью не проходит.
Случаи развития злокачественного новообразования в эпидермальном невусе редки, но не исключены. Описаны единичные случаи развития в месте поражения:
- кератоакантомы;
- базальноклеточного рака;
- плоскоклеточного рака.
Такие родинки могут быть связаны с другими дефектами развития центральной нервной системы, скелетной системы, зрения, а также с некоторыми нарушениями развития, например, синдромом Протея, синдромом МакКьюна-Олбрайта, синдромом Клиппеля-Тренауне.
Что такое невус (родинка)?
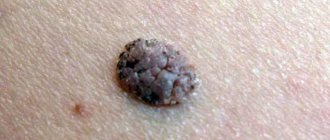
Родинка — локальное скопление меланоцитов в определенном участке кожи. Как правило, это округлое или овальное пятнышко с диаметром до 6 мм всех оттенков коричневого цвета. Невусы бывают врожденными и приобретенными. Последние появляются из-за:
- колебаний гормонального фона. Больше всего невусов появляется в период подросткового созревания, беременности;
- хронических аллергических или инфекционных дерматологических заболеваний (дерматиты, угри, волчанка, псориаз);
- длительное воздействие ультрафиолета;
- генетические нарушения.
Диагностика — гистопатологические особенности линейных невусов
В гистопатологических исследованиях наблюдается значительное разнообразие. Наиболее частые проявления:
- гиперкератоз;
- акантоз;
- папилломатоз.
Некоторые родинки могут проявлять акантолиз и дискератоз, напоминающие болезнь Дарье.
Иногда можно встретить картину эпидермолиза с гиперкератозом, напоминающую врожденную буллезную эритродермию ихтиоза. В этих случаях обнаруживаются мутации в генах кератина 1 или 10.
Диагностика невуса
Типы эпидермальных невусов
Существует несколько клинических типов эпидермальных невусов. Эта классификация не окончательна, так как эпидермальные родинки могут быть твердыми, линейными и воспаленными одновременно.
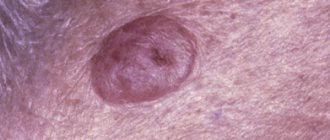
Мягкий папиллярный невус эпидермиса. Это чаще всего небольшое образование телесного или серого цвета с мягкой бархатистой поверхностью. Отдельные папулы, образующие скопления, похожи на старческие бородавки.
Твердый папиллярный невус.
Односторонний, сегментированный, чаще всего располагается на туловище и конечностях. Это высокие или плоские, возвышенные изменения цвета нормальной кожи, светло- или темно-коричневые, с сосочковой поверхностью.
Воспалительный линейный веррукозный эпидермальный невус.
Это особая форма эпидермального невуса с воспалением и сильным зудом. ILVEN может ухудшиться и исчезнуть, особенно в форме псориазоподобного псориаза.
По выводам уч. Альтмана и Мехрегана, диагностические критерии таких родинок включают ряд особенностей:
- отмечается раннее начало — в 75% случаев до 5 лет,
- чаще встречаются у женского пола (в 4 раза чаще);
- частая локализация на левой нижней конечности и ягодицах;
- обычно присутствует зуд;
- гистопатологическое изображение, напоминающее псориаз — характерный рисунок паракератотических участков с видимой псориазоподобной гиперплазией эпидермиса, легким губчатым отеком и экзоцитозом лимфоцитов;
- у таких невусов нет склонности к самопроизвольному регрессу и сопротивлению лечению.
Поражения представляют собой линейные зудящие эритематозные образования с отслаиванием поверхности, они могут напоминать очаги псориаза с линейным рисунком. Их отличает от псориаза отсутствие микроциркуляции Манро и отсутствие экспрессии инволюкрина в эпидермисе в ILVEN. Связь с псориазом подтверждается участием в патогенезе цитокинов IL-6, IL-1, TNF-alpha, ICAM-1.
Роговой невус (nevus corniculatus)
. Это самая редкая форма эпидермального невуса. Клиническая картина показывает очень интенсивный кератоз с образованием толстых сосочковых разрастаний и нитчатых образований. Гистопатологическое исследование показывает очаги акантолиза с углублениями в эпидермисе, заполненными плотным кератином.
Детский эпидермальный невус.
Эта разновидность характеризуется врожденной гемидисплазией, односторонним ихтиозом и дефектами конечностей. Все эти нарушения могут иметь место, но это может быть только кожная форма. Поражения расположены односторонне, не выходят за среднюю линию тела с наиболее частым поражением сгибательных складок. Они имеют характер эритематозных очагов, покрытых желтыми гиперкератотическими чешуйками, а иногда и роговыми пробками. Этот тип родинки встречается только у женщин, потому что ген, ответственный за заболевание, расположен на Х-хромосоме.
Синдром эпидермального невуса, который представляет собой комбинацию эпидермального невуса с другими дефектами развития, был клинически выявлен.
Выделено 4 клинических варианта синдрома (классификация по Михаловскому):
- четырехсимптомная форма — поражения кожи, костей, нервов и глаз.
- трехсимптомная форма — кожные, костные и нервные изменения.
- двусимптоматическая форма — кожно-костные изменения.
- моносимптоматическая форма — наличие линейного папиллярного эпидермального невуса.
Почему это происходит
По данным некоторых исследований, 75–80% общей дозы солнечного облучения, которое человек получает за всю свою жизнь, приходится на период до 20 лет. Чтобы сохранить здоровье, доктора рекомендуют следовать этим простым правилам: не посещать солярий в возрасте до 25 лет или старше 55 лет; не игнорировать солнцезащитные средства, особенно в районах с интенсивной ультрафиолетовой нагрузкой; не проводить много времени на солнце, если кожа не склонна к загару.
Ультрафиолетовое излучение повышает факторы риска, если у ребенка или взрослого:
- светлый тип кожи,
- невусы (родинки) на незащищенных от солнца участках тела,
- генетическая предрасположенность,
- растущие родинки;
- солнечные ожоги с пузырями (у малыша до 5 лет риск развития меланомы вырастает в 80 раз!).
- К слову, большое количество родинок на теле у малыша еще ни о чем плохом не говорит. Напротив, есть поверье, что чем их больше, тем счастливее будет судьба. По статистике, злокачественное новообразование возникает в 70% случаев на «чистой» коже и лишь в 30% развивается из врожденного невуса.
Дифференциальная диагностика
Чтобы поставить точный диагноз, дерматолог должен провести ряд анализов, так как симптомы линейных родинок схожи с проявлениями других кожных заболеваний.
Под вопросом находятся:
- бородавчатый нейродермит
— отличается ликозом, зудом; - плоский сосочковый лишай
— отличается зудом и его возникновением в более позднем возрасте, определяется наличием типичных поражений красного плоского лишая в других местах и гистологическим исследованием; - полосатый лишай — отличается воспалительными папулезными высыпаниями и спонтанным разрешением в течение нескольких месяцев.
Как предотвратить появление меланом
- Минимизация влияния ультрафиолета в активные часы. Дерматологи не советуют открывать участки с родинками в период с 11 до 16.00. Активные солнечные лучи могут спровоцировать перерождение обычных пигментированных участков в меланому. Если в это время необходимо выходить на улицу, то прикрывайте кожу с невусами легкими светлыми тканями, шляпами.
- Использование солнцезащитных кремов. Для людей первого и второго цветотипа обязательным является использование косметики с spf 30. Кремы, муссы, спреи создают защитную пленку от ультрафиолета на 30-60 минут.
- Исключить травматизацию родинок. Если невус находится в таком участке, что постоянно травмируется (натирается воротником рубашки, царапается при бритье, надавливается бретельками и ремешками белья), то его лучше удалить у дерматолога.
- Проходить ежегодное обследование родинок у дерматолога. Если у вас светлая кожа со множественными невусами, то дерматологи советуют каждые полгода проходить дерматологическое обследование. Внеплановый визит к специалисту нужен, когда невус начал кровоточить или болеть.
Для Вашего спокойствия врач дерматолог диагностирует родинку, рассказывает о причинах, симптомах, методах лечения и профилактики Меланомоопасных невусов. Запишитесь на консультацию по тел: 483-21-78
Лечение эпидермальных родинок
Эпидермальные родинки сохраняются на протяжении всей жизни, не имеют тенденции к самопроизвольному исчезновению и являются прежде всего косметической проблемой, особенно на коже лица и шеи. Это доброкачественные образования, хотя риски развития рака есть. В литературе описан случай плоскоклеточного рака внутри невуса. Лечение эпидермальных родинок необходимо по косметическим причинам.
В лечении используется множество различных методов, различающихся по эффективности и доступности. При лечении эпидермальных невусов используется:
- хирургическое удаление очага поражения;
- электрокоагуляция;
- криоптерапия;
- дермабразия;
- CO 2 -лазер;
- лазер на красителе;
- третиноин;
- 5-фторурацил;
- ацитретин;
- кальципотриол;
- дитранол;
- подофиллин;
- кератолитические препараты.
Консервативными методами не удается добиться полного выздоровления, при этом после хирургического удаления очага поражения остаются рубцы. Механизм действия отдельных методов не всегда до конца изучен. Например, кальципотриол может влиять на продукцию и функцию цитокинов и нормализовать дифференцировку эпидермальных клеток, 5-фторурацил оказывает антипролиферативное действие.
Некоторые из методов лечения, которые использовались в прошлом, сейчас имеют только историческое значение.
По мнению многих ученых, наиболее эффективный метод лечения линейных поражений на небольшом участке — удаление невуса хирургическим иссечением, однако при полном удалении обширных очагов необходимо прикрыть дефект свободным кожным трансплантатом, что часто связано с образованием неэстетичного рубца.
Воздействие лазера на родинки
Как образуются невусы (родинки) и в чём их опасность?
Невусы появляются из пигментных клеток (меланоцитов) на границе между дермой и эпителиальным слоем кожи. Из-за внешних факторов (ультрафиолет) или внутренних (гормоны) в определенном участке скапливается меланин, образуя плоское или выпуклое новообразование коричневого цвета — родинку.
Сами по себе невусы опасности не несут. Но если новообразование постоянно травмируется (например, натирается одеждой), на него попадает ультрафиолет или химические вещества, то есть риск перерождения родинки в меланому (рак кожи).
Удаление бородавок лазером
Многообещающие результаты дает использование лазеров. Для лечения родинок использовались различные типы лазеров, в том числе: CO 2 -лазеры, лазер на красителях. Ландтальтер и др. Дерматологи успешно использовали аргоновый лазер у пациентов с локализованным папиллярным эпидермальным невусом. Также очень хорошие результаты достигаются при использовании аргонового лазера у большинства пациентов с поверхностным невусом, в то время как удовлетворительные результаты не были получены у пациентов с папиллярным невусом.
Другой метод лазерного лечения бородавок — удаление эпидермального невуса импульсным лазером Er: YAG, работающим на длине волны 2940 нм и обладающим свойствами высокого поглощения воды, содержащейся в ткани, а также удаление лазером CO 2 .
Энергия импульса направлена на абляцию, а зона термического повреждения мала, что сводит к минимуму возможность рубцевания и гарантирует относительно быстрый процесс заживления. Этот тип лазера может удалить поверхностные изменения с очень хорошим косметическим эффектом.
В случае больших папиллярных родинок эпидермиса лучший метод — лечение CO2-лазером.
Уч. Мишель и др. использовали CO 2 -лазер при лечении папиллярных эпидермальных родинок, получив хорошие косметические результаты при соблюдении соответствующих технических условий. Мелкие поражения полностью исчезли, остался только обесцвеченный шрам. Рецидивы наблюдались при слишком щадящих процедурах.
На основании этих результатов ученые утверждают, что лечение лазером CO 2 более эффективно, чем другие лазеры, но в то же время имеет более высокий риск образования рубцов. Лазерное лечение — относительно новый, но очень перспективный метод лечения папиллярных невусов эпидермиса.
Источники
- Дю Вивье А.: Атлас клинической дерматологии, 2002.
- Гур Э., Цукер Р.: Сложные невусы лица: хирургический алгоритм, 2000.
- Розен Т.: Кератоакантомы, возникающие внутри линейного эпидермального невуса. J. Dermatol. 1982.
- Михаловский Р.: Дерматологическая синдроматология, 1984.
- Гольдберг HS: Базально-клеточные эпителиомы, развивающиеся в локализованном эпидермальном невусе. 1980.
- Итикава Т. и др.: Плоскоклеточный рак, возникающий в бородавчатом эпидермальном невусе, Дерматология, 1996.
- Молин Л., Сархаммар Г.: Перивульварный воспалительный линейный бородавчатый эпидермальный невус, обработанный лазером CO2, 1999.
- Мишель Дж. Л. и др.: Дермабразия с помощью CO 2 -лазера в лечении линейных папиллярных эпидермальных невусов, Dermatologica, 2001.
- Павлачик М. и др.: Синдром эпидермального невуса — двухсимптоматическая форма, 1996.
- Звулунов А. и др.: Кальципотриол для местного применения для лечения воспалительных линейных веррукозных эпидермальных невусов: 1997.
- Pearson IC, Parland CC: Лечение эпидермальных невусов импульсным эрбиевым лазером, 2005.
- Бойс С., Алстер TS: СО 2 лазерная обработка эпидермальных невусов долгосрочный успех. 2002.
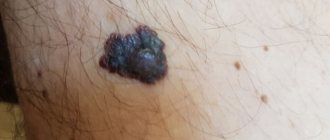
Что такое меланома и какими они бывают?
Меланома (рак кожи) — злокачественное заболевание. В отличие от других видов рака, меланома очень агрессивна, быстро пускает метастазы во внутренние органы. Дерматологи обеспокоены тем, что ежегодное количество зафиксированных случаев меланомы увеличивается на 4%. Хотя при ранней диагностике пациент с меланомой толщиной 0,8 мм имеет 100% шансы на выздоровление.
Особенно рак кожи любит появляться на голени, лице, предплечье. Реже поражает слизистые оболочки. Женщины заболевают в два раза чаще, чем мужчины.
Диагноз меланома ставят онкологи-дерматологи после цитологического и гистологического исследования клеток невуса.
Доктора выделяют такие виды рака кожи:
- Поверхностная меланома. Внешне напоминает бляшку черного цвета с блестящей поверхностью. Быстро разрастается по периферии, но при ранней диагностике хорошо излечивается
- Ладонно-подошвенная меланома. Выглядит как приподнятая родинка темного цвета с характерным более светлым кругом вокруг нее. Агрессивная форма рака.
- Подногтевая меланома. Напоминает черную полоску на ногтевой пластине и ошибочно может приниматься за ушиб фаланги. Но если такая полоса появилась внезапно, то стоит посетить дерматолога.
- Меланома слизистой оболочки. Возникают как на открытых участках (слизистая губ, века), так и в труднодоступных местах (слизистая ануса, влагалища). Любое изменение цвета или структуры слизистой — повод визита к дерматологу.
- Меланома типа злокачественного лентиго. Новообразование появляется на месте солнечных ожогов. Может возникнуть даже спустя годы после ожога. Поэтому так важно не выпускать детей на солнце без солнцезащитного крема и максимально защищать свою кожу.
- Узловатая меланома. Данный тип рака выбирает мужчин старше 50 лет. Внешне выглядит как возвышение синего или фиолетового цвета на коже, которое может болеть и периодически кровоточить.