Что такое стригущий лишай?
Стригущий лишай – это инфекционное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans, он входит в группу лишаев, которые поражают преимущественно кожу, волосы и ногти. Это инфекционная дерматологическая патология, вызываемая грибками-дерматофитами. Её также называют дерматомикозом, паршой, микро- и дерматофитозом.
Врачи выделяют несколько видов стригущего лишая, в зависимости от локализации, характера течения и возбудителя.
Основными типами заболевания являются:
- хронический или стригущий лишай гладкой кожи;
- поверхностный;
- стригущий лишай ногтевой пластины;
- инфильтративно-нагноительный.
Поскольку стригущий лишай вызывается двумя видами грибков, в медицине он диагностируется как микроспория и трихофития. Данные грибы обладают стойкой патогенностью, ярко выраженной вирулентностью и нередко вызывают острые по течению и разнообразные по клиническим проявлениям заболевания.
Заболевание, вызываемое грибами рода Microsporum canis – это микроспория. В зависимости от локализации, бывает микроспория гладкой кожи и микроспория волосистой части головы.
Трихофития обусловлена активностью дерматофита Trichophyton tonsurans, который при антропонозном пути заражения вызывает воспаление волосистой части головы и гладкой кожи, а при зоотропонозном – воспаление в глубоких слоях дермы, сопровождающееся нагноением.
Не всегда наличие спор грибка провоцирует поражение кожи и её придатков. Переходу гриба из неактивного состояния в патогенное способствуют обменные и эндокринные нарушения, иммунные заболевания, гиповитаминоз или вегетососудистая дистония. Данное усиление патогенности дерматофитов провоцирует обострение воспалительных процессов, распространение гриба с током крови и лимфы.
Заболевание слабо выражено при развитии скрытой инфекции и при локализации на ранее пораженных участках, а высокая вирулентность грибка формируется во время рецидива, постепенно уменьшаясь в процессе течения инфекции.
Симптомы стригущего лишая: По завершению инкубационного периода, на коже появляются зудящие кольцевидные пятна красно-розового цвета, на поверхности которых появляются пузырьки, после которых остается корка и шелушение. Волосы в месте поражения ломаются и выпадают.
В норме иммунная система способна справиться с возбудителем патологии и предотвратить его активность, но существует ряд факторов, повышающих риск возникновения стригущего лишая, а именно:
- микротравмы кожи;
- недостаток витаминов и микроэлементов;
- длительный контакт с источником заражения;
- высокие влажность и температура воздуха;
- обострение хронических заболеваний и др.
В ситуации, когда дома находится взрослый или ребенок с лишаем необходимо соблюдать меры профилактики, уменьшающие вероятность её распространения, а именно:
- пользоваться отдельными полотенцами и постельным бельем;
- тщательно мыть руки с мылом, особенно, если прикасались к вещам больного;
- использовать перчатки, касаясь очагов заболевания;
- проходить осмотр и сдавать анализы на выявление патогенов и др.
Основным методом диагностики стригущего лишая является применение лампы Вуда, под светом которой пораженные участки приобретают характерное зеленоватое свечение. Для подтверждения диагноза эффективны микроскопическое исследование и посев чешуек кожи и волос.
Своевременная диагностика и правильно подобранная схема терапии позволяют результативно устранить стригущий лишай у детей и взрослых, предупреждая его распространение. Патология склонна к рецидиву, так как наличие спор жизнеспособных грибов может вызвать повторное поражение. Крайне важно довести до конца курс лечения и выполнять все рекомендации врача.
Микроспория
Потекаев Н.Н.
Центральный научно-исследовательский кожно-венерологический институт МЗ РФ, Москва
Микроспория — грибковое заболевание из группы дерматофитий, при котором поражаются кожа и волосы, а в исключительно редких случаях и ногтевые пластинки. Название этого микоза происходит от имени его возбудителя — гриба рода Microsporum, относящегося к дерматофитам. Заболевание известно также как “стригущий лишай” (термин объединяет микроспорию и трихофитию), что обусловлено особенностями его клинической картины.
Этиология
Возбудителя микроспории впервые описал Gruby в 1843 г. Ученый обнаружил на поверхности пораженного волоса чехлик из мелких спор и дал грибу название Microsporum audouinii в честь покойного доктора Аudouin. Впрочем открытие автора не было оценено по достоинству, и пользовавшиеся большим авторитетом дерматологи (в частности, Bazin) отождествили микроспорию с трихофитией. Восстановить истину удалось Sabouraud в 1893 г., который, тщательно изучив биологию возбудителя микроспории, указал признаки, отличающие этот микоз от трихофитии. В России микроспория впервые была описана С.Л.Богровым в 1912 г.
В настоящее время известно более двадцати видов гриба Microsporum. Из них в качестве патогенов выделяют следующие:
- M. distorum, M. rivalieri, M. langeronii.
- Зоофильная группа —
- M. canis, M. nanum, M. persicolor.
- Геофильная группа — M. gypseum, M. cookeii, Keratynomyces ajelloii.
Из перечисленных видов лишь M.canis (seu lanosum) в последние годы стал практически единственным возбудителем микроспории. Не случайно его называют грибом-космополитом.
Попав на кожу, возбудитель внедряется в нее и начинает размножаться. При расположении вблизи устьев волосяных фолликулов споры гриба прорастают, приводя к поражению волоса. Довольно быстро распространяясь по поверхности последнего, гифы мицелия разрушают кутикулу, между чешуйками которой скапливаются споры. Таким образом, гриб окружает волос, формируя чехол, и плотно заполняет фолликулярный аппарат.
Эпидемиология
Микроспория является самой распространенной микотической инфекцией среди дерматофитий, не считая микозов стоп. Заболевание встречается повсеместно. В России ежегодно регистрируется до 100 тыс. больных микроспорией. Микоз обладает высокой контагиозностью, чаще страдают дети. В последние два десятилетия отмечен рост заболеваемости микроспорией у новорожденных [1]. Взрослые же болеют редко — преимущественно молодые женщины. Редкость заболевания микроспорией взрослых, особенно с поражением волосистой части головы, и обычно наступающее спонтанное выздоровление при начале пубертатного периода объясняется наличием в волосах взрослых людей фунгистатических органических кислот (в частности, ундициленовой кислоты). Особую опасность в эпидемиологическом плане представляют больные с поражением волосистой части головы. Это связано с тем, что данная форма микоза, во-первых, наиболее часто диагностируется несвоевременно, а, во-вторых, ее терапия сопряжена с определенными сложностями. К сожалению, данные последних эпидемиологических исследований, проводимых в России, свидетельствуют об увеличении числа больных с поражением волос [2].
Как уже было указано, самым распространенным возбудителем микроспории является Microsporum canis — зоофильный гриб, который обнаруживается у 90-97% больных. Основной источник заболевания — кошки (обычно котята), реже собаки. Заражение происходит при непосредственном контакте с больным животным или предметами, инфицированными шерстью или чешуйками. Попав в почву с пораженным волосом или чешуйкой, M.canis сохраняет жизнеспособность только в течение 1-3 мес. Таким образом, почва является лишь фактором передачи инфекции и не служит ее природным резервуаром [3]. Нередко встречается внутрисемейное распространение инфекции. При этом заражение происходит, как правило, от одного животного. Возможна передача зоонозной микроспории и от заболевших членов семьи, но это встречается достаточно редко. Имеются единичные наблюдения семей, в которых этим микозом были больны три поколения. Следует подчеркнуть, что в подобных ситуациях наибольшей опасности заражения подвергаются женщины и дети младших возрастных групп, включая новорожденных.
Клинические проявления у животных характеризуются участками облысения на морде, наружных поверхностях ушных раковин, а также на передних, реже задних, лапах. Под лампой Вуда определяется зеленое свечение. Зачастую клинически здоровые кошки могут быть миконосителями, и тогда выявить гриб помогает только люминесцентное исследование. Однако возможны ситуации, когда факт носительства не удается подтвердить ни клиническим, ни люминесцентным обследованием. В подобных случаях, а они наблюдаются у 2-3% носителей, производят посев шерсти с различных участков [4].
Заболеваемость зоонозной микроспорией неодинакова в течение года. Сезонные колебания связаны с приплодами у кошек, а также более частым контактом детей с животными в летний период. Подъем заболеваемости начинается в конце лета, пик приходится на октябрь-ноябрь, снижение до минимума наступает в марте-апреле. Возникновение в ряде районов и городов эпизоотий микроспории кошек и котят влечет формирование эпидемических очагов среди детей.
Клиника
Поскольку основным возбудителем микроспории в наше время служит Microsporum canis, то при описании клинической картины заболевания, больше внимания будет уделено зоонозной форме, нежели антропонозной.
Инкубационный период при зоонозной микроспории составляет 5-7 дней. Характер клинической картины заболевания обусловлен локализацией очагов поражения и глубиной проникновения возбудителя. Выделяют микроспорию гладкой кожи и микроспорию волосистой части головы.
Микроспория гладкой кожи
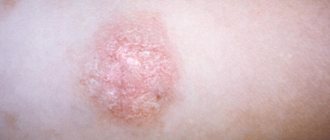
В месте внедрения гриба появляется отечное, возвышающееся эритематозное пятно с четкими границами. Постепенно пятно увеличивается в диаметре и инфильтрируется. По периферии формируется непрерывный возвышающийся валик, представленный мелкими узелками, пузырьками и корочками. В центральной части происходит разрешение воспалительных явлений, вследствие чего она приобретает бледно-розовую окраску, с отрубевидным шелушением на поверхности. Таким образом, очаг имеет вид кольца. В результате аутоинокуляции гриба в центральной части и повторного развития воспалительного процесса образуются причудливые очаги типа “кольцо в кольце”. Подобные ирисоподобные фигуры чаще встречаются при антропонозной микроспории. В процесс нередко вовлекаются пушковые волосы, что затрудняет лечение заболевания. Количество очагов при микроспории гладкой кожи, как правило, невелико (1-3). Их диаметр колеблется от 0,5 до 3 см. Местами локализации сыпи могут быть как открытые, так и закрытые участки кожного покрова, поскольку больное животное нередко греют под одеждой, берут в постель. Однако наиболее часто очаги располагаются на коже лица, шеи, предплечий и плеч. Субъективных ощущений нет или беспокоит умеренный зуд.
У лиц со сниженной реакцией гиперчувствительности замедленного типа возможно абортивное течение микроспории. При этом поражение имеет вид бледно-розового шелушащегося пятна без четких границ, по периферии которого отсутствуют узелковые и пузырьковые элементы. В 1957 г. J.Esteves впервые описал паразитарную ахромию — редкий вариант микроспории, характеризующийся минимальной симптоматикой [5]. При паразитарной ахромии наряду с поражением волосистой части головы, имеются многочисленные депигментированные пятна округлых очертаний, со слабым шелушением на поверхности.
У новорожденных и детей раннего возраста, а также у молодых женщин вследствие гиперергической реакции нередко наблюдается эритематозно-отечная форма микроспории, при которой отмечаются выраженные воспалительные явления и минимальное шелушение.
Папулезно-сквамозная форма встречается при локализации микроспории на себорейных участках кожи — на лице, груди и спине. Очаги поражения отличаются инфильтрацией и лихенификацией, сопровождаются значительным шелушением и зудом. Поскольку данная форма микроспории наблюдается обычно у лиц с признаками атопии (в частности, у больных атопическим дерматитом), микоз нередко маскируется проявлениями основного процесса и не всегда своевременно диагностируется. Применение же местных кортикостероидных препаратов лишь усиливает распространение микотической инфекции.
У молодых женщин с гипертрихозом в области голеней могут возникнуть фолликулярно-узловатые элементы диаметром 2-3 см — так называемая глубокая форма микроспории гладкой кожи.
Локализация единичных очагов микроспории в нетипичных для нее местах может иногда приводить к затруднениям в диагностике заболевания. Т.И.Меерзон, в частности, описал изолированный очаг зоонозной микроспории на коже ствола полового члена у 18-летнего больного [6].
К редкой разновидности микроспории следует отнести поражение кожи ладоней, подошв и ногтевых пластинок. На ладонях, реже подошвах, наблюдаются дисгидротические и/или сквамозно-кератотические высыпания. Для микроспорийного онихомикоза характерно изолированное поражение ногтя, обычно его проксимальной части [7]. Вначале формируется тусклое пятно, приобретающее со временем белую окраску. Ноготь в области лейконихии становится более мягким и хрупким, а впоследствии может разрушиться по типу онихолизиса. При обследовании пораженного ногтя под лампой Вуда обнаруживается ярко-зеленое свечение. Не диагностированный вовремя микроспорийный онихомикоз может служить причиной реинфекции и дальнейшего распространения заболевания среди окружающих.
Микроспория волосистой части головы
Поражение волосистой части головы встречается преимущественно у детей 5-12 лет. В последние 20 лет отмечается 20-кратный рост заболеваемости новорожденных этой формой микроспории [1]. Принято считать, что редкость этой формы у взрослых объясняется наличием у них в волосах и водно-липидной мантии кожи фунгистатических органических кислот. Этот факт косвенно подтверждает спонтанное выздоровление детей в период полового созревания, когда происходит изменение состава кожного сала. Возможно, имеет значение различная толщина волос у детей и взрослых. Примечательно, что микроспория волосистой части головы практически не встречается у детей с рыжими волосами [8].
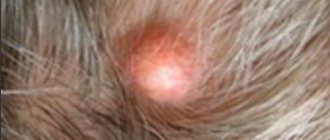
Очаги микроспории волосистой части головы располагаются главным образом на макушке, в теменной и височной областях (рис. 2). Обычно присутствуют 1-2 крупных очага величиной от 2 до 5 см, с округлыми или овальными очертаниями и четкими границами. По периферии крупных очагов могут быть отсевы — мелкие очажки диаметром 0,5-1,5 см. В начале заболевания на месте заражения образуется участок шелушения. В первые дни гриб локализуется только в устье волосяного фолликула. При ближайшем рассмотрении можно заметить беловатую кольцевидную чешуйку, окружающую волос наподобие манжетки. На 6-7-й день процесс распространяется на сами волосы, которые становятся хрупкими, обламываются над уровнем окружающей кожи на 4-6 мм и выглядят как бы подстриженными (отсюда название “стригущий лишай”). Оставшиеся пеньки выглядят тусклыми, покрыты чехликом серовато-белого цвета, представляющим собой споры гриба. Если пеньки “погладить”, они отклоняются в одном направлении и в отличие от интактных волос не восстанавливают свое первоначальное положение. Кожа в очаге поражения, как правило, слегка гиперемирована, отечна и умеренно инфильтрирована, поверхность ее покрыта серовато-белыми мелкими чешуйками.
При микроспории волосистой части головы, обусловленной антропофильными грибами, наблюдаются многочисленные мелкие очаги с минимальным воспалением и нечеткими границами. Характерной чертой антропофильной микроспории является ее локализация в краевой зоне роста волос, когда одна часть очага располагается на волосистой части головы, а другая на гладкой коже.
К атипичным, редко встречающимся вариантам микроспории волосистой части головы относят инфильтративную, нагноительную (глубокую), экссудативную, трихофитоидную и себорейную формы.
При инфильтративной форме микроспории очаг на волосистой части головы несколько возвышается над окружающей кожей, гиперемирован, волосы чаще обломаны на уровне 3-4 мм. Следует особо подчеркнуть, что при этой разновидности микроспории слабо выражен чехлик из спор гриба у корня обломанных волос.
При нагноительной форме на фоне значительного воспаления и инфильтрации, формируются мягкие узлы синюшно-красного цвета, поверхность которых покрыта пустулами. При надавливании сквозь фолликулярные отверстия выделяется гной. Подобные клинические проявления соответствуют картине kerion Celsi (медовые соты Цельзия) — инфильтративно-нагноительной трихофитии. Формированию инфильтративной и нагноительной форм микроспории способствуют нерациональная (обычно местная) терапия, наличие серьезных сопутствующих заболеваний, позднее обращение к врачу.
Экссудативная микроспория волосистой части головы характеризуется выраженной гиперемией и отечностью, с располагающимися на этом фоне мелкими пузырьками. Вследствие постоянного пропитывания чешуек серозным экссудатом и склеивания их между собой образуются плотные корки, при удалении которых обнажается влажная эрозированная поверхность очага.
Перечисленные три формы микроспории волосистой части головы зачастую осложняются регионарными лимфаденитами, а у больных нагноительной микроспорией могут наблюдаться также симптомы интоксикации.
При трихофитоидной форме микроспории на волосистой части головы рассеяны многочисленные мелкие очаги со слабым отрубевидным шелушением. Границы очагов нечеткие, островоспалительные явления отсутствуют, волосы обломаны на уровне 1-2 мм над окружающей кожей. Наряду с обломанными встречаются здоровые волосы. Трихофитоидная микроспория чаще встречается у лиц старших возрастных групп, отягощенных серьезными сопутствующими заболеваниями.
При себорейной микроспории волосистой части головы отмечается главным образом разрежение волос. Очаги разрежения обильно покрыты желтоватыми чешуйками, при удалении которых можно обнаружить незначительное количество обломанных волос.
Несвоевременность диагностики, неадекватная терапия атипичных форм микроспории приводят к дальнейшему изменению клинической симптоматики, диссеминации высыпаний и хронизации процесса, необратимой алопеции у пациента и рассеиванию инфекции в окружающей среде.
Диагностика
Для подтверждения клинического диагноза микроспории применяют люминесцентное, микроскопическое и культуральное исследования.
Люминесцентное исследование
Метод основан на выявлении ярко-зеленого свечения волос, пораженных грибами рода Micrоsporum, при обследовании под лампой Вуда. При этом светятся как длинные, так и пушковые волосы. Причина этого феномена до сих пор не установлена. Люминесцентное исследование необходимо проводить в затемненной комнате. Очаги поражения предварительно очищают от корок, мази и т.п. При обследовании свежих очагов свечение может отсутствовать, что связано с недостаточным поражением волоса. В подобных ситуациях волосы следует эпилировать из предполагаемого места внедрения гриба, и свечение можно обнаружить в их корневой части. При гибели гриба свечение в волосе сохраняется.
Люминесцентный метод служит для:
- идентификации возбудителя;
- определения пораженных волос;
- оценки результатов терапии;
- контроля за лицами, контактировавшими с больным;
- определения инфекции или миконосительства у животных.
Микроскопическое исследование
Для подтверждения грибковой этиологии заболевания микроскопическому исследованию подвергают чешуйки из очагов при поражении гладкой кожи, а при вовлечении в процесс волосистой части головы — обломки волос. Непосредственно перед забором патологического материала очаг на гладкой коже необходимо обработать 960 спиртом. Затем тупым скальпелем осторожно соскабливают чешуйки с периферии очага поражения. На волосистой части головы при помощи пинцета извлекаются обломки волос также из краевых зон очага. Затем патологический материал помещают на предметное стекло в каплю 20% раствора гидроокиси калия. Микроскопическое исследование проводят спустя 30-40 мин.
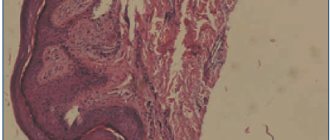
В чешуйках из очагов на гладкой коже обнаруживаются извитые нити септированного мицелия. При микроскопическом изучении пораженного волоса выявляется множество мелких спор (2-3 мкм) на его поверхности (поражение по типу ectothrix). В связи с этим границы волоса выглядят как бы размытыми. Споры, окружающие волос, располагаются хаотично, наподобие мозаики.
Культуральное исследование
Проведение культуральной диагностики при положительных результатах люминесцентного и микроскопического исследований требуется для идентификации гриба-возбудителя. Метод позволяет определить род и вид возбудителя и, следовательно, проводить адекватную терапию и профилактику заболевания. Патологический материал (чешуйки, волосы) помещают на среду Сабуро. Рост колоний Microsporum canis (основного возбудителя микроспории) отмечается на 3-й день после посева. К 10-му дню колония достигает диаметра 4-5 см и представлена плоским диском, покрытым беловатым, нежным пушком, который лучиками стелется по стенкам пробирки. Обратная сторона колонии имеет желтую окраску.
Лечение
При лечении микроспории гладкой кожи без поражения пушковых волос применяют наружные антимикотические препараты. На очаги микоза утром наносят 2-5% настойку йода, а вечером смазывают противогрибковой мазью. Используют традиционные 10-20% серную, 10% серно-3% салициловую или 10% серно-дегтярную мази. Дважды в день применяются современные мази: клотримазол, циклопирокс, изоконазол, бифоназол и др. Хорошо себя зарекомендовал аллиламиновый препарат тербинафин (ламизил), выпускаемый в виде 1% крема и спрея.
Тербинафин обладает фунгицидным действием (т.е. приводит к гибели гриба) и является самым активным антимикотическим средством в отношении грибов-дерматофитов. Препарат угнетает функции сваленэпоксидазы, нарушая в результате синтез эргостерола — основного компонента мембраны клетки гриба. Одновременно внутри клетки нарастает количество сквалена, высокомолекулярного углеводорода. Эти нарушения приводят к гибели грибковой клетки. Чувствительность сваленэпоксидазы у грибов в 10 000 раз выше, чем у человека, что объясняет избирательность и специфичность действия тербинафина в отношении грибковой клетки. Препарат можно использовать 1 раз в день. Следует подчеркнуть, что, обладая кератофильной способностью, ламизил накапливается в роговом слое эпидермиса и длительно присутствует здесь в фунгицидных концентрациях. Указанное обстоятельство объясняет сохранение выраженного противогрибкового эффекта даже после отмены препарата. Удобная лекарственная форма тербинафин-спрей обеспечивает бесконтактное нанесение препарата на обширные участки пораженной кожи. Тербинафин крем и спрей быстро впитываются и не оставляют следов на одежде.
При выраженной воспалительной реакции целесообразно назначать комбинированные препараты, содержащие дополнительно кортикостероидные гормоны. К подобным средствам относятся мази микозолон и травокорт.
При присоединении вторичной бактериальной инфекции полезен крем тридерм. При выраженной инфильтрации очага поражения, а также при глубоких формах микроспории показаны препараты, содержащие димексид, который, как известно, обладает проводниковыми свойствами. В частности, в подобных ситуациях широко применяется 10% раствор хинозола (хинозол и салициловая кислота по 10,0, димексид 72,0, дистиллированная вода 8,0). Раствор следует наносить 2 раза в день до разрешения клинических проявлений и исчезновения грибов.
При поражении пушковых, а тем более длинных волос необходимо проведение системной антимикотической терапии микроспории.
При лечении микроспории волосистой части головы до сих пор препаратом выбора остается гризеофульвин — хлорсодержащий антибиотик, продуцируемый плесневым грибом Penicillium nigricans. Гризеофульвин, выпускаемый в виде таблеток по 125 мг, назначают из расчета 22 мг на 1 кг массы тела больного. Препарат принимают ежедневно в 3-4 приема во время еды с чайной ложкой растительного масла, которое необходимо для повышения растворимости гризеофульвина и увеличения длительности его действия (a-токоферол, содержащийся в маслах, задерживает метаболизм гризеофульвина в печени). Детям в возрасте до 3 лет предпочтительнее назначать гризеофульвин в виде суспензии, 8,3 мл которой соответствуют 1 таблетке (125 мг) препарата. Непрерывная терапия проводится до первого отрицательного результата анализа на грибы, после чего гризеофульвин в течение 2 нед принимают в той же дозе через день, а затем еще 2 нед 2 раза в неделю. Общий курс лечения составляет 1,5-2 мес. В процессе терапии необходимо еженедельно сбривать волосы и мыть голову 2 раза в неделю. Рекомендуется одновременно втирать в область очага любую противогрибковую мазь. Параллельно с пероральным приемом антимикотика можно проводить ручную эпиляцию волос с предварительным наложением на очаг поражения 5% гризеофульвинового пластыря.
Из побочных действий гризеофульвина следует отметить головную боль, аллергические высыпания, ощущения дискомфорта в эпигастрии; реже встречаются гранулоцитопения и лейкопения. К сожалению, из-за гепатотоксичности гризеофульвин противопоказан детям, перенесшим гепатит или страдающим заболеваниями печени. Препарат не назначают также при болезнях почек, язвенной болезни желудка и двенадцатиперстной кишки, невритах, заболеваниях крови, фотодерматозах.
В последние годы достойной альтернативой гризеофульвину служит тербинафин (ламизил). О местных формах препарата уже было сказано ранее. При лечении микроспории волосистой части головы применяется тербинафин в виде таблеток, выпускаемых в дозах по 125 и 250 мг. Препарат обладает высоким профилем безопасности, что во многом связано с особенностями механизма его действия. Скваленэпоксидаза, которую угнетает тербинафин, не связана с системой цитохрома Р-450, поэтому препарат не влияет на метаболизм гормонов и других лекарственных препаратов. Поскольку тербинофин липофилен, после перорального приема он быстро достигает дермального слоя кожи, преодолевает его и скапливается в липидах рогового слоя эпидермиса, волосяных фолликулах и волосах.
При лечении микроспории волосистой части головы у детей доза тербинафина устанавливается в зависимости от массы тела. Фирма-производитель рекомендует назначать препарат при массе тела ребенка меньше 20 кг в дозе 62,5 мг в сутки; детям с массой тела от 20 до 40 кг — 125 мг; более 40 кг — 250 мг. Однако наш опыт показывает, что данные дозы зачастую оказываются недостаточными, поскольку максимальный терапевтический эффект мы получали, изменив официально рекомендованные схемы лечения [9]. В связи с этим, предлагаемые нами дозы тербинафина на 50% превышают рекомендованные фирмой-производителем: 94 мг/сут (3/4 таблетки в 125 мг) для детей с массой тела 10-20 кг и 187 мг/сут (1,5 таблетки в 125 мг) — 20-40 кг. При массе тела свыше 40 кг тербинафин назначают по 250 мг/сут. Взрослым тербинафин назначают в дозе 7 мг на 1 кг, но не более 500 мг в сутки.
Тербинафин принимают 1 раз в сутки. Переносимость препарата хорошая. Больных может беспокоить чувство переполнения в желудке, незначительные боли в животе. Соблюдение диеты, направленной на купирование метеоризма, избавляет пациентов от неприятных ощущений.
Профилактика
Профилактика микроспории заключается в своевременном выявлении, изоляции и лечении больных микроспорией. В детских учреждениях следует проводить периодические медицинские осмотры. Выявленного больного микроспорией ребенка необходимо изолировать от других детей и направить на лечение в специализированный микологический стационар. На каждого заболевшего заполняется извещение по учетной форме 281. Вещи, принадлежащие больному микроспорией, подлежат дезинфекции. Обязательно обследуются родственники и контактировавшие с больным лица. Особое внимание следует уделять домашним животным, поскольку именно они часто служат источником инфекции. Больные микроспорией животные либо уничтожаются, либо им проводится полноценное противогрибковое лечение. Важная роль в борьбе с микроспорией отводится органам санитарного просвещения, а также ветеринарного надзора за бродячими животными.
Литература
1. Мохаммад Юсуф. Клинико-эпидемиологические особенности микроспории в современных условиях и разработка лечения новыми медикаментозными средствами. Автореф. дисс…канд наук. М., 1996 г.
2. Фахретдинова Х.С. Клинико-эпидемиологические особенности современной микроспории. Автореф. дисс… докт. мед наук. М., 1999.
3. Шеклаков Н.Д., Андриасян С.Г. Некоторые экологические особенности Microsporum canis и заболеваемость зооантропонозной микроспорией. Вестн дерматол. 1979; 2: 18-23.
4. Степанова Ж.В., Давыдов В.И. О носительстве пушистого микроспорума клинически здоровыми животными. Вестн дерматол. 1970; 3: 42-6.
5. Esteves J. Acromia parasitaria devida ao M.Felineum. Trab. Soc. Derm. Vener. 1957; 15: 43.
6. Меерзон Т.И. Нетипичная локализация микроспории гладкой кожи, вызванной Microsporum canis. Вестн дерматол. 1985; 5: 70.
7. Степанова Ж.В., Климова И.Я., Шаповалова Ф.С. Онихомикоз, обусловленый пушистым микроспорумом. Вестн дерматол. 1997; 4: 37-9.
8. Фейер Э., Олах Д., Сатмари Ш. и др. Медицинская микология и грибковые заболевания. Будапешт. 1966.
9. Потекаев Н.С., Курдина М.И., Потекаев Н.Н. Ламизил при микроспории. Вестн. Дерматол. 1997; 5: 69-71.
Как передается стригущий лишай?
Передается лишай двумя путями:
- от больного животного – зоонозный с инкубационным периодом в неделю;
- от зараженного человека – антропонозный с инкубационным периодом до 6 недель.
В группе риска находятся дети, поскольку они наиболее часто контактируют с переносчиками возбудителей данного заболевания – кошками и собаками. Детская кожа характеризуется невысокой плотностью рогового слоя, слабыми защитными свойствами водно-липидной мантии. Роговой слой предупреждает внедрение грибка в слои кожи, поскольку его споры располагаются между роговыми чешуйками, а водно-липидная мантия образует барьер для проникновения патогенов.
Также инфекция передается при несоблюдении норм индивидуальной гигиены и использованием чужих личных принадлежностей, содержащих споры грибка (шапки, расчески, постельное белье и др.).
Пути заражения
Инфицирование происходит контактно-бытовым способом от зараженных предметов или живых существ:
- тактильно от больного ребенка или взрослого;
- контактно от общения с домашними животными (собаки, кошки, грызуны, крупный рогатый скот);
- при соприкосновении с пораженной травой, сеном, почвой;
- при несоблюдении правил гигиены, пользовании одними предметами: полотенцами, расческами, ножницами, постельным бельём.
Инкубационный период длится около недели. Это время от заражения спорами до начала проявления признаков. В некоторых случаях для этого необходимо от 2 до 7 недель.
На основании путей заражения грибком стригущий лишай делится на 3 вида:
- антропофильный – возникает после контакта с больным человеком или бытовыми предметами;
- зоофильный – развивается на фоне инфицирования от животных;
- гемофильный – причиной является зараженная почва.
С чего начинается стригущий лишай?
Благоприятные условия способствуют внедрению и размножению в коже патогенного гриба, запуская инфекционный процесс. На начальных стадиях данный период протекает бессимптомно. После чего развитие патологии приобретает клинические проявления, признаки которых зависят от стадии течения патологии.
Стадиями течения инфекционного процесса при развитии стригущего лишая являются:
- инкубационный период;
- период роста гриба;
- рефрактерная стадия (период нечувствительности, покоя);
- регресс.
В коже гриб образует ветвистый мицелий, постепенно захватывающий новые участки кожи, при этом старые очаги поражения становятся локацией его спор. Данный период роста гриба определяется быстрым увеличением колонии возбудителя, активным делением клеток кожи и высокой скоростью отшелушивания пораженного эпидермиса.
Поскольку чаще всего рост колонии опережает скорость смены рогового слоя, то происходит распространение инфекционного процесса. Интенсивная иммунная реакция (воспаление) в очаге поражения отображается в виде кольца красного цвета, которое при хроническом течении микоза становится местом постоянного пребывания возбудителя.
Как выглядит стригущий лишай?
Клинические проявления стригущего лишая зависят от типа возбудителя, формы течения и стадии заболевания. Дерматофиты выделяют ферменты и токсины, разрушающие белок-кератин (они им питаются), поэтому степень выраженности симптомов напрямую зависит от способности грибов продуцировать эти вещества.
Общими симптомами стригущего лишая на волосистой части головы являются:
- поредение волос;
- появление локализованного шелушения кожи;
- покраснение эпидермиса;
- обламывание волос у корня;
- появление мелких пузырьков с мутным содержимым по краю залысин, после вскрытия которых образуются желтые корочки.
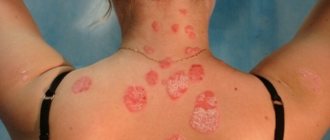
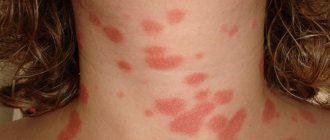
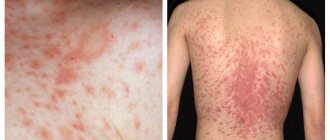
Стригущий лишай гладкой кожи включает в себя следующие признаки:
- ярко выраженный зуд;
- появление круглых красных пятен;
- светлый эпидермис в очаге повреждения, окруженный серыми чешуйками;
- края поврежденного участка состоят из пузырьков розово-красного цвета;
- рост очага поражения в диаметре.
Хроническая форма течения заболевания сопровождается наличием микроскопических пузырьков на пораженных областях, образованием рубцов после их вскрытия и сильным зудом. В ситуации, когда местом поражения является ногтевая пластина, наблюдается её расслоение, изменение цвета и утолщение.
Стригущий лишай инфильтративно-нагноительной формы характеризуется появлением больших ярко-красных пятен до 10 см в диаметре, наружная поверхность которых бугристая и неровная, а по краям формируются гнойные фолликулы. Также наблюдаются болезненность, отеки и гиперемия пораженных участков.
Появление первых признаков заболевания требует обязательного обращения к дерматологу. Отсутствие квалифицированного лечения может привести к стремительному распространению инфекции по организму и вызвать ряд осложнений: рубцевание тканей, гибель волосяных фолликулов, аллергические реакции и присоединение вторичной инфекции.
Как распознать лишай у ребенка?
Родителям рекомендуют обращать внимание на:
- любую сыпь и шелушение;
- покраснение кожи, которое долго не проходит;
- жалобы на зуд;
- боль в области сыпи;
- боль при употребление горячей пищи (если сыпь находится во рту);
- увеличение лимфоузлов в областях рядом с сыпью;
- повышение температуры;
- неравномерный загар: пораженные участки остаются беловатыми;
- изменение характера волос (появление чешуек, ломкость, выпадение и др.).
Поставить диагноз самостоятельно сложно. С подозрениями на лишай лучше обратиться к детскому дерматологу [1].
Чем лечат стригущий лишай?
В каждом случае лечение стригущего лишая должно подбираться индивидуально, поскольку его состав, длительность имеют свою специфику и определяются типом, местоположением и стадией патологии.
Эффективными являются только назначения врача-дерматолога, они учитывают текущую клиническую картину, особенности физического здоровья пациента и его возраст.
Терапия направлена не только на купирование симптомов патологии, но и на инактивацию возбудителя. Хроническая форма заболевания предусматривает также поддержку иммунитета, нормализацию метаболизма и гормонального фона.
Для лечения стригущего лишая применяются следующие группы лекарственных препаратов:
- системные и местные антимикотики;
- антисептические растворы;
- поливитаминные комплексы.
Как вылечить лишай у ребенка?
Поскольку под словом “лишай” подразумевается довольно большая группа кожных заболеваний, однозначного ответа на этот вопрос нет.
В любом случае лечение должен рекомендовать специалист после осмотра и диагностики.
- Если причина появления лишая известна, то лечение бывает этиотропным — то есть воздействует на возбудителя. Так, при грибковых и вирусных лишаях рекомендуется противогрибковые и антивирусные средства.
- В случаях, когда известен механизм формирования патологической реакции, назначают патогенетическое лечение: противовоспалительные средства, гормональные, антиаллергические и др.
- Для облегчения состояния и уменьшения симптомов прописывают симптоматическую терапию: обезболивающие, средства, уменьшающие зуд, увлажняющие мази и др. [1,2]
Сколько лечится стригущий лишай?
Процесс лечения стригущего лишая длительный, обычно он занимает не менее шести недель, при этом системная терапия длится преимущественно 15-25 дней.
Эффективность терапии оценивается с помощью лабораторных исследований. В ситуации, когда тесты свидетельствуют о значительном снижении количества спор гриба через 2 недели медикаментозного курса, необходимо продолжать выбранное лечение. В некоторых случаях выделение грибков может длиться несколько месяцев.
После исчезновение признаков патологии нужно трижды выполнить соскоб эпидермиса в ранее поврежденных участках:
- сразу по окончанию терапии;
- через 7 дней после терапии;
- спустя 2-3 месяца.
Успешным результат терапии считается, если все три анализа показали отрицательные результаты.
Меры профилактики
Чтобы ребенок на заразился стригущим лишаем, соблюдайте следующие требования:
- не разрешайте контактировать с чужими и уличными животными;
- прививайте у ветеринара домашних питомцев против инфекций;
- не допускайте солнечных ожогов, травм;
- чаще просите ребенка мыть руки;
- увлажняйте пол в квартире с использованием дезинфицирующих антисептических средств;
- обеспечьте ребенку полноценное сбалансированное питание, благодаря которому будет укрепляться иммунная система.
Если ребенок уже перенес инфекцию, также придется придерживаться определенных правил, поскольку споры сохраняют свою жизнедеятельность в окружающей среде в течение 24 месяцев. Для профилактики повторного заражения следует:
- Продезинфицировать антисептиками мебель, ковры, матрасы. Использовать парогенераторы. Обработать постельное бельё и одежду (прокипятить, прогладить горячим утюгом с 2 сторон).
- На протяжении 2-3 недель после выздоровления мыть голову и тело антигрибковыми шампунями.
- Чаще проветривать комнаты.
- Пользоваться отдельными расческой, полотенцем и другими бытовыми предметами.
- На время отложить посещение бассейна, открытых водоемов.
Стригущий лишай у детей распространяется быстро, поэтому важно своевременно обратиться к врачу, а после поставленного диагноза придерживаться назначенной схемы лечения и соблюдать все предписания.
Чем лечить стригущий лишай у детей?
Лечение стригущего лишая у ребенка находится в компетенции детского дерматолога, поскольку особенности детского организма требуют специальных доз и состава лекарственных препаратов.
Также важными элементами терапии патологии являются гигиена и уход за ребенком:
- кипячение и проглаживание одежды, контактирующей с пораженными участками кожи;
- обработка бытовых поверхностей дезинфекторами для предотвращения распространения спор;
- частая смена постельного белья;
- мытье в душе, а не ванной и др.
Диагностика
Стригущий лишай способен маскироваться под другие кожные патологии: дерматозы, прочие виды лишая, аллергию. Поэтому при обнаружении даже одного признака инфицирования нужно обратиться в больницу для проведения обследования. После посещения педиатра ребенка направляют к дерматологу или инфекционисту.
Первоначально врач осматривает пациента при помощи черной лампы. Особенности проведения этой диагностической процедуры:
- В кабинете выключается свет.
- Пораженная область подсвечивается прибором (лампой Вуда), который испускает ультрафиолетовые волны с длинным диапазоном.
- Если проявляется зеленый оттенок – значит, присутствуют трихофиты. При наличии голубого цвета речь идет о микроспорумах. Белое свечение свидетельствует о красном плоском лишае.
Существует риск получения ложноположительного результата. На это влияет наличие на коже тетрациклиновых и прочих подобных веществ, если до посещения врача кожа смазывалась мазями.
Обязательно проводится лабораторное исследование, включающее в себя такие мероприятия:
- Микроскопия биоматериала. Специалист берёт соскоб чешуек на пораженном участке кожи и/или волос, направляет образцы в лабораторию. Посредством микроскопа изучается степень активности спор.
- Бактериологический или культуральный посев. После сбора биологического материала споры помещаются в питательную среду на 10 суток для выращивания. Цель обследования – определение типа возбудителя.
Если ребенок инфицирован стригущим лишаем, обследованию подвергаются остальные члены семьи и все, кто с ним контактировал. Осмотры проводятся в клинике на протяжении 3 суток ежедневно, после чего в течение 3 недель надо посетить врача ещё 3-5 раз.
Можно ли ходить на работу или в школу со стригущим лишаем?
Наличие данного диагноза предусматривает изоляцию пациента из коллектива, как минимум на две недели. В школах и других детских учреждениях происходит обязательное оповещение родителей для своевременного выявления заболевания у других детей.
Исчезновение симптомов стригущего лишая и 3 отрицательных теста на наличие грибка являются поводом вернуться к обучению или работе.
Если в коллективе было обнаружено заражение дерматомикозом, то для профилактики патологии можно некоторое время использовать противогрибковые шампуни, проводить влажную уборку с добавлением антисептических растворов и строго соблюдать личную гигиену.
- Лечение лишая в Харькове;
- лечение лишая в Ужгороде;
- лечение лишая в Сумах;
- лечение лишая в Полтаве;
- лечение лишая в Одессе;
- лечение лишая в Николаеве;
- лечение лишая в Мариуполе;
- лечение лишая в Днепре.
3
1
1
Рейтинг статьи:
3.8 из 5 на основе 5 оценок
Автор: Мангушева Виктория Юрьевна
Врач-дерматовенеролог, трихолог. Кандидат медицинских наук, врач высшей категории. Стаж работы более 10 лет.
Меры гигиены при контакте с больным
Если вы сами или ваш ребенок трогали больное животное или общались с больным человеком, то необходимо срочно принять меры.
- Чем раньше вы смоете с кожи частички, содержащие грибок, тем меньше шансов заразиться.
- Несколько раз вымойте руки мылом с противогрибковыми свойствами. Самое простое средство, которое есть практически в каждом магазине – это коричное хозяйственное мыло, а лучше мыло с березовым дегтем.
- Вымойте таким мылом все тело. Вдруг частички кожи больного попали под одежду. Не стоит при этом пользоваться жесткой мочалкой. Она оставляет на коже микроцарапины, в которые легко проникает грибок.
- Для мытья головы необходимо использовать противогрибковый шампунь. Например, Низорал. Вы также можете пользоваться им в качестве геля для душа.
- Современным средством с мощным противогрибковым эффектом является Цитеал. Разведите его в небольшой емкости в пять раз. У вас получится пенящаяся жидкость, которую можно использовать для мытья рук и всего тела.
- Противогрибковым эффектом обладают лавандовое масло, масло чайного дерева и скипидар. Их можно использовать для обработки небольших участков кожи.
Так же через пять дней после контакта, желательно обратиться к дерматологу. Он обследует тело с помощью лампы Вуда. Если вы все-таки заразились, то болезнь удастся выявить на ранних этапах. Это поможет быстро вылечить ее дома и не попасть в больницу.