Каждая женщина когда-нибудь обнаруживала белый налет на половых губах. Если выделения не сопровождает неприятный запах, отечность, жжение и другие симптомы, то это вариант нормы.
Такие бели не требуют лечения. В ситуациях, когда женщина страдает от дополнительных признаков, ей необходимо посетить врача. Белый налет может свидетельствовать о разных гинекологических или венерических болезнях.
Зуд и отек половых губ при беременности: что делать?
Ведь в случае, если вы не сможете правильно определить причину появления проблемы, то в итоге воспалительный процесс может задеть яичники и придатки и как следствие, это может привести даже к бесплодию.
Болезни, которые проявляют себя сухостью, зудом, отеками и сыпью:
- Кандидоз
- Аллергия
- Воспаление мочевого пузыря и почек
- Доброкачественные и злокачественные новообразования
- Дисбактериоз влагалища
- Гормональный сбой
- Бактериальный вагинит
- Генитальный герпес
- Хламидиоз
- Трихомоноз
- Лейкоплакия
- Сифилис
- Лишай
- Псориаз
- Сахарный диабет
- Чесотка
- Половой дерматит
Зуд и отек половых губ при беременности
Практически каждая беременная женщина сталкивается с такой проблемой как зуд и отек половых органов. И хотя в большинстве случаев подобные изменения можно отнести к физиологическим, иногда они могут указывать на то, что у будущей мамочки не все в порядке со здоровьем.
Иногда отек и зуд в области половых губ провоцирует молочница, вульвовагинит, варикозное расширение вен или бартолинит. Именно поэтому в случае возникновения таких симптомов беременная женщина должна незамедлительно показаться врачу.
Что касается лечения подобных патологий во время беременности, то в большинстве случаев врачи предпочитают проводить его без использования антибиотиков. Ввиду этого, если они видят, что болезнь находится в самой начальной стадии, то рекомендуют лечить ее противогрибковыми, противовоспалительными и регенерирующими мазями и гелями.
Средства, которые помогут избавиться от проблемы:
- Троксевазин
- Гепарин
- Тетрациклиновая мазь
- Отвар из ромашки череды
Белая корка на половых губах свидетельствует о грибковом поражении кожи. Возбудителем являются грибы рода Кандида, которые представляют собой часть нормальной микрофлоры женских половых органов, однако под воздействием неблагоприятных факторов (несоблюдение личной гигиены, антибиотики, переохлаждение) начинают активно размножаться.
К грибковым поражением половых губ также относится разноцветный лишай, который вызывает образование корочек желтоватого или бурого цвета. Заражение им происходит при следующих условиях:
- Через личные вещи больного человека;
- Занос грибков на половые губы через немытые руки;
- Повышенная потливость;
- Половой контакт с инфицированным человеком.
Грибковые поражения имеют сезонность, и корки на половых губах из-за них чаще появляются в летний период.
Помимо воздействия аллергена в возникновении данных заболеваний играет роль наследственная предрасположенность. Если у одного из родителей имеется аллергическое заболевание кожи, вероятность развития его у ребенка возрастает более чем на 60 %.
Помимо того, что половые губы покрываются коркой, у женщины возникает нестерпимый зуд. Корки могут иметь различную окраску. При нейродермите они сливаются с кожей или имеют сероватый оттенок. При экземе и атопическом дерматите корки красного цвета.
Если кожа половых губ покрылась сухой коркой, причиной также может стать псориаз или красный плоский лишай. Причины возникновения данных заболеваний до конца не изучены, однако существует несколько теорий их происхождения:
- Нарушение обмена веществ в организме и нехватка витаминов;
- Нарушение гормонального баланса, с чем связано частое появление псориаза у женщин в период климакса;
- Наследственная предрасположенность;
- Постоянные стрессы;
- Аллергические агенты.
секреция Когда относится к норме
Вагина здоровой выделяет женщины специальную жидкость со следующими характеристиками (см. Выделения):
фото как сопли
Нормальные выделения
белые Слизистые густые
Слизистые прозрачные
- объем имеет до 5 мл в сутки;
- прозрачная, беловатая или оттенка молочного;
- имеет однородную консистенцию;
- слизистая, или густая вязкая;
- имеет небольшие уплотнения (не обладает 4 мм);
- более запахом слегка кислым или полностью аромат отсутствует;
- не дополняется жжением, зудом, покраснением и отечностью.
Если выделения цвета белого без запаха соответствуют этому нет, то описанию повода для беспокойства. Но секреция меняться может в определенный период цикла и по другим которые, причинам не относятся к патологии.
На какие заболевания указывает белый налет на половых губах?
Белый налет на половых губах – довольно частое явление, проявление которого связано со сложным строением организма представительниц прекрасного пола. Он может представлять собой как вариант нормы, так и быть тревожным звоночком, свидетельствующим о развитии патологического или воспалительного процесса. Как же отличить одну ситуацию от другой?
Когда налет не опасен?
В этом случае творожистый налет на гениталиях (в медицинской терминологии – смегма) или не будет иметь никакого резкого выраженного запаха вообще, или будет пахнуть немного кисло. Этот параметр зависит исключительно от индивидуальной микрофлоры влагалища. При этом в разные периоды цикла густота, структура и запах выделений может изменяться.
Как заподозрить отклонение от нормы?
Если же помимо белого налета на половых губах вы замечаете другие, настораживающие, признаки, это может свидетельствовать о гинекологическом заболевании разной степени тяжести. Речь идет про такие симптомы, как:
Пациентке, наблюдающей у себя все или некоторые вышеперечисленные признаки, необходимо обратиться к специалисту, который поставит один из следующих основных диагнозов:
- Генитальный герпес;
- Молочница (кандидоз), провоцируемая дрожжеподобными грибками рода Кандида;
- Нарушение влагалищной микрофлоры, что связано с расстройствами нервно-психического плана, сбоем в гормональной системе, длительным приемом антибиотиков или проникновением в организм бактерий чужеродной микрофлоры полового партнера;
- Воспалительные и инфекционные заболевания мочеполовой системы;
- Изменение фона и состава гормонов у девочек при первом менструальном кровотечении;
- Вагинит или вульвовагинит;
Помимо назначения комплексного лечения, врач порекомендует больной питаться продуктами, богатыми витаминами, носить удобные вещи, в особенности комфортное нижнее белье (синтетику понадобится исключить из обихода), и грамотно подбирать средства по уходу за интимными зонами, ведь мыла, гели, пены для ванн и крема могут содержать компоненты, вызывающие индивидуальную непереносимость
Обратить внимание нужно будет и на режим смены прокладок в период менструаций
Молочница
Генитальным кандидозом хотя бы раз в жизни страдало около 70% женщин. При отсутствии своевременного лечения недуг может трансформироваться в острую, а затем – в хроническую форму. Молочница проявляется преимущественно в 3 следующих случаях:
- При изменении влагалищной микрофлоры в период начала ведения половой жизни.
- При незащищенном половом контакте.
- При половом созревании девушки в период юношества. Ключевым фактором выступают колебания гормонального фона.
В запущенных формах может наблюдаться появление сыпи на половых губах и выделений с неприятным запахом.
Вагиниты
Вагинит представляет собой воспаление слизистой оболочки влагалища. При вульвовагините аналогичным образом воспаляются ещё и наружные половые органы. Третья разновидность, вульвит, затрагивает область клитора и половых губ. Все 3 заболевания распространены в гинекологической практике и обычно провоцируются одной из 10 причин:
- ЗППП (хламидиозом, гонореей, вышеупомянутым вагинальным кандидозом, трихомониазом и прочими).
- Ослабление иммунитета в результате перенесенной инфекции.
- Ожирение, сахарный диабет, менопауза, различные заболевания яичников. В каждом случае наблюдается снижение эндокринной функции секреторных желез.
- Опущение влагалищных стенок или зияние половой щели.
- Раздражение слизистой влагалища или проведение действий, травмирующих область влагалища и матки.
- Расстройство сосудов и старческая атрофия.
- Аллергия на презервативы или лекарства, вводимые во влагалище.
- Долгий прием антибиотиков.
- Несоблюдение личной гигиены.
- Игнорирование правил гигиены при ведении половой жизни.
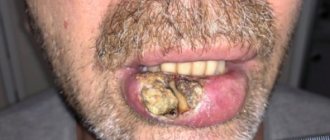
Герпес
Генитальный герпес является рецидивирующим вирусным заболеванием, при котором поражаются слизистые оболочки влагалища. Белый налет на половых губах сопровождается возникновением пузырьков, язвочек и эрозий.
У больной увеличиваются паховые лимфоузлы, наблюдаются явления интоксикации, а также отечность, чувство жжения и покраснение.
В подавляющем большинстве случаев герпес передается от носителя инфекции к здоровому человеку при орально-генитальных, генитальных и анально-генитальных контактах.
Однако возможно и заражение воздушно-капельным или редко встречающимся бытовым путем (через влажные предметы гигиены), самозаражение (перенос болезнетворных микроорганизмов с лица на гениталии) и передача болезни от матери ребенку в период вынашивания.
Когда налет говорит о болезнях
В ряде случаев белые выделения свидетельствуют о заболеваниях репродуктивной системы. В этих ситуациях белесоватый налет – лишь косвенный признак патологии, помимо него женщины будут испытывать ряд других неприятных и болезненных симптомов.
Среди них: жжение, сильный зуд половых органов, боли при опорожнении мочевого пузыря или сексе, гиперемия и отечность половых губ и клитора, покраснение и сухость слизистой.
Фото причин
Женщинам необходимо обратиться за помощью к гинекологу. Доктор осмотрит слизистую влагалища, соберет анамнез, даст направление на необходимые анализы. После получения результатов врачи поставит диагноз и назначит лечение.
К самым распространенным болезням репродуктивной системы, при которых возникает белый налет на внутренних губах, относятся: молочница, генитальный герпес и вульвовагинит.
Молочница
Если бели на малых половых губах сопровождается кисловатым запахом, а сами выделения по консистенции похожи на творог, то речь идет о молочнице или вагинальном кандидозе. Эту болезнь вызывают грибки Кандида. Они находятся в микрофлоре каждого человека, но при ослабленном иммунитете грибки начинают размножаться.
К другим симптомам относятся:
- отечность половых органов;
- сильный зуд;
- покраснение вульвы;
- боли при мочеиспускании;
- сильные болезненные ощущения при половом акте.
Обычно вагинальный кандидоз появляется у женщин во время беременности, после приема антибиотиков или гормональных препаратов; в результате долгих хронических болезней, ослабивших иммунитет.
Белый налет при герпесе
Генитальный герпес – одна из самых распространенных причин появления налета на половых губах. Попав в организм, вирус постоянно циркулирует в крови человека. Лечение лишь облегчает состояние больного, частота рецидивов свыше 98%.
Герпес передается путем незащищенного секса (причем вид половых отношений неважен). На гениталиях появляются пузырьки, наполненные прозрачной или желтоватой жидкостью. Появляется покалывание и зуд. Язвочки лопаются, на их месте возникают трещинки, которые покрыты белым налетом. Вскоре ранки затягиваются и заживают.
Обычно герпес проходит в легкой форме, но иногда вирус может поразить цервикальный канал, уретру, анальное отверстие.
Вульвовагинит
Это заболевание, при котором воспаляется слизистая влагалища, наружные половые органы. Патологию вызывают стафилококки, стрептококки, гонококки и другие микроорганизмы. У представительниц прекрасного пола появляется белый налет.
Бели – пенистые, с пузырьками воздуха и неприятным запахом тухлой рыбы. При мочеиспускании, сексе дамы испытывают болезненные ощущения. Также болезнь сопровождается зудом, гиперемией половых органов.
Обычно болезнь возникает на фоне венерических заболеваний (хламидиоз, гонорея, трихомониаз). Также она появляется и после приема антибиотиков, после повреждений слизистой влагалища, в результате нарушения работы эндокринной железы.
Киста на матки шейке
Киста – доброкачественное новообразование, которое цервикальном в формируется канале или в районе влагалищной шейки части матки. Состоит она из железистых которые, клеток переполняются жидкостью и визуально напоминают белые выпуклые пятна.
Такие пятна не являются Новообразование. лейкоплакией может быть одиночным или множественный иметь характер проявления. При достижении размеров кистой более полутора-двух сантиметров, бывает что крайне редко, патология отличается признаками следующими:
- кровянистыми, сукровичными, коричневыми выделениями;
- районе в болями нижней части живота;
- болью и при дискомфортом сексуальных контактах.
Диагностировать кисту время во можно осмотра с помощью гинекологического зеркала УЗИ на или.
Дифференциальную диагностику с истинными белыми проводят пятнами при расширенной кольпоскопии: места окрашиваются не лейкоплакии йодом, в то время как эпителий кистами над не изменён и принимает коричневый цвет.
Во обследования время обязательно оценивается состояние гормонального исследуются и фона мазки на урогенитальную инфекцию. Особой патология опасности не представляет и, как правило, требует наблюдения только. Кисты крупных размеров и склонных к рекомендуется росту вскрыть.
Лечение
Особенности терапии новообразований определяют с учетом причины их возникновения. Так, если они вызваны несоблюдением правил гигиены, достаточно коррекции последней с ежедневным принятием водных процедур, использованием антисептических гигиенических средств.
С потницей можно справиться специальными подсушивающими препаратами или обычной детской присыпкой.
Более серьезные заболевания, имеющие вирусную или бактериальную природу, требуют специфического лечения, которое назначает врач, исходя из стадии и характера развития.
- Если нет предположений о том, что новообразования вызваны инфекционным заболеванием, рекомендуется провести обработку сыпи с помощью дезинфицирующего раствора. При аллергической реакции принимают антигистаминные препараты, а при гормональном сбое – кортикостероиды, назначенные врачом.
- При любой этиологии сыпи рекомендуется принимать витаминные комплексы, иммуномодуляторы, которые повышают защитную функцию организма, ускоряя тем самым выздоровление.
- Папилломы и кондиломы удаляют лазерным путем или методом криодеструкции. Радикальную операцию проводят в исключительных случаях. После удаления новообразования его подвергают гистологическому анализу, что позволит определить природу новообразования (злокачественную или доброкачественную).
- Если причиной сыпи стало развитие контагиозного моллюска, прибегают к использованию жидкого азота или лазерной методики. Прыщики, вызванные генитальным герпесом, смазывают специальными противовирусными мазями. Это может быть Ацик или Ацикловир.
- Если подтвердили диагноз «гранулы Фордайса», назначают лазерную или криодеструкцию.
Профилактические рекомендации
- Чтобы избежать появления белых высыпаний на малых половых губах, необходимо соблюдать некоторые несложные правила. В первую очередь – это личная гигиена. Принимать душ рекомендуется ежедневно в утреннее и вечернее время, а в жаркую пору года – чаще. При обнаружении неестественной сыпи рекомендуется использовать только те средства, которые не провоцируют аллергическую реакцию, то есть без красителей, отдушек в составе.
- Нижнее белье должно быть выполнено из натурального материала, не должно сдавливать половые органы. Лучше выбирать изделия из хлопка – материала, который хорошо пропускает воздух и предотвращает «парниковый эффект».
- Ежедневные прокладки и прокладки для критических дней не должны содержать ароматизаторы. Смена таких средств – каждые 4 часа. Бритье волос в зоне половых органов проводится по линии покрова специальным эпилятором. Обычная бритва часто вызывает раздражение. Для удаления волос рекомендуется использовать специальные депилирующие средства.
Заключение
Если не удалось избежать появления сыпи на малых половых губах, не стоит заниматься самолечением, а нужно сразу обращаться к врачу. Только комплексное лечение симптома поможет достичь скорейшего выздоровления.
Кроме того, если возникло улучшение, и большая часть новообразований исчезла, не нужно преждевременно оканчивать лечение.
Необходимо помнить, что даже после полного избавления от причины сыпи проблема может вернуться вновь
Поэтому важно соблюдать профилактические рекомендации на постоянной основе. Любое заболевание легче предотвратить, чем вскоре бороться с ним и его негативными последствиями
Профилактика
Чтобы жизнь была полноценной, без различных дискомфортов в интимной зоне, женщине необходимо придерживаться простых правил:
- носите качественное нижнее белье из натуральных материалов;
- верхняя одежда не должна быть слишком узкой;
- избегайте случайных незащищенных половых связей;
- строгое соблюдение личной гигиены, использовать интим-гели (имеют высокие показатели кислотности);
- ведите здоровый образ жизни: употребляйте большое количество фруктов и овощей, кисломолочных продуктов, уменьшите потребление сладкого;
- старайтесь избегать стрессовых ситуаций;
- каждые 6 месяцев обязателен профилактический осмотр у врача-гинеколога;
- не применяйте постоянно ежедневные прокладки, они препятствуют дыханию кожи.
Помните, что качественную помощь оказать может только специалист в своей сфере. При любом дискомфорте в интимной зоне обращайтесь к врачу-гинекологу.
Вы можете задать свой вопрос нашему автору:
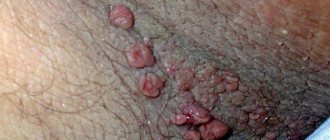
Папилломы
Когда женщина замечает наличие нетипичных образований в интимной зоне, ей необходимо удостовериться, что это не папилломы.
Поскольку ВПЧ передается половым путем, провоцирующими факторами инфицирования организма выступают:
- Ведение беспорядочной половой жизни;
- Вступление в интимную близость в раннем возрасте;
- Пренебрежение использованием таких средств контрацепции как презерватив;
- Постоянная смена половых партнеров;
- Наличие вредных привычек, среди которых табакокурение, алкоголизм и наркомания, что существенно снижает уровень иммунитета;
- Наличие сопутствующих урогенитальных инфекций: хламидии, уреаплазмы, микоплазмы, сифилис, герпес, трихомониаз;
- Авитаминоз и состояние иммунодефицита;
- Прием цитостатиков.
Особенностью вирусов является то, что они достаточно чувствительны к такому гормону как прогестерон, повышенная выработка которого отмечается у женщин в период вынашивания ребенка. Именно поэтому беременность является фактором, на фоне которого начинается прогрессирование ВПЧ.
Заболевание на коже половых губ возникает не сразу. Инкубационный период может длиться от 2 месяцев до 10 лет. Опасность вируса состоит в том, что он обладает высоким уровнем онкогенности, поэтому на его фоне может развиться рак шейки матки. При поражении преддверия влагалища, анального отверстия, малых и больших половых губ, в большинстве случаев диагностируют остроконечные папилломы.
Бородавки, которые возникают в интимной зоне, могут быть различных видов:
- Белые образования небольшого размера, остроконечной формы, которые зачастую локализуются на больших половых губах.
- Гладкие и округлые папулы, красно-бурого цвета, размером от 1 до 4 мм.
- Кондиломы большого размера, возникающие на фоне сильного снижения иммунитета, что нередко отмечается у женщины в период беременности.
- Новообразования плоские, имеющие серо-бурый цвет, а также красный или коричневый оттенок, иногда на их поверхности имеются шиповидные выпячивание.
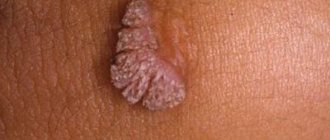
В большинстве случаев папилломы покрыты белым налетом, при этом сами образования достаточно плотные на ощупь. Если женщина подозревает у себя инфицирование вирусом папилломы человека, ей необходимо обратиться к врачу. Специалист выставит окончательный диагноз и порекомендует наиболее подходящий метод решения проблемы, например, криодеструкцию, электрокоагуляцию, лазерное или химическое удаление.
После такого типа воздействия на вирус у 75% пациенток отмечается выздоровление
Особенно важно выявить папилломы, которые образовываются на слизистой оболочке шейки матки. Для борьбы с ними врачи предлагают выполнение аппликаций с такими препаратами: Подофиллин, Подофилокс, Солковагин
Также необходимо будет повысить защитные способности организма при помощи иммуностимуляторов: Интерферон, Неовир, Циклоферон, Виферон.
Возможно проведение и местной терапии при помощи специальных кремов, мазей, а также суппозиториев. Если заболевание запущенное, то решением проблемы будет хирургическое удаление новообразований. В этом случае врачи могут предложить обычные иссечение скальпелем, использование динамической петли, радиоволновое, лазерное, или ультразвуковое удаление. В качестве профилактических мер можно провести вакцинацию.
Белые выделения из влагалища при грибковых инфекциях
Грибковые инфекции (обычно вызванные дрожжами) проявляются как густые, сырые, белые выделения без запаха, которые часто сопровождаются жжением или зудом. Вагинальный грибок называется кандидозом, потому что он чаще всего вызывается грибами рода Candida.
Патологические белые выделения из влагалища являются признаком инфекции, вызванной бактериями или грибами. Лечение бактериальных инфекций требует антибиотикотерапии, все лекарства подбираются с гинекологом после сдачи анализов. Для лечения вагинального кандидоза используются пероральные средства, мази, кремы или противогрибковые глобулы — их также назначает врач.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Лечение белого налета
Если выделения вызваны естественными причинами, то никакой терапии не требуется, бели проходят сами собой. Но необходимо соблюдать личную гигиену, дважды в день подмываться. Не стоит применять обыкновенное мыло, оно сушит слизистую. В магазинах продаются специальные средства для интимной гигиены.
При молочнице рекомендуется пропить антимикотические препараты («Флуконазол», «Итраконазол», «Нистатин») и поставить курс вагинальных свечей («Дифлюкан», «Пимафуцин» и тп).
Для лечения генитального герпеса применяют противовирусные препараты («Ацикловир» «Зовиракс»). Параллельно следует пропить курс иммуномодуляторов и витаминов.
Лечение вульвовагинита зависит от возбудителя. Обычно назначают антибиотики из класса тетрациклинов и спринцевания с сернокислым цинком или медью.
Заключение
При возникновении белей, зуда и других симптомов многие женщины начинают паниковать. Они не знают, почему чешутся половые губы, и белый налет появляется на них. Причины выделений могут быть естественными, которые не требуют вмешательства врачей. Во втором случае признаки говорят о наличии гинекологических заболеваний.
Причины белого налета
Существует несколько групп факторов, влияющих на появление выделений. Некоторые из них – естественная реакция организма на изменение гормонального фона. Это безопасные причины, которые проходят сами собой. Другая группа связана с женскими болезнями или заболеваниями, которые передаются половым путем.
Среди распространенных естественных причин выделяют следующие:
- Беременность – в первое время (особенно в 1 триместре) у женщин ощутимо увеличивается объем выделений. Это напрямую зависит от гормональной перестройки, большим выделением прогестерона. Организм ослабляет иммунную систему, чтобы не отторгнуть плод. Будущий ребенок – это инородный объект в полости матки, поэтому его необходимо защитить.
- Подростковый возраст – в период полового созревания организм девочки перестраивается. Это происходит с 11 до 18 лет. В это время нарушается микрофлора влагалища, зачастую между половыми губами и на них образуется белый налет. После гормональной перестройки микрофлора становится нормальной и количество белесых выделений нормализуется.
- Изменения микрофлоры после вступления в половую жизнь – когда девушка начинает сексуальные отношения, первое время организм претерпевает изменения. Дело в том, что женская микрофлора наружных органов контактирует с посторонней микрофлорой. Это приводит к появлению белого налета. Данное состояние проходит самостоятельно, не стоит из-за него беспокоиться.
- Самой распространенной причиной естественного характера является скопление смегмы. Этот термин обозначает смесь из секрета, выделяемого сальными железами половых губ, отмерших клеток эпителия слизистой и смазки (она необходима для увлажнения влагалища). Если смегма скапливается в больших количествах, это говорит о недостаточной личной гигиене. При редком подмывании выделения могут иметь .
Смегма – нормальное явление, белый налет можно заметить даже у девочек дошкольного возраста. Для того чтобы избавиться, от него достаточно регулярно подмывать малышку. Двух раз в день будет достаточно.
Выделения у новорожденной малышки – естественная реакция организма. Ребенок адаптируется к непривычным для себя условиям. Выделения на половых губах могут быть не только белыми, но и розово-коричневого цвета. Спустя 2 – 3 недели после родов этот симптом пройдет. Малышку необходимо купать 1 – 2 раза в день, но не стоит удалять у ребенка всю смегму. Она защищает половые органы, подготавливая их к окружающей среде.
Почему появляются белые выделения из влагалища?
Содержание статьи
Физиологические, прозрачные или белые выделения из влагалища состоят из отшелушенных эпителиальных клеток, бактерий и цервикальной слизи. Она секретируется цервикальными железами, и ее основными задачами являются защита интимных мест от инфекций и повреждений, увлажнение влагалища, избавление от загрязняющих веществ из половых путей и облегчение беременности.
Выделения у здоровой женщины: секрет однородный, не слишком обильный и без комков. Благодаря наличию лактобацилл реакция выделений кислая (рН=3,5-4,5). Благодаря такому pH секрет выполняет защитную функцию против развития патогенных микробов.
Нормальные выделения из влагалища лишены запаха и имеют консистенцию слизи. Обычно секрет прозрачный, но также может принимать белый цвет.
О заражении патогенными микроорганизмами могут свидетельствовать следующие факты: изменение консистенции, запаха или цвета выделений.
Разновидности новообразований и их лечение
Если белые новообразования вызваны генитальным герпесом, в комплексе возникает зудящий синдром, а иногда и боль, особенно, если они натираются нижним бельем. Такие прыщики быстро переходят в водянистые, а со временем лопаются, оставляя после себя мокнущие ранки.
Белое пятно на больших половых губах или на малых – характерный признак кондиломы или папилломы. В таком случае новообразование имеет острую верхушку, окрас, не отличающийся от здорового кожного покрова и слизистых оболочек.
Болевой и зудящий синдромы не возникают, однако существует риск перерождения в онкологию за счет постоянного трения нижним бельем.
Гранулы Фордайса – это себорейные кисты, которые имеют одинаковый размер, светлый оттенок и небольшой размер. Фото-симптомы новообразований можно найти на соответствующих форумах или специальных медицинских сайтах.
Что это такое
В норме налёт на репродуктивных органах выглядят как прозрачный и слегка слизистый. Его окраска, консистенция меняется в зависимости от периода менструального цикла. В середине цикла, когда у женщины наступает овуляция, он становятся более густым, приобретает белесую окраску. К концу цикла, ближе к менструации, становится более обильным.
Всё это относится к физиологическим явлениям, не причиняя беспокойства и дискомфорта. Такой налёт также может наблюдаться у девочки. А также обильное белое слизистое отделяемое может быть непосредственно после интимной близости. Связано это явление с повышенной секрецией слизистой оболочки.
Но иногда белые выделения могут причинять беспокойство, если они сочетаются со следующими симптомами:
- зуд в области половых губ. Бывает постоянным, доставлять женщине сильное беспокойство и даже лишать ночного сна;
- отёк и покраснение кожных покровов.
- Интимные органы отекают, при прикосновении женщина может испытывать боль;
- боль во время полового акта;
- сухость во слизистой оболочки и кожи;
- жжение между половыми губами;
- неприятный запах выделений;
- примеси крови, гноя. Налёт приобретает зелёный оттенок;
- рези при мочеиспускании;
- боли внизу живота;
- появление язв и высыпаний на коже и слизистых оболочках репродуктивных органов;
- боли во влагалище;
- повышение температуры тела.
Эти симптомы могут быть первыми признаками развития серьёзных заболеваний для женского организма.
Дисбактериоз
Самая частая причина – это дисбактериоз влагалища. Это патологическое состояние возникает при массовой гибели «полезных» бактерий во влагалище.
Возникает он при неправильном подмывании с неподходящими для этой процедуры средствами, а также при длительном применении антибактериальных препаратов. Кроме этого, на развитие дисбактериоза может повлиять очень частое подмывание органов. Изменение микрофлоры влагалища происходит из-за частых спринцеваний.
Дисбактериоз появляется как творожистые выделения на малых половых губах. Обычно при дисбактериозе влагалища не наблюдается других симптомов. Основное проявление – это обильное отделяемое.
Молочница
Вторая причина – это молочница. Или называя медицинским языком – кандидоз. Представляет собой грибковое поражение репродуктивных органов. Наблюдается отёк, покраснение половых губ и зуд. Проявления заболевания при этом могут нарастать и становится ярко выраженными.
Молочница часто развивается на фоне дисбактериоза влагалища. Или же может проявляться при заражении грибами половым путём от своего партнёра.
Другие причины
- Если отмечается появление сыпи, то возможно развитие урогенитальной патологии. Например, сифилиса, гонореи, вируса герпеса. При этих заболеваниях также будет наблюдаться сильный отёк, сыпь, боли в животе, повышение температуры тела. Выделения могут становиться гнойными, с резкими неприятным запахом.
- Кроме развития заболеваний, белое отделяемое может возникать из-за ношения тесного белья, особенно если оно изготовлено из синтетических материалов.
- Ещё одним фактором может быть недостаточная гигиена, длительное ношение гигиенических прокладок и несвоевременная их смена.
- Причиной могут стать различные гормональные изменения в организме. Будущие мамы очень часто встречаются с этой проблемой, так как во время вынашивания ребёнка возникает повышенное влагалища, что приводит к увеличению секрета.
Лечение лейкоплакии вульвы
| Мы начинаем с упорядочивания чувств и мыслей и достигаем успеха с помощью природных лекарственных средств и курортных факторов. Есть ОПЫТ, есть РЕЗУЛЬТАТЫ, есть пути ДОСТИЖЕНИЯ стойкой ремиссии. |
КЛИНИКА ЛЕЧЕНИЯ ЛЕЙКОПЛАКИИ — так называют Курортную клинику женского здоровья в Пятигорске довольные пациентки из многих городов России, ближнего и дальнего зарубежья, достигшие состояния стойкой ремиссии лейкоплакии.
ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ вульвы является одним из приоритетных направлений научно-практической деятельности нашей Клиники.
Более 20 лет мы УСПЕШНО ЛЕЧИМ ЛЕЙКОПЛАКИЮ вульвы с достижением СТОЙКОЙ РЕМИССИИ и явным улучшением качества жизни.
В лечении лейкоплакии мы не используем болезненные и травматичные методы и отдаем ПРЕДПОЧТЕНИЕ физиологичным, действенным и ПРОВЕРЕННЫМ временем МЕТОДАМ лечения.
В Курортной клинике женского здоровья ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ начинают с психометрического тестирования.
ПСИХОМЕТРИЧЕСКОЕ ТЕСТИРОВАНИЕ позволяет выявить глубинные психологические причины лейкоплакии.
На основании результатов психометрического тестирования мы проводим ПСИХОЛОГИЧЕСКУЮ КОРРЕКЦИЮ с целью нормализации процессов возбуждения-торможения в коре головного мозга и гормонального фона.
Нормализация психоэмоционального состояния на основании опыта врачей Курортной клиники женского здоровья является патогенетической основой успешного лечения лейкоплакии вульвы.
Исследование иммунного статуса ( ИММУНОГРАММА ) позволяет ВЫЯВИТЬ и индивидуально скорректировать природными лекарственными средствами НАРУШЕНИЯ иммунной системы (иммунитета).
Модуляция ритмов головного мозга восстанавливает физиологический (правильный) альфа-ритм мозговой активности и стойко ЗАКРЕПЛЯЕТ эффект психологической и иммунологической коррекции. О модуляции ритмов головного мозга подробно…
С целью комплексной коррекции психоэмоциональных, иммунных и гормональных нарушений при лечении лейкоплакии вульвы в Курортной клинике женского здоровья применяют фитотерапию и современные физиотерапевтические процедуры.
Лекарственные средства из минерального и растительного сырья по рецептам врачей Курортной клиники женского здоровья оказывают транквилизирующее действие на состояние коры («мыслительного» отдела) головного мозга, НОРМАЛИЗУЮТ обмен веществ на уровне клетки и ткани, «мягко» ОЧИЩАЮТ печень, почки, кишечник, нормализуют иммунные и обменные процессы в организме, СТИМУЛИРУЮТ функцию яичников и СТАБИЛИЗИРУЮТ (нормализуют) гормональный фон, регулярную и своевременную овуляцию, толщину и структуру эндометрия в период овуляции, обладают общим саногенным действием (способствуют самооздоровлению организма), снижают лекарственную нагрузку на организм и значительно повышают ЭФФЕКТИВНОсть лечения.
Использование ректальных суппозиториев в сочетании с физиотерапевтическими процедурами (магнитофорезом, лазерофорезом, cонофорезом, дарсонвалем) позволяет осуществить доставку лекарственных средств до базальных (глубоких) слоёв кожи и слизистой оболочки вульвы.
| Данная современная методика значительно замедляет активность дистрофических процессов в коже и слизистой оболочке вульвы и активно регенерирует (восстанавливает) изменённые ткани. О гомеопатии подробно…. |
Наш опыт курортного лечения показывает, что использование лекарственных средств на основе природного сырья является важным физиологическим (соответствующим физиологии человека) компонентом лечения лейкоплакии.
РЕГЕНЕРИРУЮЩИЕ МИКРОИНЪЕКЦИИ кожного покрова и слизистой оболочки вульвы купируют (прекращают либо значительно уменьшают) неприятные ощущения и зуд в области вульвы, возникающие в ряде случаев как проявления дистрофического процесса в коже и слизистой.
Регенерирующие микроинъекции кроме вышесказанного ВОССТАНАВЛИВАЮТ структуру КОЛЛАГЕНа и клеток глубоких (ростковых) слоев кожи и слизистых оболочек. Таким образом, регенерирующие микроинъекции восстанавливают нарушенную либо утраченную ЭЛАСТИЧНОСТЬ тканей вульвы.
| Технология регенерирующих микроинъекций природными лекарственными средствами при лейкоплакии вульвы является удачной научной разработкой Курортной клиники жеского здоровья. |
Современные физиотерапевтические процедуры (модуляция ритмов головного мозга, элективная регуляция менструального цикла, транскраниальная иммунокоррегирующая магнитотерапия, чрескожная лазерная обработка крови, ВЛОК) корректируют биологические ритмы и психоэмоциональное состояние, нормализуют обмен веществ, т.е. оказывают СИСТЕМНОЕ саногенное ДЕЙСТВИЕ (нормализуют постоянство внутренней среды — «тайную мудрость человеческого организма») и СПОСОБСТВУЮТ закреплению эффектов психологической и иммунологической КОРРЕКЦИИ.
Все физиотерапевтические процедуры в Курортной клинике женского здоровья выполняются безболезненно, психологически комфортно и бережно профессионально подготовленными акушерками.
Противопоказаниями к физиотерапевтическим процедурам являются общие противопоказания к физиотерапии: гипертоническая болезнь III степени, онкологические процессы в организме, тяжелые соматические (терапевтические) заболевания в стадии декомпенсации. Противопоказания к каждой конкретной физиопроцедуре подробно рассмотрены в статье «Физиотерапия».
ПЕРВИЧНЫЙ ПРИЁМ гинеколога, обследование и лечение лейкоплакии возможны в ЛЮБОЙ ДЕНЬ менструального цикла, кроме дней менструации.
При отсутствии менструации в преклимактерическом и климактерическом периодах первичный прием гинеколога, обследование и лечение лейкоплакии вульвы возможны в любой календарный день.
ОГРАНИЧЕНИЙ и особенностей питания и физической нагрузки в период курортного лечения лейкоплакии вульвы нет.
Во время курортного лечения лейкоплакии вульвы наилучшей физической нагрузкой является терренкур (дозированные пешие прогулки с учетом природного ландшафта). О терренкуре подробно…
Клинико-лабораторное обследование включает в себя
- консультации гинеколога-эндокринолога;
- расширенную вульвоскопию (кольпоскопию);
- 3D-УЗИ малого таза;
- микроскопическое исследование мазков из влагалища, цервикального канала и шейки матки на флору и атипичные клетки;
- исследование мазков методом ПЦР на вирус папилломы человека высокого онкогенного риска;
- клинический анализ крови;
- иммунограмму.
ОБСЛЕДОВАНИЕ можно выполнить в Клинике в день первичного приёма или по месту жительства.
РЕЗУЛЬТАТЫ обследования ДЕЙСТВИТЕЛЬНЫ в течение 6 месяцев с момента выполнения.
Лечение лейкоплакии вульвы начинается с ПЕРВОГО ДНЯ обращения (приезда) в Курортную клинику женского здоровья в Пятигорске.
ДЛИТЕЛЬНОСТЬ интенсивного курса ЛЕЧЕНИЯ лейкоплакии вульвы составляет 12-14 дней.
| СТОИМОСТЬ 14-дневного курса лечения лейкоплакии вульвы составляет 54240 рублей. СТОИМОСТЬ ЛЕЧЕНИЯ лейкоплакии вульвы корректируется (в сторону снижения) с учетом индивидуальных особенностей выраженности процесса. |
*Стоимость лечения лейкоплакии вульвы актуальна с момента последнего обновления прейскуранта (ноябрь 2022г).
При ОБШИРНОЙ ЛЕЙКОПЛАКИИ вульвы, наблюдение и коррекция состояния иммунной системы осуществляются с периодичностью 1 раз в 3 месяца.
ПО ОКОНЧАНИИ курса лечения лейкоплакии вульвы на основании динамики (изменения) состояния на фоне интенсивного лечения мы назначаем индивидуальную поддерживающую терапию в течение 6 месяцев.
Поддерживающая терапия природными лекарственными средствами позволяет ЗАКРЕПИТЬ достигнутые положительные РЕЗУЛЬТАТЫ интенсивного лечения лейкоплакии.
Курортная клиника женского здоровья работает по платным услугам и в системе добровольного медицинского страхования.
Каждый врач Клиники имеет длительный опыт работы, несколько специализаций и способен всесторонне оценить ситуацию.