Причины
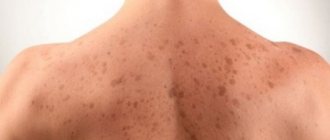
Поражение кожных покровов розовым лишаем случается с одинаковой частотой у мужчин и женщин. Следовательно, данные изменения кожи не имеют гормональной природы. Наибольшая частота заболеваемости отмечается в осенне-зимний период, когда кожа человека скрыта под теплой одеждой.
Появлению бляшек способствуют следующие заболевания и патологические состояния:
- ослабление иммунитета при хронических заболеваниях;
- заболевания обмена веществ;
- глистная инвазия;
- состояние хронического стресса;
- наличие аллергических заболеваний.
При розовом лишае поражается поверхностный слой кожи – эпидермис, истончается средний слой – собственно дерма. В результате кожный покров в зоне поражения истончается, кровеносные сосуды просвечивают, придавая розовый оттенок. Затем по краям бляшки образуются валики, ограничивающие очаг патологических изменений. Эпителий слущивается и заменяется новыми клетками. На месте лишая некоторое время остается бледное пятно, которое скорее приобретает обычный телесный цвет.
К какому врачу обращаться?
При классическом опоясывающем герпесе с кожными высыпаниями требуется консультация дерматолога ID-Clinic. Врач проведет первичную диагностику, при необходимости даст направление к неврологу, инфекционисту. Для постановки диагноза пациенту нужно будет пройти расширенное обследование.
С учетом полученных результатов врач подбирает индивидуальную схему лечения с использованием противогерпетических препаратов, обезболивающих и других медикаментов. При своевременном начале терапии прогноз благоприятный.
Симптомы
Появление на коже розовых пятен происходит в строгой последовательности. Только при лишае Жибера вначале появляется материнская бляшка – пятно овоидной формы размерами с перепелиное яйцо, розового цвета, с четкими краями. В течение двух-трех дней по краям материнской бляшки образуется ободок более темного цвета, кожа на поверхности пятна становится вялой, похожей на папиросную бумагу. Затем клетки эпителия начинают слущиваться и отторгаться.
Через несколько дней, в местах, далеких от «материнской бляшки», появляются новые пятнышки, которые также имеют четкие очертания, но меньшие размеры. Количество свежих бляшек иногда не поддается подсчету. Но очаги розового лишая никогда не сливаются, сохраняя четкие границы. Кожа в местах дочерних высыпаний подвергается тем же самым изменениям, что и в материнской бляшке.
Заболевание не сопровождается никакими ощущениями. Нет зуда, боли, отека. Общие изменения организма ограничиваются эмоциональной реакцией на появление большого количества пятен. При отсутствии медицинской помощи бляшки самостоятельно разрешаются без опасных последствий и осложнений.
Заболевание склонно к рецидивам в тех случаях, когда фоновое состояние организма не изменяется или хроническое заболевание (например, бронхиальная астма) не поддается полному излечению.
Атипичные формы болезни
В ряде случаев течение опоясывающего герпеса отличается от классической схемы, что затрудняет своевременную диагностику. Выделяют несколько форм Herpes zoster:
1. Абортивная. Имеет минимальные клинические проявления: недомогание, слабость, покраснение и отечность кожи без высыпаний. Длительность болезни не превышает нескольких дней.
2. Буллезная. Кожные симптомы представлены вялыми пузырями размером с горошину и более, которые заполнены прозрачной жидкостью. Такой вид опоясывающего герпеса сопровождается выраженной интоксикацией.
3. Геморрагическая. Развивается у пациентов с угнетенной иммунной системой. В этом случае поражение затрагивает глубокие слои кожи: пузырьки заполняются кровянистым содержимым, возникают темно-коричневые корки.
4. Гангренозная. Еще один вариант Herpes zoster, характерный для пожилых и ослабленных пациентов. Кожные воспаления долго не заживают, превращаются в язвы, которые оставляют после себя грубые рубцы.
5. Генерализованная. Характеризуется распространением герпетической сыпи по большой площади кожи за пределы зоны иннервации одного нерва. Такая форма наблюдается у иммунокомпрометированных пациентов.
Лечение
Лечение розового лишая проводится по общим правилам терапии кожных заболеваний. Поскольку изменения на коже не имеют ярко выраженной воспалительной реакции, достаточно применения местных препаратов. Вначале применяются средства, обладающие кератолитической активностью, а затем препараты с кератопластической активностью. Первые разрыхляют клетки эпидермиса, ускоряя их отторжение. Вторые усиливают процессы регенерации клеток кожи.
Замена фармакологических средств производится в то время, когда пострадавшие клетки слущиваются и начинает образовываться новый слой поверхности кожи. Врач-дерматолог наблюдает за лечением и вовремя принимает правильное решение.
Отказ от каких-либо медицинских мероприятий затягивает течение заболевания до 3-6 месяцев, тогда как курс лечения обычно составляет не более 10-14 дней.
Опоясывающий лишай
Опоясывающий лишай (herpes zoster) — распространенное заболевание человека, которое характеризуется общими инфекционными симптомами, кожными проявлениями и неврологическими нарушениями центральной и периферической нервной системы.
Заболевание вызывается вирусом Varicella zoster, который является одновременно возбудителем ветряной оспы. Вирус содержит ДНК, являясь нейродермотропным, поражает кожу, клетки центральной и периферической нервной системы. Вирус нестоек во внешней среде: быстро гибнет при нагревании, под воздействием ультрафиолетовых лучей и дезинфицирующих средств. Долго сохраняется при низких температурах.
Первично или после перенесенной ветряной оспы вирус через кожу и слизистые, далее лимфогенным и гематогенным путем проникает в межпозвоночные узлы и задние корешки спинного мозга, где долгое время может персистировать в латентном состоянии. При снижении иммунологической реактивности под влиянием различных факторов, таких как обострение хронических заболеваний, прием иммунодепрессантов, интоксикации, латентная инфекция, может активизироваться. Наиболее тяжело опоясывающий герпес протекает у больных онкологическими заболеваниями, ВИЧ-инфицированных, а также у лиц, получавших кортикостероиды или рентгенотерапию. Активация вируса сопровождается развитием ганглионеврита с поражением межпозвоночных ганглиев или ганглиев черепных нервов, а также задних корешков (Е. С. Белозеров, Ю. И. Буланьков, 2005). В тяжелых случаях в процесс могут вовлекаться передние и задние рога, белое вещество спинного мозга, головной мозг. Вирус также может поражать вегетативные ганглии, вызывая нарушения функции внутренних органов.
Патоморфологические изменения в головном мозге при поражениях ЦНС могут быть разнообразными. В легких случаях изменения происходят только в спинном мозге и корешковых ганглиях, в головном мозге регистрируются явления отека. В тяжелых случаях отмечают выраженную инфильтрацию подпаутинного пространства, явления отека мозга, геморрагии в белом веществе, базальных ганглиях и стволе мозга.
Инкубационный период при опоясывающем герпесе может составлять несколько лет от момента заражения. В клиническом течении основным является: продромальный период, период клинических проявлений и период остаточных явлений. Начинается все с повышения температуры, ощущения покалывания, жжения, зуда в месте высыпаний, головной боли. По ходу нервных стволов туловища, конечностей или головы появляются ограниченные розовые пятна до пяти сантиметров в диаметре. На вторые сутки появляются пузырьки размером 2–3 мм в диаметре, наполненные прозрачным содержимым. Количество очагов поражения может колебаться от одного до нескольких, тесно прилегающих друг к другу, образуя сплошную линию. С течением времени содержимое пузырьков мутнеет. Примерно на 8–10 день пузырьки подсыхают, образуются корочки, которые на 3–4 неделе отпадают. У многих больных неврологические проявления могут продолжаться несколько месяцев (до года).
Для типичных клинических проявлений опоясывающего герпеса характерна определенная последовательность кожных высыпаний. Высыпания носят сегментарный, односторонний характер и не переходят на другую сторону тела, в отличие от ветряной оспы.
Поражения нервной системы при опоясывающем герпесе занимают первое место среди осложнений этого заболевания. В структуре неврологических нарушений ведущее место занимают поражения периферической нервной системы [10]. Наиболее часто встречаются такие нарушения, как невралгии, невропатии черепных и периферических нервов, серозные менингиты и др. Наиболее частым проявлением является болевой синдром в зоне кожных высыпаний. Боли носят приступообразный характер, усиливающийся в ночное время. В дальнейшем боли могут усиливаться и беспокоить в течение нескольких месяцев и даже лет. Опоясывающий герпес может протекать также только с симптоматикой радикулярных болей, которым не предшествовал период высыпаний.
Чаще всего высыпания располагаются на коже туловища и конечностей. Локализация болей и появление специфической сыпи соответствуют пораженным нервам, чаще межреберным и носят опоясывающий характер. Интенсивность болей усиливается при малейшем прикосновении к коже, при движении, температурных перепадах. После того как пузырьки отпадают, эрозии эпителизируются, на коже может оставаться временная пигментация красного или красно-коричневого цвета. У некоторых больных может отсутствовать болевой синдром. А иногда опоясывающий герпес может проявляться только неврологической симптоматикой без отсутствия кожных проявлений.
Очень часто локализация болезни — кожа лица и головы, особенно ветви тройничного нерва. Проявления заболевания начинаются остро, с общих симптомов интоксикации и повышения температуры. У части больных может наблюдаться паралич лицевого нерва и невралгия тройничного нерва с продолжительностью до нескольких недель.
Могут быть проявления двигательных функций, которые происходят не только при локализации опоясывающего герпеса на участках кожи иннервируемыми черепными нервами, но и при вовлечении шейного, грудного и поясничного отделов спинного мозга, корешков и ганглиев. Почти у 5% больных при высыпаниях различной локализации наблюдаются парезы верхних и, чаще, нижних конечностей, которые свидетельствуют о явления очагового миелита.
Для понимания патогенеза herpes zoster важны данные патологоанатомических исследований, указывающие на связь участков высыпания с поражением соответствующих ганглиев. Хед и Кемпбелл (1900) на основании патогистологических исследований пришли к заключению, что как неврологические явления при herpes zoster, так и характеризующие их зоны кожных высыпаний возникают в результате развития патологического процесса в cпинальных узлах и их гомологах (гассеров узел и др.). Но уже Вольвиль (1924), изучив нервную систему больных, погибших от генерализованной формы опоясывающего лишая, пришел к выводу, что поражение межпозвоночных ганглиев при опоясывающем лишае не является обязательным. В воспалительный процесс часто вовлекается спинной мозг, причем поражаются не только задние рога, но и передние. Вольвилем и Шубаком (1924) описаны случаи, когда герпетические высыпания были первыми проявлениями полиневротического процесса, протекающего по типу паралича Ландри. Вольвиль считает, что воспалительный процесс поразил вначале чувствительные нейроны, а потом распространился на спинальные сегменты и периферические нервы. В случае, описанном Шубаком, при патологоанатомическом исследовании были обнаружены гнезда воспалительной инфильтрации в седалищных нервах, шейных симпатических узлах и соответствующих спинальных ганглиях, задних рогах спинного мозга.
Таким образом, в процесс вовлекаются не только спинальные и церебральные ганглии, которые поражаются чаще всего, но и вещество спинного (передние и особенно задние рога, белое вещество) и головного (продолговатый, варолиев мост, гипоталамическая область) мозга, а также оболочки мозга.
Патоморфологические и вирусологические исследования свидетельствуют о том, что вирус опоясывающего лишая широко диссеминирует по организму. Во время болезни его удается выделить из содержимого пузырьков, слюны, слезной жидкости и т. п. Это дает основание считать, что герпетические высыпания могут быть обусловлены не только оседанием вируса в чувствительных ганглиях и поражением находящихся в них парасимпатических эффекторных клеток, но и непосредственным внедрением его в кожу. Проникая в нервную систему, он локализуется не только в пределах периферического чувствительного нейрона (спинальные ганглии и др.), но и распространяется и на другие отделы ЦНС. При внедрении его в двигательные клетки и корешки возникает картина амиотрофического радикулоплексита; в серое вещество спинного мозга — миелитического синдрома; в ликворную систему — менингорадикулоневрита или серозного менингита и т. д.
Клиническая картина herpes zoster складывается из кожных проявлений и неврологических расстройств. Наряду с этим у большинства больных наблюдаются общеинфекционные симптомы: повышение температуры, увеличение гормональных лимфатических узлов, изменение (в виде лимфоцитоза и моноцитоза) и ликвора. Обычно на коже обнаруживаются эритематозные пятна круглой или неправильной формы, приподнятые, отечные, при проведении пальцем по которым ощущается некоторая шагреневидность кожи (мельчайшие папулы). Далее на этих участках последовательно возникают группы пузырьков, чаще различной величины. Пузырьки могут сливаться друг с другом, однако чаще всего они располагаются изолировано, хотя и близко один к другому — везикулярная форма herpes zoster. Иногда они имеют вид маленького пузыря, окруженного по периферии красным ободком. Так как высыпание происходит одновременно, элементы сыпи находятся на одном и том же этапе своего развития. Однако сыпь может появляться в течение 1–2 недель в виде отдельных групп. В последнем случае при осмотре больного можно обнаружить высыпания на различных стадиях эволюции. В типичных случаях пузырьки первое время бывают с прозрачным содержимым, скоро переходящим в мутное, а затем засыхают в виде корочки. Отклонение от описанного типа составляет более легкая абортивная форма herpes zoster. При этой форме в очагах гиперемии развиваются также папулы, которые, однако, не трансформируются в пузырьки, чем эта форма и отличается от везикулезной. Другой разновидностью является геморрагическая форма herpes zoster. Пузырьки имеют кровянистое содержимое, процесс глубоко распространяется в дерму, корочки становятся темно-коричневого цвета. В тяжелых случаях дно пузырьков некротизируется — гангренозная форма herpes zoster, после которой остаются рубцовые изменения. Интенсивность высыпаний при этом заболевании очень изменчива: от сливных форм, почти не оставляющих здоровой кожи на стороне поражения, до отдельных пузырьков, хотя в последнем случае боли могут быть резко выражены. Такие случаи дали повод к предположению, что может существовать и herpes zoster без кожного высыпания.
Кожные проявления соответствуют уровню поражения определенных вегетативных образований. По локализации выделяются поражения следующих ганглиев: гассерова, коленчатого, шейных, грудных, пояснично-крестцовых. Одним из ведущих симптомов заболевания являются неврологические расстройства, как правило, в виде болевого синдрома. Чаще всего он возникает за 1–2 дня до появления высыпаний. Боли, как правило, носят интенсивный жгучий характер, зона их распространения соответствует корешкам пораженного ганглия. Следует отметить, что болевой синдром усиливается в ночной период времени и под влиянием самых различных раздражителей (холодовых, тактильных, кинестетических, барометрических) и нередко сопровождается вегетососудистой дистонией по гипертоническому типу. Кроме того, у пациентов отмечаются объективные расстройства чувствительности: гиперестезии — больной с трудом переносит прикосновение белья, гипостезии и анестезии, причем одновременно с тактильной анестезией может существовать гипералгезия. Объективные расстройства чувствительности изменчивы по форме и интенсивности, они обычно ограничиваются временными расстройствами чувствительности в области высыпания или рубцов. Анестезии касаются всех видов чувствительности, но в некоторых случаях наблюдается диссоциированный тип расстройств; иногда в пределах одного вида чувствительности, например горячего и холодного. Изредка гиперестезии принимают характер раздражения в виде каузалгий. Не во всех случаях интенсивность болевого синдрома соответствует тяжести кожных проявлений. У некоторых больных, несмотря на тяжелую гангренозную форму заболевания, боли бывают незначительными и кратковременными. В противоположность этому, у ряда больных наблюдается длительный интенсивный болевой синдром при минимальных кожных проявлениях.
У части пациентов в острой фазе имеется диффузная цефалгия, усиливающаяся при изменении положения головы, что возможно связано с оболочечной реакцией на herpes zoster инфекцию. По мнению ряда авторов [11, 12], герпетические ганглиониты гассерова узла встречаются чаще, чем ганглиониты межпозвоночных узлов. У большинства больных с данной локализацией процесса наблюдается повышение температуры и отек лица на пораженной стороне, а также болезненность в точках выхода тройничного нерва.
Часто поражается роговица в форме кератита различного характера. Кроме того, поражаются другие части глазного яблока — эписклерит, иридоциклит, зостер радужки. Сетчатка очень редко вовлекается (кровоизлияния, эмболии), чаще изменения касаются зрительного нерва — неврит зрительного нерва с исходом в атрофию, возможно, вследствие перехода менингеального процесса на зрительный нерв. При офтальмогерпесе (ирите) может развиться глаукома; обычно же при зостере наблюдается гипотензия глазного яблока, которая обуславливается, по-видимому, поражением цилиарных нервов. Осложнения при зостере со стороны двигательных нервов встречаются довольно часто и располагаются в следующем порядке: III, IV, VI нервы. Из ветвей глазодвигательного нерва поражаются как наружные, так и внутренние веточки. Часто наблюдается птоз. Кожные высыпания при офтальмическом зостере часто протекают более тяжело, чем на других частях тела, возможно в зависимости от строения кожи в области глаза. Довольно часто наблюдается некроз пузырьков, тяжелые невралгии, сопровождающиеся слезотечением. Пузырьки высыпают не только на коже, но и на слизистых оболочках глаза. В результате процесса в роговице при офтальмическом зостере может развиться атрофия зрительного нерва и полная слепота. Кроме того, у некоторых больных отмечается выпадение бровей, ресниц на стороне поражения. Верхнечелюстные веточки тройничного нерва поражаются как в области кожи, так и в области слизистых (половина твердого и мягкого неба, небная занавеска, верхняя десна, внутренняя поверхность слизистой щеки, при этом слизистая носа может оставаться незатронутой). Веточки, снабжающие слизистые оболочки, могут быть поражены сильнее веточек кожных, и наоборот. Поражения нервов верхних и нижних челюстей не всегда остаются строго локализованными, так как боли иногда иррадиируют в область офтальмических и других ветвей.
При herpes zoster обычно поражается вегетативная нервная система. Однако клинические наблюдения показали, что в патологический процесс может вовлекаться и анимальная нервная система. Свидетельством этого является то, что у некоторых больных одновременно с поражением гассерова узла имелся периферический парез лицевого нерва на стороне герпетических высыпаний. При офтальмическом зостере парализуются как наружные, так и внутренние мышцы глаза. Параличи IV пары бывают редко. Глазодвигательные параличи чаще парциальные, нежели полные; чаще других мышц поражается m. levator palpebrae. Наблюдаются случаи офтальмического зостера с изолированным изменением формы и величины зрачка; односторонний симптом Арджила–Робертсона (Гильен). Эти параличи иногда частично или полностью самопроизвольно проходят без особого лечения.
Одновременное поражение лицевого, слухового и тройничного нерва впервые описал Франкль-Хохварт в 1895 г. Хант (1907) подробно описал четыре клинические формы этого заболевания, которое в дальнейшем стало называться синдромом Ханта, или herpes zoster oticus. На поражение коленчатого узла при этой форме herpes zoster впервые указал Нордал (1969). Обычно на ушной раковине или вокруг нее, а иногда в слуховом проходе и даже на барабанной перепонке появляются герпетические высыпания. Отмечается резкая болезненность в окружности ушной раковины. Нарушение функций лицевого, кохлеарного, вестибулярного нервов возникает в первые дни высыпаний или предшествует им. Боли в таких случаях локализуются в глубине слухового прохода и ушной раковине с иррадиацией в область сосцевидного отростка, аурикулярную и темпоропариетальную области.
Объективные расстройства чувствительности обнаруживаются сзади уха, в складке между ушной раковиной и сосцевидным отростком. Эта кожная область снабжается ушной веточкой Х пары, которая иннервирует задние стенки слухового прохода. Наконец, в случаях очень распространенного ушного зостера, последний захватывает не только наружный слуховой проход, ушную раковину, сосцевидный отросток, но и барабанную перепонку, которая иногда исключительно тяжело страдает. В таких случаях поражается область, иннервируемая V, VII и Х парами, причем поражение этих нервов сопровождается поражением ганглиев, соответственных черепных нервов или же анастомозов, связывающих конечные разветвления всех вышеперечисленных нервов.
Нередко одновременно с параличом VII пары наблюдается паралич мягкого неба, анестезия и парестезия в языке, часто расстройство вкуса в передних двух третях языка вследствие поражения. Поражение VIII пары обычно начинается шумом в ушах, который держится иногда долгое время после исчезновения других явлений. Гиперакузия при поражении VIII пары вызывается парезом n. stapeblii, хотя этот симптом может возникнуть также при изолированном и предшествовавшем поражении слухового нерва и представляет в таких случаях симптом раздражения. Гипоакузия может возникать независимо от поражения слухового нерва на почве местных поражений среднего уха, высыпания пузырьков на барабанной перепонке, закладывания наружного слухового прохода, вследствие припухания слизистой оболочки на почве высыпания зостера.
Вестибуляторные явления в противоположность кохлеарным обычно развиваются чрезвычайно медленно и выражаются различно: от легких субъективных симптомов головокружения до значительных расстройств статики.
Невралгия при ушном зостере в противоположность офтальмическому встречается редко. Отдаленные результаты не всегда благоприятны, так как может возникнуть стойкий парез лицевого нерва и глухота.
Вольвиль подчеркивает, что комбинация паралича VII и VIII пары, хотя и встречается особенно часто при зостере, тем не менее та же комбинация бывает при поражении гассерова узла, II, III, шейных ганглиев, и, наконец, все указанные выше участки могут поражаться одновременно.
Высыпания зостера описаны также в области иннервации IX пары; задней части мягкого неба, дужки, заднебоковых частях языка, части задней стенки глотки; эта же область иннервируется кроме IX также ветками Х пары: корень языка, гортани, надгортанника, базальная и задняя части стенки глотки. Хотя зостер преимущественно и даже элективно поражает чувствительные системы, тем не менее при нем иногда наблюдаются расстройства движений, особенно при локализации высыпаний в области головы, шеи, конечностей. Параличи при зостере носят корешковый характер, причем поражение задних корешков в этих случаях сопровождается явлениями со стороны соответствующих передних корешков.
Поражение шейных симпатических узлов часто сопровождается высыпаниями на коже шеи и волосистой части головы. Боли при этом наблюдаются не только в местах высыпаний, но и в области паравертебральных точек. Иногда могут возникнуть приступы, имитирующие лицевую симпаталгию.
При ганглионитах нижнешейной и верхнегрудной локализации наряду с обычными симптомами данного заболевания может наблюдаться синдром Стейнброкера. Доминирующими в картине указанного синдрома являются боли симпатического характера в виде жжения или давления, возникающие первоначально в кисти, а затем и во всей руке. Вскоре появляется и быстро нарастает отечность кисти, распространяющаяся на всю руку. Присоединяются трофические расстройства в виде цианоза и истончения кожных покровов, гипергидроза, ломкости ногтей. Движения пальцев кисти ограничены, болезненны. Часто боли и другие вегетативные расстройства держатся и после исчезновения высыпаний. Ганглиониты грудной локализации нередко симулируют клиническую картину инфаркта миокарда, что приводит к ошибкам в диагностике.
При герпетическом поражении ганглиев пояснично-крестцовой области чаще всего высыпания локализуются на коже поясницы, ягодиц и нижних конечностей; наряду с болями в местах высыпаний могут возникать болевые синдромы, симулирующие панкреатит, холецистит, почечную колику, аппендицит. Герпетические поражения пояснично-крестцовых ганглиев иногда сопровождаются вовлечением в процесс анимальной нервной системы, дающей картину ганглиорадикулитов (корешковый синдром Пори, Мацкевича, Вассермана).
Иногда наряду с высыпаниями по ходу нервного ствола появляются везикулярные высыпания по всему кожному покрову — генерализованная форма herpes zoster. Обычно заболевание не повторяется. Однако из литературы известно, что встречаются рецидивирующие формы заболевания на фоне соматической отягощенности: ВИЧ-инфекция, онкозаболевания, сахарный диабет, лимфогранулематоз и т. д.
Лечение. При лечении herpes zoster различной локализации и степени тяжести необходимо раннее назначение противовирусных препаратов. Известно, что в состав вируса входят белки, образующие его оболочку и несущие ферментативные функции, а также нуклеиновая кислота — носитель его генетических свойств. Проникая в клетки, вирусы освобождаются от белковой защитной оболочки. Показано, что в этот момент можно тормозить их размножение с помощью нуклеаз. Эти ферменты гидролизуют нуклеиновые кислоты вирусов, при этом не повреждают нуклеиновые кислоты самой клетки. Было установлено, что панкреатическая дезоксирибонуклеаза резко тормозит синтез ДНК-содержащих вирусов, таких как вирус герпеса, осповакцины, аденовирусы. Учитывая вышеизложенное, больным опоясывающим лишаем рекомендуется назначать дезоксирибонуклеазу внутримышечно 1–2 раза в сутки по 30–50 мг в течение 7 дней. Кроме того, у больных с высыпаниями на слизистой полости рта, конъюнктивы и роговицы препарат применяется местно в виде водного раствора. Назначение дезоксирибонуклеазы способствует быстрому регрессу кожных высыпаний и уменьшению болевого синдрома.
Хорошее действие при лечении опоясывающего герпеса оказывает препарат Изопринозин. Это иммуностимулирующее средство, обладающее противовирусным действием. Изопринозин блокирует размножение вирусных частиц путем повреждения его генетического аппарата, стимулирует активность макрофагов, пролиферацию лимфоцитов и образование цитокинов. Второй компонент повышает доступность Изопринозина для лимфоцитов. Уменьшает клинические проявления вирусных заболеваний, ускоряет реконвалесценцию, повышает резистентность организма.
Показания: вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой (заболевания, вызванные вирусами herpes simplex типов 1 и 2, Varicella zoster, включая ветряную оспу, вирусами кори, паротита, цитомегаловируса (ЦМВ), вирусом Эпштейна–Барр); вирусный бронхит; острые и хронические вирусные гепатиты В и С; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит. Хронические инфекционные заболевания мочевыделительной и дыхательной систем; профилактика инфекций при стрессовых ситуациях; период реконвалесценции у послеоперационных больных и лиц, перенесших тяжелые заболевания; иммунодефицитные состояния. Изопринозин принимают внутрь, взрослым — 50 мг/кг/сут в 3–4 приема; для детей — 50–100 мг/кг/сут в 3–4 приема. Продолжительность лечения — 5–10 дней, в тяжелых случаях — до 15 дней. При заболеваниях, вызванных вирусами herpes simplex типов 1 и 2, лечение продолжают до исчезновения симптомов заболевания и еще два дня. При подостром склерозирующем панэнцефалите для взрослых и детей — 50–100 мг/кг/сутки в 6 приемов. При остром вирусном энцефалите для взрослых и детей — 100 мг/кг/сутки в 4–6 приемов в течение 7–10 дней. Затем следует перерыв в течение 8 дней, далее повторный курс в течение 7–10 дней. При необходимости дозы и длительность непрерывного курса могут быть увеличены при обязательном соблюдении перерыва в приеме препарата в течение 8 дней. Длительное лечение проводится под врачебным контролем. При остроконечной кондиломе в комплексной терапии с CO2-лазером — 50 мг/кг/сутки в 3 приема в течение 5 дней, далее с 3-кратным повторением указанного курса с интервалами в один месяц.
В последние годы для лечения опоясывающего лишая применяются противовирусные химиопрепараты из группы синтетических ациклических нуклеозидов. Наиболее хорошо изученным в настоящее время является ацикловир. Механизм действия ацикловира основан на взаимодействии синтетических нуклеозидов с репликационными ферментами герпес-вирусов. Тимидинкиназа герпес вируса в тысячи раз быстрее, чем клеточная, связывается с ацикловиром, поэтому препарат накапливается практически только в инфицированных клетках. Этим объясняется полное отсутствие у ацикловира цитотоксических, тератогенных и мутагенных свойств. Синтетический нуклеозид выстраивается в цепь строящихся ДНК для «дочерних» вирусных частиц, и этот процесс обрывается таким образом: прекращается репродукция вируса. Суточная доза ацикловира при опоясывающем лишае составляет 4 г, которые следует разделить на 5 разовых доз по 800 мг. Курс лечения составляет 7–10 дней. Наилучший терапевтический эффект достигается при раннем назначении препарата; сокращаются сроки высыпаний, происходит быстрое образование корок, уменьшается интоксикация и болевой синдром. Ацикловир второго поколения — валацикловир, сохранив все положительные стороны ацикловира, за счет увеличенной биодоступности позволяет уменьшить дозу до 3 г в сутки, а число приемов — до трех раз. Курс лечения составляет 7–10 дней. Фамцикловир применяют с 1994 г. Механизм действия такой же, как у ацикловира. Высокое сродство тимидинкиназы вируса к фамцикловиру (в 100 раз выше сродства к ацикловиру) обусловливает большую эффективность препарата при лечении опоясывающего лишая. Препарат назначают по 250 мг 3 раза в день в течение 7 дней.
Наряду с противовирусными препаратами для уменьшения болевого синдрома используют ганглиоблокаторы, такие как Ганглерон. Ганглерон применяют внутримышечно в виде 1,5% раствора по 1 мл 1 раз в сутки в течение 10–12 дней или 0,04 г в капсулах 2 раза в сутки в течение 10–15 дней в зависимости от степени выраженности болевого синдрома. Кроме того, неплохие результаты дает применение карбамазепина, особенно при поражении гассерова узла, препарат назначают с 0,1 г 2 раза в день, увеличивая дозу на 0,1 г в сутки, при необходимости до 0,6 г суточной дозы (в 3–4 приема). После уменьшения или исчезновения болей дозу постепенно понижают. Обычно эффект наступает через 3–5 дней после начала лечения.
При резко выраженном болевом синдроме назначают анальгетики и, в виде инъекций, рефлексотерапию. При рефлексотерапии обычно используют как точки общего действия, так и точки соответственно пораженному ганглию. Курс составляет 10–12 сеансов. Рекомендуют также назначение поливитаминов, в частности витаминов группы В. Местно можно использовать орошения интерфероном или мази с интерфероном, анилиновые красители, аэрозоль Эридин, мази Флореналь, Хелепин, Алпизарин. При гангренозных формах опоясывающего лишая применяют пасты и мази, содержащие антибиотик, а также Солкосерил.
Хорошие результаты дает орошение спреем Эпиген 4–5 раз в сутки в течение 7–10 дней с первых дней заболевания. При сочетании с терапией ацикловиром внутрь отмечается уменьшение болевого синдрома.
После разрешения кожных высыпаний лечение проводят невропатологи до исчезновения неврологической симптоматики.
Таким образом, лечение опоясывающего лишая должно быть комплексным и включать как этиологические, так и патогенетические средства.
Литература
- Баткаев Э. А., Кицак В. Я., Корсунская И. М., Липова Е. В. Вирусные заболевания кожи и слизистых. Учеб. пособие, РМАПО. М.: Пульс, 2001.
- Бутов Ю. С. Кожные болезни и инфекции, передающиеся половым путем.
- Картамышев А. И. Кожные и венерические болезни. Медгиз, 1954.
- Кожные и венерические болезни: Справочник. Под ред. О. Л. Иванова. М.: Медицина, 1997.
- Пальцев М. А., Потекаев Н. Н., Казанцева И. А. и соавт. Клинико-морфологическая диагностика заболеваний кожи (атлас). М.: Мед., 2004.
- Поспелов А. И. Краткий учебник кожных болезней. М., 1907.
- Скрипкин Ю. К., Кубанова А. А., Прохоренков В. И. и соавт. Дерматологическая синдромология. М. — Красноярск, 1998.
- Суколин Г. И. Клиническая дерматология. С.-Пб, 1997.
- Лезвинская Е. М., Пивень А. Л. Лабораторная диагностика: болезни кожи и инфекции, передающиеся половым путем. М.: Практическая медицина, 2005
- Ющук Н. Д., Степанченко А. В., Деконенко Е. П. 2005.
- Каламкарян А. А., Кочетков В. Д. 1973.
- Цукер М. Б. 1976.
И. М. Шаков, кандидат медицинских наук
ГОУ ДПО РМАПО, Москва
Контактная информация об авторе для переписки
Грибковые поражения
Стригущий лишай — заразный. При грибковом поражении важно знать, как понять, что проходит лишай у человека, чтобы исключить передачу инфекции. Новый лишай отличается увеличением размера пятен, наличие ярко розового валика кожи по контуру, в центре кожа покрыта маленькими пузырьками, которые лопаются и становятся шелушащимися чешуйками. Стригущий лишай поражает волосы, приводя к их обламыванию у 2-4 мм около корня. В результате чего появляются проплешины.
Первыми знаками заживающего лишая являются изменения, связанные с уменьшением очагов воспаления:
- Пятна перестают расти в диаметре.
- Кожа постепенно подсыхает.
- Под отпадающими чешуйками появляется светлая новая кожа.
- Окружающий очаг валик становится менее ярким и тоже отслаивается.
Важно понять, что лишай прошел и перестал быть заразным для людей. Потому дерматолог проводит три повторных анализа. Даже при восстановлении структуры кожи прием препаратов против грибковой инфекции продолжается еще 2-3 недели для профилактики рецидива, после чего снова повторяется осмотр. С пораженных участков берется соскоб трижды — каждые 2-3 недели, чтобы исключить появление живых грибков. Об эффективности терапии говорит тройной отрицательный результата анализов. Даже при выявлении одного микроорганизма, необходимо снова продолжить курс препаратов.
Помогает также самостоятельный осмотр пораженных мест. На ощупь кожа должна быть гладкой, не отличаться от здоровых тканей, не иметь шершавости и бугорков.
Другие диагностические методы
Отрубевидный лишай провоцируется грибками, но отличается от других видов болезни визуально. Кожа в пораженных областях отличается неровной и рыхлой текстурой. Форма очагов — разнообразна. Это могут быть круглые пятна или участки неправильной формы, которые сливаются в один большой очаг.
Диагностику на раннем этапе проводят с помощью йода, используя пробу Бальцера — она заключается в том, что при нанесении йодного раствора пятна становятся более темными и различимыми.
Роговый слой кожи разрыхляется из-за активности грибка, больше впитывается красящего раствора. Места, где лишай присутствуют — становятся коричневыми, а нетронутые — остаются светлыми.
Тест с йодом позволяет легко отследить динамику лечения. Если темных пятен после нанесения раствора становится меньше, то фиксируется выздоровление. Фактически болезнь сохраняется, пока пораженные участки разрастаются.
Дерматологи применяют анализ культур, полученных при соскобе. Под микроскопом в собранном образце определяются нити грибка и живые клетки, что указывает на необходимость лечения.
Другим методом диагностики является осмотр под лучами лампы Вуда или УФ-кварцевой лампы. Пораженные грибком очаги отличаются коричневым, зеленым или желто-красными оттенками.
Заживление вирусных поражений
Вирус Герпеса, ответственный за опоясывающий лишай, проявляется активность в виде симптомов простудных заболеваний. Сначала больной испытывает озноб, недомогание на фоне повышения температуры, жжение и покалывание в области межреберных промежутков, где обычно локализуются высыпания. Красные воспаленные пятна через три дня преобразуются в пузырьки, которые вскрываются по мере созревания и подсыхают. На месте сошедшей корки остается пятна с измененной пигментацией, именно так отмечается заживление опоясывающего лишая. Однако должно пройти время для полного избавления от болевого синдрома.
Болезни кожи часто вызывают у человека чувство дискомфорта, зуд, жжение, от которых необходимо избавиться, поэтому следует знать, что такое розовый лишай у человека – симптомы и методы лечения. Заболевания такого типа очень похожи между собой, поэтому для определения вида нужно обратиться к специалисту дерматологу. Такие болезни не являются опасными для жизни человека, но оставлять их без лечения нельзя. Используют медикаментозные препараты, средства народной медицины.
Розовый лишай у детей
Малыши болеют этой патологией гораздо реже взрослых, чаще затрагивает болезнь в возрасте 4-12 лет. Розовый лишай Жибера в большинстве случае встречается у девочек, перед появлением сыпи наблюдаются признаки простудного заболевания. При дальнейшем развитии симптомы не отличаются от взрослых. Розовый лишай у детей развивается при пониженных защитных силах организма, но выздоровление происходит без специфического лечения. Для терапии лишая дерматолог может посоветовать:
- применение антигистаминных средств (Лоратадин, Супрастин, Фенистил), если присутствует ярко выраженный зуд;
- ограничение на период лечения водных процедур, что бы предотвратить распространение пятен;
- прием витаминных комплексов;
- ограничение пребывания на солнце;
- ношение одежды, белья только из натуральных тканей;
- исключение из рациона питания цитрусовых, шоколада, меда, орехов, яиц.
Отчего появляется розовый лишай у человека
Основные причины появления заболевания не выяснены до конца. Считается, что вирусная инфекция становится главным возбудителем, похожа она герпес 6, 7 типа. Это объясняет, почему проявляется болезнь осенью, весной (резко снижается иммунная защита). В пользу этой теории говорит и тот факт, что вместе с высыпаниями появляются симптомы гриппа. Еще один вариант, отчего появляется розовый лишай у человека – аллергическая реакция, часто на фоне приема медикаментозных средств. Врачи допускают следующие возможности заражения:
- контактный – через вещи общего пользования;
- воздушно-капельный;
- с укусом насекомого.
На вероятность развития патологии также влияют следующие факторы:
- заболевания кишечника;
- вакцинация;
- нарушения обмена веществ.
Если человек укрепляет свою иммунную систему, то вероятность возникновения сыпи крайне мал. Согласно других исследований причиной розового лишая могут стать:
- реакция кожи на низкую температуру из-за слабой иммунной защиты;
- грибки;
- инфекционно-аллергическая реакция на раздражитель;
Существуют и внешние факторы, которые могут запустить появление и распространение розового лишая:
- перегрев;
- длительное нервное напряжение, сильный стресс;
- купаний в горячей воде.
Диагностика розового лишая у человека
При обнаружении зудящих пятен и схожих симптомов человек старается провести самолечение, опираясь на фотографии. Только врач с опытом знает, как выглядит розовый лишай и сможет отличить его от других кожных заболеваний. Если использовать неправильные настойки, масла или мази, можно усугубить течение патологии и сделать только хуже. Диагностика розового лишая у человека – первый шаг на пути к выздоровлению. Дифференциация симптомов заболевания упрощает процесс лечения. Для уточнения патологии исключают или подтверждают следующие болезни при помощи микроскопии соскоба:
- стригущий лишай;
- дерматомикоз (грибок);
- микроспория;
- отрубевидный лишай.
Все эти болезни имеют схожие внешние проявления с розовым лишаем. Помимо вышеперечисленных, можно перепутать питириаз Жибера с:
- вторичной формой сифилис;
- экземой;
- ВИЧ-инфекцией;
- псориазом;
- аллергической реакцией кожи на раздражитель.
Часто люди по внешним симптомам путают розовый лишай с разноцветным, который тоже встречается часто. Главное отличие между ними – после болезни Жибера остается ровный загар на местах высыпаний, после отрубевидного – белые пятна. При лечение разноцветной формы болезни эффективны противогрибковые средства. Еще один отличительный симптом болезни Жибера – сыпь появляется на местах естественных складок организма.
Прогноз и профилактика
Так как установить возбудителя болезни Жибера еще не удалось, профилактика носит общий характер. Медики рекомендуют:
- Одеваться по погоде и не допускать переохлаждения.
- Вовремя и до конца лечить вирусные инфекции. После выздоровления проходить курс витаминной терапии.
- Если не удается избежать стрессовых ситуаций, для предотвращения возможных осложнений пить успокоительные средства.
- Постоянно поддерживать иммунитет: есть белковую пищу, гулять на свежем воздухе, заниматься спортом, закаливаться.
- Соблюдать правила личной гигиены.
- Правильно питаться, свести к минимуму потребление продуктов с консервантами.
Розовый лишай не вызывает опасных осложнений, не оказывает негативное воздействие на организм в целом, поэтому прогнозы лечения всегда благоприятны. Даже если не использовать медикаментозную терапию, болезнь Жибера со временем пройдет сама, а пациент приобретет устойчивый иммунитет и никогда не будет страдать от характерных кожных реакций.
Экзема
Экзема — еще одно неприятное кожное заболевание, характеризующееся воспалительными процессами на коже человека. В большинстве случаев, она начинается в детском возрасте, и взрослые обычно болеют ею, только если неправильно пролечили ее в детстве, и она по своей особенности переросла в хронический недуг.
Экзема имеет следующие признаки:
- в месте воспаления кожа становится покрасневшей (изредка посиневшей), слегка уплотненной;
- постепенно в месте воспаления образуется сыпь, часто с пузырьками с жидкостью;
- кожа неприятно зудит, вплоть до постоянного непрекращающегося эффекта;
- при повреждении пузырьков кожа на их месте покрывается ранками и трещинами;
- возможно повышение температуры тела;
- после того как воспаление прошло, кожа остается сухой и весьма подвержена трещинам.
Болезнь может проявиться на любом участке тела, но по статистике чаще всего страдают руки (в частности, ладони) и ноги.
Фото с проявлением экземы
Представляем фото экземы, чтобы различать ее от остальных заболеваний.
Как можно быстро вылечить розовый лишай
Существует несколько методов лечение болезни Жибера. Все они направлены на устранение симптомов и предупреждение возможных осложнений (присоединения вторичных инфекционно-воспалительных заболеваний кожного покрова).
Какое бы ни было выбрано терапевтическое направление, больной обязательно должен придерживаться следующих рекомендаций:
- Нельзя мочить и тереть мочалками пятна, принимать горячие ванны. Любое прогревание способствует дальнейшему распространению сыпи. Больным разрешено принимать душ и использовать моющие средства, которые не сушат кожу.
- Стоит ограничить пребывание на солнце.
- Важно на время отказаться от ношения синтетической одежды и вещей, сшитых из тканей с добавлением шерсти.
- Нельзя долгое время ходить потным: соль усиливает раздражение кожи.
- Целесообразно придерживаться правил ограничительного питания. Под запрет должны попасть продукты, способные вызывать аллергию (мед, яйца, шоколад, орехи, фрукты семейства цитрусовые). Важно отказываться от блюд, в составе которых присутствуют консерванты, усилители вкуса, химические красители.
Дерматит
Дерматит также является воспалительным кожным заболеванием. Поражение кожи дерматитом возникает из-за воздействия на нее раздражающих веществ, в зависимости от которых и проявляется та или иная форма заболевания.
Дерматит бывает таких типов:
- Себорейный дерматит. Вызывается грибком, но не является заразным для окружающих. Является хроническим, появляется на коже лица и головы. Основные симптомы: появление жирных желтых чешуек и корочек.
- Контактный дерматит. Появляется после попадания на кожу внешних раздражителей разных типов. Появляются красные пятна, сыпь, сопровождаемые зудом и жжением, иногда болью.
- Аллергический дерматит. Возникает хронически. Появляются отеки, высыпания, эритемы.
- Атопический. Также является хроническим, протекает тяжелее остальных, возникает у людей, которые предрасположены к атопии. Проявляется в виде воспаления, красных отеков, пузырьков с жидкостью.
Фото дерматита
Чтобы понять как выглядят красные пятна при данном кожном заболевании, предлагаем посмотреть фото дерматита.
Инфекции
Иногда красные пятна на коже свидетельствуют о наличии определенного инфекционного заболевания.
К таким заболеваниям относятся:
- ветрянка;
- скарлатина;
- краснуха;
- корь;
- венерические заболевания (сифилис).
В любом случае чтобы найти нужное лечение, необходимо обратиться к врачу.
Фото проявления инфекционных заболеваний
Народные методы избавления от пятен на коже
Существуют, конечно же, и народные методы для лечения тех или иных кожных заболеваний:
- Дерматиты лечатся употреблением настоя из лопуха и одуванчика. По столовой ложке корней растений настаивается ночь на трех стаканах воды, утром кипятится. Пьется по полстакана, 5 раз в день, в течение 3 недель.
- Экземы лечатся употреблением концентрированного лимонного сока или настоем из горечавки и тысячелистника.
- Аллергия лечится просто — удалением аллергена из окружения человека.
- Лишай можно лечить с помощью ромашки — употреблять в виде чая, или приготовить из нее компрессы. Также помогают ванны с овсяными хлопьями, а также нанесение кефира или сметаны на пятна.
- Пигментные пятна лечатся маской из зеленой петрушки.