Инкубационный период чесотки — от 1 до 6 недель, в течение которых паразиты выбирают и осваивают «территорию». Иммунная система моментально реагирует на их появление и появляющиеся «отходы». Продолжительность инкубационного периода зависит от количества клещей, попавших на кожу человека: чем их больше, тем быстрее появится основной симптом чесотки — зуд. На интенсивность и характер высыпаний на коже количество клещей не влияет, аллергическая реакция зависит от взаимодействия иммунной системы человека и продуктов жизнедеятельности паразитов. Заболевший человек, постоянно и сильно расчёсывая места укусов, непроизвольно заносит инфекцию, например, стафилококковую; в этом случае бактерии «добавляют» собственные симптомы заболевания, придавая высыпаниям гнойничковый характер.
Причины зуда
Содержание статьи
Sarcoptes scabiei — это членистоногие, обитающие на коже млекопитающих. Чаще всего поражаются участки кожи, не содержащие большого количества сальных желез, поскольку кожный жир препятствует размножению паразитов. Помимо человека, он может заразить других млекопитающих – собак, кошек, кабанов, обезьян, коал и других.
Он меньше 0,5 мм, поэтому едва заметен невооруженным глазом и не имеет глаз. Самка сверлит коридоры в поверхностных слоях кожи, в которых откладывает 20-30 яиц. Затем через несколько дней (обычно от 3 до 10) вылупляются молодые клещи (личинки), которые ползают по коже, развиваются в нимф, а затем во взрослую форму.
После того как взрослые паразиты выходят на поверхность, самцы погибают, а самки откладывают новые яйца. Инфекция вызывает сильный зуд , вероятно, из-за аллергической реакции на клещей.
Общие замечания по терапии
Лечение при чесотке подразделяется в зависимости от цели,которую преследует врач. Выделяют три вида терапии:
- специфическое;
- профилактическое;
- пробное (ex juvantibus).
Специфическое лечение проводится при наличии у больного чесотки,диагноз которой подтвержден клинически и лабораторно путем обнаружения возбудителя.
Профилактическое лечение проводится по эпидемиологическим показаниям в очагах чесотки лицам,у которых клинические проявления заболевания отсутствуют.
Члены семейных очагов (родители,дети,бабушки,дедушки,прочие родственники),а также няни,гувернантки,сиделки;
- при наличии условий для передачи возбудителя (тесный телесный контакт,половой контакт,совместное пребывание в постели в вечернее и ночное время и т.п.);
- при наличии больных чесоткой детей младшей возрастной группы,с которыми обычно контактирует большинство членов семьи;
- при выявлении в очаге двух и более больных (иррадиирующий очаг).
Члены инвазионно-контактных коллективов:
- лица,имеющие общие спальни,при наличии тесного телесного контакта с больным чесоткой;
- все члены групп/классов/подразделений,где зарегистрировано несколько случаев заболевания чесоткой или в процессе наблюдения за очагом выявляются новые больные.
Пробное лечение (ex juvantibus) проводится только в тех случаях,когда врач по клиническим данным подозревает наличие чесотки,но диагноз не подтвержден обнаружением возбудителя. При положительном эффекте от использования скабицидов проводится регистрации случая чесотки.
Принципы терапии должны соблюдаться врачом независимо от скабицида,выбранного для лечения чесотки:
- одновременное лечение всех больных,выявленных в очаге,для предотвращения реинвазии;
- нанесение противочесоточных препаратов в вечернее время для повышения эффективности терапии,что связано с ночной активностью возбудителя;
- нанесение противочесоточных препаратов,разрешенных к применению у детей в возрасте до 3 лет на весь кожный покров,у остальных больных исключение составляют лицо и волосистая часть головы;
- нанесение скабицидов голыми руками,а не салфеткой или тампоном,особенно тщательно препараты втирают в кожу ладоней и подошв;
- если после нанесения препарата возникла необходимость вымыть руки,то их необходимо повторно обработать скабицидом;
- проведение мытья перед первым нанесением скабицида и после завершения лечения; смена нательного и постельного белья – после курса терапии;
- экспозиция препарата на коже должна быть не менее 12 часов,включая весь ночной период,утром его можно смыть;
- проведение лечения осложнений одновременно с лечением чесотки;
- персистирующая скабиозная лимфоплазия кожи не является показанием для продолжения специфической терапии;
- при наличии постскабиозного зуда вопрос о повторной обработке скабицидом решается в индивидуальном порядке после тщательного обследования больного;
- после завершения терапии необходимо провести дезинсекцию нательного и постельного белья,полотенец,одежды и обуви,провести влажную уборку в помещении,где находился больной.
Показания к госпитализации
- пациенты с психическими,неврологическими или иными заболеваниями,при которых пациент при отсутствии ухаживающего за ним лица не может самостоятельно полностью выполнить все необходимые назначения;
- больные из организованных коллективов при отсутствии возможности изоляции их от здоровых лиц (например,при наличии чесотки у лиц,проживающих в интернатах,детских домах и т.д.).
- Показанием для направления в стационар также может служить чесотка,осложненная вторичной пиодермией с множественными,чаще глубокими пустулами (фурункулы,карбункулы,эктимы),особенно у детей,а также чесотка,сопровождающаяся лимфаденопатией,высокой температурой и т.п.
При выявлении чесотки у больного в соматическом отделении перевод в специализированный дерматовенерологический стационар не требуется. Лечение проводят в отделении,где пациент находится в связи с основным заболеванием. Пациент теряет контагиозность после первой обработки скабицидом. При распространенном процессе,норвежской чесотке и скабиозной эритродермии необходима временная изоляция больного в отдельной палате на время лечения чесотки (4 дня). В этих случаях профилактическому лечению подлежат все больные, находящиеся в одной палате с больным чесоткой.
Поступающий на лечение из приемного отделения (либо выявленный в отделении) больной чесоткой изолируется в отдельную палату (изолятор). После консультации врача-дерматовенеролога и подтверждения диагноза больному (взрослые лица и дети старше 1 года) проводится лечение и выдаются предметы индивидуального пользования (полотенце,мочалка,мыло в мелкой фасовке). Прием пищи организуется в палате. Нательное и постельное белье больного подвергается обработке.
Манипуляции в отношении больных чесоткой,а также уборка помещений проводятся с использованием средств индивидуальной защиты – резиновых перчаток,отдельных халатов. Резиновые перчатки и уборочный инвентарь после окончания уборки подвергаются дезинфекции.
Схемы лечения
- Эмульсия и мазь бензилбензоата
– препараты на основе бензилового эфира бензойной кислоты . Для детей в возрасте от 3 до 7 лет применяют 10% эмульсию и мазь,для лиц старших возрастных групп – 20% эмульсию и мазь бензилбензоата. Перед началом лечения больному рекомендуется вымыться с мылом. Эмульсия перед употреблением взбалтывается. Препараты наносят на кожу двукратно – в 1-й и 4-й дни лечения. После 12-часовой экспозиции на коже препарат можно смыть. Смену нательного и постельного белья проводят на 5-ый день. При нанесении на кожу нередко возникает жжение,которое проходит через несколько минут,о чем следует предупредить больного. Следует избегать попадания бензилбензоата на слизистые оболочки. Бензилбензоат противопоказан беременным и детям до 3 лет. - Перметрин
5% концентрат эмульсии в этаноле .Водная 0,4% эмульсия готовится ex tempore путем разбавления 8 мл 5% концентрата эмульсии перметрина водой комнатной температуры до объема 100 мл. Втирание препарата проводится 1 раз в день на ночь 3 дня подряд или в 1-ый и 4-ый дни курса. Не рекомендуется при лактации,детям в возрасте до 1 года,пожилым людям с недостаточностью функции печени,почек. - Серная мазь
– препарат на основе осажденной серы (33% серы) (sulphur praecipitatum) . Серная мазь наносится на кожу после мытья с мылом 1 раз в день на ночь в течение 5–7 дней. Препарат тщательно втирают в кожу рук,затем туловища и ног,включая подошвы и пальцы. Не рекомендуется применять во время беременности и детям до 3 лет. - Пиперонилбутоксид + эсбиол
аэрозоль для наружного применения . После мытья больного препарат распыляют на расстоянии 20–30 см от кожи. Обработку кожи проводят,начиная с верхней части тела. Детям на лицо препарат наносят ватным тампоном,смоченным препаратом. Через 12 часов больной моется и меняет постельное и нательное белье. При чесотке без ходов и отсутствии осложнений проводят однократную обработку,при осложненной чесотке обработку повторяют через 3–5 суток. Следует избегать попадания лекарственного препарата на слизистые оболочки. Метод рекомендуется при лечении чесотки на фоне атопического дерматита.
Лечение беременных.
Для лечения чесотки у беременных с осторожностью используют аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина,приготовленный из 5% концентрата эмульсии в этаноле.
Лечение детей
Для лечения детей в возрасте до 1 года применяют аэрозоль для наружного применения пиперонилбутоксид + эсбиол; для лечения детей в возрасте от 1 года до 3 лет – аэрозоль для наружного применения пиперонилбутоксид + эсбиол и 5% концентрат эмульсии перметрина в этаноле; для лечения детей в возрасте от 3 до 7 лет – к указанным средствам добавляется 10% эмульсия и мазь бензилбензоата,5% серная мазь; терапия детей в возрасте старше 7 лет проводится по схемам лечения взрослых лиц .
Лечение скабиозной лимфоплазии кожи
После полноценного курса любым скабицидом клещи погибают.Разрешается значительно быстрее,если перед началом специфической терапии эпидермис с поверхности папул соскоблить стерильным скальпелем до появления капелек крови. Дефект кожи обрабатывают антисептическими препаратами (анилиновые красители,5% раствор перманганата калия,раствор повидон-йод,хлоргексидина биглюконат и т.п.).
Специфическое лечение скабицидами (в вечернее время) сочетают с втиранием в папулы (утром и днем) топических комбинированных глюкокортикостероидных препаратов: дифлукорталон + изоконазол,бетаметазон + гентамицин + клотримазол,гидрокортизон + неомицин + натамицин,клиохинол + флуметазон и др.
Если после разрешения основных клинических проявлений чесотки наблюдается скабиозная лимфоплазия,лечение продолжают однокомпонентными топическими кортикостероидами под окклюзионную повязку: метилпреднизолона ацепонат,гидрокортизона бутират,мометазона фуроат и др. Можно использовать фоно- или фотофорез с данными препаратами,за исключением случаев,когда сыпь локализуется на половых органах. Также применяют поверхностную криодеструкцию очагов с последующим нанесением топических комбинированных глюкокортикостероидных препаратов.
Лечение чесотки,осложненной вторичной пиодермией
Лечение начинают с втирания скабицида для устранения зуда,способствующего нарушению целостности кожных покровов. Предпочтение отдается скабицидам,нанесение которых не требует интенсивного втирания и не способствует распространению инфекции по коже (аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина,приготовленный из 5% концентрата эмульсии в этаноле). Скабицид втирают в 1-ый и 4-ый дни курса,при этом во 2-ой и 3-ий дни проводят лечение пиодермии. Вопрос о мытье больного перед втиранием скабицида решается врачом индивидуально,учитывая возможность диссеминации инфекции.
При поверхностной пиодермии (импетиго,остиофолликулиты,турниоль и др.) применяют наружную терапию. Пустулы тушируют растворами анилиновых красителей,5% раствором перманганата калия,раствором повидон-йода и другими антисептическими препаратами. При наличии импетиго его покрышку прокалывают стерильной иглой. После подсыхания пустул назначают мази/кремы с антибактериальным действием: бацитрацин + неомицин,мупироцин,фузидовая кислота; с антисептиками: повидон-йод,сульфатиазол серебра,хлоргексидина биглюконат и др.; комбинированные препараты: диоксометилтетрагидропиримидин + хлорамфеникол и др. Показаны топические комбинированные глюкокортикостероидные препараты: гидрокортизон + неомицин + натамицин,гидрокортизон + фузидовая кислота,бетаметазон + гентамицин + клотримазол,клиохинол + флуметазон и др.При глубоких формах пиодермии (вульгарная эктима,глубокие фолликулиты,фурункулы) лечение дополняется назначением системных антибактериальных препаратов широкого спектра действия.
Лечение чесотки,осложненной аллергическим дерматитом
Перед началом специфической терапии целесообразно рекомендовать больному мытье с мылом для улучшения доступа противочесоточного препарата в ходы. Лечение начинают с втирания скабицида для устранения деятельности чесоточного клеща,продуцирующего аллергены. Предпочтение отдается скабицидам,нанесение которых не требует интенсивного втирания и не способствует распространению инфекции по коже (аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина,приготовленный из 5% концентрата эмульсии в этаноле). Скабицид втирают в 1-ый и 4-ый дни курса,а во 2-ой и 3-ий дни проводят лечение аллергического дерматита.
При ограниченном процессе целесообразна только местная терапия. Для этой цели используются комбинированные топические глюкокортикостероидные препараты,например,флукорталон + изоконазол,бетаметазон + гентамицин + клотримазол,гидрокортизон + неомицин + натамицин,клиохинол + флуметазон и др.
При распространенном аллергическом дерматите обязательно назначение антигистаминных препаратов внутрь (левоцитеризин,хлоропирамина гидрохлорид,клемастин,цетиризин,дезлоратадин и др.). Наружную терапию в этом случае начинают водной взбалтываемой смесью,циндолом и другими индифферентными средствами,включая средства для ухода за сухой раздраженной кожей. После трансформации распространенного процесса в локальный лечение можно продолжить однокомпонентными топическими глюкокортикостероидными препаратами: метилпреднизолона ацепонатом,гидрокортизона бутиратом,мометазона фуроатом.
Лечение чесотки,осложненной микробной экземой
Учитывая,что микробная экзема чаще развивается на участках кожного покрова,где локализуется скабиозная лимфоплаия,ее лечение включает три этапа:
- лечение чесотки одним из скабицидов;
- лечение микробной экземы по общепринятой схеме,после разрешения инфильтрации и отхождения корок на ее месте обычно остаются лентикулярные папулы ,чаще множественные;
- лечение скабиозной лимфоплазии по схеме,указанной выше.
Лечение норвежской чесотки
Имеет специфические особенности. Вечером больного обрабатывают скабицидом для уничтожения активных стадий возбудителя и снижения контагиозности пациента,утром – одним из кератолитических препаратов – средствами с салициловой кислотой (5% серно-салициловая мазь,5–10% салициловая мазь) и с мочевиной. Такое лечение проводят до полного отхождения корок. Далее больного в течение 2–3 дней обрабатывают в вечернее время только скабицидом.
После завершения специфической терапии для устранения сухости кожного покрова используют смягчающие или увлажняющие средства. Важным условием является регулярное исследование соскобов эпидермиса для выявления чесоточного клеща. При обнаружении подвижных особей курс специфической терапии повторяется со сменой скабицида.
Лечение скабиозной эритродермии
Проводится также как норвежской чесотки,но без использования кератолитических средств.
Постскабиозный зуд
Сохранение зуда у больных после полноценной специфической терапии одним из скабицидов. Основной объективный клинический симптом – наличие чесоточных ходов,длина которых достигает нескольких сантиметров. Отсутствие отверстий в крыше таких ходов затрудняет проникновение в них скабицида. Продолжительность зуда соответствует продолжительности жизни самок и зависит от их возраста на момент начала терапии. При сохранении зуда на фоне лечения антигистаминными и топическими глюкокортикостероидными препаратами в течение недели (время,необходимое для отшелушивания эпидермиса с погибшими клещами),необходима повторная обработка скабицидом,проводимая после тщательного мытья пациента с мылом и мочалкой. Другой причиной зуда может быть сухость кожных покровов. В этом случае назначают эмолиенты.
Лечение чесотки в жаркое время года
Предпочтение отдается препаратам в жидкой лекарственной форме (аэрозоль для наружного применения пиперонилбутоксид + эсбиол и раствор перметрина,приготовленный из 5% концентрата эмульсии в этаноле),не требующим интенсивного втирания. Использование мази при высокой температуре воздуха может привести к перегреванию больного,возникновению дерматита или появлению пиодермии.
Сроки наблюдения
Сроки наблюдения за больными индивидуальны и зависят от его клинической формы. При чесотке без ходов,типичной чесотке,чесотке «инкогнито» после полноценного курса терапии и проведения полного комплекса профилактических мероприятий в очаге срок наблюдения за больными составляет 2 недели.
Длительность диспансерного наблюдения увеличивается при чесотке,осложненной пиодермией,дерматитом,микробной экземой,при скабиозной лимфоплазии кожи,скабиозной эритродермии и норвежской чесотке. Больной снимается с учета после полного разрешения всех клинических проявлений. Прогноз при чесотке благоприятный.
Причины неэффективности лечения
- Несоблюдение схем лечения:
- использование препаратов в заниженных концентрациях;
- несоблюдение кратности и сроков обработки;
- нанесение препарата без учета суточного ритма активности чесоточного клеща;
- частичная обработка кожного покрова;
- использование скабицидов с просроченным сроком годности.
Медикаментозные осложнения от скабицидов,проявляющиеся зудом и дерматитом,нередко ошибочно расценивают как персистенцию чесотки.
Передача чесотки
Наиболее частый источник инфекции – это человек в конце инкубации, у которого еще нет выраженного заболевания, или пациент с явными признаками болезни.
Зуд передается от одного человека к другому:
- при прямом контакте кожа к коже;
- через половой акт;
- через одежду, полотенца и постельное белье;
- при купании в бассейнах.
Заболевание чаще возникает в более холодное время года. Регулярное соблюдение личной гигиены не предотвращает заражение при контакте с инфицированным человеком.
Научный журнал Clinical Infectious Diseases приводит исследование, подтверждающее частоту кожных высыпаний, вызванных чесоткой. Они передаются от человека к человеку, но не получили широкого распространения среди населения. К счастью, их успешно лечат с помощью местных средств (например, линдана и перметрина).
Лечение
Первичное лечение зараженных лиц включает использование скабицидов для наружного применения, таких как 5%-ный перметрин, 0,5%-ный малатион на водной основе, 10-25%-ная эмульсия бензилбензоата или 5-10%-ная серная мазь. Пероральный ивермектин также высокоэффективен, и его применение одобрено в ряде стран. Безопасность ивермектина для беременных женщин или детей с массой тела до 15 кг не установлена, поэтому ивермектин не должен применяться в этих группах населения до получения дополнительных данных о безопасности. При эффективном лечении в течение 1-2 недель зуд обычно усиливается, и лиц, проходящих лечение, следует информировать об этом.
С учетом того, что на ранней стадии нового заражения симптомы могут отсутствовать и поскольку препараты против чесотки не убивают яйца паразита, наилучшие результаты достигаются путем одновременного лечения всех членов семьи и повторного лечения в сроки, соответствующие выбранному лекарственному препарату.
Классическая форма зуда
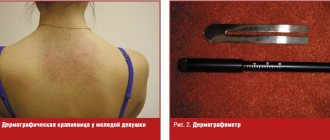
Классическая форма встречается гораздо чаще и характеризуется следующими изменениями:
- сильный зуд кожи, усиливающийся ночью и в жару, в то время как днем симптомы более легкие;
- появление мелких каналов (серовато-черная линия на коже) – чаще всего между пальцами, запястьем, предплечьями, подмышками, на нижней части живота, внутренней стороне бедер, на груди вокруг сосков, гениталиях, нижней частью ягодиц с небольшой папулой на конце или везикулой (пузырек);
- появление темных пятен (например, сыпи) на коже;
- голова, лицо, шея, ладони и подошвы у детей могут поражаться, у взрослых это не характерно;
- вторичные бактериальные инфекции, вызванные расчесыванием кожи.
Деятельность ВОЗ
ВОЗ сотрудничает с государствами-членами и партнерами в разработке стратегий борьбы с чесоткой и планов реагирования на вспышки этой болезни. ВОЗ признает, что необходимо более четко определить бремя болезни и риск долговременных осложнений и что стратегии борьбы с чесоткой должны быть увязаны с проводимыми мероприятиями, с тем чтобы содействовать их быстрому и экономически эффективному осуществлению. ВОЗ работает над тем, чтобы ивермектин был включен в Примерный перечень основных лекарственных средств ВОЗ при его следующем обновлении. Кроме того, ВОЗ принимает меры для обеспечения того, чтобы качественные и эффективные лекарственные препараты были доступны для нуждающихся в них стран.
Диагностика чесотки
Диагноз ставится на основании имеющихся клинических нарушений и подтверждается свидетельством наличия возбудителя в коже с подозрительными изменениями. Отрицательный результат не исключает зуда, потому что у инфицированных людей обычно присутствует небольшое количество паразитов – от 10 до 15.
Человек считается заразным до полного завершения лечения.
В своем научном исследовании, опубликованном в The Lancet, ученый Оливье Чойсдов указывает: «Чесотка или зуд – широко распространенное инфекционное заболевание, известное много лет во всем мире. Чаще всего она поражает людей с ослабленным иммунитетом или пациентов, персонал в больницах и домах престарелых. Она может принимать различные специфические формы, например, в виде бородавок или болезненных струпьев. Часто неправильно диагностируется, поэтому особое внимание уделяется изучению ценности новых методов, которые могут точно диагностировать и лечить этот тип заболевания. «
Несколько лет спустя ученый Оливье Чойсдов пошел еще дальше в своих исследованиях и опубликовал статью в известном журнале New England Journal of Medicine. В ней подчеркивается следующее: «Чесотка может протекать в атипичных формах. Их труднее диагностировать, чем классические формы. и поэтому более вероятно, что ряд симптомов продолжит развиваться. Атипичные зудящие проявления могут возникать на лице, ладонях или ступнях (особенно у младенцев), у пожилых. Чаще всего у пациентов с ослабленным иммунитетом. Своевременная диагностика и лечение могут предотвратить многие осложнения».
Масштабы проблемы
Чесотка является одним из наиболее распространенных кожных заболеваний, и в развивающихся странах на нее приходится значительная доля кожных болезней. Предположительно, более 200 миллионов человек в мире заражены чесоткой в любой момент времени, но для более точной оценки этого бремени необходимы дополнительные усилия. По данным из последних публикаций о чесотке, уровни ее распространенности варьируются от 0,2% до 71%.
Чесотка является эндемической болезнью во многих тропических районах с ограниченными ресурсами, где средние уровни ее распространенности среди детей составляют предположительно 5-10%. Широко распространены повторные заражения. Тяжелое бремя чесотки и ее осложнений сопряжено с большими расходами для систем здравоохранения. В странах с высоким уровнем дохода происходят отдельные случаи заболевания, однако вспышки чесотки в медицинских учреждениях и уязвимых сообществах приводят к значительным экономическим издержкам для национальных служб здравоохранения.
Чесотка распространена во всем мире, однако особо подвержены заражению чесоткой и развитию вторичных осложнений наиболее уязвимые группы населения – дети раннего возраста и пожилые люди в сообществах с ограниченными ресурсами. Самые высокие показатели заражения наблюдаются в странах с жарким тропическим климатом, особенно в тех сообществах, где люди живут в условиях скученности и нищеты, а доступ к лечению ограничен.
Обратитесь к врачу или медсестре, если:
- через 4 недели после лечения у вас все еще остаётся зуд или сыпь;
- через 1 неделю после лечения у вас появилась новая сыпь, волдыри или шелушение кожи;
- после лечения сыпь превращается в коросту;
- у вас есть один из следующих признаков заражения: из сыпи выделяется жидкость;
- место высыпания становится болезненным;
- кожа кажется тёплой на ощупь;
- вокруг высыпания начинается покраснение;
- появилась температура 100,4°F (38°C) или выше.
Вернуться к началу
Диагностические мероприятия
Диагностика чесотки осуществляется дерматологом, терапевтом или инфекционистом. Основанием для постановки диагноза становятся клинические данные и жалобы пациента. В некоторых случаях назначается соскоб, проводится лабораторное исследование полученного биоматериала. Тест не всегда информативен из-за того, что пациенты посещают душ перед визитом в клинику.
В ходе осмотра врач может нагреть отдельные участки кожи или нанести на них каплю масла. Эти меры повышают двигательную активность чесоточных клещей. Красители позволяют обнаружить чесоточные ходы при отсутствии заметных высыпаний на кожных покровах.
Вопросы и ответы
Стоит ли проходить курс лечения родственникам пациента с диагностированной чесоткой?
Вероятность инфицирования лиц, проживающих с носителем скабиеса, очень высока. По этой причине дерматологи часто назначают родственникам пациента курс профилактического лечения с использованием средств на основе бензилбензоата.
Формируется ли иммунитет к чесотке?
Повторное инфицирование человека скабиесом возможно сразу после завершения текущего курса. Из-за этого врачи настаивают на необходимости антисептической обработки мебели и одежды – у пациентов не формируется иммунитет к чесоточным клещам.