Шишки (бугорки, узелки) на теле – это уплотнения преимущественно округлой или овальной формы в виде подкожной выпуклости, в большинстве случаев имеющие четкие контуры. Шишки на спине могут появляться по разным причинам, например, в результате травм или воспалительных процессов в позвоночнике или окружающих его мягких тканях. Реже уплотнения имеют опухолевую природу и представляют собой новообразования или кистозные выпячивания в виде мешкообразных полостей, заполненных экссудатом.
Шишка на спине
Если на спине появились шишки или плотные шарики, следует показать образование специалисту, даже если оно не вызывает дискомфорта и не болит. Неотложная врачебная помощь требуется в случаях, когда шишка чешется, болит при надавливании или соприкосновении с одеждой, имеет подвижную структуру, или кожа вокруг бугорка покрылась чешуйками или поменяла окраску.
Уплотнение под кожей на спине
Шишки на спине при травмах
Травмы позвоночника и ушибы околопозвоночных мягких тканей (мышц, связок, сухожилий) – одна из самых частых причин возникновения шишек и уплотнений на спине. Спинальные травмы делятся на две группы: переломы и ушибы. Отдельной категорией также могут классифицироваться вывихи и подвывихи, а также повреждения суставных сумок и связок без признаков смещения позвонков. Провоцирующими факторами травмирования позвоночника могут выступать не только падения и удары, но и резкое поднятие тяжелых предметов, различные аварии, неудачное ныряние в воду и другие травмоопасные ситуации.
Признаки травмы позвоночника
О том, что шишка на спине появилась в результате физического или механического воздействия, свидетельствуют следующие признаки:
- наличие в анамнезе какого-либо травматического воздействия внешних факторов на данный участок тела (при некоторых видах травм клинические проявления могут быть заметными лишь спустя несколько дней и даже месяцев);
- боль в области поврежденного сегмента (может усиливаться во время любой двигательной активности);
- отечность и покраснение тканей вокруг шишки;
- наличие гематом, синяков и кровоподтеков;
- мышечный спазм.
Причины травм позвоночника
Неврологические нарушения (онемение, паралич, тик, тремор, парезы) характерны для закрытых переломов с повреждениями спинного мозга, который расположен в центральном позвоночном канале, вдоль позвоночной трубки. Боль при переломах имеет очень высокую интенсивность и нередко провоцирует развитие травматического шока – жизнеугрожающего состояния, возникающего на фоне обильной кровопотери.
Иммобилизация при ушибе позвоночника
Что делать при травмах и ушибах?
Даже если человек в состоянии самостоятельно передвигаться и не испытывает болезненных ощущений при движении, важно показать уплотнение на спине травматологу, так как боль при некоторых типах переломов имеет отраженное течение и может появиться только спустя несколько дней после получения травмы. Если у пациента диагностируют ушиб, лечение будет заключаться в прикладывании холодных компрессов в течение 2-3 дней (5-6 раз в день по 10-15 минут), а также использовании местных противовоспалительных средств, обладающих ангиопротекторным, противовоспалительным и обезболивающим действием. К таким препаратам относятся мази и гели из группы НПВС («Диклофенак», «Найз», «Ибупрофен»), венотонизирующие и венопротекторные средства («Троксерутин», «Троксевазин»), комплексные препараты (например, гель «Долонит» с димексидом и гепарином натрия в составе).
Мази от ушиба спины
Лечение при переломах включает хирургические методы, иммобилизацию позвоночника (гипсовые лангетки, специальные кровати), использование корсетов и фиксирующих шин, медикаментозную терапию, направленную на купирование болевого синдрома и коррекцию последствий обильных кровопотерь.
«Троксевазин»
Как лечить
Методику лечения подбирает исключительно специалист после постановки диагноза. Терапия направлена, в основном, на устранение причины заболевания, благодаря чему состояние лимфоузлов быстро восстанавливается. Разумеется, при выраженном болевом синдроме на первом этапе лечения применяют средства для купирования боли, снятия воспаления и отеков, чтобы облегчить самочувствие пациенту. В зависимости от причины увеличения узлов, медикаментозная терапия может включать:
- антибиотики;
- противовирусные средства;
- НПВС.
Если воспаление лимфатических узлов вызвано бактериальной инфекцией, больному назначают антибиотики, например, таблетки «Амоксициллин»
При развитии лимфаденопатии на фоне заболеваний спины применение в качестве лечебной терапии ЛФК и массажа противопоказано, ведь любое воздействие на воспаленные участки провоцирует усиление симптомов и грозит еще большими осложнениями. В таких случаях сначала купируют болевой синдром, устраняют компрессию нервных окончаний, а когда лимфоузел уменьшится до нормальных размеров, назначают стандартное лечение.
Ревматические шишки
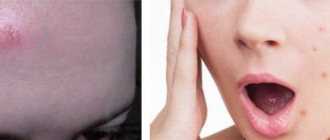
Безболезненные шишки в виде подкожных узелков могут быть проявлением узловатой эритемы, характерной не только для ревматизма, но и для некоторых тяжелых инфекционных заболеваний, например, рожистого воспаления или клещевого боррелиоза. Ревматизм – это заболевание соединительной ткани, при котором воспаляются преимущественно оболочки сердца, а также крупные суставы, например, суставы голеней, коленей или тазобедренные сочленения. Ревматизм спины диагностируется довольно редко и составляет не более 8,4% от общего числа пациентов с данным диагнозом.
Клинические признаки узловатой эритемы
Шишки при ревматическом воспалении позвоночника безболезненные, имеют темно-красный, фиолетовый или бордовый цвет и четкие контуры. Структура образований плотная, неподвижная (реже – малоподвижная). Размер узелков может составлять от нескольких миллиметров до куриного яйца, а их возникновению предшествуют высокая температура и другие симптомы, среди которых могут быть:
- интенсивная ноющая боль в спине (преимущественно в зоне расположения узелков);
- прогрессирующее искривление позвоночника;
- онемение, дрожь в конечностях;
- сыпь бледно-розового цвета;
- мелкие кровоизлияния на фоне повышенной бледности кожи;
- повышенная потливость.
Узелки на коже
Заболевание вызывается инфекционным патогеном – β-гемолитическим стрептококком группы A – и нередко развивается после перенесенных заболеваний ротоглотки (ангины, тонзиллита, скарлатины, фарингита).
Причины
Если говорить о конкретных диагнозах, которые может поставить врач после диагностики, то сюда можно отнести:
- Липомы;
- Гематомы;
- Атеромы;
- Остеохондроз;
- Гемангиомы.
Липома представляет собой доброкачественную опухоль, сформировавшуюся из жировой ткани человека. На ощупь образование нетвердое, хорошо подвижно, при пальпации болей не наблюдается. Развитие липомы может быть стремительным и относительно медленным. Причинами появления является нарушение жирового обмена или неправильной работы желчного пузыря. Размеры варьируются индивидуально, так как могут достигать очень больших размеров, но обычно составляет до четырех сантиметров.
Гематомы становятся также частым диагнозом при возникновении шишки в районе поясничного отдела. Являются доброкачественными образованиями, которые сформированы из распространившихся кровеносных сосудов. Опасно тем, что разрушает здоровые ткани и может вырастать до огромных размеров.
Атеромы (кисты) – опухоли, сформировавшиеся из-за закупоривания протоки сальной железы. Образование безболезненное, округлой формы, содержит в себе клетки эпителия и жировые вещества. Размеры от сантиметра до семи. Опасность составляет инфицирование содержимого, что приводит к отекам и подъему температуры.
Остеохондроз (отложение солей) распространенный фактор для развития шишек. Главными причинами развития может послужить сидячая работа, низкая физическая активность, нарушение обменных процессов в организме, неправильное питание и различные травматические действия.
Гемангиомы характеризуются, как и гематомы, патологическим разрастанием сосудов
Для определения природы образования важно вовремя обратиться к врачу, который обязан назначить диагностические процедуры
Женщины, в период менопаузы, также становятся более подвержены возникновению подобных симптомов. Стресс и гормональный дисбаланс, который испытывает организм, во время менопаузы, влияет на образование доброкачественных образований. Наиболее подвержен риску возникновения опухоли человек, ведущий малоподвижный способ жизни (особенно в возрасте после 35 лет). Травмы позвоночника, неправильная постановка спины при ходьбе и сколиоз, а также слишком низкая физическая активность – ставит человека под угрозу перед заболеванием.
Советуем прочитать: гемангиома шейного отдела позвоночника.
Триггерные точки при миогелезе
Миогелез (болезнь Шаде-Ланге) – это патология мышечной ткани, при которой в мышцах образуются болезненные уплотнения, которые называются триггерными точками. Эти уплотнения провоцируют миофасциальные боли, которые значительно усиливаются при механическом раздражении, например, надавливании. Существует четыре типа триггерных точек, классификация которых проводится по степени болевого ответа на внешнее воздействие.
Миогелез шеи и спины
Таблица. Типы триггерных миофасциальных точек на спине.
| Разновидность | Условия, предшествующие возникновению боли |
| Активные | Боль является хронической и может возникать как под воздействием негативных и провоцирующих факторов, так и при отсутствии видимой и значимой нагрузки (в состоянии покоя). |
| Пассивные (латентные) | Болевой синдром выявляется только при физическом раздражении триггерной точки, например, при пальпации. |
| Первичные | Причиной первичного триггерного синдрома является хроническая перегрузка мышцы или единичная силовая или динамическая нагрузка, не соответствующая степени тренированности мышечного волокна. |
| Вторичные (ассоциативные) | Медиатором боли обычно являются триггерные точки с расположенных поблизости мышц или излишние нагрузки компенсаторного типа (компенсируют недостаточное функционирование другой мышцы). |
Клинически миофасциальный синдром при миогелезе проявляется болезненными ощущениями в спине, ассоциированными с физической, статической иди динамической нагрузкой, а также появлением небольших подкожных шишек в области пораженной мышцы. Уплотнения при миогелезе неболезненные, имеют четкие границы, не обладают подвижностью.
Опасность для человека
Человек, который рискует своим здоровьем и вовремя не обращается за медицинской помощью, должен понимать, к каким последствиям это может привезти. Несмотря на то, что на первый взгляд опухоль может показаться доброкачественной, существует риск в её перерождении в онкологию. Это является наиболее опасным из всех факторов и требует перепроверки в любом случае.
Не стоит исключать развитие сложных осложнений гнойного типа: флегмона, парапроктит острой симптоматики, и, конечно же, сепсис (заражение крови). Сепсис может стать причиной летального исхода! При остеохондрозе, например, возможными последствиями могут стать неправильное развитие и деформация позвоночного столба. Например, гематомы, разрушающие окружающие их здоровые ткани, могут значительно повлиять на человека. Их быстрый рост способен повредить спинной мозг, большие артерии и нервные корешки.
Если говорить о меньших проблемах, то опухоль любого размера станет дефектом и в косметическом плане, если не обратиться за помощью. Как правило, после «запущенных» случаев остаются шрамы и пятна. Этого можно вполне избежать, если вовремя получить лечение.
Воспалительные процессы
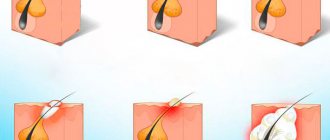
Гнойные, болезненные шишки на спине также могут быть фурункулами или карбункулами. Это гнойно-некротические воспалительные процессы в волосяных мешочках, сальных и потовых железах, в которые нередко вовлекается окружающая соединительная ткань. Одна из основных причин возникновения фурункулов и карбункулов – это несоблюдение личной гигиены (нерегулярный душ) и микротравмы кожного покрова, через которые в волосяной фолликул попадают микробы и бактерии. В 60-70 % случаев фурункулеза возбудителем воспалительного процесса является золотистый стафилококк, поэтому лечение фурункулов и карбункулов может включать антибиотикотерапию.
Как выглядит фурункул
Понять, что гнойная шишка на спине – результат воспалительного процесса, можно по следующим признакам:
- наличие красной эритемы вокруг образования и гнойного ядра в его центре;
- сильная болезненность даже при слабом воздействии внешних раздражителей (например, при контакте с одеждой);
- преимущественная локализация – на спине, затылке и шее;
- отторжение некротически измененной ткани с последующим рубцеванием.
«Флемоксин»
Лечатся фурункулы комплексно. Для эрадикации инфекционного возбудителя применяют антибиотики пенициллинового ряда («Амоксициллин», «Флемоксин»). Если гнойник вскрылся, сверху накладывают повязку с гипертоническим раствором. Так называется раствор с повышенной концентрацией растворенных веществ и более высоким осмотическим давлением. После дренирования раны местно используются повязки с тетрациклиновой или эритромициновой мазью. Если фурункул только появился, показано применение физиотерапевтических методов (сухое тепло, ультравысокочастотная терапия) и ихтиоловой мази, обладающей обезболивающим, противовоспалительным и дезинфицирующим действием.
Эритромициновая мазь
Если вы хотите более подробно узнать, какие бывают виды обезболивающих мазей для спины, а также рассмотреть состав и применение, вы можете прочитать статью об этом на нашем портале.
Способы лечения
Убрать шишку в домашних условиях невозможно без соответствующих последствий. Потому что в большинстве случаев требуется хирургическое вмешательство. Основой эффективной терапии является правильно поставленный диагноз. Без него применять любые схемы лечения опасно серьезными осложнениями.
Сегодня используются такие методики устранения шишки:
- Лазер. После него практически не остается шрамов или рубцов.
- Жидкий азот. Современная высокоэффективная методика, с минимальным количеством противопоказаний и побочных эффектов.
- Пункция. Подразумевает прокол в определенном месте и выдавливание содержимого из шишки. Проводится с использованием специального инструмента и антисептиков.
- Иссечение хирургическим путем. Применяется местный или общий наркоз.
Фиброма, липома и гемангиома в большинстве случаев лечится без использования скальпеля. Пациентам назначаются витамины, контрольный осмотр и корректируется рацион, образ жизни. Дополнительно врач выписывает различные медикаментозные препараты, направленные на подавление воспалительного процесса и повышения иммунитета. Чтобы не допустить осложнений, следует тщательно выполнять все рекомендации врача.
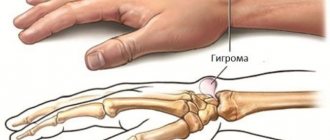
Может ли шишка быть межпозвоночной грыжей?
Шишки, локализующиеся вдоль позвоночника, вполне могут быть большой межпозвоночной грыжей или протрузией. Это выпирания и выпячивания желеобразного ядра, которое заполняет межпозвоночный диск и удерживается фиброзной оболочкой в виде кольца. Патогенетическим фактором образования грыжи является обезвоживание и дистрофия межпозвонкового диска, которые развиваются на фоне нарушенного кровообращения, малоподвижного образа жизни, хронических заболеваний позвоночника и опорно-двигательной системы (остеохондроз, остеосклероз, остеопороз и т. д.).
Формирование межпозвоночной грыжи
Клинически грыжа может себя никак не проявлять в течение длительного времени, но если размер выпячивания превышает 5-7 мм, больной начинает замечать ярко выраженные болевые и неврологические нарушения. При объемных грыжах клиническая картина обычно складывается из следующих симптомов:
- скованность в мышцах и суставах позвоночника, которая не проходит в течение 10-15 минут и обычно возникает после длительного покоя (обычно после сна);
- боль в спине, способная иррадиировать в руку, плечо, нижние конечности и ягодицы (радикулопатия, корешковый синдром, люмбаго, люмбоишиалгия);
- парезы, параличи, тик, дрожь и другие неврологические расстройства в области поясницы и конечностей;
- нарушение работы тазовых органов (недержание кала и мочи).
Грыжа межпозвоночного диска
Если грыжа образовалась в верхней части спины (шейный и грудной отдел позвоночника), появляются также специфические симптомы, связанные с компрессией базилярной и вертебральной артерий: головокружение, мигрень, головные боли, артериальная нестабильность. Грыжи в грудном отделе позвоночника могут вызывать боли в области грудной клетки (торакалгия), а также трудности с дыханием.
Обратите внимание! Визуально заметить грыжу в виде выпирающей подкожной шишки на спине можно в тех случаях, когда ее размеры превышают 10-20 мм. Большое значение в возможности выявления образования в результате визуального и физикального осмотра имеет конституция тела и локализация грыжи: у стройных пациентов, а также больных с грыжами и протрузиями в шейном отделе объемное выпячивание на спине определяется почти в 4 раза чаще по сравнению с тучными больными.
Микрохирургическое лечение межпозвоночной грыжи
Опухоли на спине
Шишки и бугорки на спине могут быть симптомом не только воспалительных, дегенеративных и травматических процессов, но и опухолевых заболеваний, включая тяжелые формы рака. Если опухоль в области позвоночника или в окружающих его мягких тканях имеет злокачественную этиологию, для формирования относительно благоприятного прогноза дальнейшей жизни и лечения имеет большое значение своевременная диагностика, поэтому любые уплотнения и образования должны быть осмотрены специалистами.
Наиболее часто на спине встречаются следующие виды опухолей.
Злокачественные новообразования
Раковые опухоли – наиболее опасная причина появления шишек и наростов на позвоночнике. Они могут быть первичными, то есть возникают непосредственно из позвоночника, или вторичными – их причиной является метастазирование злокачественных процессов, локализующихся в других органах. Рак позвоночника представляет собой редкое заболевание, но исключать его также не стоит – это крайне опасная болезнь, которая часто ведет к смерти больного.
Метастазы в позвоночник
В число наиболее распространенных злокачественных новообразований позвоночного столба входят:
- хондросаркома, которая образуется из хрящевых тканей;
- остеоритарная саркома разрастается непосредственно в позвонках;
- миелома поражает нервные клетки и разрушает тела позвонков, опухоли бывают одиночными и множественными;
- хондрома – злокачественная опухоль, произрастающая из хорды, характерна для больных среднего и преклонного возраста;
- саркома Юинга диагностируется в детском возрасте и поражает структуры спинного мозга.
Саркома Юинга
Если речь идет о вторичных опухолях, то чаще всего метастазы в костные ткани дают злокачественные заболевания молочных желез, простаты, почек, щитовидной железы и респираторных органов. Пропальпировать новообразование на позвоночном столбе при раке можно только в том случае, если оно растет в переднем направлении – в иных случаях его можно обнаружить только при диагностике или на поздних стадиях, когда опухоль достигла достаточно больших размеров. Ранние этапы раковых болезней зачастую протекают бессимптомно, поэтому их обнаруживают достаточно поздно.