Оглавление
- Этиология и патогенез
- Клинические проявления
- Принципы лечения
Мелазма (хлоазма, маска беременности, меланодермия, melasma, chloasma) — это хроническая рецидивирующая приобретенная дисхромия, обусловленная повышенной активностью эпидермально-меланиновых единиц. Эпидермально-меланиновая единица представляет собой объединение, которое состоит из одного меланоцита и нескольких кератиноцитов, способствуя переносу гранул пигмента из меланоцита в окружающие его кератиноциты.
В нашей компании Вы можете приобрести следующее оборудование для лечения мелазмы:
- M22 (Lumenis)
- Fraxel (Solta Medical)
Мелазма возникает на участках кожи, которые подвергаются выраженной и/или регулярной инсоляции, чаще у женщин репродуктивного возраста. Она негативно влияет на качество жизни из-за высокой распространенности, поражения видимых областей лица и тела у молодых пациентов и относительной резистентности к терапии. Мелазмой страдают в основном женщины (90% случаев) любой расы, но чаще с темными фототипами кожи (IV–VI). Средняя распространенность заболевания в популяции колеблется от 8,8% до 40%. По некоторым данным, вероятность появления мелазмы во время беременности составляет 15–50%.
Хлоазмой называют мелазму, возникшую при беременности («маска беременности»). Слово «хлоазма» происходит от греческого «chloazein» (зеленый), тогда как «мелазма» — от греческого «melas» (черный). Поскольку хлоазма никогда не бывает зеленого цвета, правильнее называть ее мелазмой.
Что такое мелазма и хлоазма
Мелазма — доброкачественная пигментация кожи с повышенным отложением в клетках пигмента меланина.
Зачастую понятия мелазма и хлоазма путают, либо считают синонимами незлокачественной пигментации. Однако, наиболее распространенным является следующее различие:
- Мелазма – общее название доброкачественных гиперпигментаций кожи
- Хлоазма – пигментация, возникшая на фоне беременности, т.е. по сути одно из проявлений мелазмы, возникшей по определенной причине.
Данная классификация является наиболее распространенной и признанной среди европейских и американских специалистов.
Этиология и патогенез
Важным этиологическим фактором мелазмы является наследственность. В одном из исследований с участием 324 женщин, страдавших данным заболеванием, 48% сообщили о его наличии у ближайших родственников. Мелазма практически всегда возникает у однояйцевых близнецов, тогда как у разнояйцевых братьев или сестер ее может не быть.
Еще одним фактором появления мелазмы является ультрафиолетовое излучение спектра В (UVB, 290–320 нм) и спектра А (UVA, 320–700 нм). Оно вызывает перекисное окисление липидов, способствуя увеличению числа активных форм кислорода, которые стимулируют меланоциты к активному синтезу пигмента.
Мелазма вызывается гормональными изменениями в организме. Причем это может быть не только беременность, но и прием оральных контрацептивов. У нерожавших женщин обычно нет значительного подъема уровня эстрогена или меланоцит-стимулирующего гормона (МСГ), однако у них в области поражений мелазмой наблюдается увеличение числа клеточных рецепторов к эстрогену. В постменопаузе мелазма может возникать на фоне приема препаратов с прогестероном (тогда как при назначении эстрогена ее обычно нет), что говорит о значительной роли этого гормона в патогенезе заболевания.
В целом же патогенез мелазмы изучен недостаточно хорошо. Отмечается, что в данном случае меланогенез отличается от загара и поствоспалительной гиперпигментации. При этом в процесс вовлекаются эпидермально-меланиновые единицы, тучные клетки и цитокины, продуцируемые фибробластами и эндотелием. В верхних слоях дермы встречаются аномалии, отличные от других приобретенных расстройств пигментации.
Почему возникает мелазма
Считается, что в основе возникновения мелазмы лежит генетическая предрасположенность, запускается же процесс избыточного образования пигмента в клетках под воздействием ряда предрасполагающих факторов:
- Чрезмерное ультрафиолетовое облучение (примерно 50% случаев). Длительное пребывание под солнцем, а также посещение солярия.
- Гормональный дисбаланс, острые и хронические воспаления половой системы, репродуктивных органов (эндометриоз),
- гормональные контрацептивы (составляет 30%);
- Нарушения гормонального фона: дисфункция яичников, щитовидной железы,, заместительная гормональная терапия и другие состояния, изменяющие гормональный фон женщины способствующие появлению пигментных пятен.
- Беременность — 18% случаев: изменение уровня эстрогена и прогестерона.
- Прием препаратов: некоторые группы антибиотиков и фотосенсибилизаторов.
- Болезни желудочно-кишечного тракта и органов пищеварения: печень, поджелудочная железа.
По данным современных авторов предрасполагающими факторами патологического пигментообразования являются: в 52–63% случаев избыточное ультрафиолетовое излучение, в 25–32% — гормональные нарушения, не связанные с беременностью, или воспалительные процессы и в 18–24% — беременность.
Установлено, что процесс запускается под воздействием УФ-лучей, возникает резкое увеличение количества свободных радикалов. Свободные радикалы запускают окисление жиров, что приводит к повреждению ДНК меланоцитов. Кроме того, сами УФ-лучи повреждают ДНК клеток. Результат: пигментные клетки меланоциты увеличивают продукцию меланина и перераспределяют его по отросткам в клетки эпидермиса.
О том как бороться с пигментацией, вы можете узнать в этой статье.
Клинические проявления
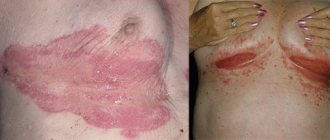
Заболевание проявляется как в виде одиночного поражения, так и в форме множественных очагов темно-коричневой или черной гиперпигментации, симметрично расположенных на лице и/или шее (рис. 1). Клинически выделяют 3 варианта локализации мелазмы:
- Центрофациальная (лоб, щеки, нос, над верхней губой и на подбородке)
- Малярная (нос и щеки)
- Мандибулярная (в области нижней челюсти)
До сих пор неясно, почему некоторые из областей лица могут оставаться интактными при мелазме. Считается, что это связано с плотностью сальных желез на коже и их активностью. В редких случаях мелазма клинически появляется на предплечье, что связано с приемом прогестерона.
Глубину залегания пигмента при мелазме можно выявить с помощью лампы Вуда — этот метод хорошо подходит для определения эпидермального меланина, но плохо оценивает дерму. Можно лишь косвенно судить о наличии меланина в дерме при голубоватом оттенке гиперпигментации в свечении лампы Вуда. К сожалению, у людей с темными фототипами кожи данный подход не работает.
Для оценки тяжести заболевания клиницисты обычно используют Индекс площади и тяжести мелазмы (Melasma Area and Severity Index, MASI) и Шкалу качества жизни при мелазме (Melasma Quality of Life scale, MELASQoL).
Рис. 1. Центрофациальная мелазма (Danish national service on dermato-venereology)
https://www.danderm-pdv.is.kkh.dk/atlas/4-161.html
Диагностика
Дерматологи быстро диагностируют хлоазму. Достаточно осмотра пятна. Уточнив ситуацию и время появления, врач исключает родинки и потемнение кожи после повреждений, ссадин, ожогов.
Хлоазму необходимо дифференцировать от других видов пигментации:
- монгольское пятно;
- вторичные гиперпигментации;
- профессиональные меланодермии;
- пограничный и гигантский пигментные невусы.
При выявлении хлоазмы обследования делятся на два направления:
- Сиаскопия (осмотр прибором-сканером пятен в подробностях, позволяет заметить злокачественные изменения на самых ранних стадиях) и дерматоскопия (осмотр с помощью сильного увеличения). Эти исследования позволяют понять степень пигментации, глубину и назначить подходящее лечение этого косметического дефекта.
- Хлоазма является симптомом скрытых заболеваний, поэтому пациентам выдают направление на обследование внутренних органов. Без их выздоровления хлоазма будет возвращаться.
Принципы лечения
Гиперпигментация при мелазме появляется медленно и столь же медленно исчезает по мере лечения, поэтому врачам и пациентам следует запастись терпением.
Важным терапевтическим фактором является полное избегание солнечного света. Причем солнцезащитная косметика не может в полной мере защитить кожу, поскольку обычно блокирует только UVB диапазон, тогда как UVA попадает на кожу и продолжает ухудшать состояние болезни. Поэтому при мелазме рекомендовано носить закрытую одежду, шляпы с широкими полями и козырьками, находиться преимущественно в тени. Это не отменяет необходимости использования УФ-фильтров, хотя пациентам следует учитывать, что нельзя полагаться только на них.
В качестве осветляющего кожу ингредиента в ряде стран, где это разрешено, используют гидрохинон. Для повышения эффективности его сочетают с третиноином и/или гликолевой кислотой (благодаря отшелушивающему действию, они улучшают проникновение гидрохинона) и кортикостероидами (для снижения воспаления). В одном из исследований рецептура, содержащая 4% гидрохинон, 0,15% ретинол и антиоксиданты, за 12 недель применения значительно уменьшила пигментацию при мелазме. Важно помнить, что поскольку гидрохинон хорошо проникает через кожу и может всасываться в кровь, его нельзя применять во время беременности и кормления грудью. Кроме того, у него есть ряд серьезных побочных эффектов, поэтому с февраля 2001 года он запрещен в странах Европейского союза и в Швейцарии.
Транексамовая кислота действует сразу в нескольких направлениях: напрямую блокирует образование меланина в клетках, не позволяет ему накапливаться локально и рассеивает тот меланин, который уже присутствует в коже. В случае, когда необходимо воздействовать на более глубоко залегающие гранулы пигмента, транексамовую кислоту транспортируют в дерму с помощью липосомальных систем доставки.
Для лечения мелазмы можно использовать азелаиновую кислоту в форме 15% геля или 20% крема.
Нельзя не отметить возможности химических пилингов — рекомендуется гликолевая кислота (50–70%, рН 2,0–3,0), трихлоруксусная кислота 10–30%, раствор Джесснера (14% молочная кислота + 14% салициловая кислота + 14% резорцин), резорцин (20–50%).
Сообщалось о долгосрочном улучшении состояния рефрактерной мелазмы после микронидлинга — малоинвазивной процедуры, при которой кожа прокалывается короткими тонкими иглами, что приводит к стимуляции пролиферации фибробластов, высвобождению факторов роста и увеличению продукции коллагена. Однако точный механизм положительного эффекта данной процедуры при мелазме не установлен.
Для лечения мелазмы применяются такие виды аппаратной косметологии, как неаблятивный фракционный фототермолиз, IPL-терапия и короткоимпульсный Q-switched Nd:YAG лазер. Принцип действия фракционных лазеров — разрушение микроучастков эпидермиса и дермы с последующим их заживлением и образованием здоровой, свободной от дефектов кожи. Так, неаблятивный фракционный лазер Fraxel показал высокую эффективность в лечении мелазмы при выполнении 2–3 процедур с интервалом в 1 месяц. Неаблятивный фракционный фототермолиз является методом выбора у пациентов с IV фототипом кожи и выше, которым нельзя выполнять другие лазерные процедуры.
Для лечения мелазмы также активно применяется IPL-терапия. В этом случае мишенью для воздействия высокоинтенсивным импульсным светом является меланин. Данный метод дает хорошие результаты у пациентов со светлыми фототипами. Наконец, в случаях трудно поддающейся лечению мелазмы, развитие которой стимулируется тепловыми процедурами, применяют Nd:YAG Q-switched лазер, который также избирательно воздействует на меланин, но не нагревает кожу, благодаря сверхкороткой длительности импульса.
Вопросы от наших пользователей:
- мелазма лечение лазером
- крем от мелазмы
- мелазма эффективное лечение
- мелазма на лице лечение
Как убрать хлоазму на лице
Успешное лечение хлоазмы возможно после точной диагностики заболеваний, которые ее вызвали. После того, как восстановлены обмен веществ и гормональный баланс, пигментация участков кожи становится косметической проблемой, которую можно легко исправить. Для успешного восстановления нужно соблюдать несколько правил:
- избегать нахождения на ярком солнце;
- использовать солнцезащитные кремы;
- принимать витамины, которые назначит врач: аевит, кислота фолиевая, метионин, рибофлавин, уколы витаминов группы Б.
- прекратить визиты в солярий;
- отказаться от использования эфирных масел в косметике, они увеличивают чувствительность к солнцу и вызывают пигментацию.
Методы косметической коррекции лица
Посещение косметолога дает стойкий результат при лечении гиперпигментации на лице. Работа косметолога над хлоазмой сводится к следующим действиям:
- Защита от воздействия прямого солнца. С этой целью пациенту подбирают подходящие средства защиты.
- Снятие слоя отмерших клеток. Таким образом часть темных клеток механически удаляется и пятна становятся светлее. Кожа начинает активнее обновляться, и пятно постепенно исчезает.
- Подавление производства меланина на определенных участках. Для этого используется отбеливающая косметика с традиционными и современными компонентами: кислоты, экстракты растений, омега-3 и другие.
Кроме косметических средств, для коррекции используют аппаратные процедуры: дермобразии, лазерные коррекции, массажи, уколы.
Медицинские препараты
Препараты, которые назначают для лечения хлоазмы, требуют тщательного соблюдения инструкций, дозировок и наблюдения специалиста. Передозировки или увеличение времени процедур может привести к обратному эффекту: кожа в зоне поражения будет излишне отбелена, этот участок будет также выделяться на лице. Кроме того, в некоторых случаях активное воздействие на мелазму может вызвать усиленную выработку меланина, и пятно потемнеет еще сильнее.
Для контроля над выработкой меланина врачи назначают витамины, влияющие на его выработку и выведение:
- Незаменимая аминокислота метионин эффективно осветляет хлоазму. Его назначают трижды в день по 0,5 гр.
- Аскорбиновая кислота при нанесении на кожу легко проникает сквозь внешний барьер, останавливает образование меланина, способствует активной выработке коллагена и отбеливает кожу. Для усиления эффекта назначают аскорбиновую кислоту для приема внутрь.
- Фолиевая кислота (витамин В9) благоприятно действует на кожу. Среди ее многочисленных полезных свойств способность создавать невидимую защиту от УФ-излучения. Принимают по 0,1 гр в день.
- Крем Скинорен решает не только проблемы избыточной пигментации, он очищает кожу от воспалений, помогает убрать следы угревой сыпи. Действующее вещество крема — азелаиновая кислота. Она подавляет развитие лишних меланоцитов, делая их нежизнеспособными. Для избавления от пигментации необходим курс около трех месяцев. 2,5 см полоски крема достаточно для нанесения на все лицо.
К каким врачам обращаться при этой проблеме
Проблемами с кожей занимаются специалисты — дерматологи. Начинать лечение можно также с записи к терапевту, который выпишет направление к дерматологу и к специалистам по основным хроническим заболеваниям. По результатам анализов и с учетом истории болезни можно получить направление к гастроэнтерологу, гинекологу, онкологу, неврологу и другим узким специалистам.
Отзыв
Первый раз хлоазма у меня появилась лет 5 назад после сильного увлечения загаром. Потом она усилилась при беременности, а после родов так и осталась. Перепробовала огромное количество мазей и кремов, народных средств. Заметное улучшение было, но через некоторое время пятна снова темнели.
Так и мучилась, пока подруга не посоветовала хорошего дерматокосметолога. Он мне подобрал лечебный крем с койевой кислотой, экстрактами лимона и огурца «MICROCELLULAIRE» и прописал витамины B и C. Еще мне сделали срединный пилинг с гликолевой кислотой 3 процедуры.
На лице осталось несколько едва заметных пятен, которые легко скрываются под тональным кремом. Теперь всегда пользуюсь с солнцезащитными средствами и собираюсь раз в год проходить процедуры пилинга.
Альбина Воеводина, 38 лет.
Профилактические меры появления хлоазмы
Специалистами разработан комплекс мер, соблюдение которых позволяет как предотвратить появление хлоазмы, так и избавиться от существующих пятен на коже:
- Принимать гормональные контрацептивы нужно с осторожностью, либо полностью отказаться от их использования, заменив другими видами.
- Пользоваться косметикой, содержащей защиту от вредного воздействия ультрафиолетовых лучей.
- Очищать кожу только деликатными средствами, регулярно увлажнять ее.
- Исключить из употребления пищевые добавки, продукты питания, а также медицинские препараты с фото сенсибилизирующими веществами.
- Любые косметические отбеливающие процедуры применяют только после консультации со специалистом во избежание рецидива.
Как устранить хлоазму пилингом, показано в этом видео:
Лечением хлоазмы должны заниматься врачи и профессиональные косметологи. Хороший результат дает комплексное решение проблемы, устраняющее причину изнутри и снаружи.
Народные средства, применяемые в домашних условиях
Осветляющими и подавляющими продукцию меланина свойствами обладают сульфиды, фенолы, гликозиды, фенолкарбоновые кислоты и аскорбиновая кислота, содержащиеся во многих растениях.
Многие из них активно используются космецевтикой для создания депигментирующих средств. Поэтому применение народных средств на основе растений эффективно и одобрено дерматологами. В этом обзоре подобраны лучшие рецепты из всегда доступных компонентов.
Осветляющие маски
Перед нанесением маски кожу лица нужно очистить лосьоном и распарить поры над парами горячей воды 5-7 минут.
Составы:
- мед и луковый сок смешивают в одинаковых пропорциях;
- крахмал (1 ст. л.) разводят с соком лимона до средней густоты;
- мелко нарубленную петрушку (30 г) смешивают с кефиром (100 мл), настаивают 1 час;
- смешивают тертый огурец (1 ст. л.), творог (1 ст. л.), молоко (1 ч. л.), оливковое масло (1 ч. л.);
- делают смесь из сока лимона (1 ст. л.), белой глины (1 ст. л), сока петрушки (1 ст. л.), кефира (1 ст. л.);
- натертые на мелкой терке хрен и зеленое яблоко смешивают 1: 1.
Маски накладывают на все лицо или только на пигментированные участки. Среднее время воздействия 15-20 минут, после этого смесь смывают теплой водой. Рекомендуется 2-3 процедуры в неделю, составы можно комбинировать.
Лосьоны и тоники
Средства используют для ежедневного протирания кожи вместо привычных лосьонов, перед нанесением лечебного крема и маски.
Составы:
- листья и стебли петрушки (50 г) заливают кипятком (250 мл), настаивают 3 часа, сырье отжимают;
- измельченные листья толокнянки (20 г) заливают 40% этиловым спиртом, настаивают 2 недели в темном месте;
- сухой чабрец (2 ч. л) заливают водой (200 мл), варят 10 минут;
- листья и цветки одуванчика (30 г) заливают кипятком (250 мл), варят 15 минут и настаивают 2 часа;
- свежую мяту (50 г) варят в 250 мл воды, остуженный отвар смешивают соком 2 лимонов.
Приготовленные средства процеживают и переливают в стеклянную емкость. За исключением спиртовой настойки хранят в холодильнике не более 3 дней.
Компрессы
Компрессы и примочки можно применять в свободные от масок дни. Их тоже делают на предварительно очищенную и распаренную кожу.
Для процедуры применяют соки:
- лимона;
- огурца;
- петрушки;
- ежевики;
- грейпфрута;
- калины;
- лука.
В выбранном соке смачивают сложенную в несколько раз марлевую ткань и накладывают на поверхность пигментированного участка. Выдерживают 20 минут и смывают теплой водой.
Хлоазма во время беременности
Пигментация во время беременности усиливается, это нормальное явление с которым не стоит бороться. Темнеют ареолы, линия внизу живота, становятся заметнее веснушки. Гормональные перемены организма, работающего с двойной нагрузкой, провоцируют появление мелазмы.
Беременным женщинам желательно беречься от солнца, вовремя пить витамины, продумать рацион, богатый морской рыбой, зеленью, овощами и фруктами.
Если пятна все же появились, они сами исчезнут через 3-5 месяцев после родов. В том случае, если они не проходят, необходимо обратиться к врачу. Пигментация может сигналить о внутренних неполадках в организме, после беременности особенно важно проверить правильную работу яичников и щитовидной железы, работа этих органов может измениться за период беременности.
Как предотвратить возникновение заболевания?
Хлоазма не опасна для здоровья человека и не имеет осложнений. При поражении обширного участка кожи лица она может привести к серьезному дискомфорту, психоэмоциональным нарушениям. Поэтому важно научиться предупреждать обострения болезни.
Уход за кожей лица
Уход за кожей начинают с очищения. Для этого используют специально разработанное для пигментированной кожи молочко, кефир или молочную сыворотку. После очищения на кожу наносят тоник, который подготовит кожу для применения лечебных кремов.
Применение лечебного крема зависит от активности компонентов. Это может быть локальное нанесение или обработка всей поверхности лица, ежедневное применение или 2-3 раза в неделю.
У людей с сухой кожей могут появиться раздражения, поэтому в этих случаях нужно дополнительно применять увлажняющие крема с жирной основой. Желательно подбирать средства с высоким антиоксидантным действием.
Для домашнего пилинга используют средства с мелкоабразивными частичками. Процедуру проводят 1-2 раза в неделю, стараясь не травмировать кожу.
Нужно тщательно подбирать лечебную, уходовую и декоративную косметику. Они не должны содержать агрессивные эфиры, салицилаты, ртуть, неиндентифицированные добавки и вредные консерванты.
Пигментированная кожа остро реагирует на сложные эфиры, содержащиеся в парфюме. В период обострения от них лучше отказаться или подбирать духи и дезодоранты с низким содержанием ароматизаторов и без спирта.
Профилактика
Прежде всего, это круглогодичная защита от солнца. Для этого используют фотозащитные крема, содержащие несколько фильтров. Чем выше показатель Sun Protective Factor (SPF), указанный на маркировке, тем длительней и надежней защита кожи.
Полная активность крема начинается через 15-20 минут после нанесения, об этом следует помнить перед выходом на улицу. В дни высокой солнечной активности кожу дополнительно защищают широкополыми шляпами и одеждой из легких тканей.
Дополнительные правила:
- регулярное употребление продуктов, содержащих витамины C и группы B;
- ежегодное обследование организма;
- лечение патологий ЖКТ, печени, мочевыводящих путей;
- контроль над гинекологическими болезнями, гормональным фоном;
- ограничение или исключение солярия;
- исключение препаратов, продуктов с фотосенсибилизирующим свойством.
Поскольку единственное последствие хлоазмы психологический дискомфорт, больным с хронической формой болезни важно воспринять проблему, как свершившуюся. Длительный стресс может привести к серьезным неврологическим нарушениям.
Сегодня существует множество декоративных средств и косметологических методов, успешно маскирующих пигментные пятна. Всегда важно помнить о том, что часто дефекты лица заметны только их владельцу. Окружающие люди редко оценивают внешность по деталям, к тому же, всегда гораздо ценнее внутреннее содержание человека.