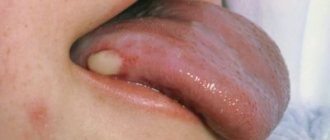
Опухоли глаза – группа онкологических заболеваний, возникающих и развивающихся в различных тканях глаза. Опухоли глаза могут быть доброкачественными, злокачественными, местнодеструирующими.
Среди злокачественных новообразований, рак глаза встречается реже остальных онкологических опухолей, такие новообразования составляют не более 5% от всех.
Больше половины раковых опухолей органов зрения – это опухоли век и конъюнктивы. На втором месте – внутриглазные опухоли и опухоли орбиты.
Лечение опухолей органов глаза
Существует два подхода к лечению опухолей глаза: хирургический и органосохранный. Мы отдаем предпочтение органосохранному методу, предлагая пациентам современное радиохирургическое лечение опухолей глаза на системе КиберНож (СyberKnife).
Клиника Спиженко одной из первых в мире провела уникальную операцию на системе КиберНож при увеальной меланоме глаза, в результате которой пациенту удалось сохранить не только сам орган (до этого единственным вариантом лечения данного заболевания являлось удаление глазного яблока), но и зрение.
Радиохирургия с помощью КиберНожа позволяет удалить опухоль без остатка за один-три сеанса, при этом не повреждаются здоровые ткани вблизи новообразования, не требуется введения наркоза, стационарного лечения и восстановительного периода.
Комментарий эксперта
Чеботарева Т. И.
Заведующая департаментом радиохирургии Татьяна Ильинична Чеботарева
«Лечение опухолей глаза с помощью КиберНожа, которое предусматривает сохранение глаза, является перспективным и эффективным. Это безболезненное, безинвазивное лечение, при котором возможно осуществить лечебное мероприятие как при малых проминенциях, так и при больших. Мы проводим курс лечения за один сеанс и добиваемся гибели раковых клеток. По нашим наблюдениям пятилетняя выживаемость после лечения составляет более 95%, а выживаемость после всех методов лечения без КиберНожа – от 56 до 90%»
Приводится анализ 1099 гистологических заключений и 350 историй болезни пациентов с доброкачественными и злокачественными опухолями глаза, прооперированных за период с 1990 по2010 г. Выделено 4 основные группы заболевания: 1) опухоли век; 2) опухоли конъюнктивы, роговицы и склеры; 3) внутриглазные опухоли; 4) опухоли орбиты. Отмечено, что в первых двух группах злокачественные опухоли выявлены приблизительно у 10% пациентов, в группе с опухолями орбиты — у 25,6% пациентов и в группе с внутриглазными опухолями — у 87,7%. Анализируются результаты гистологического и клинического диагнозов во всех исследуемых группах.
Clinical histological analysis of tumors of the eye and its protective and auxiliary apparatus
We analyzed 1099 histological findings and 350 histories of the disease of patients with benign and malignant eye tumors, operated on in 1990 till 2010. Four main groups of the disease were singled out: 1) eyelid tumors; 2) conjunctival, corneal and scleral tumors; 3) intraocular tumors and 4) orbital tumors. It was noted that in the first two groups malignant tumors were revealed approximately in 10% of patients, in the group of patients with orbital tumors — in 25.6% of all cases, in the group of patients with intraocular tumors — in 87.7%. The results of histological and clinical diagnoses in all the groups were analyzed.
В 60–70-е годы ХХ века было выделено самостоятельное клиническое направление — офтальмоонкология, в задачу которой входила разработка и совершенствование методов диагностики и лечения опухолей глаза и окружающих его тканей [1]. Публикаций по офтальмоонкологии не так много по сравнению с другими разделами офтальмологии, но большинство из них касаются частных вопросов диагностики, лечения, иллюстрации отдельных клинических наблюдений. Пожалуй, можно отметить только несколько работ, которые более широко освещают проблемы офтальмоонкологии [2-5]. Не занимаясь конкретно этой проблемой, нам постоянно приходилось и приходится наблюдать больных с опухолями и опухолеподобными заболеваниями глаза и его придатков, оперировать их, но не было возможности проанализировать результаты своей работы, чему и посвящено данное исследование.
Нами был проведен ретроспективный анализ 1099 гистологических заключений удаленных тканей и 350 историй болезни пациентов с доброкачественными и злокачественными опухолями глаза, пролеченных в филиале за 21 год работы (с 1990 по2010 г.) (табл. 1). За это время в филиал обратилось около 250 тысяч первичных пациентов.
Таблица 1.
Распределение больных по локализации опухоли (n%)
| Группы пациентов по локализации опухоли | Кол-во пациентов (абс.) | Кол-во пациентов (%) | Кол-во патологии на 100000 первичных пациентов |
| 622 | 56,6 | 247 |
| 269 | 24,5 | 107 |
| 130 | 11,8 | 52 |
| 78 | 7,1 | 31 |
| Всего | 1099 | 100 | 436 |
Наиболее многочисленную группу составили пациенты с опухолями век: 56,6%, или 247 на 100000 первичных больных. Среди них преобладали лица женского пола — 408 чел. (65,6%), мужчин было 214 чел. (34,4%). Опухоли век наблюдались в любом возрасте с некоторым преобладанием в группах старше 40 лет. В большинстве случаев это были доброкачественные опухоли (557 чел.), злокачественные опухоли были выявлены у 65 пациентов (9,8%).
Таблица 2.
Распределение опухолей век у пациентов в зависимости от пола и возраста
| Возраст | 1-9 | 10-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70 и более | Всего |
| Муж. | 15 | 25 | 19 | 22 | 35 | 24 | 34 | 40 | 214 |
| Жен. | 19 | 34 | 42 | 57 | 56 | 68 | 60 | 72 | 408 |
| Всего | 34 | 59 | 61 | 79 | 91 | 92 | 94 | 112 | 622 |
Среди доброкачественных опухолей век гистологически наиболее часто выявлялись так называемые мягкие образования: папилломы (207), кисты (101), халязионы (73). Папилломы — это опухоли покровного эпителия с разной степенью дисплазии. Они чаще всего представляют собой медленно растущее плоское, округлое или овальное образование с рыхлой бородавчатой поверхностью с широким основанием или на ножке. Поэтому клинический диагноз «папиллома» более чем в 60% случаев совпадал с гистологическим диагнозом. Однако при наличии различной степени дисплазии гистологически обнаруживали кератопапиллому, фибропапиллому, себорейный кератоз, гиперкератоз и его наиболее выраженную форму — кожный рог. В этих случаях врачи ставили диагноз «новообразование кожи века». Считается, что потенциал злокачественного перерождения кератоза очень мал или равен нулю, но тем не менее раннее удаление этих образований считают наиболее целесообразным.
Кисты обычно не вызывают сомнения у врача и в половине случаев клинический и гистологический диагнозы совпадают. Они располагаются, как правило, на переднем ребре века или у наружной и внутренней его спайки, имеют вид округлого образования, заполненного или прозрачным содержимым (происходят из потовой железы Moll), или маслянистым содержимым (происходят из видоизмененной сальной железы Zeis), или творожистым содержимым (происходят из обыкновенной сальной железы). В последнем случае гистологи называют ее эпидермальной кистой или атеромой, а офтальмологи часто ставят диагноз: новообразование кожи века, липома, фиброма, дермоидная киста. Лечение кист хирургическое.
Халязион по гистологической классификации [6] относится к воспалительным опухолеподобным поражениям. Халязион (киста мейбомиевой железы) — хроническое асептическое липогранулематозное воспаление, вызванное закупоркой выходных отверстий железы и застоем жирового секрета. Офтальмологи прекрасно знают его клинику и совпадение клинического и гистологического диагнозов составляет 88%, но в отдельных случаях врачи ставили диагноз новообразования (6 случаев), папилломы, атеромы, ретенционной кисты. У одного пациента с клиническим диагнозом халязион гистологи обнаружили базальноклеточный рак. Данный факт хорошо известен в офтальмологической практике, поэтому рекомендуется проводить гистологическое исследование удаленного материала особенно при рецидивах, что имеет место не так уж и редко.
Очень редкими опухолями век, которые нам пришлось наблюдать, являются контагиозный моллюск, ксантелазма, фиброма, липома, сирингоэпителиома, нейрофиброма и ряд других поражений. Хотелось бы сказать несколько слов про нейрофиброматоз век, являющийся наследственным заболеванием с первичным нарушением развития клеток нервной ткани. Мы наблюдали трех таких пациентов и у всех были довольно обширные тестоватые опухоли век, частично захватывающие прилежащие ткани лица и потребовавшие их удаления с одновременной свободной кожной пластикой.
Среди сосудистых доброкачественных опухолей, которые встретились как у 21 взрослого, так и у 6 детей в возрасте от 6 месяцев до 9 лет, в большинстве случаев гистологический диагноз подтверждал клинический (кавернозная или капиллярная гемангиома). При небольших поверхностных образованиях довольно эффективным методом лечения в любом возрасте является применение криодеструкции наконечником необходимой площади и с температурой около минус 1800, при больших подкожных опухолях приходится прибегать к хирургическому ее удалению. Другие опухоли у детей гистологически представляли халязион — в 6 случаях, эпидермальные и дермоидные кисты — в 10, папилломы — в 7, контагиозный моллюск — в 3, и в единичных случаях фиброму, атерому и воспалительную инфильтрацию.
Злокачественные опухоли век выявлены в этой группе у 9,8% пациентов. Здесь также преобладали женщины — 40 человек (61,5%), мужчин было 25 (38,5%) преимущественно в возрасте старше 40 лет. Средний возраст составил 63,4 года, в то время как в группе с доброкачественными опухолями век средний возраст пациентов составил 42,1 года. Клинически диагноз злокачественного образования века (базалиома, рак, карцинома) был поставлен у трети больных, в остальных случаях — «новообразование кожи века», а также «халязион» 1 случай и «хондрома» — 1. Гистологический диагноз практически у всех больных этой группы был «базальноклеточный рак». В принципе клиника этого заболевания достаточно узнаваема и характеризуется появлением плотного безболезненного медленно растущего узелка по краю века (чаще нижнего), иногда с небольшим изъязвлением в центре. Именно в этой стадии необходимо распознать и удалить опухоль в пределах здоровой ткани, если же этого не происходит, то опухоль растет, изъязвляется, приводя к значительным дефектам и деформации века. В этих случаях уже требуется проведение лучевой терапии с предварительной или последующей реконструкцией века. И хотя базальноклеточный рак относят к местнодеструирующим образованиям, не приводящим к метастазированию, но при запущенных случаях процесс может переходить на ткани орбиты. Поэтому только раннее выявление и радикальное лечение злокачественных опухолей век может сохранить и зрение, и косметический вид больного. Есть еще одна довольно редкая форма рака кожи век, которую патологоанатомы трактуют как солидный рак, и такой клинический случай был нами опубликован [7].
Во 2-й группе мы объединили опухоли конъюнктивы, роговицы и склеры, поскольку они взаимосвязаны друг с другом и относятся по современной клинической классификации к заболеваниям поверхности глаза. Однако преобладающее количество случаев включает чисто конъюнктивальные поражения (240 глаз), остальные 29 относятся к поражению роговицы и склеры. Как и в 1-й группе, здесь чаще встречались женщины (60%), практически такое же было распределение опухолей по возрастным группам и средний возраст пациентов (44,7) в диапазоне от 1 до 85 лет. Однако в отличие от 1-й группы, где мы насчитали около 20 различных гистологических диагнозов, в группе с опухолями конъюнктивы их было более 40.
Чаще всего выявляли папилломы (54 случая), гранулемы (54), ретенционные кисты (35), реже — такие образования, как пингвекулы (8), капиллярные и кавернозные гемангиомы (6), а также единичные опухолевые образования типа разрастания фиброзной ткани, лимфоцитарной инфильтрации, явления гиалиноза, амилоидоза, дистрофических изменений с базофильной дегенерацией, келоидный рубец, картина гиперпластического опухолевого образования, инородное тело слизистой, инкапсулированный паразит из группы филяриев, эпителиома Малуба (доброкачественная некротическая опухоль) и другие. Однако клинически, как правило, ставился диагноз новообразование конъюнктивы. У 12 больных с новообразованием слезного мясца или слезной точки гистологически выявляли ретенционную кисту, папиллому, грануляционную ткань, сальный невус, гиперплазию сальных желез.
Злокачественные опухоли чисто конъюнктивальной локализации, которые были удалены хирургическим путем, наблюдались редко. Это были меланомы (4 случая), недифференцированная саркома (1), подозрение на лимфому (1). Чаще всего наблюдались сочетанные локальные поражения роговицы и конъюнктивы, которые гистологически интерпретировались как плоскоклеточный рак (15 глаз), меланома (5). Т.е. в общей сложности злокачественные поражения поверхности глазного яблока были выявлены у 26 пациентов, что составило 9,7%, как и в группе с опухолями век.
Следует отметить, что клинически отличить доброкачественный или злокачественный характер опухоли роговицы и склеры практически невозможно, поэтому при одной и той клинической картине в одних случаях гистологическое исследование дает диагноз плоскоклеточного рака, в других — инкапсулированное образование типа остеомы, фрагменты дегенеративной склеры с явлениями гиалиноза, эпидермоид, лейкоплакия, хроническое воспаление с отложением солей кальция и другие. Во всяком случае, эти опухоли выявляются рано, удаляются полностью с закрытием дефекта послойным роговичным лоскутом и очень редко рецидивируют.
Группа пациентов с внутриглазными опухолями составила, по нашим данным, 11,8% из всей группы обследованных, или 52 человека на 100000 первичных пациентов. Женщин было 78 (60%), мужчин — 52 (40%). Их распределение по возрастным группам представлено в таблице 3.
Таблица 3.
Распределение больных с внутриглазными опухолями по возрастным группам (n)
| Возраст (лет) | 1-9 | 10-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70-80 | Всего |
| Муж. | 5 | — | 1 | — | 6 | 13 | 9 | 18 | 52 |
| Жен. | 2 | — | 1 | 1 | 10 | 16 | 24 | 24 | 78 |
| Всего | 7 | — | 2 | 1 | 16 | 29 | 33 | 42 | 130 |
Самую многочисленную группу составили больные с опухолями сосудистой оболочки — 109 человек, с опухолями радужки было 12, с опухолями цилиарного тела — 9 человек.
Клинически, в большинстве случаев, опухоли радужки были представлены пигментированными или слабопигментированными образованиями, медленно прогрессирующими, расположенными в периферических отделах радужки и занимающими не более одного сектора. Показанием для их удаления обычно служило прогрессирование роста опухоли в сторону угла передней камеры. При гистологическом исследовании у двух пациентов был поставлен диагноз меланомы, еще у двух — подозрение на меланому, в остальных случаях данных за злокачественный процесс не было выявлено. Были обнаружены кисты (4 случая), пигментный невус (3) и бородавчатая папиллома.
Все опухоли цилиарного тела имели злокачественный характер с гистологическим диагнозом пигментная эпителиоидная меланома, которая считается наиболее злокачественной. Во всех случаях с клинически видимым узлом опухоли глаза были удалены, в 3 случаях при небольших опухолях цилиарного тела была произведена иридоциклэктомия.
У 109 больных, у которых при детальном клиническом обследовании были выявлены большие объемные образования внутри глаза, подтвержденные при ультразвуковом В-сканировании, сопровождавшиеся резким снижением зрения, повышением внутриглазного давления, иногда с болевыми симптомами, и подозрением на экстраокулярный рост опухоли была произведена энуклеация. При гистологическом исследовании у 101 больного злокачественный характер опухоли был подтвержден, при этом в 40% был поставлен диагноз веретено-клеточной меланомы, которая рассматривается более благоприятной в плане прогноза для жизни, чем меланомы эпителиоидного типа или смешанные меланомы, которые имели место у остальных больных. В одном случае был поставлен диагноз злокачественной опухоли неясного генеза, в 2 случаях было выявлено прорастание опухоли по зрительному нерву в полость орбиты. У трех детей с ретинобластомой в возрасте 1, 4 и 4 года, направленных в Москву в онкологические центры на консультацию, по их рекомендации глаза были удалены. У всех был поставлен гистологический диагноз дифференцированной или недифференцированной ретинобластомы. Ретинобластома является результатом трансформации клеток сетчатки, возникающей перед окончательной их дифференцировкой. Она может быть наследственной и ненаследственной. В первом случае обычно поражаются оба глаза, для второго характерно поражение одного глаза. Эти опухоли легко подвергаются некрозу, поэтому при их выявлении в начальных стадиях эффективной является лучевая терапия с последующей химиотерапией. При отсутствии эффекта от лечения при большой опухоли проводится энуклеация.
У 8 взрослых пациентов гистологическое исследование энуклеированного глаза не выявило злокачественного процесса, и были поставлены такие диагнозы, как лейомиома, шваннома, кавернозная гемангиома, капиллярная гемангиома с очагом хронического воспаления, разрастание грануляционной ткани, антрокоз, кератозная гемангиома и в одном заключении «признаков опухолевого процесса нет». Во всех этих случаях удаление глаза было произведено по клиническим показаниям: отсутствие зрительных функций, выраженный увеит, вторичная болящая глаукома, наличие опухолевидного образования в глазу по данным ультразвукового исследования и компьютерной томографии. Такое несоответствие клинического и гистологического диагнозов хорошо известно, поэтому даже при остаточном, низком зрении всегда нужно помнить об этом и решать вопрос о необходимости энуклеации строго индивидуально.
Опухоли орбиты были выявлены у 78 пациентов, что составило 7,1% среди всей исследуемой группы, или 31 случай на 100000 первичных пациентов. Как и во всех других группах, они чаще наблюдались у женщин (70%), встречались в любом возрасте (табл.4), в среднем 48,9 года в диапазоне от 1 года до 84 лет.
Таблица 4.
Распределение больных с опухолями орбиты по возрастным группам
| Возраст (лет) | 1-9 | 10-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-69 | 70 и > | Всего |
| Муж. | 1 | 4 | 1 | 4 | 2 | 7 | 7 | 3 | 29 |
| Жен. | 2 | 5 | 1 | 9 | 6 | 10 | 9 | 7 | 49 |
| Всего | 3 | 9 | 2 | 13 | 8 | 17 | 16 | 10 | 78 |
Доброкачественные опухоли были обнаружены у 58 человек (74,4%), среди них 36 женщин и 22 мужчин, злокачественные — у 20 больных (25,6%), из них 11 мужчин и 9 женщин.
Чаще всего наблюдались опухоли слезной железы (12 случаев). Клинически при этом отмечается наличие опухолевидного плотного образования, расположенного в верхне-наружном отделе орбиты, и смещение глазного яблока книзу и кнутри. Опухоль растет медленно, иногда сопровождается гиперемией века. Считают, что наиболее часто имеет место плеоморфная аденома слезной железы — эпителиальная опухоль, которая исходит из протоков, стромы и мышечно-эпителиальных элементов железы. В нашем материале такой гистологический диагноз встретился только один раз, в остальных случаях был выставлен диагноз хронического дакриоаденита (в 2 глазах), гиперплазии слезной железы, гранулематозного воспаления, но чаще всего гистологическое заключение звучало так: доброкачественное лимфоэпителиальное поражение, инфильтрация из малых лимфоцитов (лимфома), хронический воспалительный процесс с лимфоидной инфильтрацией, MALT-лимфома. Нам ни разу не встретился рак слезной железы, но у двух пациентов был выставлен диагноз лимфоцитарной лимфосаркомы.
Другой довольно частой причиной экзофтальма являются дермоидные и эпидермоидные кисты — доброкачественные полостные образования из группы тератом (хористом), образующихся при смещении эктодермы под кожу вдоль линии эмбрионального соединения. Мы наблюдали 10 таких пациентов, среди них девочку 3 лет. Эти образования чаще располагаются в наружных отделах орбиты, нередко спаяны с окружающими тканями и не всегда их удается удалить в капсуле, поэтому возможны рецидивы. Клинически диагноз кисты в большинстве случаев устанавливается с помощью компьютерной или магнитно-резонансной томографии. Клинический и гистологический диагнозы почти всегда совпадают.
Следующей довольно частой находкой при орбитотомии являются сосудистые опухоли — капиллярная и кавернозная гемангиомы, которые мы наблюдали у 11 больных. Первая чаще располагается у входа в орбиту, вторая — в любом месте орбиты в пределах мышечной воронки. Очень трудны для удаления гемангиомы, располагающиеся в области вершины орбиты. К сожалению, удаление таких опухолей может привести к потере зрения в виду их тесной связи со зрительным нервом. Среди других причин доброкачественного процесса в орбите гистологические исследования указывают на воспаления орбитальной клетчатки (псевдоопухоли), опухоли, исходящие из нервной ткани (нейрофибромы, нейролеммомы, менингиомы, глиомы) и опухоли глиального происхождения.
Клиника злокачественной опухоли орбиты проявляется в виде быстро развивающегося экзофтальма, хотя в ряде случаев картина бывает похожа на течение доброкачественного процесса. Чаще всего гистологически обнаруживали опухоли, связанные с поражением лимфоидной ткани (лимфома, злокачественная лимфома, лимфосаркома, прелимфоцитарная саркома, лимфогранулематоз), а также эмбриональная рабдомиосаркома, пигментная меланома, плоскоклеточная карцинома, рак потовой железы и другие.
При злокачественном процессе, связанном с поражением лимфоидной ткани, пациенты направлялись на лечение в онкодиспансер, где проводилась лучевая и химиотерапия. Надо отметить, что рабдомиосаркому считают опухолью, свойственной детскому возрасту, но в нашем материале этот гистологический диагноз был поставлен больным в возрасте 41 и 69 лет. Лечение также проводилось в онкодиспансере как и при лимфомах. При пигментных меланомах и при карциномах, при которых ни лучевая, ни химиотерапия не дают эффекта, единственным методом является экзентерация орбиты.
Заключение. Проведенный анализ показал, что, несмотря на преимущественно доброкачественный характер опухолей век, конъюнктивы и передней поверхности глазного яблока, приблизительно у 10% обследованных с данной патологией было выявлено злокачественное поражение, радикальное лечение которых возможно только в начальных стадиях. В запущенных же стадиях лечение может заканчиваться не только большими косметическими дефектами, но и потерей зрения и гибелью больного. Высокой степенью злокачественности отличаются опухоли сосудистой оболочки и цилиарного тела. К сожалению, раннее выявление этих опухолей не проводится должным образом. За все время нашей работы можно посчитать на пальцах тех больных, которых мы направили в Московские офтальмоонкологические центры для радикального лечения.
При орбитальной патологии злокачественный процесс имел место в 25,6% всех случаев, но даже при доброкачественных опухолях несвоевременное их лечение может приводить к потере зрительных функций.
В.А. Мачехин
Тамбовский филиал МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» МЗ РФ
Мачехин Владимир Александрович — доктор медицинских наук, профессор, главный научный консультант
Литература:
1. Бровкина А.Ф. Болезни глазницы // Глазные болезни: учебник / под ред. В.Г. Копаевой. — М.: Медицина, 2002. — С. 411-449.
2. Бровкина А.Ф. Новообразование орбиты // М.: Медицина, 1974. — 256 с.
3. Бровкина А.Ф. Болезни орбиты. — М., 2008. — 251 с.
4. Войно-Ясенецкий В.В., Панфилова Г.В., Терентьева Л.С. и др. // Опухоли глаза, его придатков и орбиты / под ред. Н.А. Пучковской. — Киев, 1978. — 230 с.
5. Важенин А.В., Панова И.Е. Избранные вопросы онкоофтальмологии. — М.: изд-во РАМН. — 2006. — 154 с.
6. Циммерман Л.Е., Собин Л.Г. Гистологическая классификация опухолей глаза и его придатков. — Женева, 1984. — 80 с.
7. Мачехин В.А. Атипичный случай опухоли верхнего века // Офтальмохирургия. — 2011. — № 3. — С. 68-71.
В чем заключается радиохирургическое лечение рака глаза?
Радиохирургическое лечение на системе КиберНож состоит из двух этапов: подготовки к лечению и непосредственно самой радиохирургии. На основании снимков КТ и МРТ-диагностики создается компьютерное планирование подачи множественных микропучков излучения в опухоль с учетом расположения здоровых тканей и критических структур (зрительный нерв, слюнные железы, головной мозг и т.д.).
Меланома хориоидеи. План радиохирургического лечения на системе КиберНож
Лечение проводится всего в одну фракцию (сеанс), после чего пациент самостоятельно покидает клинику. Во время радиохирургии пациент удобно располагается на процедурном столе КиберНожа, в то время, как компактный линейный ускоритель перемещается вокруг него, подавая высокие дозы ионизирующего излучения точно в объем опухоли глаза.
Однократная абляционная доза на КиберНожа в 22-27 Гр и гипофракционное облучение 3-5 фр. (30 Гр) вызывает разрушение опухолевой ткани.
| Укладка пациента перед лечением на КиберНоже | Контроль процесса лечения на КиберНоже |
Симптоматика патологии
На ранних стадиях развития кист сетчатки в периферической ее зоне развивается кистовидная дистрофия. Прозрачность сетчатки снижается с возникновением сероватого оттенка. По мере усиления процесса дегенеративных кистоидных изменений, возникает расслоение ткани сетчатки. С прогрессированием процесса отслойки, площадь и высота имеющихся клеточных изменений увеличивается. Как правило, подобные изменения возникают в нижненаружном квадранте глазного дна, распространяясь затем на всю зону периферии (изменения имеют циркулярный характер). Реже поражение начинается в наружном квадранте, постепенно продвигаясь в макулярную зону.
Прогрессирование отслойки сетчатки по высоте происходит также постепенно. На начальном этапе изменения практически плоские, с окрашенной в серый цвет зоной поражения и не измененным ходом сосудов. Затем высота расщепления ткани возрастает с перемещением сосудов в зону поражения. Это становится толчком к развитию вторичных дистрофических процессов: возникает дезорганизация отложения пигмента в слоях сетчатки и очаговая атрофия пигментного эпителия. В некоторых случаях на этом этапе возникают разрывы наружного или внутреннего слоев сетчатки. При этом, разрывы наружного слоя обычно имеют больший размер и неправильную форму. При разрывах внутренних слоев размер дефектов, как правило, меньше и его форма правильная. Буллезная стадия кистоидной дегенерации характеризуется значительными изменениями сетчатки. Она начинает напоминать проминирующее, имеющее четкие контуры прозрачное образование. При имеющихся к этому этапу разрывах, в большинстве случаев возникает отслойка сетчатки.
Диагностика онкологических опухолей глаза
Предварительный диагноз – «рак органов глаза» могут поставить после проведения офтальмоскопии.
Компьютерная томография проводится на высокоточном 32-срезовом спиральном томографе Siemens SOMATOM go.Up
Для подтверждения онкологической опухоли пациенту будет необходимо пройти ряд процедур, которые дадут представление о характере новообразования. Пациенты проходят УЗИ глазного яблока, КТ, МРТ и флуоресцентную ангиографию. Также в случае необходимости, назначают биопсию новообразования для гистологического исследования тканей. Все методы диагностики и лабораторные анализы доступны.
Диабетическая ретинопатия
Изменения глаз при сахарном диабете вызывают нарушение доставки кислорода к сетчатке и приводят к развитию диабетической ретинопатии. Болезнь развивается не сразу, а спустя 5 – 10 лет от момента манифестации диабета.
В зависимости от формы заболевания (диабет 1 или 2 типа), поражения сетчатки будут отличаться. У пациента с диабетом 2 типа зачастую выявляют признаки диабетической макулопатии, приводящей к снижению остроты зрения. При инсулинзависимой форме диабета изменения в сетчатке гораздо более выражены и проявляются пролиферативными изменениями: ростом новых неполноценных сосудов (неоваскуляризация сетчатки), кровоизлияниями и рубцеванием сетчатки, макулярным отеком.
Для лечения диабетической ретинопатии применяют лазерокоагуляцию сетчатки, интравитреальные инъекции anti-VEGF препаратов, а в тяжелых случаях — хирургическое лечение (операция витрэктомии).
Подробнее о лечении диабетической ретинопатии >>>
Симптомы рака органов зрения
Опухоли глаза имеют ряд симптомов, которые расцениваются как потенциально переходящие в онкологические. Это:
- падает зрение
- появляются пятна на радужке глаза
- в глазу появляются размытые видения, пятна, световые вспышки
- явно смещается глазное яблоко
- проявляется косоглазие
- в глазу или области вокруг него появляются сильные боли
- на веке образовываются наросты, утолщения
- при опухолях конъюнктивы появляются ярко выраженные узелки, также возможна плотная белесая пленка с ярким сосудистым рисунком
- если появляется опухоль в слезной железе, то начинаются боли и обильное слезотечение
- при ретинобластоме проявляется светобоязнь, возможно выраженное косоглазие.
Появление каждого из вышеперечисленных симптомов является поводом обратится к специалистам, а лучше онкологического профиля.
Основные заболевания сетчатки
- Ангиопатия сетчатки;
- отслоение сетчатки;
- дистрофия сетчатки;
- диабетическая ретинопатия;
- разрыв сетчатки;
- дегенерация сетчатки;
- макулодистрофия и макулярная дегенерация;
- ретинит;
- гипертоническая ретинопатия;
- опухоль сетчатки;
- кровоизлияние в сетчатку.
Патологии сетчатки могут возникнуть при различных общих и системных заболеваниях — гипертонической болезни, сахарном диабете, заболевании почек и надпочечников, а также при травмах глаза, черепно-мозговых травмах. Некоторые инфекционные заболевания (грипп и др.) могут осложняться заболеваниями сетчатки.
Причины возникновения рака глаза
Установить точные причины возникновения онкологических опухолей органов зрения ученые пока не могут. Результаты исследований указывают, на существование ряда факторов, провоцирующих рак.
Метастазы других онкологических опухолей также часто провоцируют рак органов зрения.
Распространенные факторы появления рака органов зрения:
- одним из важных факторов является наследственность;
- болезнь может проявится у тех, кто живет в плохих экологических условиях либо работает на вредных производствах.
- опасными для органов зрения являются ультрафиолетовые лучи.
- среди распространенных причин рака глаза называют невусы (пигментные пятна) на радужной оболочке глаза.
- причиной онкологической опухоли глаза может быть ВИЧ-инфекция.
Возрастная макулодистрофия (ВМД)
Заболевание чаще всего выявляется у людей старше 50 лет, оно является главной причиной невозвратимого ухудшения зрения. Риск заболевания повышается при генетической предрасположенности, а также у пациентов с сахарным диабетом, гипертонической болезнью, атеросклерозом. Симптомы заболевания связаны с поражением области желтого пятна (макулы) сетчатки.
Начальные проявления ВМД не имеют никаких клинических проявлений и могут быть выявлены только во время осмотра у офтальмолога. По мере прогрессирования заболевания появляются такие симптомы, как искажение очертаний предметов, затуманивание и ухудшение зрения.
Сухая форма ВМД специального лечения не требует. Для лечения влажной формы возрастной макулярной дегенерации применяют интравитреальные инъекции (уколы в полость стекловидного тела) препаратов, блокирующих рост неполноценных сосудов под сетчаткой (anti-VEGF препаратов). Кроме того, показаны фотодинамическая терапия и фотокоагуляция сетчатки лазером.
Подробнее о лечении ВМД >>>