Что такое сыпь
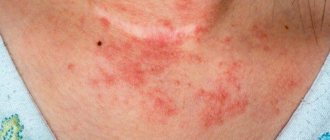
Сыпь — это воспаление или раздражение кожи, в результате которого кожные покровы краснеют, становятся неровными и могут шелушиться. Сыпь может сопровождаться зудом и иногда повышенной температурой. Имейте в виду, сыпь у ребенка способна быть признаком аллергической реакции, что может потребовать немедленной медицинской помощи. В этой статье мы расскажем о наиболее распространенных видах высыпаний у маленьких детей. Наш список не исчерпывающий, и, если у вас есть какие-либо вопросы или опасения по поводу состояния кожи вашего ребенка, обязательно обратитесь к педиатру.
Почему у грудничка появляется аллергическая сыпь: ищем причины
Укоренившееся мнение о том, что аллергическая сыпь у новорожденного возникает исключительно из-за его питания, т.е. из-за материнского молока, ошибочно. Это, безусловно, одна из причин. Однако, также следует исключить другие возможные аллергены.
Факторами, которые говорят о том, что ребенок склонен к аллергии, являются:
- Наличие родственников, которые страдают аллергией, особенно, если это отец или мать малыша.
- Прием антибиотиков ребенком или мамой.
- Искусственное вскармливание смесями.
- Осложнения беременности в связи с заболеваниями матери в этот период.
Во всех этих случаях новорожденный, скорее всего, предрасположен к аллергии. Предотвратить ее появление поможет соблюдение простых профилактических мер.
- Одежда для новорожденного должна быть качественной, из натуральных материалов. Исключение составляют шерстяные вещи, они могут стать причиной кожного раздражения.
- Стирать одежду нужно тщательно, специальным порошком. Аллергическая сыпь у грудничка может быть банальной реакцией на бытовую химию. То же касается одежды родителей и других тканей, с которым контактирует ребенок.
- Проверьте детскую косметику, которую используете. Возможно, в ее состав входят компоненты, способные вызывать раздражение. А лучше выбирайте надежные средства. В линейке «Ла-Кри» представлена косметика для ухода за новорожденными: шампунь-пенка для детей с рождения, очищающий гель и эмульсия. Все средства имеют натуральный состав, не содержат гормонов.
- Кормящим мамам стоит придерживаться особой диеты.
- Аллергическая сыпь у грудничка, находящегося на искусственном вскармливании, встречается не реже. В этом случае раздражителем являются белки, содержащиеся в молочных смесях. В природе нет ничего более естественного, чем кормление ребенка грудью. Материнское молоко – само по себе лучшая профилактика от аллергии.
Что делать, когда аллергическая сыпь появляется у грудного ребенка?
Если найти аллерген самостоятельно не получается, проконсультируйтесь у врача. Педиатр сможет определить причину высыпаний.
Ни в коем случае не следует самостоятельно давать лекарства. Если потребуется, будет назначено медикаментозное лечение.
В период лечения уделяйте внимание любым мелочам:
- Тщательно следите за гигиеной малыша и состоянием кожных покровов. При неправильном уходе в зоне подгузника может появиться пеленочный дерматит.
- Старайтесь не пересушивать кожу младенца.
- Вовремя меняйте мокрую одежду, не укутывайте ребенка очень сильно, если в помещении или на улице жарко – в противном случае, у ребенка может возникнуть потница.
- Используйте специальную бытовую химию для стирки своей и детской одежды, уборки в детской комнате – лучше всего выбирайте средства с пометкой «гипоаллергенно».
- Лучше всего, если в доме не будет домашних животных, способных спровоцировать аллергию.
- Контролируйте свое питание и питание малыша. Кормящей маме не следует употреблять горох, фасоль, свеклу, персики, абрикосы, бананы, яйца, рыба, морепродукты, морковь, томаты, клубника, цитрусовые, ананасы, дыня, кофе, шоколад, грибы, орехи, мед, а возможно, продукты содержащие белок коровьего молока.
Опрелости
Опрелости, или пеленочный дерматит, — это сыпь у ребенка красноватого цвета, которая появляется на коже малыша под подгузником и вокруг него. По структуре может быть как плоской, так и выпуклой. Способна причинять ощутимый дискомфорт малышу. Опрелости могут возникать, если малыш проводит слишком много времени в мокром подгузнике или если подгузник ему мал. Если устранить причину появления опрелостей, они обычно проходят за три-четыре дня. Поэтому старайтесь менять малышу подгузник как можно чаще. Очищайте область под подгузником влажными салфетками или смоченной в воде тканевой салфеткой и по возможности устраивайте малышу воздушные ванны. Также рекомендуется использовать крем от опрелостей для создания на коже защитного барьера.
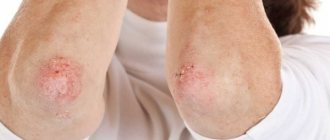
Атопический дерматит
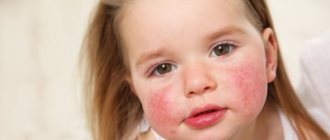
Атопический дерматит (или зудящая сыпь), иногда появляется у малышей после первого месяца жизни. Вы можете заметить красные щеки у ребенка и покрасневшие сухие шелушащиеся участки кожи на локтевом сгибе или под коленями. У младенцев атопический дерматит чаще появляется на теле, чем на лице. Высыпания могут быть умеренными, но могут и сопровождаться сильным зудом и доставлять малышу большой дискомфорт. Если вы подозреваете у малыша атопический дерматит, проконсультируйтесь с педиатром — он сможет выписать мазь или крем для лечения и ухода. Чтобы избавиться от данного неприятного состояния или предотвратить его повторное появление, для ухода за малышом используйте мягкое мыло без запаха, выбирайте одежду из мягкой ткани и купайте кроху не чаще трех раз в неделю. Для стирки детских вещей используйте средства без запаха.
Детские болезни с высыпаниями на коже
Многие детские заболевания сопровождаются разными видами высыпаний – пузырьки, прыщи, угри, разноцветные пятна, виды сыпи можно рассмотреть на фото. Кожные проявления присущи инфекционным и неинфекционным патологиям.
Инфекционные заболевания
Инфекционные болезни развиваются при проникновении в организм патогенных вирусов, бактерий, грибков и паразитов.
Разновидности высыпаний вирусного происхождения
Высыпания на коже – один из основных признаков инфекционных вирусных детских патологий, при каждой болезни характер сыпи, её локализация и время появления отличается, что значительно упрощает постановку диагноза. Заболевания передаются воздушно-капельным, алиментарным, контактным путём.
Заболевания, при которых появляются вирусные экзантемы:
- Корь
– возбудитель РНК-вирус. Папулёзная сыпь, светлые пятна в области переносицы, за ушными раковинами становятся заметны через 3–4 дня после заражения. Постепенно высыпания опускаются на лицо, грудь и верхнюю часть спины, кожу рук и ног. Дополнительные симптомы – кашель, насморк, конъюнктивит. - Краснуха
– возбудитель тогавирус. Сыпь в виде мелких бледно-розовых пятен появляется уже в первый день болезни, сначала на лице, затем переходит на боковые части туловища, ягодицы, руки и кожу ног. Дополнительные симптомы – боль в суставах, нарушение сна, слабость, температура повышается до 39,5 и более градуса. Заболевание чаще всего диагностируют у детей в возрасте от 6 месяцев до 2–4 лет. - Ветряная оспа
– возбудитель вирус герпеса 3,4 типа, болезнь чаще всего диагностируют у детей дошкольного возраста, младших школьников. Везикулы покрывают лицо, тело, иногда слизистые, но на стопах и ладонях пузырьков нет. Первые высыпания появляются на лице, волосистой части головы, в области паха и половых органов, ребёнка беспокоит сильный зуд, у детей температура повышается ненадолго до отметки 38–38,5 градуса. - Детская розеола
– возбудитель вирус герпеса 6,7 типа. У ребёнка резко повышается температура, при этом других проявления заболеваний нет, через 4–5 дней показатели так же резко снижаются, появляется сыпь на теле. - Бородавки, папилломы
– небольшие новообразования розового, коричневого цвета, могут быть плоскими или возвышаться над поверхностью кожи. Заражение папилломавирусом происходит при тесном контакте с больным человеком, но патология развивается только при снижении клеточного иммунитета. - Простой герпес
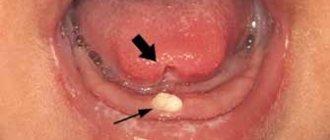
– вирусная инфекция, при которой образуются пузырьки на слизистой и коже ротовой полости, носа, вокруг губ. - Инфекционный мононуклеоз
– возбудитель энтеровирус Коксаки, вирус Эпштейна-Барра. Генерализованная инфекция сопровождается болью в области печени и селезёнки, отёком миндалин. Высыпания в виде красных пятен размером 5–15 мм появляются на 5–7 день болезни, постепенно сливаются, чаще всего локализуются на лице. Особенность – при мононуклеозе сыпь не чешется. - Инфекционная эритема
– возбудитель парвовирус. На начальном этапе развития болезнь протекает как простуда, через несколько дней на лице и теле появляются многочисленные красные прыщи. - Моллюск
– вирусная инфекция, дети чаще всего заражаются в бассейнах, при использовании предметов гигиены больного человека. Изначально новообразования появляются под кожей, по мере развития болезни выходят на поверхность в виде узелков, после вскрытия внутри можно увидеть белую неоднородную массу, в ней находится много вирусов.
Важно! Практически всегда инфекционная сыпь сопровождается повышением температуры, слабостью, нередко увеличиваются лимфоузлы. Высыпания имеют строгую этапность, постепенно охватывают новые участки кожи.
Бактериальные заболевания
У детей бактериальные болезни с кожными проявлениями чаще всего возникают на фоне заражения стрептококками, стафилококками, микробы проникают в организм воздушно-капельным путем, через ранки и царапины на коже.
Виды патологий:
- Скарлатина – возбудитель стрептококки из группы A. Сыпь может появиться уже в течение 24 часов после заражения – на щеках появляются обширные красные розеолы с мелкими розовыми точками внутри, шероховатые на ощупь, постепенно они бледнеют, становятся коричневого цвета. Высыпания с лица опускаются на живот, спину, шею, бёдра, при этом в области носогубного треугольника сыпь нет. Дополнительные симптомы – лихорадка, боль в горле, диарея, язык покрыт белым налётом, но через сутки краснеет, на поверхности явно проявляются сосочки.
- Мигрирующая эритема – бактериальный дерматоз, возникает после укуса клеша. Через 1–2 дня в месте укуса появляется круглое пятно, кожа внутри краснеет, шелушится, постепенно очаг воспаления разрастается. Зуд, покалывание и раздражение возникают только в том случае, если укус пришёлся на область с тонкой, чувствительной кожей. Без надлежащего лечения инфекция распространяется в органы центральной нервной системы, возможно развитие менингита.
- Фолликулит, фурункулёз, карбункулёз – воспаление одного или нескольких волосяного фолликула, часто патологический процесс распространяется на окружающие ткани. Поражённые области красные, горячие на ощупь, болезнь нередко сопровождается повышением температуры.
- Гидраденит – гнойники образуются в потовых железах, сыпь локализуется подмышками, в паховой области, в складках кожи, болезнь развивается только у подростков.
- Стрептодермия – на лице и конечностях, в складках кожи появляются пузырьки с гнойным содержимым, которые легко лопаются, образуются волдыри и язвы красного цвета.
- Эктима – кожа покрывается глубокими язвами диаметром 2–4 см, воспалённые участки имеют мягкое дно, покрываются сухими корочками.
У новорождённых иногда диагностируют венерологические заболевания – сифилис, генитальный герпес, хламидиоз, заражение происходит внутриутробно или в момент прохождения ребёнка по родовым путям. Венерические высыпания разнообразны – пятнисто-папулёзная сыпь, эрозии, язвочки, шанкры, узелки, появляются они на гениталиях, в складках кожи, на лице, реже их можно обнаружить на слизистых. ЗППП нередко выявляют и у подростков, которые рано начинают половую жизнь, плохо разбираются в вопросах безопасного секса.
Стафилококки поражают фолликулы и железы, стрептококковые инфекции развиваются на гладкой коже, чаще всего вокруг рта и носа.
Паразитарные инфекции
Паразитарные заболевания возникают при заражении вшами, клещами, патологии очень заразные, стремительно распространяются в детских коллективах.
Список распространённых заболеваний:
- Педикулёз
– заражение вшами. Заболевание сопровождается сильным зудом, на коже появляются красные точки, на волосах много гнид. - Чесотка
– инфицирование чесоточным клещом. На коже образуются чесоточные ходы – небольшие извилистые линии розового или серого цвета, для заболевания характерен сильный зуд, который усиливается в ночное время. - Демодекоз
– заражение клещом демодекс. Болезнь проявляется в виде розовых угрей и гранулем, болячки на лице сопровождаются сильным зудом глаз, обильным слезотечением.
Сыпь на теле нередко возникает при заражении глистами – паразиты выделяют ядовитые вещества в ходе своей жизнедеятельности, что вызывает сильные аллергические реакции
Грибковые патологии
Микозы возникают при активном росте патогенных грибков, часто поражают не только кожу, но и волосы, ногтевые пластины, высыпания обычно затрагивают обширные участки. Причины болезней – длительный приём антибиотиков или применение антисептиков, сбои в работе эндокринной системы, плохая экология, авитаминоз, частые стрессы.
Разновидности микозов у детей:
- Кератомикоз
– отрубевидный, разноцветный лишай, узловатая трихоспория. Для заболеваний характерно отсутствие воспалительного процесса, незначительные поражения верхних слоёв эпидермиса. - Дерматофития
– трихофития, микроспория. Патологические процессы проникают вглубь эпидермиса, поражают ногти и волосы. - Кандидоз
– возникает при увеличении численности грибков рода кандида. Патология поражает кожу, слизистые, сопровождается появлением творожистого налёта с кислым запахом, многочисленными белыми мелким прыщами. - Глубокие микозы
– хромомикоз, гистоплазмоз, бластомикоз. Грибки проникают вглубь кожи, поражают близлежащие ткани и внутренние органы.
Грибковая сыпь имеет вид пятен разного диаметра и формы, они могут быть окрашены в розовый, желтовато-коричневый цвет, их поверхность шелушится, покрыта чешуйками.
Грибковые болезни часто носят хронический характер, обострения возникают на фоне ослабления иммунитета.
Неинфекционные виды сыпи
Высыпания неинфекционного характера возникают на фоне неправильного ухода, могут свидетельствовать о нарушениях в работе внутренних органов.
Основные виды высыпаний неинфекционного происхождения:
- Акне новорождённых – многочисленные прыщи жёлтого или белого цвета на лбу, щеках, вокруг носа присутствуют при рождении, или появляются в течение первых 6 месяцев жизни ребёнка. Патология возникает под влиянием гормона эстрогена, из-за активной работы половых желёз, специфического лечения не требует.
- Токсическая эритема – реакция кожи новорождённого на новую окружающую среду. На груди, ягодицах, в местах сгиба конечностей появляются группы пятен разного размера, пузырьки желтовато-серого цвета, кожа в местах высыпаний плотная. При локализованной форме сыпь исчезает в течение 2–4 дней, при генерализованной и распространённой может сохраняться до 20 дней, при этом наблюдается повышение температуры, младенец становится беспокойным из-за сильного зуда.
- Милиа – мелкие узелки белого цвета локализуются на лице. Заболевание развивается через 7–14 дней после рождения ребёнка из-за закупорки сальных желез.
- Пилярный (фолликулярный) кератоз – хроническое заболевание, возникает из-за нарушения процесса слущивания и ороговения клеток эпителия. Небольшие шершавые узелки появляются в местах расположения волосяных фолликул, чаще всего болезнь проходит с наступлением пубертатного возраста.
- Пелёночный дерматит – следствие неправильного ухода за кожей ребёнка. Покраснения, пузырьки, шелушение появляются в паховой области, в складках кожи, в местах трения об одежду.
- Себорейный дерматит – развивается у новорождённых и подростков при нарушении работы сальных желёз, проблема возникает из-за перегрева, повышенной потливости, погрешностей в питании, стресса. Симптомы – кожа отекает, краснеет, шелушится, беспокоит сильный зуд и жжение, ухудшается состояние и внешний вид волос, но голове появляются корочки жёлтого цвета.
- Потница – раздражение кожи из-за повышенного потоотделения, несоблюдения гигиенических норм, появляются мелкие пузырьки розового, перламутрового, белого, телесного цвета.
Припухлости и зудящие высыпания после укусов насекомых – разновидность неинфекционной сыпи.
Аллергические кожные болезни
Аллергодерматозы довольно часто выявляют у детей, развиваются на фоне инфекционных патологий, неправильного питания, аллергенами могут быть продукты, средства бытовой химии, пыльца растений, шерсть животных, пыль, лекарства. Нередко аллергия передаётся по наследству.
Список дерматозов аллергического происхождения:
- Контактный дерматит
– сильное раздражение беспокоит после контакта со средствами бытовой химии, некоторыми растениями, при непереносимости солнечного света, низких температур. Обычно волдыри, красные пятна исчезают самостоятельно, когда прекращается воздействие аллергенов. - Диатез
– на щеках появляются красные шершавые пятна, заболевание возникает у грудничков до года, если мама употребляет запрещённые продукты, у детей старшего возраста подобные высыпания свидетельствуют о пищевой аллергии. - Атопический дерматит
– наиболее распространённый вид аллергической детской патологии, часто имеет наследственный характер. Полиморфная сыпь в виде красных пятен неправильной формы, пустул, везикул появляется на различных участках, но чаще всего на лице, голове, в местах сгиба суставов, в складках. Симптомы – сильный зуд, покраснение кожи, сосудистая сетка, повышенная сухость кожи, утолщение всех слоёв эпидермиса, нарушение психоэмоционального состояния. - Токсидермия
– острое воспаление кожных покровов и слизистых проявляется под воздействием аллергенов, характеризуется появлением сыпь, волдырей, гнойных узелков. Раздражителями могут быть продукты питания, лекарства, токсичные пары. Дополнительные симптомы – повышение температуры, озноб, зуд, воспалённые участки болят, иногда наблюдается рвота и тошнота. - Крапивница
– возникает после контакта с растениями, укуса насекомых, употребления продуктов-аллергенов, при лечении антибиотиками, на фоне инфекционных заболеваний. Волдыри локализуются на разных участках кожи и слизистых, ребёнка беспокоит сильный зуд. - Экзема
– чаще последствие сильного стресса, болезнь носит рецидивирующий характер, обострение отмечают зимой.
Нередко сыпь появляется при ОРВИ, гриппе – это связано с резким снижением иммунитета, что приводит к появлению аллергических высыпаний. При простуде чаще всего наблюдают крапивницу – на коже образуются множественные мелкие пузырьки.
Сыпь как проявление заболеваний внутренних органов
Нередко сыпь свидетельствует о нарушении в работе внутренних органов, высыпания появляются, если в организме скапливается большое количество токсинов, часть из них выводится через поры. Чаще всего кожные проявления возникают при заболеваниях ЖКТ, печени, кишечника, гематологических патологиях.
Описание сыпи при различных заболеваниях
| Виды болезней | Характеристика высыпаний |
| Болезни кишечника | Дерматит, прыщи, угревая сыпь, шелушение – обычно высыпания локализуются на лице. |
| Заболевания печени | Единичные пятнышки красного цвета, гнойнички, мелкая розовая сыпь по всему телу, кожа на ладонях становится мраморной. Печёночные бляшки – плоские уплотнения желтоватого цвета, располагаются на конечностях, веках, подмышками. |
| Заболевания крови | Пурпура – многочисленные мелкие синяки по всему телу. Небольшие узелки на нижних конечностях и ягодицах. |
| Болезни почек | Повышенная сухость, пожелтение кожи, пигментные пятна, зудящая сыпь по всему телу. |
При заболеваниях внутренних органов обычно сыпь располагается симметрично.
Сыпь, связанная с пищевой аллергией
Когда вы вводите прикорм, старайтесь добавлять в рацион малыша по одному продукту каждые три-пять дней, чтобы исключить пищевую аллергию. Если какой-то продукт вызовет у малыша аллергию, вы можете заметить красные щеки у ребенка и сыпь на теле у ребенка. Другие возможные симптомы пищевой аллергии — рвота и диарея. Если вы заметили какой-либо из этих симптомов, проконсультируйтесь с врачом.
Аллергия ли это?
В первую очередь важно понять природу высыпаний, появившихся на теле вашего малыша. На первый взгляд, краснота, раздражение и сыпь однозначно говорят о нарушениях в организме. Однако бывает сыпь, которая вполне естественна, и бояться ее не стоит.
Речь идет о так называемом «акне новорожденного», которое выступает на коже в первый месяц жизни вашего крохи. Ее появление объясняется следующим: гормональный фон малыша начинает приходить в норму, покидают организм ребенка мамины гормоны, которые были получены во время беременности. В процессе этого перестроения на теле появляются небольшая красноватая сыпь – чаще всего на лице, иногда сыпь локализуется на верхней части туловища.
Максимум через месяц такая сыпь проходит сама. Единственное, что не стоит делать – это выдавливать маленькие прыщики и пытаться «снять» их ваткой.
Если краснота не проходит длительное время и сопровождается зудом, беспокоящим малыша, или высыпания становятся обильными, следует проконсультироваться у врача педиатра. Возможно, это уже истинная аллергия.
Акне новорожденных
Акне, то есть прыщики, могут появиться на лице новорожденного: обычно на щеках, носу и лбу. Как и в случае акне у подростков или взрослых, акне новорожденных выглядит как красные или белые прыщики, которые могут возникнуть в период от двух до четырех недель после рождения. Не существует способа исключить появление акне у малышей, но со временем высыпания проходят, не оставляя шрамов. Одной из причина возникновения акне считается чрезмерно активная работа сальных желез на коже ребенка, вызванная специфическим действием материнских гормонов (андрогенов).
Причины появления высыпаний у новорожденного
Во время беременности малыш получает от мамы гормоны в большом количестве. После родов организм ребенка пытается от них избавиться. У ребенка наступает так называемый гормональный криз. Избыток материнских гормонов заставляет активно работать сальные железы. Так как они еще не способны функционировать в нормальном режиме, происходит закупорка, появляются прыщики.
Корочки на голове
Корочки, или себорейный дерматит, выглядят как плотные чешуйчатые наросты на голове малыша. Они могут образовываться также на шее, в подмышках, за ушами и даже в области паха. Иногда вы можете также заметить покраснение или сыпь. Обычно за корочки исчезают сами за несколько месяцев. Если корочки присутствуют только на голове, попробуйте постепенно вычесать их мягкой щеткой, когда моете малышу голову. Иногда может потребоваться специальный шампунь, который может выписать педиатр.
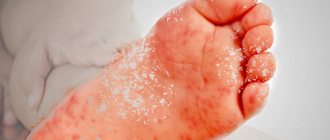
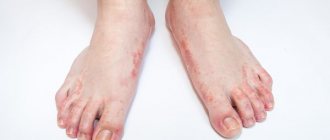
Чесотка
Чесотка — это сыпь, которую вызывают микроскопические клещи: они проникают в кожу и откладывают яйца. После этого обычно в течение двух-четырех недель возникает сыпь у ребенка при чесотке. Чесотка бывает и у младенцев, и у детей старшего возраста, но проявляется по-разному. У грудничков она выглядит как прыщики, наполненные жидкостью, и высыпания обычно возникают только на ладонях и подошвах ног. У детей постарше вы можете заметить маленькие шишки рядом с покрасневшими участками кожи — чесоточными ходами, которые проделывает клещ. Если вы подозреваете у ребенка чесотку, обратитесь к врачу. Специалист сможет сделать соскоб, чтобы исключить или подтвердить заболевание и при необходимости назначить лечение. Поскольку чесотка — это заразное дерматологическое заболевание, врач может порекомендовать пройти лечение всей семье.
Крапивница
Крапивница — это довольно обширная сыпь на теле у ребенка, сопровождаемая зудом и появлением волдырей, имеющих насыщенный розовый цвет. Своим названием сыпь обязана сходству с ожогами от крапивы. Крапивница может появиться как в одной области, так и по всему телу малыша и даже перемещаться с одного участка на другой на протяжении нескольких часов. Причины появления крапивницы:
- Инфекция (вирусная, бактериальная, паразитарная)
- Пищевая аллергия, например на арахис, орехи, яйца, молочные продукты и морепродукты
- Аллергическая реакция на контакт с чем-то, например с животным или растением
- Укус насекомого, в том числе пчелы
- Реакция на прием лекарств (к примеру антибиотиков)
Обычно при крапивнице рекомендуется принимать антигистаминные препараты, которые помогут уменьшить зуд. Облегчение может принести и холодный компресс, приложенный к пораженному крапивницей участку кожи. Если ребенку трудно глотать или он хрипит, немедленно вызовите скорую, так как это могут быть симптомы анафилактического шока.
Контактный дерматит
- Симптомы
Такая реакция гиперчувствительности сопровождается покраснением и отечностью кожи непосредственно после контакта с аллергеном или через несколько часов. На пораженном участке могут появляться мелкие пузырьки, папулы, мокнущие эрозии. Характерным симптомом аллергии на коже является зуд. По мере затухания воспаления на месте пузырьков и воспалений образуются чешуйки и корки. При хроническом контактном дерматите обычно наблюдается шелушение кожи.
- Лечение
Чтобы остановить у грудничка развитие аллергической реакции, необходимо избегать контакта с веществом-раздражителем. Это могут быть продукты питания, определенные компоненты моющих и косметических средств, сок некоторых растений и т. д. Для лечения красных пятен при аллергии на коже могут использоваться местные противовоспалительные средства в виде кремов, мазей. При выраженном отеке могут быть показаны влажно-высыхающие повязки. В тяжелых случаях для лечения симптомов контактного дерматита применяется системная гормональная терапия.
Импетиго
Импетиго — это заразное кожное заболевание, которое обычно поражает область носа, рта и ушей. Инфекцию вызывают стафилококковые или стрептококковые бактерии, и малышу, подхватившему импетиго, потребуется прием антибиотиков. Врач назначит анализ, чтобы выяснить, какие бактерии вызвали инфекцию, и далее определить ход лечения. Импетиго заразно, пока есть сыпь у ребенка, которая иногда образует волдыри и в конечном итоге покрывается коркой. На этом этапе нужно избегать контакта малыша с другими детьми. Не касайтесь сыпи, чтобы предотвратить распространение инфекции.
Лечение кожных заболеваний у детей
Поскольку детские кожные заболевания возникают под воздействием разных факторов, при появлении сыпи у ребёнка посетите дерматолога, он назначит анализы для выявления причин патологии.
Для борьбы с дерматозом используют препараты против основных возбудителей заболевания, применяют наружные средства и таблетки, действие которых направлено на устранение неприятных проявлений, укрепление иммунитета. В качестве дополнительных методов лечения используют физиопроцедуры – УВЧ, УФО, лазеротерапию.
Терапию проводят в домашних условиях, при хроническом течении кожных заболеваний детям выписывают путёвки в специализированные санатории.
Чем лечить кожные заболевания
| Название лекарственного препарата | К какой группе относится | Для чего назначают |
| Виферон, Панавир | Противовирусные | При дерматозах вирусного происхождения. |
| Ацикловир | Противогерпесное средство | При инфекциях, которые вызваны различными типами вируса герпес. |
| Колломак, Ферезол | Прижигающие средства | Помогают убрать бородавки. |
| Ламизил, Кетоконазол, Флуконазол, шампунь Низорал, Дермазол | Противогрибковые препараты | При микозах, себорее. |
| Тетрациклин, Эритромицин | Антибиотики | При гнойных поражениях, присоединении вторичных инфекций из-за расчёсывания сыпи. |
| Медифокс, Бензилбензоат, серная мазь | Акарицидные препараты | При чесотке. |
| Педикулен Ультра, Никс | Противопедикулезные препараты | При педикулёзе. |
| Трихопол, Метронидазол | Противопротозойные средства | При демодекозе |
| Зиртек, Цетрин | Антигистаминные | Назначают при всех видах дерматозов для устранения зуда, отёчности. |
| Преднизолон, Дипроспан, Гидрокортизоновая мазь, Лоринден | Глюкокортикостероиды | Устраняют сильные воспалительные процессы, нестерпимый зуд при тяжёлых формах кожных заболеваний. |
| Полисорб, активированный уголь | Энтеросорбенты | Выводят токсины, аллергены из организма, необходимы при всех видах кожных заболеваний. |
| Ибупрофен, парацетамол | Жаропонижающее | Снижают температурные показатели при инфекционных заболеваниях. |
| Иммунал, Полиоксидоний | Иммуномодуляторы | Укрепляют иммунитет, лекарства необходимы при любых видах дерматозов. |
| Бепантен | Наружные средства со смягчающим действием | При сильном шелушении кожи. |
| Мирамистин, Фукорцин | Антисептики | Для смазывания высыпаний при дерматозах. |
| Тенотен, Пантогам | Седативные средства | При нервных расстройствах. |
Если сыпь возникла на фоне заболеваний почек, печени, крови, органов пищеварительной системы, необходимо устранить основное заболевание.
Стригущий лишай
Стригущий лишай — это кожное заболевание, вызываемое грибком и проявляющееся очагами разного размера: овальными, округлыми или имеющими четкие границы. Такие очаги могут появляться на волосистой части головы и по телу малыша. При лишае наблюдается ломкость и выпадение волос, если они находятся в области заражения. Инфекция передается от человека к человеку и даже от животных к людям. Если у ребенка стригущий лишай, никто в семье не должен пользоваться его расческой, аксессуарами для волос или носить его головные уборы. Стригущий лишай иногда можно спутать с перхотью или корочками на голове. Если ребенку больше года и у него чешуйчатая сыпь на коже головы, скорее всего, это стригущий лишай, а не корочки. Точный диагноз может поставить врач. Если вы подозреваете у ребенка стригущий лишай, обратитесь к специалисту. Следуя указаниям врача, вы, скорее всего попрощаетесь с лишаем уже где-то через неделю. Как правило, для лечения назначают наружные средства.
Профилактика детских заболеваний кожи
Полностью предотвратить появление высыпаний на коже ребёнка практически невозможно, но соблюдение простых правил поможет свести риск развития дерматологических проблем к минимуму.
Как избежать болезней кожи:
- своевременная вакцинация – прививки защищают детей от многих вирусных заболеваний;
- регулярно укреплять иммунитет – закаливание, соблюдение режима дня, правильное питание, занятие спортом;
- соблюдать правила гигиены;
- регулярно проводить влажную уборку, проветривать помещения;
- все ранки и царапины сразу обрабатывать антисептическими средствами;
- дважды в год принимать витаминные комплексы;
- не давать ребёнку антибиотики, другие сильнодействующие препараты без назначения врача;
- регулярно посещать профильных специалистов для профилактического осмотра.
Большинство кожных заболеваний заразны, больных детей следует оградить от общения со здоровыми, посещать школу и садик можно только при наличии справки от дерматолога.
Высыпания на коже могут появиться у каждого ребёнка, задача родителей – вовремя обратиться к дерматологу для выявления причины заболевания, точно выполнять все рекомендации врача, поддерживать чистоту в комнате, соблюдать гигиенические правила.
Розеола
Розеола — это заразная вирусная инфекция. Симптомы включают розовую сыпь на теле у ребенка, включая руки и шею. Сыпь на теле у ребенка возникает после того, как у ребенка поднимается температура и наблюдаются симптомы, напоминающие простуду или грипп. Розеола чаще всего встречается у детей младше двух лет. Первые признаки розеолы возникают через десять дней после заражения. Если у ребенка в течение суток сохраняется температура 39 градусов и выше, как можно скорее свяжитесь с врачом, чтобы получить рекомендации, как сбить жар. Врач может также назначить анализ крови или мочи для уточнения диагноза. Пока у малыша температура, рекомендуется изолировать его от других детей, чтобы избежать распространения инфекции. Как только сыпь исчезает, ребенок перестает быть заразным.