Этиология заболевания
Причиной развития чесотки становится контакт здорового ребенка или взрослого с носителем чесоточных клещей. Sarcoptes scabiei паразитирует только на человеке. Чесоточные ходы в эпидермисе прокладываются самками, длина тела которых не превышает 100 мкм. Вылупляющиеся личинки выходят на поверхность кожи и самостоятельно внедряются в эпидермис за счет наличия мощного челюстного аппарата. Некоторое время клещи сохраняют жизнеспособность на поверхности бытовых предметов – здоровый человек может стать носителем паразита после использования столовых приборов, посуды, средств личной гигиены. Не меньшую опасность представляют дверные ручки, лестничные перила, телефонные трубки, постельное белье.
Внедряется Sarcoptes scabiei под кожу за 20-25 минут. Возбудители заболевания гибнут при температуре выше 50 градусов в течение 10 минут, нагрев окружающей среды до 80 градусов приводит к мгновенному прекращению их жизнедеятельности.
Симптоматика скабиеса
Первые признаки чесотки проявляются у здорового человека через 7-10 дней после контакта с носителем патологии. При внимательном осмотре кожных покровов на 2-3 день можно заметить чесоточные ходы. Симптоматика нарастает при откладывании самками яиц в толще эпидермиса. Пациенты сталкиваются с нестерпимым зудом, который усиливается в вечерние и ночные часы. При укусах Sarcoptes scabiei выделяют химически активные вещества, становящиеся причиной аллергической реакции и локального воспаления кожных покровов. Зуд приводит к появлению расчесов, покрытых кровянистыми струпьями.
У вас появились симптомы чесотки?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Как происходит заражение
Заражение чесоткой через контакт с больным – самый распространенный путь инфицирования. Но это может произойти и при соприкосновении с посудой, полотенцами и любыми предметами, которых касался больной. Грубо говоря, заболеть чесоткой можно даже после поездки в общественном транспорте, если взяться за поручни сразу после инфицированного человека.
Самка клеща, попавшая на кожу, начинает двигаться по роговому слою и проделывает ходы, где и откладывает яйца-личинки. Через несколько дней из отложенных личинок появляются взрослые особи. Весь процесс от кладки яиц до появления половозрелых особей занимает максимум 14 дней.
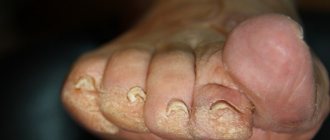
Зная движения чесоточного клеща, можно понять, как выглядит чесотка у взрослых – кожа имеет тонкие «ниточки»-ходы, извилистые и слегка прерывистые – это путь, по которому движется самка. В других местах отмечаются маленькие точки-укусы.
Классификация патологии
Выявляемые при осмотре пациентов симптомы чесотки позволяют дерматологам выделять четыре типа заболевания.
| Форма скабиеса | Описание |
| Чистоплотный | Рассматривается врачами как стертая форма патологии. Развивается у людей с высокой иммунореактивностью. На кожных покровах не наблюдается аллергической реакции на продукты жизнедеятельности клещей. Аналогичным образом чесотка развивается у людей, уделяющих повышенное внимание личной гигиене (систематическое мытье рук, душ дважды в день). Высыпания на кожных покровах локализованы на животе и грудной клетке. Зуд умеренный, проявляется в ночные часы |
| Типичный | Высыпания появляются на животе, бедрах, ягодицах, грудной клетке, боковых поверхностях пальцев рук и ног. Мужчины могут столкнуться с поражением кожных покровов полового члена и мошонки. Чесоточные ходы явно выражены, имеют вид белесой или сероватой линии длиной 5-7 мм с папулой или везикулой. Размеры образований не превышают 0,5 мм в диаметре |
| Узловой | Высыпания на кожных покровах формируются как аллергическая реакция организма пациента на продукты жизнедеятельности чесоточного зудня. Данная форма патологии развивается на фоне неправильного лечения чесотки или нарушения рекомендаций дерматолога. На коже образуются крупные зудящие узелки красновато-коричневой окраски. Противоскабиозная терапия оказывается неэффективной из-за закупорки ходов в коже плотной коркой в местах формирования везикул |
| Корковый | Выявляется у людей с ослабленным иммунитетом, встречается крайне редко. Корковая чесотка остается наиболее заразной формой патологии из-за аномально высокой концентрации возбудителей. Развивается на фоне иммунодефицитных состояний организма или продолжительного курса лечения с применением кортикостероидов и цитостатиков |
Современные подходы к диагностике и терапии чесотки
Чесотка — заразное паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei, сопровождающееся зудом, усиливающимся в вечернее и ночное время, и папулезно-везикулезными высыпаниями.
В настоящее время чесотка остается одним из самых распространенных паразитарных дерматозов и в нашей стране.
Увеличение числа больных чесоткой обычно сопровождает войны, стихийные бедствия, социальные потрясения, что обусловлено миграцией населения, экономическим спадом, ухудшением социально-бытовых условий.
Как говорилось выше, возбудителем чесотки является чесоточный клещ — Sarcoptes scabiei. Этот вид относится к семейству Sarcoptidae, группе Acaridiae, подотряду Sarcoptiphormes, отряду акариформных клещей Acariphormes. Представители рода Sarcoptes в настоящее время известны как паразиты более 40 видов животных-хозяев, принадлежащих к 17 семействам 7 отрядов млекопитающих.
Морфологический облик чесоточных клещей семейства Sarcoptidae чрезвычайно своеобразен и обусловлен глубокими приспособлениями к внутрикожному паразитизму. Cтроение чесоточного зудня, как и большинства клещей, характеризуется строгим постоянством микроструктур наружного скелета, что связано с их микроскопическими размерами.
Самка чесоточного клеща внешне напоминает черепаху. Ее размер 0,25–0,35 мм. Приспособления к внутрикожному паразитизму представлены множественными щетинками, треугольными выростами кутикулы на спинной поверхности, шипами на всех лапках, служащими упорами при прогрызании хода, хелицерами грызущего типа, длинными упругими щетинками на лапках задних пар ног, для выдерживания направления хода только вперед. Приспособления для эктопаразитизма — липкие пневматические присоски на передних ногах, восковидные щетинки на теле и конечностях, создающие вокруг клеща обширную механорецепторную сферу и позволяющие ориентироваться на ощупь без глаз. Скорость движения самки в ходе составляет 0,5–2,5 мм/сут, а на поверхности кожи 2–3 см/мин. Для чесоточных клещей характерен половой диморфизм. Основная функция самцов — оплодотворение. Они значительно меньше по размеру — 0,15–0,2 мм, имеют плотные щетинки на теле для защиты от механического воздействия и присоски также на IV паре ног для прикрепления к самке при спаривании. Соотношение самок и самцов у чесоточных клещей составляет 2:1.
Жизненный цикл чесоточного клеща отчетливо делится на две части: кратковременную накожную и длительную внутрикожную. Внутрикожная представлена двумя топически разобщенными периодами: репродуктивными и метаморфическим. Репродуктивный осуществляется самкой в прогрызаемом ею чесоточном ходе, где она откладывает яйца. Вылупляющиеся личинки выходят из ходов на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, расселяются на ней и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадию прото- и телеонимфы образуются новые особи (самки и самцы). Самки и самцы нового поколения выходят на поверхность кожи, где происходит их спаривание. Дочерние самки мигрируют на кисти, запястья, стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца. В редких случаях внедрение самок возможно в других участках кожного покрова (ягодицы, аксиллярные области, живот и др.) за счет механического прижатия. Клинически это соответствует скабиозной лимфоплазии кожи. Только самки и личинки являются инвазионными стадиями и участвуют в заражении. При комнатной температуре и относительной влажности не менее 60% самок сохраняют подвижность 1–6 суток. Даже при 100% влажности самки в среднем выдерживают до 3 суток, личинки — до 2 суток.
Для чесоточных клещей характерен строгий суточный ритм активности. Днем самка находится в состоянии покоя. Вечером и в первую половину ночи она прогрызает одно или два яйцевых колена под углом к основному направлению хода, в каждом из которых откладывает по яйцу. Перед откладкой яйца она углубляет дно хода, а в крыше проделывает выходное отверстие для личинок. Вторую половину ночи самка грызет ход по прямой, интенсивно питаясь, днем — останавливается и замирает. Суточная программа выполняется всеми самками синхронно. В результате чесоточный ход на коже больного имеет извитую форму и состоит из отрезков хода, называемых суточным элементом хода. Задняя часть хода постепенно отшелушивается, и при клиническом осмотре больного он единовременно состоит из 4–7 суточных элементов и имеет постоянную длину 5–7 мм. В течение жизни самка проходит в эпидермисе 3–6 см, выявленный суточный ритм активности имеет большое практическое значение. Он объясняет усиление зуда вечером, преобладание прямого пути заражения при контакте в постели в вечернее и ночное время, эффективность назначения противочесоточных препаратов на ночь.
Клиническая картина
Клиника чесотки обусловлена особенностями возбудителя и реакцией организма хозяина на его внедрение.
Инкубационный период при чесотке имеет разную продолжительность и зависит от того, попала на кожу взрослая самка или личинка. В первом случае он предельно короток, а во втором составляет 2 недели. Зуд, как основной симптом чесотки, появляется в сроки, которые колеблются от 14 дней до 6 недель при первичной инфекции и могут быть предельно коротким, ограничиваясь несколькими днями при реинфекции. Также показано, что реинфекция в то же время может происходить более трудно у уже сенсибилизированных лиц, а количество обнаруживаемых чесоточных клещей у таких пациентов часто оказывается минимальным [7, 9].
Типичная форма чесотки характеризуются наличием кожного зуда, проявляющегося в наибольшей степени вечером и во время сна. Однако зуд может быть и постоянным. Он может локализоваться на отдельных участках кожи или распространяться по всему телу, за исключением кожи лица и волосистой части головы. Чрезвычайно важным признаком является наличие зуда у членов семьи или коллектива.
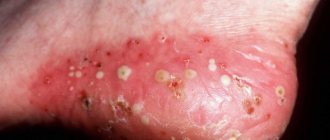
При обследовании выявляются специфические высыпания. Основными клиническими симптомами чесотки являются чесоточные ходы, полиморфные высыпания вне ходов, характерные места высыпаний, а также симптомы, названные в честь авторов Арди (наличие пустул и гнойных корочек на логтях и в их окружности), Горчакова (наличие там же кровянистых корочек), Михаэлиса (наличие кровянистых корочек и импетигинозных высыпаний в межъягодичной складке с переходом на крестец), Сезари (обнаружение чесоточных ходов в виде легкого возвышения при пальпации).
Характерными местами локализации высыпаний является преимущественно сгибательная поверхность суставов (лучезапястных и локтевых), а также переднебоковая поверхность живота, поясницы, ягодицы, область гениталий, при этом они отсутствуют на верхней половине спины. Чесоточные ходы и высыпания хорошо выражены в межпальцевых и подкрыльцовых складках, на околососковых кружках груди женщин, в области пупка. Высыпания представлены парными папулами и везикулами, чесоточными ходами, экзематозными псевдовезикулами (жемчужные везикулы) на коже боковых поверхностей пальцев и ладонях; скабиозными язвами, с корочками на поверхности; а также скабиозными узелками.
Атипичные формы чесотки, нередко встречающиеся в последние годы, нам кажется целесообразным классифицировать и представить следующим образом:
- чесотка без поражения кожного покрова;
- уртикарная чесотка;
- чесотка на фоне кортикостероидной терапии;
- узелковая (с постскабиозными узелками) чесотка;
- экзематизированная чесотка;
- чесотка, осложненная пиодермией;
- норвежская чесотка;
- грудничковая и детская чесотка.
Первые две формы обусловлены преимущественно аллергическими реакциями.
Чесотка без поражения кожного покрова может представлять собой начинающие формы заболевания у людей, соблюдающих нормы гигиены тела, но чаще проявляется как аллергическая реакция на антигены клеща в период заболевания или после его лечения. Эта форма заболевания чаще выявляется при активном осмотре лиц, бывших в контакте с больным чесоткой.
Уртикарная чесотка представлена мелкими волдырями, обусловленными сенсибилизацией как к клещам, так и к продуктам их жизнедеятельности. Они возникают чаще на передней поверхности туловища, бедрах, ягодицах и предплечьях.
Чесотка на фоне местной кортикостероидной терапии, называемая также скрытой чесоткой, в результате подавления иммунных реакций кожи ведет к потере специфических симптомов чесотки. Заболевание приобретает папулосквамозный, папуловезикулезный, а иногда даже гиперкератотический характер высыпаний.
Узелковая чесотка (скабиозная лимфоплазия) характеризуется появлением зудящих узелков красного, розового или коричневого цвета. На поверхности новых узелков можно обнаружить чесоточные ходы. Характерная локализация: половой член, мошонка, подкрыльцовые и межъягодичная складки, околососковые кружки. Узелки обычно немногочисленны. Иногда они являются единственным диагностическим признаком чесотки [2, 4].
Экзематизированная чесотка возникает, как правило, у людей с аллергической предрасположенностью. На местах расчесов могут появляться очаги лихенификации. Однако на первый план обычно выступают экзематозные поражения и диагноз чесотки не всегда может быть заподозрен. Высыпания проявляются на кистях, в подмышечных впадинах, голенях, кистях. В запущенных случаях высыпания могут приобретать диссеминированный характер, вплоть до развития эритродермии.
У лиц со сниженной сопротивляемостью организма к экзематизированным поражениям на местах расчесов может присоединяться вторичная бактериальная инфекция в виде импетиго или эктим, могут возникать стафилококковые фолликулиты, фурункулы и абсцессы.
Норвежская чесотка (крустозная, корковая) в начальных стадиях представлена как обычная чесотка или маскируется под атопический дерматит, псориаз, себорейный дерматит. Характерны ороговение, образование чешуек или толстых корок. При выраженном иммунодефиците процесс может носить генерализованный характер, при неврологических заболеваниях — проявляться ограниченной областью нарушения чувствительности.
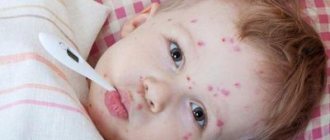
Грудничковая и детская чесотка характеризуется высыпаниями, напоминающими крапивницу или детскую почесуху в виде большого количества расчесанных и покрытых корочкой волдырей с преимущественной локализацией в промежности на мошонке, в подкрыльцовых складках. Характерные чесоточные ходы можно обнаружить на подошвах.
Диагностика
Диагностика чесотки, помимо клинических данных, основывается на микроскопическом подтверждении диагноза. Однако эта процедура требует значительного навыка, опытного микробиолога и при некоторых клинических формах невыполнима. Минимальные клинические проявления чесотки также затрудняют получение достаточного биологического материала для исследования. Методика имеет преимущества в специализированных учреждениях. Существует несколько методик лабораторной диагностики чесотки: извлечение клеща иглой, метод тонких срезов, соскобы, щелочное препарирование кожи.
Лечение
Для лечения чесотки ранее предлагались различные препараты серы, бензилбензоата, перуанский бальзам и др. В последние годы стали применяться новые средства, такие как Спрегаль, кротамитон, линдан, малатион, перметрин, Приодерм, Тетмосол, тиобендазол, назначаемые в виде мазей, кремов, растворов, шампуней, эмульсий и аэрозолей. Основными требованиями, предъявляемыми к противочесоточным средствам, являются быстрота и надежность терапевтического эффекта, отсутствие раздражающего действия на кожу и противопоказаний к назначению, простота приготовления и применения, стабильность в процессе длительного хранения, доступность для массового использования, гигиеничность и невысокая стоимость [8, 9]. Кроме того, различные формы чесотки, такие как постскабиозная, экзематизированная или уртикарная, требуют присоединения патогенетической терапии.
Общие принципы: втирание в кожу противочесоточных препаратов, особенно тщательно в места излюбленной локализации клеща. После каждого вынужденного мытья рук необходимо вновь обработать их противочесоточным средством. При наличии осложнений (в первую очередь гнойничковых поражений кожи) производят не втирание, а смазывание. Перед началом обработки целесообразно принять горячий душ или ванну, пользуясь мочалкой и мылом для механического удаления клещей с поверхности кожи, а также для разрыхления поверхностного слоя эпидермиса, что упрощает проникновение антискабиозных препаратов. При наличии явлений вторичной пиодермии водные процедуры противопоказаны. Независимо от способа терапии противочесоточным препаратом обрабатывается весь кожный покров. Следует избегать попадания препарата в глаза и на слизистые оболочки. Дозировка акарицидного средства должна быть не слишком большой, одновременно не следует применять другие кожные препараты. Пациенту следует давать четкие и ясные рекомендации.
Средства, применяемые для лечения чесотки:
1. Препараты, содержащие серу
Давно применяются для лечения чесотки. Примерами подобных средств могут служить: 10–33% серная мазь, 10% серный вазелин, способ Демьяновича, мазь Вилькинсона, 5–10% полисульфидный линимент, Сульфодекортем, мазь Хельмерика, паста Милиана.
В настоящее время применение подобных препаратов ограничено, так как лечебный эффект некоторых из них поставлен под сомнение. Кроме того, они обладают рядом нежелательных свойств: лекарства имеют неприятный запах, пачкают одежду и белье, оказывают неблагоприятное воздействие на кожные покровы (дерматит, экзематизация).
Серная мазь — для лечения взрослых применяют 33% концентрацию, для лечения детей 10–15%. Мазь втирают ежедневно, лучше на ночь, в течение 5–7 дней на весь кожный покров. На 6-й или 8-й день больной моется, меняет нательное и постельное белье.
Сульфодекортем — препарат, содержащий 10% серу осажденную и гидрокортизона ацетат. Применяется после мытья в течение 5–7 дней. Повторное мытье и смена белья производятся после окончания курса лечения.
Метод Демьяновича широко применялся в нашей стране. Он основан на акарицидном действии серы и сернистого ангидрида, выделяющихся при взаимодействии тиосульфата натрия и соляной кислоты.
Последовательно втирают в кожу туловища и конечностей 60% раствор тиосульфата натрия (раствор № 1) и 6% раствор концентрированной хлористоводородной кислоты (раствор № 2), для детей концентрация составляет 40% (№ 1) и 4% (№ 2). Применяют растворы в течение 3 дней. Раствор № 1 перед употреблением слегка подогревают и втирают руками в кожу в определенной последовательности: начиная с одновременного втирания препарата в кожу обеих кистей, затем конечностей, потом кожу туловища (грудь, живот, спина, ягодичная область, половые органы) и, наконец, в кожу нижних конечностей до пальцев стоп и подошв. Втирание в каждую область длится 2 минуты, вся процедура должна занимать не менее 10 минут. Второе втирание производится тем же раствором аналогично первому. После 10-минутного перерыва преступают к втиранию раствора № 2 в той же последовательности, по 1 минуте на каждую область по 3–4 раза с 5-минутными перерывами для обсыхания. По окончании втирания и после обсыхания кожи больной надевает чистое белье и не моется в течение 3 дней, но в кисти рук повторно втирает после каждого мытья. Через 3 дня больной моется и вновь меняет белье.
Раствор № 1 Rp.: Natrii thiosulfatis 120,0 Aq. Destil. 80,0 М.D.S. втереть в кожу Раствор № 2 Rp.: Ac.hidrochlorici puri 12,0 Aq. Destil. 200,0 M.D.S. втереть в кожу
На сегодняшний день использование этого препарата ограничено из-за все сокращающегося числа аптек, в которых есть производственные отделы. Кроме того, этот способ весьма трудоемок и сопровождается выделением неприятного запаха серы и сернистого ангидрида.
2. Перуанский бальзам
Этот бальзам изготавливается из экстракта одного из растений семейства бобовых (Miroxylon Periferum). Одним из действующих начал является циннамеин, содержащий бензилбензоат, который, видимо, и придает антипаразитарное действие препарату. К побочным действиям относят местные аллергические реакции, экзему. При нанесении препарата на большую площадь поверхности тела возможны резорбтивные эффекты с явлениями почечной интоксикации.
3. Препараты бензилбензоата
Бензилбензоат. Применяется в виде 20% водно-мыльной суспензии, детям до 3 лет назначают 10% суспензию. Суспензию втирают в кожу всего тела, кроме головы, а детям до 3 лет и в кожу лица. Втирание производят в определенной последовательности (см. метод Демьяновича). На курс требуется две обработки с интервалом в 3 дня для воздействия на подвижные формы клеща и личинки. Смену белья производят дважды после каждой обработки. Затраты препарата составляют 100 мл на обработку и 200 мл на курс. Лечение бензилбензоатом противопоказано беременным и в период лактации. Наибольшую эффективность имеет свежеприготовленный препарат. При хранении бензилбензоат теряет эффективность, этим объясняются неудачи при его использовании.
Возможно также применение бензилбензоата в виде 10–20% мази. При этом расход препарата составляет 30–40 г на одно втирание и 60–80 г на курс.
Аскабиол — препарат, содержащий равное количество бензилбензоата, твердого мыла и этилового спирта.
Бензосептол — препарат, содержащий равное количество бензилбензоата, мягкого мыла и изопропилового спирта.
Новоскабиол — препарат, содержащий бензилбензоат — 30,0, метилэстер — 1,0, парафиновое масло — 69,0.
Нбин — препарат, содержащий бензилбензоат — 68 частей, твин-80–14 частей, анестезин — 12 частей, ДДТ (инсектицид — трихлорметилди (п-хлорфенил)метан)) — 6 частей.
4. Линдан или гаммабензолгексахлоран
Этот хлорорганический инсектицид применяется в виде 1% лосьона, который наносят однократно на всю поверхность тела и оставляют на 6 ч, затем смывают. В условиях жаркого климата возможно использование линдана в форме порошка. Препарат также можно использовать в виде крема, шампуня и мази. Препарат не используется в период беременности и лактации, в младенческом возрасте, а также у больных с экземой и атопическим дерматитом, так как может вызывать экзацербацию (лат. exacerbo — раздражать, отягощать) процесса.
5. Кротамитон (Юракс)
Применяется в виде 10% крема, лосьона или мази. Действующее вещество кротамитон помимо акарицидного действия обладает способностью ослаблять зуд, что очень важно для больных чесоткой. Применяют препарат после мытья 2 раза в день с суточным интервалом или четырехкратно через 12 часов в течение 2 суток. Препарат интересен тем, что не вызывает побочных явлений, может использоваться для лечения детей, беременных и больных с аллергодерматозами. В то же время его эффективность не является абсолютной.
6. Препараты перметрина
Механизм действия основан на нарушении проницаемости для катионов мембран нервных клеток насекомых, что оказывает акарицидное действие. Действует на взрослые особи личинки и яйца.
Медифокс представляет собой 5% концентрат синтетического пиретройда перметрина в спирте и касторовом масле. Выпускается в ампулах по 2 мл, стеклянных флаконах по 24 мл, полимерных емкостях от 0,1 до 5,0 л. Применяется наружно в виде свежеприготовленной 0,4% эмульсии. Для этого 8 мл 5% раствора фабричной фасовки следует добавить к 100 мл воды. Втирание производится один раз в день на ночь в течение 3 дней. Срок годности рабочей эмульсии 8 ч.
Ниттифор — раствор для наружного применения во флаконе вместимостью 60 мл, содержит перметрин и цитилперидиния бромид.
Втирание препарата проводится 1 раз в день на ночь в течение 3 дней. На четвертый день остатки препарата смывают холодной водой и производят смену постельного и нательного белья.
7. Группа пиретрина
Аэрозоль Спрегаль (эсдепаллетрин) — синтетический пиретрин (нейротоксин для мелких членистоногих паразитов), усиленный пиперонила бутоксидом (ингибитор ферментов, способствующий удалению пиретрина у паразита), используется в качестве действующего начала аэрозольного противочесоточного средства Спрегаль. Специально разработанный для него эксципиент (вспомогательное вещество) позволяет наносить раствор на всю поверхность кожи и обеспечивает проникновение действующих веществ в кожу и чесоточные ходы с последующим уничтожением самки клеща и ее яиц.
Тем не менее, при применении Спрегаля иногда требуется некоторая осторожность, например, при наличии большого количества экскориаций, т. к. в данном случае возможно некоторое усиление кожного зуда и появление дерматита у больных, имеющих индивидуальную непереносимость одного из компонентов.
Вопрос о выборе препарата для лечения чесотки является основным для практикующего специалиста.
Выбор метода терапевтического воздействия при атипичных формах чесотки основывается на современных знаниях ее иммунопатогенеза. Присоединение к базисной этиотропной терапии дифференцированной патогенетической терапии повышает эффективность лечения этих торпидных к лечению форм чесотки.
В качестве особой проблемы терапии чесотки можно выделить сильный зуд, не исчезающий после лечения. Причины такого явления могут быть разнообразными:
- аллергия к примененному лечебному препарату, особенно у мнительных больных, которые используют его слишком часто;
- состояние физиологической гиперчувствительности, которая проявляется в том, что в течение 8–10 дней после обработки сильный зуд не исчезает;
- неправильно поставленный диагноз;
- неправильное лечение или вторичная инвазия;
- проблемы психиатрического порядка: акарофобия (боязнь чесотки) или мания паразитоза.
Таким образом, неисчезающий зуд может быть обусловлен различными причинами и нуждается в врачебном контроле, пациент не должен заниматься самолечением.
Профилактика чесотки
Важнейшим звеном в профилактике чесотки является ранняя диагностика и активное выявление больных. Они осуществляются при профилактических осмотрах декретированных групп пациентов. Очень важно установление очагов чесотки и работа по их ликвидации. Выявление и одновременное лечение всех контактных лиц. Своевременная и тщательная дезинфекция одежды, нательного и постельного белья. Контроль излеченности проводится через 3 дня после окончания лечения, а затем каждые 10 дней в течение 1,5 месяцев. Белье кипятят, платья и другую одежду (при невозможности обработки в дезкамере) тщательно проглаживают или проветривают на воздухе в течение 5 дней, а на морозе в течение 1 дня. Проводит влажную уборку 5% раствором хлорамина. Этим же раствором обрабатывают мягкую мебель. С целью дезинфекции эпидемиологического очага рекомендовано аэрозольное средство А-ПАР, позволяющее проводить качественную дезинфекцию в домашних условиях.
А-ПАР представляет собой противочесоточный препарат, эксципиент которого, безопасный для человека, позволяет дезинфицировать одежду и постельные принадлежности, не оставляя пятен на одежде и, кроме того, предназначен для обработки мебели, твердых поверхностей, дверных ручек, детских игрушек, обуви.
Заключительная дезинфекция проводится после окончания лечения, в детских коллективах дважды: после выявления больного в группе и по окончании лечения. В крупных, длительно существующих, интенсивно действующих коллективах целесообразно проводить заключительную обработку помещений с применением препаратов Медифокс (0,2% водная эмульсия), Медифокс-супер (0,2% водная эмульсия), Цифокс (0,5% водная эмульсия).
Литература
- Гебра Ф. Руководство к изучению болезней кожи: пер. с нем. Под ред. А. А. Полотебного. СПб: О. И. Бакст, 1876. Т. 1.
- Дарье Ж. Основы дерматологии: пер. с франц. Под ред. А. А. Сахновской. М.–Л.: Гос. изд-во, 1930.
- Демьянович М. П. Чесотка. М.: Медгиз, 1947.
- Короткий Н. Г. Современная наружная терапия дерматозов. Тверь: Губернская медицина, 2001.
- Савчак В., Галникіна С. Практична дерматологія. К.: Укрмедкнига, 1998. С. 14–22.
- Самцов А. В. Заразные дерматозы и венерические болезни (современные методы лечения). СПб: Специальная литература, 1997. С. 30–33.
- Сергеев Ю. В. Современные клинико-иммунологические особенности чесотки и новые подходы к ее диагностике и терапии // Иммунопатология, аллергология, инфектология. 2000, № 4, с. 102–107.
- Соколова Т. В., Федоровская Р. Ф., Ланге А. Б. Чесотка. М.: Медицина, 1989.
- Соколова Т. В., Лопатина Ю. В. Паразитарные дерматозы: чесотка и клещевой дерматит. М.: Бином, 2003.
- Федоров С. М., Селисский Т. Д. Чесотка. В кн.: Кожные болезни. М.: Медицина, 1998. С. 164–172.
- Беляб П., Жан-Пастор М. Ж. Чесотка. SCAT. 1996, Marseille. Р. 22–26.
- Ackerman B. Histopathology of human scabies. Ed. Lippincott Compagny, 1997, Philadelphia. Р. 88–95.
- Saurat J. A. Risques systemiques des medicaments topiques chez l’enfant // Sem. Hop. Paris. 1982, 58, 26–27, 1643–1649.
- Shacter B. Tretment of scabies and pediculosis with linden preparation: an evalution // J. Am. Acad. Dermatol. 1981, 5, 517–527.
- Van Neste D. Immuno — allergological aspects of scabies: a comparative study of spontaneous blastogenesis in the dermal infiltrates of common and hyperkeratotic scabies? Allergic contact dermatitis and irritant dermatitis // Arh. Dermatol. Res. 1982, 274, 159–167.
И. В. Верхогляд, доктор медицинских наук, доцент И. Я. Пинсон, доктор медицинских наук
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Контактная информация об авторах для переписки
Диагностические мероприятия
Диагностика чесотки осуществляется дерматологом, терапевтом или инфекционистом. Основанием для постановки диагноза становятся клинические данные и жалобы пациента. В некоторых случаях назначается соскоб, проводится лабораторное исследование полученного биоматериала. Тест не всегда информативен из-за того, что пациенты посещают душ перед визитом в клинику.
В ходе осмотра врач может нагреть отдельные участки кожи или нанести на них каплю масла. Эти меры повышают двигательную активность чесоточных клещей. Красители позволяют обнаружить чесоточные ходы при отсутствии заметных высыпаний на кожных покровах.
Диагностика
Для определения клинической картины нужно сделать следующее:
- детально объяснить врачу симптоматику. Например, зуд беспокоит только в определенное время
- сдать анализы
- осмотреть тело пациента
- определить источник заражения
- найти следы самого клеща или его личинок
Обычно болезнь определяют по следующим критериям:
- гнойные пузырьки
- сухая корочка
- краснота на ягодицах
- чесоточные ходы (важнейший критерий)
Чтобы определить чесоточный ход, поражение можно покрасить йодом, маслом, содержащим минералы или просто надавить на эпидермис предметным стеклом. Это позволит блокировать доступ крови к пораженному участку и четко увидеть пораженное место. Еще его можно обнаружить с помощью дерматоскопии (во время процедуры обнаруживается и сам клещ).
Клеща можно обнаружить с помощью молочной кислоты. Одну каплю (40%) нужно нанести на любое поражение и подождать 5 минут. После разрыхленную кожу можно соскоблить острой ложкой, пока не появится капиллярное кровотечение. Полученный эпидермис нужно нанести на предметное стекло и посмотреть на него под микроскопом. Метод позволит определить большинство паразитов и продуктов их активности.
Терапевтический курс
Клинические рекомендации предусматривают обработку всей кожи пациентов эмульсиями или спреями. Исключением становится волосистая часть головы. Антискабиозные препараты обладают малой токсичностью и не причиняют дискомфорта в ходе лечения. Перед первым нанесением средства на основе бензилбензоата пациенту следует посетить душ. Повторная обработка кожных покровов проводится через 48 часов – гибнут клещи, пребывающие в стадии личинок. При полном устранении симптомов новый цикл нанесения препарата не проводится. После завершения лечения пациенту следует использовать антисептик для обработки мебели, предметов домашнего обихода и одежды.
Корковая форма чесотки требует иного подхода к лечению. Антискабиозную терапию предваряет этап размягчения и удаления корок посредством мыльно-содовых ванночек или кератолитических мазей. После удаления всех ороговевших слоев пациент может приступать к нанесению раствора бензилбензоата на пораженные участки.
Осложнения и профилактика
Отсутствие лечения чесотки может привести к развитию пиодермии, микробной экземы и дерматита. По этой причине дерматологи рекомендуют пациентам обращаться за медицинской помощью при выявлении первых признаков скабиеса.
Профилактика чесотки предполагает устранение очагов массового заражения людей (карантины в детских садах и школах). Систематические осмотры детей врачами и соблюдение правил личной гигиены представителями всех возрастных групп существенно снижают риск инфицирования скабиесом.
Очаговые и внеочаговые формы распространения чесотки
Чесоточный клещ, вызывающий заболевание, может передаваться от больного человека здоровому при различных вариантах контактирования: при прямом (семейный или половой) контакте либо непрямым способом — через предметы общего пользования (одежда, постельное белье, душевые принадлежности).
Врачи предупреждают, что чесотка является чрезвычайно заразным (контагиозным) заболеванием и встречается чаще других паразитарных кожных болезней.
Ежегодно регистрируется около 300 млн. случаев чесотки, особенно велика плотность заболевания в странах с низким уровнем гигиенической культуры населения. Фиксируется рост заболеваний во время войн, социальных и стихийных потрясений, экономических спадов. В то же время, наблюдаются вспышки чесотки в относительно благополучных странах при ухудшении бытовых условий жизни отдельных социальных групп.
Сегодня чесотка является настолько распространенным заболеванием в России, что можно говорить об эпидемии. Этому способствуют очаги военных действий в различных регионах страны и граничащих государствах, увеличение числа мигрантов из стран Средней Азии, в том числе и нелегальных, рост числа лиц без определенного места жительства, беспризорных детей, социально незащищенных граждан.
Нельзя не отметить, что распространению чесотки способствуют также развитие преступности, увеличение числа лиц, употребляющих алкоголь и наркотики, практикующих беспорядочные сексуальные связи.
В современной России наблюдается ослабление иммунитета у подавляющего большинства жителей, что так же влияет на прогрессивное распространение чесотки. Есть специалисты, которые считают, что существует связь между периодами повышения солнечной активности и увеличением числа случаев заболевания чесоткой.
Данные факторы способствуют созданию спонтанных очагов болезни. Очагом чесотки можно считать группу людей, в которой присутствует больной, способный заразить окружающих. Очаг, в котором есть только один зараженный, считают потенциальным, а если в группе находятся два и более больных, то такой очаг относят к иррадирующим или действующим очагам чесотки.
Заражение чесоточным клещом чаще всего происходит внутри семьи, куда клещ принесен одним из членов семьи — это наиболее распространенный путь передачи заболевания чесоткой и он фиксируется в 90% зарегистрированных случаев. В таких случаях медицинские работники фиксируют семейный очаг заражения чесоткой. Несколько реже встречаются случаи заражения родственников или знакомых людей, которые постоянно не находятся в семье, являющейся очагом распространения чесотки.
Половина людей, являющихся первоисточниками семейного очага заражения чесоткой, находится в возрастной категории 17–35 лет. В семье, чаще всего, это дети различенного возраста, мужья. Заражение происходит как половым путем, так и через предметы общего пользования. Внутри семьи один супруг заражает другого, дети могут заражаться бытовым путем (непрямой путь заражения составляет не более 13%).
Специалисты выделяют еще один путь вероятного распространения чесотки — это очаги заражения в организованном коллективе. Различают инвазионноконтальные организованные коллективы — те, в которых условия передачи возбудителя чесотки схожи с семейным очагом, и коллективы, в которых такие условия отсутствуют.
- Первая группа — это коллективы, имеющие совместные места проживания и отдыха (спальни в детских домах, лагерях, интернатах, общежитиях). Нередко фиксируется пвсевдоирригация — в одном очаге могут появиться двое (или более) больных людей, которые заразились от разных источников распространения болезни (независимо друг от друга).
- Вторая группа — неинвазионноконтактные коллективы. Так называют коллективы, члены которых живут или находятся в пределах одного здания, и контакты их происходят в дневное время. Это группы в детских садах, классы в школах, группы в средних и высших учебных заведениях, различные трудовые коллективы предприятий и организаций. Данные коллективы не создают угрозы распространения эпидемии, чесотка проявляется отдельным случаем заболевания.
Существуют также наряду с очаговыми, внеочаговые формы распространения чесоточного клеща. Возбудитель передается в таких случаях в бане или сауне, в поездах дальнего следования, гостиницах. Такие случаи передачи клеща фиксируются довольно редко.
Чесотка чаще встречается у молодого населения. Студенты техникумов, учащиеся профессиональных училищ, вузов держат первое место по частоте заражения чесоткой. Юноши могут заразиться при половых контактах, либо во время пребывания в коллективном очаге (очагом могут быть военные сборы, прохождение практики, в общежитии). Второе место занимают подростки и дети среднего школьного возраста— они также подвергаются высокому риску заражения, на третьем месте — младшие школьники, которые заразились внутри семьи или в детских дошкольных учреждениях. Лица старше 26 лет занимают последнее место по числу заболеваний и интенсивности распространения чесотки.
Вопросы и ответы
Стоит ли проходить курс лечения родственникам пациента с диагностированной чесоткой?
Вероятность инфицирования лиц, проживающих с носителем скабиеса, очень высока. По этой причине дерматологи часто назначают родственникам пациента курс профилактического лечения с использованием средств на основе бензилбензоата.
Формируется ли иммунитет к чесотке?
Повторное инфицирование человека скабиесом возможно сразу после завершения текущего курса. Из-за этого врачи настаивают на необходимости антисептической обработки мебели и одежды – у пациентов не формируется иммунитет к чесоточным клещам.