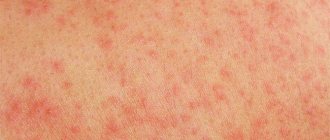
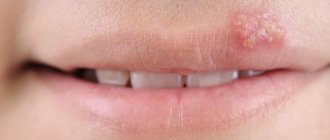
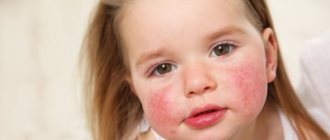
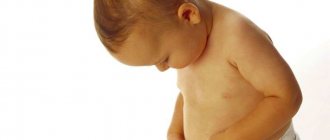
Лечение аллергии на лице ребёнка
Лечение аллергии – это процесс, который обязательно нужно проводить под контролем аллерголога и педиатра. Врачи составят программу восстановления и нормализацию деятельности организма вашего малыша. Этот процесс может продлиться довольно долго и к тому же не приводит к быстрому исчезновению таких неприятных для ребёнка вещей как зуд, шелушение и покраснения. Скрыть эти неприятные недуги помогут специальные детские косметические кремы и гели «Ла-Кри».
Средства «Ла-Кри» эффективны и, что самое важное, абсолютно безопасны для здоровья малышей. Их качество подтверждено свидетельством государственной регистрации и рядом исследований АИЛЦ ФГУ «РНИИТО им.Р.Р.Вредена Росздрава». Качество «Ла-Кри» позволяет применять их для тех малышей, которые только появились на свет.
Профилактические меры
Чтобы снизить риск аллергических реакций необходимо внимательно следить за питанием ребенка и его бытовым окружением.
- При наличии у кормящей мамы каких-либо симптомов аллергии важно регулярно посещать врача и соблюдать диету. Рекомендуется исключить из рациона продукты питания, являющееся потенциальным аллергеном, например: молоко, мед, шоколад, орехи, морепродукты, цитрусовые, злаковые, а также продукты с ароматизаторами и усилителями вкуса.
- При невозможности грудного вскармливания необходимо доверить специалисту выбор детской смеси.
- Если аллергия у ребенка уже выявлена, ограничьте контакты с аллергеном и исключите из рациона потенциально опасные продукты.
- Регулярно проводите влажную уборку, чистите мебель пылесосом и предупреждайте образование плесени.
- Не экономьте на средствах гигиены для детей и на бытовой химии. Выбирайте продукцию с пометкой “гипоаллергенно”.
- Избавьтесь от лишних “накопителей” пыли: ковров, мягких игрушек, тяжелых штор.
- Замените синтетическое постельное белье на натуральное хлопковое. Подушки, матрас и одеяло должны быть гипоаллергенными.
- Поддерживайте в комнате влажность не менее 50%.
- Не курите при ребенке!
- В случае сезонной аллергии на пыльцу или пух деревьев рекомендуется проветривать помещение только после дождя. Хорошим решением станет установка кондиционера.
- Будьте аккуратны, давая ребенку попробовать новые продукты. Обновляйте рацион постепенно, небольшими порциями.
Обязательно держите в аптечке антигистаминные препараты, но воздержитесь от самостоятельного выбора лекарства! Доверьте эту ответственную задачу врачу.
Берегите здоровье ребенка, но не переживайте, если аллергия все-таки обнаружится. Этот диагноз не мешает комфортному развитию — просто избегайте аллергенов и соблюдайте рекомендации специалиста!
Клинические исследования
Средства ТМ Ла-Кри рекомендованы союзом педиатров России. Клинические исследования, проведенные специалистами , доказали высокую эффективность, безопасность и переносимость продукции в том числе для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Источники:
- Фокина Р.А., Атопический дерматит: этапы развития классификационных форм, Сибирский медицинский журнал, 2007
- А.Н. Пампура, А.А. Чусляева, Современные подходы к терапии атопического дерматита у детей
- Н.Л. Рыбкина, Современные подходы к уходу за кожей новорожденного: тактика педиатра, журнал Вестник Современной клинической медицины, 2014
- И.И. Рюмина, В.В. Зубков, Уход за кожей новорожденного, журнал Здоровый ребенок, 2017
Фотографии аллергии у детей
Фотоальбом по заболеваниюАллергия у детей: особенности и причины
Еще пару веков назад мир и не знал «что такое аллергия», а сегодня от нее страдает каждый третий ребенок. При этом симптомы недуга часто проходят «под маской» совершенно других заболеваний, что может повести по ложному пути лечения. Так как же не спутать детские болезни и выявить их настоящую причину?
Как возникает
Все аллергические реакции могут развиваться, как минимум, 4 путями, но в этой статье речь пойдет о первом и наиболее частом из них – IgE-зависимом пути.
Особенности детского организма, особенно в 1-й год жизни, в норме защищают ребенка от развития аллергии. Иммунитет устроен таким образом, чтобы «познакомить» малыша с обилием окружающих антигенов, при этом не вызывая патологических состояний.
В некоторых случаях этот механизм дает сбой, что может быть обусловлено:
- наследственностью (один родитель «с аллергией» — 30% риск патологии у ребенка, оба родителя – 60% риск);
- нарушением барьерной функции слизистых;
- врожденными особенностями иммунитета.
В этом случае при первой «встрече» с аллергеном организм только «запоминает неприятный объект» (начинает синтез антител IgE к аллергену), а уже при повторной – «атакует» его.
Механизм защиты реализуется за счет биологически-активных веществ, выбрасываемых клетками «по команде» IgE-антител, и проявляется:
- расширением капилляров и увеличением их проницаемости = покраснение и отек (для ускорения поступления иммунных клеток в очаг),
- раздражением нервных окончаний и спазматическим сокращением «целевых» мышц = зуд, кашель, чихание (как способ механически «избавиться» от аллергена),
- усилением продукции слизи = насморк (для облегчения связывания и выведения «раздражающего» объекта).
Интересно, что аллергия и ОРВИ имеют схожие «точки приложения». Это обуславливает схожесть симптомов, а также склонность аллергиков к острым респираторным заболеваниям.
Симптомы и причины
Условно аллергические заболевания можно разделить на респираторные (вдыхаемые антигены) и пищевые. Симптомы первых варьируют от легкого насморка до тяжелого удушья, а вторые имеют кожные и «пищеварительные» проявления.
«Дыхательная» аллергия у ребенка может проявляться не только классическими симптомами, но и просто «постоянно заложенным носом», а причиной могут быть:
1.клещи (домашней пыли, перинный, мучной и другие)
Такая аллергия появляется при контакте с пылью (домашней, книжной) и ковровыми покрытиями, и чаще всего возникает в определенном помещении.
2.пух и перья птиц
Реакция может быть связана как с живыми птицами (попугаи, канарейки и другие), так и с постельными принадлежностями (подушки и одеяла), в которых пух и перо используется в качестве наполнителя. Во втором случае — аллергия чаще проявляется во время сна и сразу после пробуждения (заложенность носа или кашель, проходящие в течение дня)
3.перхоть и эпителий животных (кошки, собаки, хомячки, морские свинки, лошади и т.д.).
При этом сама по себе шерсть (волоски) безопасна в контексте аллергии. Реакцию вызывают именно кожные элементы, скапливающиеся на шерсти.
4.«домашние» плесневые грибы
Обитают в теплых, влажных и плохо проветриваемых местах помещения: швы между плиткой в ванной комнате и пространство под обоями «сырых» стен. Симптомы часто носят тяжелый характер и проходят только при длительном пребывании вне «аллергенного» помещения.
5.деревья и травы
Аллергия имеет сезонный характер и появляется в период цветения растения: поздней весной, летом или ранней осенью.
Кожные симптомы, в легких случаях, представлены зудящей сыпью, проходящей при устранении аллергена. А более тяжелые реакции сопровождаются развитием дерматита, характеризующегося хроническим течением и плохо поддающегося лечению.
Таким образом, нарушения стула, боль в животе, а также тошнота и снижение аппетита у ребенка вполне могут быть признаками аллергии и требуют всестороннего обследования.
Среди наиболее «значимых» пищевых аллергенов у детей выделяют:
1.белки коровьего молока: β-лактоглобулин, a-лактальбумин, бычий сывороточный альбумин, а также казеин.
В зависимости от реакции на те или другие белки, молочная продукция должна быть исключена частично или полностью.
2.белки куриного яйца: овомукоид, овальбумин, лизоцим.
3.орехи;
4.белки злаков, особенно глиадин (глютен) пшеницы и ржи, ячменя и овса;
5.рыба и морепродукты;
6.какао, цитрусовые и соя.
Диагностика
Отличить аллергию от схожих с ней заболеваний «на глаз» часто не представляется возможным. «Экспериментально» подтвердить аллергенную природу симптомов можно только путем устранения «подозреваемого» аллергена. А в тех случаях, когда такового нет помочь в диагностике могут лабораторные исследования.
Первый этап диагностики служит для подтверждения аллергической природы заболевания и строится на:
1.1 Общем анализе крови с лейкоцитарной формулой, где маркером аллергии в служат эозинофилы.
1.2. Анализе крови на иммуноглобулин Е общий и эозинофильный катионный белок, увеличивающихся при аллергии в десятки и сотни раз.
1.3. Микроскопическом исследования назального секрета (мазок из носа), также нацеленном на выявление эозинофилов.
После установления аллергии, как основного диагноза, можно переходить к определению подгруппы или самого аллергена.
Первый вариант применяют в случае сомнений в отношении источника аллергии, и для сужения «круга поиска» и используют сборные панели. Они содержат сразу несколько представителей аллерго-группы, а результат выдается одной цифрой.
Это могут быть панели аллергенов
- трав,
- деревьев,
- животных,
- клещей,
- плесневых грибов,
- мясные,
- молочные,
- цитрусовые
- и многие другие.
При получении повышенных результатов в какой-либо из панели, можно переходить к третьему этапу диагностики – выявлению самого аллергена. Для этого служит анализ крови на IgE к индивидуальным аллергенам (например, конкретный плесневый гриб или представитель цитрусовых).
Что же такое пищевая аллергия?
Пищевая аллергия (ПА) — это вызванная приёмом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы. Это означает, что иммунная система некоторых детей отвечает реакциями гиперчувствительности на определенные пищевые вещества.
Максимум заболеваемости пищевой аллергией приходится на первый год жизни. Часто первые симптомы пищевой аллергии появляются уже у ребёнка первых трех месяцев жизни (до 25%) при введении смесей на основе белка коровьего молока (БКМ). Второй пик частоты выявления пищевой аллергии у младенцев приходится на 6–9 месяцев жизни (до 20%).
Данные продукты обладают рядом важных качеств
- соответствуют функциональными требованиями по питательным веществам, содержанию витаминов, минералов;
- производятся из натурального экологически чистого сырья, без применения ГМО, без красителей, без ароматизаторов, без консервантов, без загустителей, без сахара;
- являются монокомпонентными;
- их консистенция, гомогенность соответствует физиологическими особенностями возраста ребенка;
- имеют низкую иммуногенность.
Знание причин развития аллергических реакций, первых симптомов пищевой аллергии позволяет родителям своевременно обратиться к врачу за консультацией и получить современные научно обоснованные рекомендации по диагностике и лечению пищевой аллергии, выработке рациона, соответствующего актуальным потребностям ребенка.
Первые действия родителей после появления симптомов пищевой аллергии
Не стоит самостоятельно устанавливать «диагноз пищевой аллергии», отказываться от грудного вскармливания, кормящей маме «испытывать» себя, самостоятельно назначенными гипоаллергенными диетами, предлагать ребенку и часто менять молочные смеси по совету «опытных людей». Безусловно, следует обратиться к специалисту – врачу-педиатру, аллергологу-иммунологу.
Родителям предварительно можно проанализировать, имеется ли отягощенная по аллергии наследственность, какова продолжительность грудного вскармливания, рацион ребенка с момента рождения, какие молочные смеси вводились в рацион ребенка, вёлся ли пищевой дневник, когда появились первые симптомы, какова их тяжесть, имеется ли связь с пищей. Эту информацию следует предоставить врачу во время визита.
Необходимо ли сразу идти к врачу? Какие обследования он может назначить?
Учитывая, что первые месяцы жизни являются критическими в формировании аллергических иммунных реакций ребенка, конечно следует как можно быстрее обратиться к врачу-педиатру. Возможно потребуется консультация врача аллерголога-иммунолога, дерматолога, гастроэнтеролога. Если врач заподозрит пищевую аллергию, первоначально будет назначена диагностическая элиминационная диета на 2–4 недели, ведение пищевого дневника. При подтвержденной на определенный продукт пищевой аллергии, длительность элиминационной диеты определяется индивидуально и должна составлять не менее 6–12 месяцев.
Для ребёнка с пищевой аллергией, находящегося на искусственном вскармливании, особенно важным является правильное назначение лечебной смеси. Информацией о видах, составе, показаниях для лечебного питания (высоко гидролизованная смесь, аминокислотная смесь) владеет врач. После купирования симптомов пищевой аллергии, вопрос о времени и правилах диагностического введения причинно значимого продукта находится в компетенции врача-педиатра, аллерголога-иммунолога.
Возможно, для выявления всего спектра причинно-значимых аллергенов потребуются дополнительные лабораторные и инструментальные методы исследования. Целесообразность и необходимость которых также определит и объяснит специалист.
Актуальным вопросом родителей младенца с пищевой аллергией, является, какие продукты прикорма можно вводить. Современные научные данные указывают, что строгие элиминационные диеты в младенчестве не имеет никаких преимуществ для ребёнка. В то же время, роль продуктов прикорма все еще исследуется и следует соблюдать осторожность при введении аллергенных продуктов прикорма ребёнку с отягощенным аллергологическим анамнезом, первичными проявлениями пищевой аллергии. Правильным является, определение времени, вида, дозы, схемы введения продукта прикома врачом с последующим контролем состояния ребёнка.
Для детей с клиническими проявлениями пищевой аллергии можно рекомендовать современные промышленные продукты прикорма, рекомендованные для первого выбора:
- Овощное пюре (кабачок, цветная капуста, брокколи)
- Зерновой прикорм (безмолочные рисовая, кукурузная, гречневая каши)
- Пюре из мяса кролика, индейки
- Фруктовое пюре (яблоко, груша, слива)