Во всех странах мира актуальной междисциплинарной проблемой являются поверхностные микозы кожи (ПМК). Они регистрируются у 20% населения земли [1]. Среди ПМК преобладают дерматофитии, поражая 10% населения [2, 3]. Дерматофитии в структуре заболеваемости занимают II место после пиодермий [3]. Преобладание заболеваемости микозами кожи в крупных мегаполисах дает возможность называть их «болезнями цивилизации» [4, 5]. Анализ результатов проекта Ахиллес (1988—1997 гг.), в котором приняли участие несколько европейских государств и Россия, показал, что тот или иной микоз имели 35% больных, обратившихся к дерматологу [6—8]. Дерматофитии стоп по сравнению с другими локализациями, вместе взятыми, регистрируют в 3 раза чаще [9, 10]. Значительно меньше внимания уделяется микозам, поражающим крупные складки [9, 11—14]. Однако микозы крупных складок (МКС) являются значимой междисциплинарной проблемой медицины.
Анализ заболеваемости населения России МКС практически невозможен. С чем это связано? В классификации МКБ-10 имеется только эпидермофития паховая (В35.6). Традиционный подход к МКС, существовавший до введения в практику данной классификации, включал эпидермофитию, рубромикоз и кандидоз крупных складок. Каждая из нозологических форм имеет свои эпидемиологические, клинические особенности, спектр триггерных факторов, влияющих на течение и хронизацию процесса и, естественно, особенности выбора тактики лечения [2—4, 15—17]. Многолетний опыт работы в системе последипломного профессионального образования показал, что дерматологи в настоящее время рубромикоз крупных складок регистрируют в разделе «Другие дерматофитии» (B35.8), а кандидоз крупных складок — в разделе «Кандидоз других локализаций» (В37.8). Иногда среди микозов крупных складок выделяют только рубромикоз пахово-бедренной области и кандидоз крупных складок [18].
Паховая дерматофития является собирательным термином, который объединяет во многом клинически схожие поражения кожи, вызываемые различными патогенными и условно-патогенными грибами. Предложено даже выделять следующие варианты паховых дерматофитий (дерматомикозов): паховая эпидермофития (Epidermophyton floccosum
), паховая руброфития (
Trichophyton rubrum
), паховый дерматомикоз (
Trichophyton mentagrophytes var. interdigitale
), кандидоз паховой области (дрожжеподобные грибы рода
Candida
), плесневый микоз паховой области (
Aspergillus
spp
., Scopulariopsis brevicaulis
) и смешанный дермафитно-кандидозный или дермафитно-плесневый микоз паховой области [11, 12]. Это объясняется тем, что этиологическое обоснование диагноза существенно для лечения, поскольку не все топические противогрибковые препараты одинаково эффективны в отношении различных возбудителей микозов. Однако кандидоз и плесневый микоз не относятся к дерматофитиям и данная классификация не нашла применения в практической микологии. Важно отметить, что специалисты, изучающие проблему микозов кожи, приводя классификацию дерматофитий по МКБ-10, рядом указывают принятый ранее синоним/эквивалент заболевания. При паховой эпидермофитии, в частности, синонимом/эквивалентом являются две нозологические формы болезни. К ним относятся эпидермофития и руброфития крупных складок [19].
Причиной паховой дерматофитии являются различные возбудители, которые регистрируются неодинаково часто: Epidermophyton floccosum
— в 35—40% случаев;
Trichophyton mentagrophytes var. interdigitale
— в 20—25%;
Trichophyton rubrum
— в 15—20% [1, 11, 12]. Кандидозно-плесневые грибы как самостоятельный этиологический фактор поражения крупных складок, выявляются в 3—5% случаев [1, 9, 11, 20]. Однако верификация возбудителей микозов не проводится в большинстве учреждений дерматологического профиля, не говоря уже о городских поликлиниках и соматических стационарах смежных специальностей.
Ряд авторов к паховой эпидермофитии относят поражение лобковой области, причиной которого являются зоофильные трихофитоны. Так, за 10-летний период в Андижанской области Узбекистана при обследовании 2022 больных трихофитией в 248 (12,3%) случаях выявлены поражения в области лобка [21]. При обследовании 286 больных с аналогичной патологией установлен спектр возбудителей. В 97,7% случаев это был Tr. verrucosum
, в 2,3% —
Tr. mentagrophytes var. gypseum
. Клинически у 62,2% больных выявлена инфильтративно-нагноительная форма трихофитии [22]. В данных публикациях указания на поражение паховых складок отсутствуют. С другой стороны, в 2005 г. при зооантропонозной микроспории у 4 женщин микоз локализовался в лобковой области с переходом на паховые складки и внутреннюю поверхность бедер [23]. Результаты исследований, выполненных в республике Кыргызстан, свидетельствуют, что при паховой дерматофитии чаще высевались различные возбудители:
Tr.verrucosum
(52,2%),
Tr.rubrum
(25%),
Epidermophyton floccosum
(20,6%),
M. сanis
(2,2%) [24]. Существенно, что автор описывает клинические варианты поражения паховых складок. Поверхностно-пятнистый вариант преобладал при инфицировании
Epidermophyton floccosum
(76%), инфильтративный (85,7%) и инфильтративно-нагноительный (67,9%) — при
Tr
.
verrucosum
. При выделении
Tr. rubrum
указанные формы регистрировались в 8, 14,3 и 28,3% случаев соответственно. Автор указывает, что поверхностно-пятнистая форма при обнаружении
Tr.verrucosum
была начальной стадией инфильтративного процесса (16%). Можно полагать, что
Tr.verrucosum
является значимым этиологическим фактором паховой эпидермофитии в республиках с развитым животноводством, а также среди жителей сельской местности [24].
Другая сторона проблемы паховой дерматофитии заключается в том, что в процесс нередко вовлекаются разные крупные складки — аксиллярные, межъягодичная, пахово-мошоночные, складки под молочными железами у женщин, между нависающей частью живота и лобком у полных людей. Данные о поражении этих локализаций в литературе фрагментарны и носят характер описания клинических случаев. В настоящее время в большинстве статей и даже руководств описывается только паховая эпидермофития (паховая дерматофития) [25—27]. В то же время в руководствах и монографиях, вышедших 10—15 лет назад, приводятся дифференциально-диагностические критерии между эпидермофитией и руброфитией крупных складок [3, 4, 28].
Выбор тактики лечения МКС зависит не только от этиологического фактора и специфической активности топического антимикотика. При поражении крупных складок процесс нередко имеет многоочаговый характер. Важную роль в эпидемиологии МКС, вызванных Tr. rubrum
и
Tr. mentagrophytes var. interdigitale
, играют очаги грибковой инфекции на стопах, особенно у мужчин. Следует также помнить о возможности скрытого течения микоза в области мошонки, которая поражается практически постоянно и клинически характеризуется легкой эритемой и небольшой инфильтрацией без выраженного шелушения [4]. Однако данные о частоте поражения других участков кожного покрова при МКС в литературе освещены недостаточно полно, хотя эффективность терапии напрямую зависит от санации и этих очагов. Например, по данным В.В. Карпова [29], при обследовании 57 мужчин-военнослужащих в 2004—2005 гг. с поражением паховых складок и лобковой области дерматофития стоп и онихомикоз обнаружены у всех пациентов. Наиболее часто при дерматофитиях крупных складок процесс локализуется в области паха (48,7—73,6%) [3, 28, 30]. Встречаемость изолированных грибковых поражений паховой области составляет всего 10% [12].
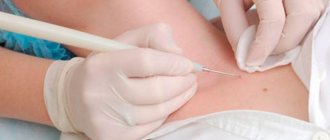
Для определения вида возбудителя МКС проводят бактериоскопическое исследование, позволяющее отличить истинный мицелий (дерматофиты) и псевдомицелий (кандидоз). Культуральное исследование даже в специализированных лабораториях, по данным зарубежных авторов [2, 31], позволяет получить достоверную информацию в 50% случаев, а отечественных — только в 36%. Это объясняется техническими погрешностями при заборе материала, его транспортировке в лабораторию, предварительным использованием самостоятельно или по назначению врача топических антимикотиков без соблюдения схем лечения, применением в быту гигиенических средств ухода за кожей, содержащих препараты с противогрибковым эффектом.
Паховая дерматофития может напоминать банальное или кандидозное интертриго, везикулезную форму болезни Дарье, хроническую семейную пузырчатку Гужеро—Хейли—Хейли [16], экзему, экссудативную эритему, ограниченный нейродермит, интертригинозный псориаз [32].
Выбор тактики лечения МКС — непростая задача. Препараты на мазевой основе используются редко, поскольку высыпания локализуются в зонах с повышенной влажностью кожных покровов. МКС может осложняться вторичной инфекцией и микотической экземой, особенно при сопутствующем сахарном диабете. В связи с этим микоз протекает торпидно и труднее поддается лечению [33]. Поэтому при лечении целесообразно использование топических монопрепаратов, обладающих одновременно выраженным антимикотическим, антибактериальным и противовоспалительным действием. Одним из таких препаратов является крем сертаконазола (Залаин
) [25, 34, 35].
Высокая липофильность сертаконазола (Залаина
) приводит к накоплению его в глубоких слоях кожи, обеспечивая сохранение в ней эффективной терапевтической концентрации в течение 48 ч после аппликации. Резистентность возбудителей микозов к препарату не зарегистрирована. Рецидивы заболевания после полноценного курса лечения практически отсутствуют. Препарат не обладает системным действием, не вызывает побочных эффектов и хорошо переносится больными. Длительность его назначения определяется индивидуально в зависимости от особенностей клинического случая, в среднем составляет 2—4 нед. Разрешен для применения у детей без возрастных ограничений [36, 37].
В данной публикации речь пойдет об эпидермофитии крупных складок (ЭКС). Привлечение дерматологов и микологов различных регионов страны дало возможность изучить проблему с учетом гендерных характеристик, предшествующей терапии, структуры и сопутствующей патологии, топики процесса, комбинации с микозами других локализаций, наличию микидов и т. д.
Цель исследования — по результатам многоцентрового исследования в РФ — изучить особенности течения ЭКС и дать многофакторный анализ эффективности ее лечения топическим антимикотиком (ТА) сертаконазолом (Залаином
).
Причины
В большинстве случаев паховая эпидермофития диагностируется у мужчин. Среди детей и подростков случаи крайне редки.
Возбудитель болезни (грибок) передаётся контактно-бытовым путём. Заразиться паховой эпидермофитией можно, например, в бане или после использования чужих средств личной гигиены.
К факторам, провоцирующим развитие болезни, относятся:
- высокая температура и влажность окружающей среды;
- лишний вес;
- микротравмы кожи;
- повышенное потоотделение;
- малоподвижный образ жизнь.
Материал и методы
Работа выполнена в рамках многоцентрового исследования «Изучение реальной практики лечения больных дерматомикозами в Российской Федерации», проводимого в 2012–2013 гг. под патронажем фармацевтического завода ЭГИС (Венгрия) одновременно в 50 регионах Р.Ф. Задействовано 97 лечебно-профилактических учреждений различного профиля, 174 врача. Для унификации исследований разработан авторский вариант анкеты. Подготовлены указания по заполнению анкеты в виде мультимедийной презентации с содержанием детального анализа дифференциально-диагностических критериев эпидермофитии, рубромикоза и кандидоза крупных складок с фотографиями пациентов. В анкете также предлагалось высказать собственное мнение об особенностях течения микоза у больного. В общей сложности врачами заполнено 5025 анкет на больных с ПМК. Больных дерматофитиями было 2784, в том числе 735 (26,4%) — с дерматофитиями крупных складок. Преобладали пациенты с ЭКС (n
=615; 83,7%). Одним из условий эксперимента был отбор больных с минимальным поражением ногтевых пластинок, когда индекс КИОТОС (клинический индекс оценки тяжести онихомикоза Сергеева) позволял проводить только местную терапию микоза стоп.
Работа проводилась поэтапно.
I этап. Обработка анкет больных ЭКС, заполненных врачами с использованием Excel. Из 615 анкет полноценные данные содержали 235 (38,2%). Выборка была репрезентативной для получения достоверных данных.
II этап. Изучение особенностей течения ЭКС в России.
III этап. Многофакторный анализ эффективности лечения ЭКС сертаконазолом (Залаином
).
Статистическая обработка результатов исследования проведена в лаборатории математической теории эксперимента биологического факультета МГУ им. М.В. Ломоносова с использованием пакета статистических программ Stastica 6.0. Применен метод корреляционного анализа (коэффициент Spearman). Достоверными считались те значения коэффициентов корреляции, для которых р
было меньше уровня значимости (α=0,05), т. е. эти коэффициенты статистически значимо отличались от нуля.
Профилактика
Чтобы избежать вероятности появления пахового эпидермофития, нужно соблюдать правила личной гигиены, особенно в саунах и бассейнах. Пользоваться личным полотенцем, мочалкой, бельём.
Если человек перенёс эту болезнь, его предметы обихода, бельё и одежду необходимо тщательно продезинфицировать.
При появлении симптомов пахового эпидермофития специалисты «СМ-Клиника» рекомендуют не откладывать поход к врачу и не затягивать с лечением. Записаться на приём в Санкт-Петербурге можно по телефону, указанному на сайте.
Паховая дерматофития: этиология, клиника, современные возможности терапии
Современные представления о дерматомицетах – возбудителях грибковых инфекций Возбудители дерматомикозов – дерматомицеты повсеместно распространены в природе. Они относятся к низшим растениям, составляющим различные виды в зависимости от преимущественной среды обитания. Все они являются сравнительно родственными микроорганизмами, с индивидуальной морфо–физиологическими характеристикой и экологической приуроченностью [17]. Дерматомицеты – патогены, поражающие кератин–содержащие ткани человека и животных – кожу: волосы, ногти, не проникая в глубокие ткани. Поэтому заболевания, которые они вызывают, относятся к поверхностным микозам или дерматимикозам. Дерматомицеты активно внедряются и разрушают богатые кератином структуры благодаря активности своих ферментных систем, в частности, кератиназ. Попадая в почву, инфицированные кератин–содержащие ткани человека и животных медленно разрушаются (гидролизируются), выступая резервуаром болезнетворных грибов. Проведенные в последнее десятилетие исследования ферментативной активности, прежде всего протеолитической, ряда дерматомицетов, сформировали новые представления о факторах патогенности этих микроорганизмов. Было установлено, что дерматомицеты образуют несколько видов протеаз, способных разрушать различные белковые структуры, в частности, γ–глобулины, фибронектин, α1ρ1кератин и фибриллярный белок – коллаген. У представителей рода Microsporum, в частности, Microsporum canis обнаружено 6 протеаз с различной молекулярной массой. Высказано предположение, что ферменты с молекулярной массой 122, 63, 25 кДа индуцируются при переходе сапрофитной формы гриба в паразитическую [2]. Новые методы диагностики грибковой инфекции Большая роль в выявлении и идентификации вида патогенных грибов отводится лабораторным методам диагностики дерматомикозов. В общей клинической практике для подтверждения диагноза микоза, а также для проведения дифференциального диагноза с другими дерматозами наиболее часто используется метод микроскопического исследования. Перед микроскопией пораженные объекты (кожные чешуйки, волосы, покрышки пузырьков) предварительно обрабатывают 10% раствором едкого калия или 25% раствором натрия гидроксида для просветления препарата. Поэтому часто этот метод диагностики называют КОН–тестом. В последнее время разработан и внедрен в практику новый метод микроскопии нативных препаратов с окраской калькофлюором белым. Этот реагент в качестве отбеливающего средства используется в бумажной и текстильной промышленности. Сочетанное применение калькофлюора белого с КОН позволяет выявлять как молодые, так и зрелые гифы гриба. По данным специалистов НИИ медицинской микологии им. П.Н. Кашкина, применение метода окраски калькофлюором белым при микроскопической диагностике дерматомикозов позволяет на 10% увеличить выявляемость грибковой инфекции по сравнению со стандартным КОН–методом [2,16]. Для установления вида возбудителя проводится посев материала на питательную среду Сабуро с последующей идентификацией выделенной культуры. Однако даже при соблюдении всех правил сбора материала, при хорошем оборудовании лаборатории и высоком профессионализме сотрудников лаборатории число выявляемых положительных результатов культурального исследования весьма невелико. Так, по данным зарубежной литературы, доля положительного культурального исследования едва достигает 50%, в отечественных исследованиях возбудитель не удается выделить в 64% случаев. Это обусловлено техническими погрешностями (нарушение правил забора материала, его транспортировки и т.д.), но чаще всего проведением предшествующей (как правило, местной) антифунгальной терапии [5]. В последние годы во всем мире, в том числе и в нашей стране активно разрабатывается и внедряется в практику работы медицинских учреждений новый метод генодиагностики микозов кожи и ногтей: прямая ДНК–диагностика дерматофитии. В настоящее время разработана и опробирована отечественная ПЦР система диагностики с использованием пары видоспецифических праймеров Trichophytom rubrum и Trichophytom mentagrophytes var. interdigitale – главных возбудителей грибковых заболеваний человека. Теперь, забирая материал из пораженных ногтей, врач в течение 24 часов может почти с абсолютной точностью фиксировать наличие/отсутствие грибковой инфекции. Кроме того, этот метод сразу определяет вид возбудителя по обнаруженному в соскобе генетическому материалу гриба. Сравнительное изучение различных методов выявления дерматофитов у больных с типичными клиническими признаками онихомикоза, проведенное у 88 пациентов в клинике кожных болезней ММА имени Сеченова, установило, что метод ДНК–диагностики онихомикозов является наиболее чувствительным. Чувствительность ПЦР–анализа составила 93,6%, КОН–теста – 83,9%, а для культурального метода всего лишь 39,2%. Было показано, что ДНК–диагностика является более совершенным методом идентификации грибковой инфекции по сравнению с традиционно используемыми в практике дерматологических учреждений. Повышение эффективности диагностики дерматомикозов в клинической практике в перспективе будет связано с широким использованием этого метода, достоверно превосходящего существующие регламентированные методы [4,5]. Паховая дерматофития – современные возможности диагностики и терапии Хорошо известно, что среди дерматомикозов первое место занимает микозы стоп с онихомикозом. На протяжении многих лет по распространенности и заболеваемости среди взрослых они превосходят другие инфекционные поражения кожи. По данным ВОЗ, грибковой инфекцией стоп страдает каждый пятый житель планеты. Изучение эпидемиологии дерматофитий, проведенных отечественными дерматологами на базе Медицинского центра УДП РФ, показало, что доля онихомикоза составляет 77,75% среди всех случаев дерматофитий. Дерматофития ногтей (преимущественно на стопах) регистрировалась более чем в 3 раза чаще, чем дерматофитии других локализаций вместе взятых. Этой проблеме посвящено большое количество публикаций а отечественной и зарубежной печати. Значительно меньше уделяется внимания поверхностным микозам с поражением крупных складок, наиболее часто затрагивающем паховые области [3]. По данным литературы, интертригинозный (паховый) микоз кожи в общей структуре грибковых инфекций кожи может достигать 10%. Клиническая картина заболевания весьма характерна и имеет четкие диагностические признаки. Высыпания представлены резко отграниченными, иногда слегка возвышающими пятнами розовато–коричневатого цвета округлых или овальных очертаний с мелкопластинчатым шелушением на поверхности. Для высыпаний характерен постепенный периферический рост и слияние близлежащих очагов, вследствие чего очаги принимают полициклические фестончатые очертания. При этом очаг может выйти за пределы паховой складки, распространяясь на кожу бедер, ягодиц, живота, а у мужчин на мошонку и половой член Центральная зона очага постепенно бледнеет, шелушение становится едва заметным и воспаление подвергается регрессу. В то же время периферическая зона представлена ярко–гиперемированным, отечным воспалительным валиком, выступающим над поверхностью кожи (симптом шнура). При обострении процесса вследствие усиленного трения, потливости, особенно в летнее время на поверхности очага, особенно по периферии могут появляться мелкие пузырьки, папулы, корочки, усиливается зуд (рис. 1). Без лечения заболевание принимает длительный затяжной характер, обостряясь в летнее время года. Применение кортикостероидных мазей в виде самолечения, столь распространенного в настоящее время, или по назначению врача, не распознавшего микоз, проводит к временному стиханию воспалительных явлений, и микоз принимает стерный, затяжной характер. В развитии этой патологии могут принимать участие как различные патогенные дерматомицеты, так и условно патогенные грибы рода Candida и плесени. Наиболее часто возбудителями паховых микозов являются Epidermophyton floccosum, Trichophytom mentagrophytes var. interdigitale и Trichophytom rubrum. Условно–патогенные грибы чаще выявляются в ассоциации с дерматофитами. По данным ряда авторов, паховые дерматомикозы в 35–40% случаев были обусловлены Epidermophyton floccosum, в 20–25% – Trichophytom mentagrophytes var. interdigitale и в 15–20% – Trichophytom rubrum. Как самостоятельные причины поражения паховых складок; кандинозно–плесневые грибы составляли 3–5% [6,7]. Проведенные в клинике кожных болезней ММА имени Сеченова профессором А.А. Халдиным с сотрудниками лабораторные исследования с использованием культурального метода у 30 пациентов с микозом паховых складок выявило следующие результаты. Из 26 обследованных мужчин у 14 (46,8%) был обнаружен Epidermophyton floccosum, у 8 (26,6%) – Trichophytom mentagrophytes var. interdigitale, у 4 (13,3%) – Trichophytom rubrum. У всех 4 (13,3%) обследованных женщин выявилась ассоциации дерматофитов с грибами рода Candida. У 27 больных паховая эпидермофития была обнаружена впервые при осмотре в стационаре клиники, где пациенты находились на лечении по поводу других дерматозов (псориаза, атопического дерматита, себорейного дерматита, парапсориаза, розацеа, липоидного некробиоза). У трех пациентов, где в качестве этиологического агента был выявлен Epidermophyton floccosum, кожный процесс носил односторонний характер. Авторы расценили это обстоятельство, как некий патоморфоз заболевания. При других возбудителях клиническая картина имела классический характер и каких–либо ее особенностей выявлено не было. У подавляющего большинства пациентов грибковое поражение паховых складок было изолированным. Лишь у 4 из 30 больных паховый дерматомикоз сочетался с микозом стоп. У двух женщин на фоне сахарного диабета и ожирения дерматомикоз наблюдался и под молочными железами. Лишь у одного больного, страдающего атопическим дерматитом, грибковое поражение, обусловленное Trichophytom rubrum, носило распространенный характер с очагами на гладкой коже и стопах [8]. На частое выявление дерматофитийной инфекции с поражением паховых областей и стоп у больных атопическим дерматитом указывается во многих отечественных и зарубежных публикациях. В иностранной литературе для обозначения данного сочетания предложен специальный термин «atopic–chronic–dermatophytosis syndrome». В исследовании российских дерматологов, наблюдавших 26 больных атопическим дерматитом в сочетании с микозом паховых складок и стоп, показано, что присоединение грибковой инфекции способствует более торпидному течению основного дерматоза и снижает эффективность проводимой терапии [13]. Клиницистам хорошо известно, что при грибковом поражении только гладкой кожи без вовлечения в патологический процесс ногтевых пластинок и волос можно добиться излечения, применяя только наружные антимикотики. В настоящее время антимикотики представляют одну из самых многочисленных групп дерматологических препаратов – более 100 наименований и более 20 лекарственных форм [15]. Перед врачом стоит непростая задача выбора высокоэффективного и максимально безопасного антимикотика. Этим характеристикам на сегодняшний день в полной мере отвечает тербинафин, относяшейся к классу синтетических противогрибковых препаратов аллиламиновой группы. По сравнению с антимикотиками других групп он действует на самых ранних стадиях стерольного метаболизма цитоплазматической мембраны грибковых клеток, подавляя фермент сквален–эпоксидазу, что приводит к гибели патогенных грибов. Тербинафин обладает широким спектром антимикотического действия. В терапевтических концентрациях препарат действует двояко – фунгистатически и в большей степени фунгицидно в отношении дерматофитов, плесневых и некоторых диморфных грибов, в связи с чем санирующий эффект достигается меньшей концентрацией препарата. Активность тербинафина в отношении дрожжеподобных грибов в зависимости от их вида может быть фунгицидной и фунгистатической. Высокая терапевтическая эффективность данного антимикотика сочетается с высокой безопасностью, так как он имеет наименьшую минимальную ингибирующую концентрацию (МИК) в отношении дерматофитов по сравнению с системными антимикотиками азольной группы [11,12,18]. Количество наружных антигрибковых препаратов, использующихся в современной лечебной практике, постоянно возрастает. На фармацевтическом рынке все время происходит обновление ассортимента противогрибковых средств, главным образом за счет появления новых аналогов уже имеющихся антимикотиков и новых лекарственных форм. Перед врачом всегда стоит непростая задача выбора высокоэффективного, максимально безопасного и оптимального по фармакоэкономическим показателям препарата для данного пациента. В каждой конкретной клинической ситуации врачу необходимо выбрать антимикотик в зависимости от клинической симптоматики, длительности заболевания, наличия сопутствующей патологии, возраста, сформировать у больного устойчивую мотивацию к соблюдению режима приема препарата, а также оценить финансовые возможности больного. Одним из возможных путей уменьшения затрат на лечение является использования генериков. В настоящее время арсенал наружных антимикотиков пополнился отечественным генериком тербинафина (торговое название препарата Термикон, фармацевтическая ) в виде спрея. Основным показанием к применению лекарственной формы тербинафина в виде спрея являются грибковые поражения крупных складок, и прежде всего паховых. При применении спрея обеспечивается, равномерное распределение действующего вещества по поверхности кожи, при сохранении нормального функционирования кожи и работы ее сальных и потовых желез. В отличие от средств на жировой основе, при применении Термикона в виде спрея не возникает парниковый эффект. Помимо антигрибкового действия Термикон спрей оказывает подсушивающее, противозудное и противовоспалительное действие. В связи с этим он наиболее активно проявляет себя в острый период заболевания, снижая выраженность покраснения, отечности, мацераци и зуда кожи. Препарат обладает выраженным гироскопическим действием, поэтому особо эффективно его применение при грибковом поражении складок или при наличии очагов с мокнущей поверхностью. Поэтому дополнительным показанием к применению препарата является профилактика возможного инфицирования кожи при повышенном гапергидрозе, ожирении, диабете, а также у людей активно занимающихся спортом, посещающих бассейны, фитнес–центры, сауны и массажные кабинеты. Термикон спрей можно применять взрослым один или два раза в сутки, в зависимости от показаний. Перед нанесением препарата необходимо очистить и подсушить пораженные участки. Препарат распыляют на пораженные участки в количестве, достаточном для их тщательного увлажнения, и, кроме того, наносят на прилегающие участки как пораженной, так и интактной кожи. Продолжительность лечения и кратность применения – 7 дней 1 или 2 раза в сутки. Уменьшение выраженности клинических проявлений обычно отмечается в первые дни лечения. Сотрудниками кафедры кожных и венерических болезней лечебного факультета ММА имени И.М. Сеченова было проведено сравнительное изучение эффективности тербинафина в виде 1% дермгеля и 1% спрея в лечении грибковых поражений крупных складок кожи. Было установлено полное микологическое излечение у всех 30 пациенток, применявших как 1% спрей, так и 1% гель независимо от вида возбудителя. Однако у больных при использовании 1% спрея регресс клинических симптомов (особенно зуда и мацерации) несколько опережал таковой при использовании 1% дермгеля. Было подтвержено, что недельный курс наружного применения 1% спрея тербинафина при однократном использовании в сутки достаточен для полной санации гладкой кожи от грибковой инфекции. Препарат хорошо переносился больными, общих и местных явлений при его использовании зарегистрировано не было. Наблюдаемое в процессе лечения быстрое стихание воспалительных симптомов (отечности, гиперемии, мацерации, зуда) еще раз подтвердило мнение о наличии у тербинафина противовоспалительного действия [10]. Среди отечественных производителей наружных противогрибковых препаратов следует отметить фармацевтическую , которая с 2004 г. выпускает препарат Термикон (тербинафин) в виде спрея.
Литература 1. Котрехова Л.П., Разнатовский К.И. Этиология, клиника, лечение дерматимикозов у больных сахарныи диабетом. Проблемы медицинской микологии–2005.–Т.7,№4.–с.13–18. 2. Елинов Н.П., Васильева Н.В., Разнатовский К.И. Дерматомикозы, или поверхностные микозы кожи и ее придатков–волос и ногтей. Лабораторная диагностика. Проблемы медицинской микологии–2008.–Т.10–№1.–С. 27–34. 3. Сергеев А.Ю., Сергеев Ю.В. Чему учат клинициста исследования эпидемиологии дерматомикозов? Успехи медицинской микологии, 2003, том №2, с.154–155. Москва, Национальная академия микологии 4.Сергеев В.Ю., Сергеев А.Ю. Гены, молекулярные методы и новые концепции в диагностике грибковых заболеваний.//Проблемы медицинской микологии, 2006–Т.8–№2–С.85. 5. Цыкин А.А. Онихомикозы:ДНК–диагностика, совершенствование комбинированной терапии. Автор. дисс. на соиск учен. степени канд. мед. наук. М. 2008.–24с. 6. Тарасенко Г.Н. Современные аспекты практической микологию Рос.журн. кож. и вен. бол.– 2006.–№6.–С. 49–61 7. Сергеев В.Ю., Сергеев А.Ю. Дерматофии: новое в диагностике, терапии и профилактикенаиболее распространенных микозов человека. Consilium medicum.–Дерматология.–2008.–№1.–С.30–35 8 Халдин А.А.,Сергеев В.Ю. Изюмова И.М. Современные представления о паховых дерматофитиях: этиология, эпидемиология, клиника и эффективная терапия. Рос.журн. кож. и вен. бол.– 2005.–№ 5.–С. 43–48 9. Эванс Е.Г., Симан Р. А. Джеймс И.Г.//Клин. дерматол. и венер. – 2004.–№1–С.103–106. 10. Халдин А.А., Цыкин А.А., Изюмова И.М. Клинико–этиологическая эффективность 1% спрея Ламизил при лечении грибковых поражений крупных складок кожи. Рос.журн. кож. и вен. бол.– 2007.–№ 1.–С. 56–61 11. Бонифаз А. Саул А. .//Клин. дерматол. и венер. –2003.–№2–С.75–78 12. Потекаев Н.С., Потекаев Н.Н., Рукавишникова В.М. Ламизил 10 лет в России. Москва, – «Медицинская книга», 2003. 13. Потекаев Н.Н.,Шерина Т.Ф. К вопросу об ассоциации дерматозов и микозов кожи. Рос.журн. кож. и вен. бол.– 2004.–№ 6.–С. 55–57 14. Степанова Ж.В., Новоселов А.Ю., Воробьев И.А. и др. Результаты клинического изучения 1% крема «Тербизил» при лечении микозов гладкой кожи. Consilium medicum.– Приложение » Дерматовенерология».– 2004.–С. 5–7. 15. Сергеев Ю.В., Шпигель Б.И., Сергеев А.Ю. Фармакотерапия микозов. М.–“Медицина для всех”, 2003. 16. Manual of Clinical Microbiology 8th ed. American Society for Microbiology.–Washington, D. C., 1991.–1364 p. 17. Hay R. Literature review//JEDV.–2003.–Vol. 19, Suppl. 1–P.1–7. 18. Rosen T. Schell B.–J., Orengo I. //Int. J. Dermatol. –1992.–Vol. 126/– P.56–60.
Патогенез
Попадая на кожу и складки, грибы «поселяются» в верхних слоях эпидермиса, разрушают коллаген, поэтому эти участки теряют эластичность и становятся рыхлыми. Дерматофиты, фиксируясь в эпидермисе, вырабатывают кератиназу — фермент, который разрушает кератин человека. В результате этого разрушается роговой слой кожи, а при быстром размножении грибков развивается воспалительный процесс. Характерно его прогрессирование и распространение на периферию очагов, где наиболее выражено воспаление.
Отмечаются случаи спонтанного выздоровления больных в том случае, если скорость восстановления эпидермиса превалирует над скоростью размножения гриба, а организм активно справляется с патогеном. Восприимчивость к грибковой инфекции у всех неодинакова. Дерматофиты не вызывают заболевания, если сохранена барьерная функция кожи, присущая здоровому организму, которая включает кислотность и специфическую защиту.
Макроорганизм вырабатывает в кровь и секретирует на поверхность кожи ряд противомикробных и противогрибковых факторов, а их дефицит предрасполагает к развитию грибкового заболевания. Также, проявления заболевания не происходит, если целостность кожи сохранена — в таком случае наблюдается длительное носительство патогена.
Важную роль в развитии грибковой инфекции имеют сопутствующие заболевания. Замечено, что паховая эпидермофития очень часто бывает на фоне сахарного диабета, вегетососудистой дистонии, гепатита, при онкологических заболеваниях. Тяжелое течение грибковых поражений складок встречается у ВИЧ-инфицированных. Часто бывает так, что изменения в складках кожи служат «сигналом» сахарного диабета. Это связано с тем, что бактерицидная активность кожи при сахарном диабете ниже, чем у здоровых лиц.
Грибок в паху: лечение, препараты, эффективные у мужчин, недорогие
№1 – мазь Микозолон
При паховом грибке мазь Микозолон наносят на пораженные места дважды в день в течение недели. Это антигрибковое, антисептическое и противовоспалительное средство, предназначенное специально для снятия воспаления и зуда при микотических инфекциях.
Микозолон сдерживает рост дерматофитов и других грибов, а также блокирует размножение бактериальной флоры. Он оказывает противовоспалительный эффект и купирует аллергические проявления.
Epidermophyton floccosum — возбудитель паховой эпидермофитии
Грибы Epidermophyton flocosum являются антропофиллами. Они вызывают заболевание только у человека. Поражают чаще всего поверхностный слой гладкой кожи: чаще паховых складок, реже межъягодичных, складок внизу живота и под молочными железами.
При микроскопии чешуек кожных покровов, взятых из пораженных участков, обнаруживается короткий (2 — 4 мкм) разветвляющийся переплетенный мицелий и прямоугольной формы артроспоры, располагающиеся цепочками. При росте на питательной среде Сабуро колонии округлой формы, вначале плоские или куполообразные, позднее складчато-бугристые с углублениями в центре. Поверхность бархатисто-мучнистая или кожистая с радиальной складчатостью. Вначале серовато-коричневого, лимонно-оливкового или желтовато-зеленого цвета, позднее — белые.
При микроскопии в зрелых культурах можно видеть септированный мицелий с тупоконечными макроконидиями, которые располагаются в виде дубинок или гроздьев бананов пучками по 3 — 5 штук, растут прямо из гиф. Хламидоспоры появляются у старых культурах. Микроконидии отсутствуют.
Рис. 3. Вид колоний грибов Epidermophyton flocosum на разных стадиях роста.
Рис. 4. Микроскопия зрелых культур грибов Epidermophyton flocosum.
Диета
Больные с паховой дерматофитей могут придерживаться общего стола, а при кандидозе на период исключаются продукты, которые провоцируют развитие грибковой инфекции:
- Конфеты, сладкие напитки, кондитерские изделия, сахар, сгущенное молоко, варенье, повидло, джем, белый рис, сухофрукты, ограничиваются макаронные изделия и картофель.
- Дрожжевая выпечка, лучше при лечении не употреблять дрожжевой хлеб.
- Квас, кефир, квашеная капуста и другие квашенные овощи, сыры, соевый соус.
- Алкогольные напитки (до полного излечения). Полностью исключаются напитки, которые получены брожением (пиво, вино, шампанское).
- Орехи и сухофрукты, на которых часто бывает невидимая плесень.
Симптомы
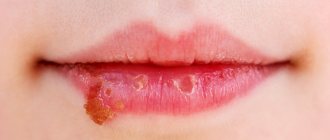
Паховая дерматофития характеризуется острым началом заболевания. Очаги поражения розово-красного цвета, резко ограничиваются от здоровой кожи. Поверхность шелушится. Очаги достигают 15 см в диаметре и могут объединяться. Возникает отёчность, появляются папулы, пустулы, везикулы и чешуйки.
Так как грибки поражают кератин-содержащие ткани (волосы, кожа, ногти), то одним из первых признаков может быть появление безволосого участка с чешуйками и сыпью. Возможно наличие очагов с образованием корочек. Появляются боль и зуд. Дискомфорт усиливается во время движения.
Воспаление кожных покровов поражает чаще всего паховые складки, поверхность бёдер, мошонку, не затрагивая половые органы.
У детей
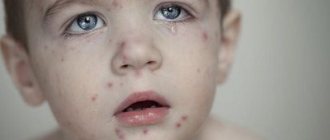
У ребенка грудного возраста чаще всего встречается кандидозное поражение слизистых и кожи. Очень часто встречается кандидозное поражение пахово-бедренных складок, межъягодичной складки и подмышечных.
Инфицирование ребенка этим видом грибков возможно при прохождении через родовые пути. Постепенное снижение антимикробного иммунитета приводит к тому, что развивается кандидоз гладкой кожи. Грибок в паху у ребенка проявляется пузырьками, которые вскрываются, сливаясь в очаги красного цвета. По краю очага всегда есть полоска отслаивающегося эпидермиса, а поверхность самих очагов блестящая и постоянно влажная. В глубине складок — болезненные трещины. Особенностью кандидоза складок является склонность его к распространению. Вокруг крупных очагов быстро появляются очаги отсева (они имеют вид меленьких эрозий), а у ослабленных детей очаги распространяются на живот, бедра и ягодицы, иногда вовлекается кожа голеней и стоп.
Советы, как быстрее избавиться от грибка
Совет №1
Важным условием терапии дерматофитии является борьба с потоотделением. Снизить негативное влияние пота можно с помощью ежедневных обмываний кожных складок прохладной водой. Альтернативный вариант – протирание кожи влажным полотенцем с дальнейшей тщательной подсушкой.
Совет №2
Врачи-дерматологи советуют обтирать кожу в складках одним из средств из следующего списка:
- Салициловый 2% или таниновый 1% спирт;
- Амиказол;
- Леварил;
- Батрафен;
- Толмицен.
После обработки салициловым или таниновым спиртом следует присыпать кожу борной пудрой.
Список источников
- Белоусова Т.А. Паховая дерматофития: этиология, клиника, современные возможности терапии. РМЖ 2008; 23: 333: 1555-1558.
- Лукашева Н.Н. Особенности клинической диагностики дерматофитий. Conc Med (Дерматология) 2007; 2: 24-28.
- Белоусова Т.А., Горячкина М.В., Грязева Т.М. Принципы наружной терапии дерматозов сочетанной этиологии. Conc Med (Дерматология). — 2011; 2: 16-20.
- Бонифаз А., Саул А. //Клиническая дерматология и венерология. —2003. — № 2. – С. 75-78
- Лещенко В. М. Грибковые заболевания кожи. В кн.: Кожные и венерические болезни (руководство для врачей). Под ред. Ю. К. Скрипкина, В. Н. Мордовцева. М., 1999. Т. 1. С. 257-311.
Препараты системного – общего – действия
Таблетки необходимы достаточно редко, поскольку большинство пациентов выздоравливают в основном благодаря использованию мазей и кремов. Препараты общего действия назначают в случае обширных поражений и развития осложнений.
Таблетки Фунготербин назначаются при распространенных грибковых процессах, которым сопутствует яркая клиника
Основой системного лечения становятся азолы и аллиламинамины:
- Кетоконазол;
- Итраконазол (1 раз в день, 2 недели);
- Флуконазол;
- Фунготербин;
- Тербинафин (1 раз в день, 2-3 недели).
Группы риска
Мужчины подвержены паховой дерматофитии в большей степени, нежели женщины. Также к увеличению риска заражения приводят:
- наличие грибковых поражений в анамнезе;
- ослабление иммунитета;
- нарушения работы эндокринной и пищеварительной систем;
- стрессовые состояния;
- климатические условия (высокая влажность и температура воздуха);
- прилегающая одежда;
- наличие хронических болезней;
- повышенная потливость (гипергидроз);
- частые посещения общественных бань и саун;
- ожирение;
- генетическая предрасположенность.
Цена вопроса
Недорогие, но эффективные – сколько стоят препараты от грибка на самом деле?
| Наименование | Средняя цена, руб | Объем, г |
| Микозолон | 77-88 240 | 15 30 |
| Травокорт | 830-1030 | 15 |
| Клотримазол | 94-199 | 20 |
| Тербинафин | 85-88 240 | 15 30 |
| Тридерм | 750-852 | 15 |
| Экодакс | 223 руб | 10 |