Подошвенная бородавка представляет собой доброкачественное новообразование, развивающее на стопе, подошве или других частях нижних конечностей. Заболевание поражает людей любого возраста, детей, женщин, мужчин и даже беременных женщин. Патологическое состояние отличается замедленным течением и значительно осложняет качество жизни пациента. Для устранения нароста на поверхности кожи используются различные лекарственные препараты в форме мазей и пластырей, а также народные средства. При необходимости быстро избавиться от образования в условиях стационара используются аппаратные технологии, которые за несколько сеансов устраняют проблему.
- Ванночка с содой и мылом
Виды и причины
Бородавки бывают:
Разновидностей бородавок очень много, их классифицируют по ряду признаков:
- Простые. Возникают на открытых частях тела, руках, ногах, лице, в области волосистой части головы. Обычно они не опасны, но не эстетичны и способны быстро размножаться, поражая большие участки кожи. Располагаются как бы «семейками».
- Подошвенные. Их локализация исключительно стопы. Причиняют неудобства при ходьбе.
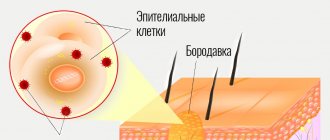
Главная причина возникновения – заражение вирусом папилломы человека, который поражает слизистые оболочки и кожу.
Лечение остеофитов
Лечение остеофитов коленного сустава, позвоночника или любой другой локализации всегда начинается с терапии фонового заболевания, вследствие которого они появились. Борьба с самим костяными выростами ведется в нескольких направлениях:
- медикаментозная терапия для снятия боли и воспаления, восстановления трофики тканей и профилактики дальнейшего разрушения суставов (противовоспалительные средства, ангио- и хондропротекторы);
- занятия лечебной гимнастикой (снимают мышечные спазмы и снижают нагрузку на больные суставы, улучшают метаболизм в тканях);
- физиотерапевтическое лечение (методику выбирает врач с учетом локализации и типа остеофитов);
- поддержание здорового образа жизни и повседневной активности (больным следует отказаться от вредных привычек, как можно больше гулять пешком, плавать, выбирать подвижные виды отдыха);
- массаж и самомассаж, а также применение ортезов (воротников, корсетов, приспособлений для ходьбы);
- следование нестрогой диете (рекомендованы продукты, богатые кальцием и магнием, такие как рыба, морепродукты, орехи и семечки, шпинат и другая зелень, бобовые культуры и молокопродукты — при отсутствии противопоказаний ввиду обменных болезней). Пациентам следует отказаться от сладких, копченых и сильно соленых блюд, а также любых полуфабрикатов (кроме домашних заготовок) и фастфуда. Людям с избыточным весом для успешного лечения остеофитов необходимо снизить массу тела.
Хотя остеофиты не всегда удается полностью устранить при помощи только консервативного лечения, оно позволяет уменьшить их размер и полностью остановить прогрессирование патологии. В запущенных случаях проводится хирургическое удаление остеофитов и части или всего сустава
.
Физиотерапия
Прохождение курсов физиотерапии помогает остановить рост остеофитов, поддержать суставы и значительно облегчить состояние пациента. Для борьбы с проблемой используют такие методики, как:
- ударно-волновая терапия
; - электрофорез
(в особенности, с медикаментами — глюкокортикоидами, литием, серой, цинком); - фонофорез с анальгетиками
; - диадинамотерапия
; - гальванизация с карипаином
; - лечебный массаж;
- бальнеотерапия
(радоновые, скипидарные ванны),
грязелечение
; - кинезиотерапия и лечебная гимнастика.
Большинство физиотерапевтических процедур противопоказано при наличии онкологических и сердечно-сосудистых заболеваний.
Медикаментозное лечение
Местное медикаментозное лечение остеофитов проводится на ранних стадиях болезни и заключается во втирании разогревающих, противовоспалительных, местнораздражающих составов (мази, гели, кремы и бальзамы). Также больные могут делать ванночки и компрессы. Во всех остальных случаях требуется прием таблеток, а иногда — даже инъекции.
Для лечения остеофитов в позвоночнике и суставах используют следующие группы препаратов:
- Нестероидные противовоспалительные средства.
- Глюкокортикоиды.
- Хондропротекторы (Артракам)
— это единственная группа препаратов, способная предотвратить разрушение хрящевой и суставной ткани, а также запустить процессы ее регенерации. Прочие лекарства используются, как правило, для симптоматического облегчения состояния. - Миорелаксанты.
- Витаминные и минеральные препараты.
При резких болях, когда нет возможности срочно обратиться к врачу, допускается временное применение простых анальгетиков (с учетом их побочных эффектов).
Хирургическое лечение
Хирургическое лечение остеофитов позвоночника и суставов проводится на 4-й стадии заболевания, при которой пациент страдает от хронического болевого синдрома, не поддающегося медикаментозной терапии. К таким случаям относятся поздние стадии развития спондилеза с кольцевидными остеофитами и другие тяжелые состояния. Своевременно проведенная операция позволяет сохранить нервную ткань от необратимых изменений и устранить боли
, а в некоторых случаях — даже вернуть определенный объем движений.
Малоинвазивные операции с коротким восстановительным периодом проводятся в ситуациях, когда костные выросты представляют серьезную угрозу для кровотока и нервных окончаний и влекут за собой тяжелую симптоматику, а также мешают передвижению пациента и сопровождаются сильными болями.
Хирургическое лечение остеофитов позвоночника проводится в случае массивных разрастаний, которые нарушают функции тканей в местах залегания.
При дегенеративных заболеваниях суставов удаляется не только остеофит, но и лишняя костная ткань. В случае с коленными, локтевыми и некоторыми другими суставами показано протезирование сустава.
Обратите внимание, что щадящие артроскопические операции не снимают с больного ответственности за свои суставы
: после удаления остеофитов на их месте могут вырасти новые, если пациент не обеспокоится своим здоровьем.
Берегите себя и будьте счастливы!
Вирус папилломы человека
Это один из самых распространенных вирусов на Земле. Заражение может происходить несколькими путями:
- контактно-бытовым (через прикосновения);
- половым (генитальный, анальный, орально-генитальный);
- в родах от матери к ребенку.
Период развития заболевания – от нескольких недель до десятков лет, это объясняется тем, что вирус может не проявлять себя долгое время, но как только иммунитет становится чуть слабее, так сразу же на коже и/или слизистых появляются разрастания. Самая главная опасность этого заболевания в том, что определенные типы ВПЧ с большой вероятностью вызывают образование злокачественной опухоли (рак кожи или слизистых). Чтобы убедиться в том, что заболевание не приведет к образованию опухоли, необходимо пройти обследование у врача и не заниматься самолечением.
Домашние средства
Вывести бородавку самостоятельно можно при помощи рецептов нетрадиционной медицины. Они относительно безопасны и во многих случаях разрешены для применения в период беременности, для детей младшего возраста.
В домашних условиях чаще всего применяются рецепты на основе натуральных компонентов. Их недостатком станет длительный период лечения и появление рубцов после удаления.
Ванночка с содой и мылом
Регулярное проведение процедуры поможет размягчить кожу стоп, что облегчит воздействие других средств. Для приготовления такой ванночки необходимо:
- Нагреть до комфортной температуры 2 литра воды.
- Добавить 30 г соды и такое же количество жидкого дегтярного мыла.
- Растворить ингредиенты и погрузить ступни на 20 минут.
Количество процедур — не менее 3 в неделю. Рецепт разрешается использовать для женщин в период беременности, мужчин и детей с 2 лет. Единственным противопоказанием станет аллергическая реакция на любой из компонентов состава.
Распаривание с соком лимона
Эффективный рецепт, который помогает смягчить кожу и предотвратить появление новых бородавок готовится следующим образом:
- Подготовить 2 литра горячей воды, остудить до комфортной температуры.
- Отжать посредством соковыжималки сок 1 лимона и добавить в воду.
- Время домашней процедуры — 15-25 минут.
Следует повторять манипуляции не менее 2 раз в неделю. Средство разрешается для применения у детей, взрослых и женщин в период беременности.
Чистотел
Средства на основе лекарственного растения издавна применяются для устранения наростов на любых участках тела:
- Применять следует только свежесрезанную траву.
- Измельчить ее и посредством марли отжать сок.
- Полученным средством 2-3 раза в сутки обрабатывать пораженные области до исчезновения нароста.
При работе соком следует соблюдать технику безопасности и не допускать попадания его на здоровую кожу. Лекарство нельзя использовать для детей и подростков до 18 лет, женщин в период беременности и пациентов с индивидуальной непереносимостью растения.
Лук и уксус
Станет эффективным способом устранения нароста при правильном использовании. Для приготовления такого средства необходимо:
- Измельчить крупную луковицу кольцами и поместить в кастрюлю.
- Добавить 100 мл обычного столового уксуса.
- Оставить на 3 часа.
- Выбрать кольцо лука и прикрепить его посредством пластыря к месту новообразования.
- Оставить на всю ночь.
Процедуру повторять каждый вечер до исчезновения нароста. Перед прикреплением лука следует обезопасить здоровый кожный покров вокруг бородавки с помощью масла или детского крема.
Рецепт не используется для лечения детей до 7 лет. Разрешается для применения взрослым и даже женщинам в период беременности.
Мука и уксус
Рецепт считается эффективным и помогает избавиться от нароста за 1 процедуру. Чтобы его приготовить, необходимо:
- Взять небольшое количество любой муки.
- Добавить немного столового уксуса.
- Размешать, чтобы получилось густое тесто.
- Отделить кусочек и приложить к бородавке, зафиксировать пластырем.
- Оставить на всю ночь.
Утром нарост сойдет вместе с лепешкой. При необходимости разрешается повторить процедуру на следующий день. Рецепт противопоказан для детей до 7 лет, больных с чувствительным типом кожи. Не запрещается применять лекарство в период вынашивания малыша.
Ацетилсалициловая кислота
Подобное средство считается очень эффективным для устранения наростов разного размера и локализации. Приобрести его можно в аптеке в форме таблеток или раствора салициловой кислоты. Готовится средство следующим образом:
- Раствор используется в чистом виде в качестве компрессов.
- Следует смочить ватный диск и приложить к новообразованию на 30 минут.
- Повторять манипуляцию утром и вечером до исчезновения нароста.
- Таблетки следует предварительно измельчить в количестве 5 штук.
- Добавить небольшое количество воды до образования густой кашицы, смазать нарост и оставить на всю ночь.
Подобные процедуры повторять до исчезновения нароста. Средство не используется для терапии детей до 12 лет, беременных женщин и пациентов с индивидуальной непереносимостью аптечного лекарства или склонностью к аллергической реакции.
Чеснок
Чеснок считается лучшим и безопасным методом удаления наростов у детей, взрослых и беременных женщин. Для приготовления средства необходимо:
- Очистить зубок чеснока и разрезать пополам.
- Приложить к месту образования на всю ночь, предварительно зафиксировав пластырем.
- Повторять до полного выздоровления.
Обычно достаточно недели регулярного применения для избавления от патологии. Единственным противопоказанием для применения рецепта станет индивидуальная непереносимость продукта.
Картофель
Сок зеленого картофеля издавна используется для лечения наростов на коже. Его применяют следующим образом:
- Вымыть картофелину и измельчить вместе с кожурой.
- Посредством марли отжать сок.
- Полученным средством несколько раз в сутки смазывать проблемные области.
- Продолжать терапию до исчезновения патологического образования.
Рецепт считается безопасным для терапии детей, взрослых и беременных женщин. Побочные эффекты от его использования проявляются крайне редко.
Сок алоэ
Сок лекарственного растения помогает мягко устранить нарост и разрешается для применения у детей, женщин в период вынашивания малыша и мужчин. Чтобы приготовить такое средство, необходимо:
- Срезать несколько крупных и мясистых листьев.
- Измельчить и посредством марли отжать сок.
- Смочить в полученном средстве ватный диск и приложить на всю ночь к области поражения.
Процедуру повторять до полного избавления от новообразования. Противопоказанием к применению рецепта станет аллергическая реакция на лекарственное растение.
Яблочный уксус
Для лечения следует приобрести только натуральный продукт высокого качества и использовать его следующим образом:
- Ежедневно в утреннее и вечернее время капать 1 каплю средства на нарост.
- Повторять до того момента, пока он самостоятельно не отпадет.
Разрешается подобным способом избавляться от нескольких наростов на стопах. Для детей подобное средство лучше не использовать. Взрослым и женщинам в период беременности разрешается применять уксус. При появлении симптомов аллергической реакции необходимо прекратить применение состава.
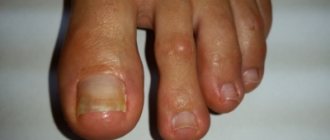
Симптомы и виды бородавки на стопе
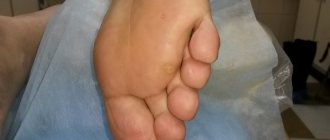
Подошвенная бородавка выглядит как утолщение, похожее на мозоль, с роговым слоем кожи. Она мешает при ходьбе, приносит болезненные ощущения. Пассивное состояние характеризуется медленным размножением, не доходя до рогового слоя эпителия, поэтому внешне это состояние никак не проявляется.
Активное состояние характеризуется тем, что вирус быстро развивается и, поднимаясь в верхние слои эпидермиса, проявляется многочисленными симптомами. Подошвенную бородавку также называют шипица, куриная бородавка. Вирус проникает во время своего контакта с кожей через порезы и ссадины во внешнем слое кожи:
- Сначала появляется мелкая желтовато-серая папула с неровной поверхностью.
- Постепенно мелкий элемент становится плотным, приобретает грязноватый цвет.
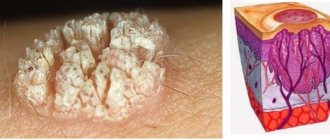
Изнутри подошвенная бородавка выглядит как сросшиеся сосочки разных размеров с розоватым оттенком. Там формируются дополнительные капиллярные сосуды, вызывающие кровотечение в случае, если зацепите бородавку.
Лечение салициловой кислотой и йодом
Существует много надежных рецептов, позволяющих устранить наросты дома. Флакончик салициловой кислоты легко приобрести в каждой аптеке. Средство обладает подсушивающим свойством, хорошо дезинфицирует и снимает воспаление.
Чтобы вывести подошвенную бородавку, используется 5—10% раствор вещества. Перед процедурой ноги желательно распарить в ванночке с добавлением соды или хозяйственного мыла. Горячая вода смягчает ороговевший слой и раскрывает поры для лучшего проникновения лекарства.
- Обработку лучше проводить перед сном.
- Ступни нужно обсушить полотенцем и нанести кислоту на всю поверхность бородавки, не задевая здоровый кожный покров.
- Сверху прикрыть свернутым в несколько слоев бинтом и закрепить повязку.
- Утром снять, вымыть ногу и смазать кремом.
- Лечение надо повторять ежедневно, пока дефект не исчезнет. Иногда для этого требуется 1—2 месяца.
Можно воспользоваться пластырем Салипод. В его состав входят сера и салициловая кислота. Благодаря этому он обеспечивает антисептический эффект и с успехом используется для устранения разных кожных образований.
Удаление подошвенных бородавок
Заниматься лечением подошвенной бородавки стоит, если:
- Есть болезненные ощущения.
- Бородавка кровоточит.
- На ней появились вкрапления.
- Бородавка быстро увеличивается в размере.
Методов лечения много. Одним из них является криодеструкция. Смысл метода в том, что на бородавку оказывается воздействие жидким азотом с температурой минус 196 градусов. Происходит замораживание пораженного вирусами участка и удаление бородавки.
Применяют обычный и агрессивный метод воздействия. При агрессивном методе азот наносится на несколько секунд дольше, однако этот метод более болезненный. Важно отметить, что если бородавка появилась и существует более шести месяцев, то эффективность криодеструкции сильно снижается, и смысл такой операции, соответственно, тоже уходит.
После удаления подошвенной бородавки с помощью жидкого азота стоит выполнять некоторые рекомендации:
- пузырь, оставшийся на месте бородавки, нельзя вскрывать;
- во избежание механических повреждений использовать не пластырь, а стерильный бинт;
- два раза в день обрабатывать пораженный участок салициловым спиртом 2%;
- стараться не допускать попадание воды на место воздействия.
Еще одним способом является лазерная коагуляция. Это один из самых распространенных методов удалением бородавок. Большинство лазерных установок оснащено специальной системой охлаждения. Таким образом, процедура проходит с минимальным дискомфортом, не допускает воспалительного процесса, так как лазер обладает антисептическими свойствами. К тому, же, это бесконтактная методика.
Есть несколько способов:
- Углекислотный (CO2) – лазер. Лечение в этом случае происходит с помощью инфракрасного света. Способ эффективен на 70%, однако минус в том, что могут быть повреждены и здоровые ткани.
- Эрбиевый лазер. Для этого метода лечения используется более короткая волна, что снижает вероятность образования рубцов после операции. Эффективность как правило составляет 75%.
- Импульсный лазер на красителях. При этом методе воздействия первостепенно происходит разрушение расширенных капилляров в бородавке и стимуляция иммунитета, что способствует эффективному излечению. Результативность лечения около 95%.
После лазерного лечения на пораженном участке образуется корочка, которая самостоятельно отпадает в течение семи-десяти дней. Рекомендации при этом методе лечения те же, что и после воздействия азотом – не допускать механических повреждений и попадания воды.
Следующим способом удаления бородавок является электрокоагуляция. При этом на бородавку воздействуют током высокой частоты. Лечение проводится под местным обезболиванием. Воздействие высоких температур на бородавку приводит к испарению клеток, пораженных вирусом папилломы. Плюс данного метода еще и в том, что прижигание сосудов предотвращает кровотечение. После операции на пораженном участке кожи образуется корочка, которая отпадает в течение 7 – 10 дней.
Вылечить подошвенную бородавку можно с помощью прямого хирургического вмешательства. При этом происходит иссечение под местным обезболиванием, потом накладываются швы. После проведения операции врач назначит определенные рекомендации. Так, рекомендуется не допускать попадание воды и мыльных средств на пораженный участок, не срывать образовавшуюся корочку, а в первые 7-10 дней обрабатывать пораженный участок антисептическим средством.
Для каждого вида операций есть определенные противопоказания. Так, невозможно будет провести операцию, если имеет место быть:
- беременность;
- сахарный диабет;
- злокачественные опухоли в организме;
- инфекция и воспаление около бородавки;
- обострение герпеса;
- повышенная температура.
При высоком давлении процедуру также следует отложить.
Медикаментозная терапия
Аптеки сегодня предлагают множество лекарственных препаратов для терапии наростов в домашних условиях. Наиболее популярными считаются различные мази и пластыри:
- Салициловая мазь считается наиболее простым и действенным средством, обладает противовоспалительным и антисептическим действием. Отпускается в аптеке без рецепта, разрешается для применения у взрослых и детей с 12 лет. Недостатком подобного средства станет длительность терапии в пределах 2-3 недель.
- Оксолиновая мазь действует непосредственно на вирусы и в течение 10-14 дней регулярного применения устраняет проблему. Назначается взрослым и детям старше 14 лет.
- Специальные пластыри для длительного использования наклеиваются на область бородавки и оставляются на 7-10 дней. Применять их следует непрерывно до исчезновения нароста, постоянно меняя пластырь на новый по мере необходимости. Наиболее распространенным станет средство Салипод на основе салициловой кислоты, которое разрешено использовать для взрослых мужчин, женщин и детей старше 7 лет. Показано не только при бородавках, но и при крупных, огрубевших мозолях.
Недостатком подобных средств станет запрет на их применение для женщин в период беременности. Каждое из лекарств не рекомендуется использовать без предварительной консультации специалиста.
В каких случаях назначают удаление новообразований?
Специалисты рекомендуют обратиться за помощью при наличии показаний:
- болевые ощущения при ношении тугой обуви, продолжительной ходьбе;
- кровотечения в зоне поражения;
- неравномерная окраска новообразования;
- быстрый рост, объединение отдельных поражений в массивы.
Если у вас остались сомнения, стоит ли удалять новообразования, обратитесь за консультацией специалиста.
Аногенитальные бородавки (кондиломы)
Среди заболеваний, передающихся половым путем, аногенитальные бородавки встречаются особенно часто. Они представляют собой плоские и вытянутые новообразования или упругие эластичные наросты в виде цветной капусты или петушиного гребня. Такие бородавки достигают 1-1,5 см и окрашены в серый, розовый или телесный цвет.
Обычно этот тип новообразований передаётся половым путём: во время вагинального/анального секса или даже просто через контакт с интимными областями без проникновения. После орального секса бородавки могут возникнуть на слизистых оболочках ротовой полости, в глотке, на голосовых связках или трахее. Такие наросты называются пероральными, или острыми, кондиломами. В редких случаях инфицирование происходит через контактно-бытовой путь или от матери новорождённому.
По внешнему виду и структуре выделяют несколько типов генитальных бородавок:
- Остроконечные – неплотные полипы розового, телесного или красного цвета, на ножке или широком основании, напоминающие цветную капусту. Могут возникать как индивидуально, так и в виде множественных скоплений. Остроконечные кондиломы склонны к быстрому размножению;
- Папиллярные – округлые гладкие наросты без ножки, возвышающиеся над поверхностью кожи на несколько миллиметров;
- Кератотические – очень плотные, утолщённые образования, значительно выступающие над кожей. Обычно поражают большие половые губы женщины;
- Гигантские (кондиломы Бушке-Левенштейна) – редко встречающаяся разновидность бородавок. Они склонны к стремительному росту, сопровождающемуся разрушением окружающих тканей. В крайне редких случаях гигантская кондилома перерождается в злокачественную форму;
- Плоские – образуются как поодиночке, так и в виде множественных скоплений. Симптоматика практически отсутствует, иногда может возникать зуд и выделения. Зоной поражения плоских наростов является слизистая влагалища и шейка матки у женщин.
Появлению аногенитальных бородавок и ухудшению их состояния часто сопутствуют другие заболевания, передающиеся половым путем (уреаплазмоз, трихомониаз, хламидиоз и т.д.). Обезопасить себя или партнёра от инфицирования с помощью презерватива невозможно, поскольку в этом случае он неэффективен. Необходимо полностью отказаться от интимных отношений до полного излечения.
Аногенитальные бородавки встречаются одинаково часто у людей обоих полов, несущих активную половую жизнь (обычно от 20 до 25 лет). Инкубационный период этого заболевания варьируется от трех недель до девяти месяцев и составляет в среднем около трех месяцев.
У мужчин кондиломы чаще встречаются на крайней плоти, мошонке, внутри уретры и на половом члене. Они могут быть локализованы вокруг ануса и прямой кишки, особенно у гомосексуальных мужчин. У женщин бородавки появляются в основном на уровне вульвы, стенки влагалища, шейки матки и промежности; уретра и анальная область также могут быть поражены.
Генитальные бородавки чаще встречаются у пациентов с ослабленным иммунитетом. Скорость роста варьируется, но беременность, иммуносупрессия (угнетение иммунной системы), выделения из уретры, влагалища или прямой кишки, скопление смегмы или мацерация кожи (естественный процесс набухания эпидермиса (слоя кожи) при длительном контакте с жидкостью) могут ускорить рост и распространение бородавок.
Характерные симптомы заболевания:
- сильнейший зуд в месте локализации нароста;
- болезненные и дискомфортные ощущения;
- жжение;
- боль во время и после полового акта;
- ощущение инородного тела;
- проблемы с дефекацией при расположении бородавки в районе ануса;
- кровотечение при повреждении кондиломы.
В большинстве случаев аногенитальные бородавки доброкачественные, но могут дегенерировать в карциному. По этой причине, чтобы предотвратить рак, кондиломы, независимо от их положения, формы и размера, всегда подвергаются удалению.
Аногенитальные бородавки обычно диагностируются клинически. От типичных боковых кондиломов вторичного сифилиса их отличает морфология, но в любом случае необходимо проведение серологических тестов на сифилис в начальной фазе и через 3 месяца. Для исключения карциномы требуется биопсия, ее обязательно проводят в случае кровотечения, изъязвления или постоянных бородавок.
Эндоцервикальные и анальные бородавки могут быть визуализированы только путем кольпоскопии и аноскопии. Применение раствора 3-5% уксусной кислоты в течение нескольких минут перед кольпоскопическим исследованием вызывает изменение цвета нароста на белый, улучшая визуализацию и обнаружение небольших бородавок.
Рецидиву аногенитальных кондилом способствуют:
- беспорядочные половые связи;
- несоблюдение личной гигиены;
- установка внутриматочной спирали, прерывание беременности хирургическими травматичными методами или прочие медицинские манипуляции.
Эта разновидность бородавок опасна рядом осложнений:
- Отсутствие тщательной интимной гигиены или раздражение наростов вследствие постоянного трения о нижнее бельё приводит к изъязвлению наростов секрецией гнойных выделений с неприятным запахом;
- При отсутствии своевременного лечения генитальные бородавки склонны к нагноению;
- Отсутствие терапии приводит к образованию большого количества бородавок. В особо запущенных случаях не остаётся даже небольшого участка здоровой кожи;
- При наличии аногенитальных бородавок наблюдается сильное снижение иммунитета, что связано с восприимчивостью человека к любому инфекционному заболеванию. В случае, если пациент уже имеет хроническое воспалительное заболевание (в частности, органов малого таза), оно обязательно усугубляется;
- Угроза перерождения в злокачественную форму.
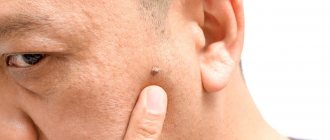
Обыкновенные (простые, вульгарные) бородавки
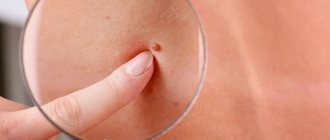
Обыкновенные бородавки это плотные сухие наросты, характеризующиеся неравномерной и шероховатой поверхностью на ощупь, переменным размером и округлой формой. Они выглядят, как жёсткий ороговевший пузырёк диаметром до 1 см, значительно возвышающийся над поверхностью кожи.
Поверхность обыкновенных бородавок часто покрыта бороздками и выступами, из-за чего новообразование отдалённо напоминает цветную капусту или ягоду малины с чёрными точками внутри.
Это наиболее распространённый вид бородавок, составляющий до 70% всех подобных кожных новообразований. Простые бородавки могут возникнуть на коже абсолютно в любом возрасте, однако чаще всего они поражают детей и молодых людей. Это связано с тем, что у них более слабый иммунитет, чем у взрослых.
Обычные бородавки, как правило, появляются на руках (пальцах и тыльной стороне кистей), коленях и локтях, иногда – на лице или стопах, крайне редко – на слизистой оболочке рта.
Рядом с крупной «родительской» бородавкой может образовываться россыпь мелких наростов. Молодые новообразования обычно сохраняют телесный цвет, со временем они приобретают грязноватый серый или серовато-бурый оттенок, реже – жёлтый или розоватый. Это обусловлено их неровной пористой поверхностью, скапливающей в себе грязь.
Вульгарные бородавки обычно не причиняют беспокойства: не вызывают неприятных симптомов, не болят и не чешутся. Однако могут вызывать болевые ощущения, если находятся в зонах, подверженных ударам или контактирующих с одеждой. Наросты могут со временем самоизлечиться, особенно если возникли в детском возрасте.
Прополис и семена василька
- Небольшие болезненные образования поддаются лечению прополисом. Надо отмерить кусочек сырья размером с горошину, разжевать и прикрепить к папилломе. Заклеить пластырем и не снимать аппликацию несколько дней. Очистить кожу пемзой, вымыть и наложить новую порцию прополиса. После 4—5 процедур нарост исчезает.
- Народная медицина предлагает выводить новообразования семенами василька. Большую ложку семян следует растолочь в порошок, присыпать лекарством пораженную область, прикрыть марлей и забинтовать. Средство нужно наносить на распаренную кожу и не снимать 12 часов. Курс терапии — 2—3 недели.
- Хороших результатов можно добиться, смешав порошок из семян василька с таким же количеством сливочного масла либо перетопленного сала. Полученную мазь следует использовать для компрессов на бородавки 1 раз в сутки перед сном.
Метод криодеструкции (криотерапия)
В действительности такой метод для избавления от подошвенной вирусной бородавки, очень эффективно действует с точки зрения полного излечения и 100%-го избавления от повторной инфекции. Жидкий азот замораживает бородавку и полностью разрушает ее. Вокруг нее появляется водянистые пузыри, а сама бородавка отмирает. В течение недели происходит отторжение мертвого слоя, на его месте появляется небольшое воспаление, которое медленно исчезает. При нестерпимой боли можно намазать анестетиками.
Характерные признаки
Подошвенная бородавка – это очень неприятное новообразование, имеющее стержневой корень, уходящий вглубь тканей и оказывающий давление на нервные окончания. В результате появляются болезненные ощущения, которые усиливаются при ходьбе, и особенно при передвижениях в обуви.
Характерные признаки подошвенных бородавок:
- Небольшие наросты на подошве стопы
- Утолщения на коже, имеющие сходства с мозолями
- Изменения цвета кожи на определенном участке подошвы
- Боль при касании пораженного места и при ходьбе
Для начального этапа характерны появления гладких мясистых наростов на подошве стопы, цвет кожного покрова вокруг очага поражения становится неестественно темным, или наоборот светлеет. Сначала болевые ощущения отсутствуют, затем появляются при нажатии на пораженный участок, а впоследствии они усиливаются при ходьбе и малейшем прикосновении.
Примерно в течение месяца зачастую появляется еще одно, дочернее новообразование рядом с первой бородавкой, но порой они сразу высыпают группой по несколько штук. Эти высыпания доставляют массу неудобств и нарушают привычный жизненный ритм, иногда полностью лишают человека трудоспособности и возможности самостоятельно передвигаться.
Нужно ли лечить заболевание
Не во всех случаях болезни показано удалять бородавку. Примерно в 25% случаев образование проходит самостоятельно.
Удаление бородавки обязательно должно проводиться при наличии следующих признаков:
- быстрый рост образования;
- меняется цвет, размер или форма нароста;
- частая травматизация;
- признаки злокачественности.
Также удаление показано в тех случаях, когда наличие образования приводит к выраженному дискомфорту, сопровождается болезненными ощущениями.
Выбор тактики лечения зависит от нескольких факторов: размер образования, их количество, выраженность болезненных ощущений, наличие сопутствующих заболеваний.
Какая симптоматика папилломатоза или бородавок?
В зависимости от типа, бородавки локализуются в разных местах на человеческом теле и клинически проявляются по-разному. Обыкновенный тип поражает кожу пальцев рук и ладонную часть, что характерно для юношеского возраста. Бородавки нитевидного типа любят кожу шеи, лица и подмышечную область. Плоский тип распространен среди молодых людей, проявляется в виде групп на коже лица, на вид и на ощупь – твердые и гладкие.
При проявлении первых симптомов возникает серьезный вопрос: «как избавиться от подошвенных бородавок?» Ведь у людей страдающих повышенной потливостью они очень быстро разрастаются и могут достигать в размерах до 2см. А такого рода масштабности полностью мешают нормальной ходьбе.
Симптомы
Виды бородавок влияют и на симптомы, с которыми сталкивается зараженный пациент. При этом для всех разновидностей образований характерен список одинаковых симптомов:
- Появление одиночных или множественных новообразований. Бородавки могут появляться не только на коже. Также возможно высыпание на слизистых оболочках.
- При надавливании на поверхность образования возникают болезненные ощущения.
- Ногтевая пластинка деформируется, разрастается околоногтевой валик в области поражения.
- Деформация стоп в случае массивного поражения, выраженный болевой синдром.
Какие факторы вызывают бородавки?
Бородавки – это контагиозная инфекция, то есть вирус передается при прямом контакте или же при использовании чужих банных вещей. Применение гигиенических средств для ног или чужой обуви – главные причины подошвенной бородавки. Плюс к этому должны быть предрасполагающие причины для ее развития как: микротрещины или царапины кожного покрова.
Папилломатоз подошвы не имеет определенную локализацию, он может проявляться в любом месте, но чаще всего любит утолщенные места. Папилломы бывают одиночные и множественные.
От чего появляются бородавки
Содержание статьи
Бытует распространённое мнение, что прикосновение к лягушке вызывает появление бородавок. Это заблуждение. Возбудитель заболевания, следствием которого становится образование бородавок — папилломавирусная инфекция. Согласно статистическим данным этой инфекцией вызваны около 20% всех раковых заболеваний.
Риск заражения ВПЧ значительно повышается:
- при использовании предметов чужих предметов личной гигиены и предметов общего пользования;
- в общественных местах (бассейн, баня и т.д.), особенно при хождении там босиком;
- при наличии повреждений кожи;
- при повышенной потливости рук и ног;
- при контакте с заражённым человеком (рукопожатие, половой контакт и т.д.);
- при ходьбе в тесной дискомфортной обуви, провоцирующей трение кожи стопы;
- при пользовании нестерильными инструментами (в косметологическом салоне и т.д.).
Инфекция может находиться в организме человека от 3 до 6 месяцев, никак себя не проявляя. Её «активатор» и косвенный виновником появления бородавок — ослабление иммунитета.