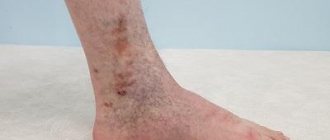
Истинная экзема
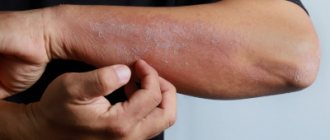
Такой вариант заболевания характеризуется частыми обострениями и проявляется воспалительными реакциями на симметричных участках кожных покровов. Пораженные места краснеют и отекают, а также обнаруживаются мокнущие поверхности с большим количеством мелких пузырьков, наполненных серозным содержимым. После прорыва везикул образуются небольшие эрозии. Их поверхность напоминает «серозные колодцы» благодаря опалесцирующим капелькам экссудата.
С течением заболевания количество вновь образующихся пузырьков снижается, эрозии покрываются корочками, который в последствии преобразуются в шелушащуюся по отрубевидному типу поверхность.
Главным клиническим проявлением истинной экземы является яркий полиморфизм элементов сыпи. На пораженных участках кожи обнаруживаются высыпания на различных стадиях их разрешения.
Основой диагностики данного заболевания является типичная клиническая картина. В анамнезе у большинства пациентов отмечаются аллергические состояния или недавно перенесенное эмоциональное потрясение.
Экзема представляет собой полиэтиологическое заболевание кожи с преобладанием аллергического компонента, при котором появляются различные высыпаний с сильным зудом. Данное заболевание склонно к хроническому рецидивирующему течению, достаточно часто осложняется присоединением бактериальной инфекции и психических расстройств (тревожно-фобических, депрессивных).
Непосредственная причина развития экземы не установлена, в ее развитии играют роль как внутренние факторы, так и внешние. К запускающим факторам эндогенного генеза относят: нарушения гормонального фона, наследственная предрасположенность, патология иммунной системы в виде дисглобулинемии (увеличено количество В-лимфоцитов и антител класса Е и G и снижения М), образование агрессивных комплексов антиген-антитело, нарушения в нервной регуляции и многие другие. К внешним воздействиям относятся различные химические и физические воздействия, прием лекарственных препаратов. Основным механизмом развития экземы считают наследственно обусловленную патологию иммунных реакций. Утяжелять течение заболевания могут сопутствующие заболевания желудочно-кишечного тракта и билиарной системы. Заболевание может протекать как в острой форме, так и в хронической. В зависимости от внешних проявлений и запускающих факторов выделяют истинную экзему, микробную, себорейную, детскую и профессиональную.
Острая форма начинается с появления отека и покраснения кожи, к которым присоединяются высыпания в виде пузырьков и мокнущих эрозий (иногда отмечаются бляшки и пустулы). На их месте постепенно появляются корочки и экскориации (расчесы). Новые элементы могут образовываться длительное время, поэтому внешне клиническая картина может отличаться полиморфизмом. При стихании процесса на месте высыпаний остается зона уплотнения и покраснения кожи с чешуйчатым шелушением и следами расчесов. Хроническая стадия обусловлена уплотнением кожи с усиленным рисунком, очагами гипер- или гипопигментации. Пациенты предъявляют жалобы на выраженный зуд и жжение на всех стадиях болезни, но особенно в период активных высыпаний.
Истинная экзема (идиопатическая, что значит без доказанной причины возникновения) характеризуется появлением очагов высыпаний с нечеткими границами, локализующимися на лице или конечностях, которые чередуются с нормальной кожей. После острой стадии обычно переходит в хроническую.
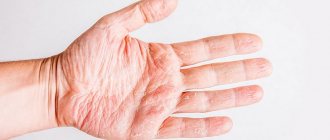
Дисгидротическая экзема локализуется на боковых поверхностях пальцев, на подошвах и ладонях пузырьков, которые сопровождаются зудом и после вскрытия оставляют мокнущую поверхность и корки. Достаточно часто встречается роговая экзема – для нее характерен гиперкератоз с шелушением ладоней и подошв. В отличие от истинной экземы, микробная характеризуется образованием гнойных корок и четких контуров, чего не отмечается при истинной. Обычно такие очаги локализуются вблизи раневой поверхности и носят название «паратравматических». Себорейная экзема обычно развивается в области волосистой части головы, появляются розоватые очаги с пластинчатым шелушением и «жирным» видом. Зуд выражен значительно. Профессиональная экзема возникает при длительном контакте с определенными производственными аллергенами (смолы, антибиотики, тяжелые металлы, клейкие вещества, кислоты, щелочи). Очаги соответствуют классическим проявлениям, однако часто расположены на открытых участках кожи, которые контактируют с аллергеном (кисти, лицо, шея, голени). Часто отмечаются и другие проявления повышенной реактивности организма – аллергические ринит и конъюнктивит, бронхоспазм. Обычно характерно хроническое течение, которое не разрешается даже после устранения аллергена.
Диагностикой и лечением экземы занимается врач дермато-венеролог.
Для правильной постановки диагноза кроме осмотра пораженных участков, сбора жалоб и анамнеза необходимо проводить лабораторные исследования: общие анализы крови и мочи, биохимический анализ крови, из более специфических – определение общего количества иммуноглобулинов Е и специфичных к определенным аллергенам. По показаниям иногда проводят гистологическое исследование пораженных участков кожи. Для подтверждения профессиональной экземы проводят кожные пробы с предполагаемым раздражителем.
Лечение включает устранение предполагаемого раздражающего фактора, соблюдение гипоаллергенной диеты и использование антигистаминных препаратов (дезлоратадин, цетиризин, левоцетиризин). В острой стадии назначают более активные антигистаминные препараты 1 поколения – хлоропирамин, хифенадин, клемастин и другие).При выраженном воспалении назначают инъекции глюкокортикостероидов – бетаметазон, дексаметазон. Выраженный зуд в большинстве случаев удается купировать назначением анксиолитика Гидроксизина. При тяжелом общем состоянии проводят дезинтоксикационную терапию (на фоне микробной экземы). Наружно используют фукорцин, хлоргексидин, глюкокортикоиды до стихания воспаления. После этого применяют препараты ихтиола, нафталана. При присоединении бактериальной инфекции или при микробной экземе дополнительно назначают антибиотики.
Микробная экзема
При таком типе заболевания очаги поражения не симметричные, чаще всего обнаруживаются в области нижних конечностей. Возникновение микробной экземы связано в основном с несоблюдением личной гигиены и гипергидрозом.
Характерные для патологии корочки и мокнутие встречается на всех пораженных кожных участках, на периферии которых обнаруживаются единичные папулы, заполненные гнойным содержимым.
Микробную экзему, в свою, очередь подразделяют на микотическую, травматическую и варикозную, в зависимости от основополагающей причины заболевания.
Диагноз устанавливается на основании характерных жалоб, типичных клинических проявлений и наличии у больного в анамнезе грибковых инфекций, травм и варикозных венозных изменений. Также при необходимости проводят бактериологическое исследования для определения чувствительности возбудителя и степени его чувствительности к различным препаратам.
Основные принципы фармакотерапии экземы
Экзема является распространенным атопическим заболеванием, протекающим с зудом, нарушением сна и качества жизни [31]. Экзема (от греч. еkzeо – вскипаю) – острое или хроническое рецидивирующее аллергическое заболевание кожи, формирующееся под влиянием экзогенных и эндогенных триггерных факторов и характеризующееся появлением полиморфной сыпи, острой воспалительной реакции, обусловленной серозным воспалением кожи, и сильным зудом [21]. Экзема составляет 30–40% всей кожной патологии. Заболевание появляется в любом возрасте, часто протекает остро, реже бывают хронические формы. Острая форма связана с эритемой и отеком. Лихенизация и шелушение – основные черты хронической формы. Это отражает морфологические изменения в коже, происходящие из-за сложного взаимодействия между генетическими и экологическими факторами, что ведет к иммунологическим и биохимическим изменениям, в результате чего появляются воспалительные поражения и зуд [21, 30, 36]. Около 1/3 всех случаев экземы составляет микробная экзема. В последние годы микробная экзема приобрела тенденцию к более тяжелому течению с частыми, продолжительными рецидивами, значительным распространением патологического процесса и характеризуется резистентностью к общепринятым методам лечения [7]. Экзема развивается в результате комплексного воздействия экзогенных и эндогенных факторов, среди которых большое значение имеют генетическая предрасположенность, состояние центральной и периферической нервной системы, наличие сенсибилизации к различным аллергенам, патология внутренних органов, нарушения функции желудочно-кишечного тракта, эндокринной системы, очаги хронической инфекции (холециститы, аднекситы, ЛОР-патология) и др. [8, 11]. Согласно современным представлениям, в механизме развития микробной экземы большую роль играет сенсибилизация к микробным антигенам на фоне изменения иммунной системы. Микробные аллергены обладают достаточно выраженной антигенной активностью, что ведет к сенсибилизации организма. В норме микробная флора кожи является непатогенной и участвует в бактериальной защите кожи за счет подавления патогенных штаммов непатогенными. Микрофлора кожи включает резидентную (Staphylococcus (S.) epidermidis, S. aureus, Micrococcus spp., Sarcina spp., коринеформные бактерии, Propionibacterium spp.) и транзиторную, представленную условно-патогенными и патогенными микроорганизмами [2]. Значительная часть микроорганизмов погибает под действием бактерицидной среды кожи (кислая реакция, жирные кислоты кожного сала, лизоцим) и не проникает через неповрежденный кожный барьер [7]. В связи с нарушением защитной функции кожи и изменением количества и качества липидов кожи у пациентов с экземой может развиваться бактериальная инфекция [27, 30]. Таким образом, ведущую роль в возникновении заболевания на фоне генетически детерминированной наследственной предрасположенности играет изменение микробного пейзажа – преобладание стафилококковой и стрептококковой флоры, а также грибов рода Candida [20]. По данным отечественных исследований, при соскобах с очагов поражения кожи у больных экземой в 80% случаев высевается S. аureus, в 14% – S. haemolyticus, в 40,7% – нелипофильные дрожжи рода Candida [5]. На участках экссудации и мокнутия количество микроорганизмов может достигать 1×107 на 1 см2. Токсины, секретируемые S. aureus (энтеротоксины А и В, токсин синдрома токсического шока), являются суперантигенами, стимулирующими одновременно несколько звеньев иммунного ответа [20]. У 57% больных в сыворотке крови выявлялись антитела к стафилококковым энтеротоксинам А, В, С и токсину синдрома токсического шока. Показано, что наиболее реактогенными свойствами обладает энтеротоксин В, и установлена взаимосвязь между тяжестью поражения кожи и сенсибилизацией к этому токсину [5, 9, 13]. Они связываются с b–цепью Т-клеточного рецептора и молекулой главного комплекса гистосовместимости II класса и активируют целое семейство клонов Т-лимфоцитов, что приводит к повышенной продукции провоспалительных цитокинов и усиливает реакцию аллергического воспаления. Бактериальная колонизация кожи S. aureus и высвобождение им энтеротоксинов – одна из причин формирования резистентности к стероидной терапии [13, 20, 29, 33, 34]. В двойном слепом многоцентровом рандомизированном контролируемом исследовании была продемонстрирована корреляция между тяжестью экземы и колонизацией S. aureus, и установлено, что бактериальная колонизация является важным фактором обострения кожных поражений [25]. Таким образом, микробная сенсибилизация является пусковым, поддерживающим и отягчающим фактором у больных экземой [3]. Лечение экземы проводят комплексно, с учетом формы и стадии заболевания, степени выраженности процесса, эндогенных и экзогенных факторов, лежащих в основе развития болезни [7, 12, 18, 23, 24]. Терапию экземы начинают с ограничения контактов с выявленными и потенциальными аллергенами и ирритантами. При всех формах экземы назначают общую гипосенсибилизирующую терапию, включающую антигистаминные препараты. Основными целями лечения являются предотвращение прогрессирования заболевания, уменьшение зуда, разрешение высыпаний, профилактика рецидивов [21]. Особое место в комплексном лечении микробной экземы занимает наружная терапия. Местное лечение определяется клинической картиной экземы. Наружная терапия проводится длительно и поэтапно, причем на разных стадиях используют различные лекарственные формы. Неизменным остается принцип местной терапии: «на мокрое – мокрое, на сухое – сухое» и «раздраженное не раздражать». Традиционно применяют примочки, влажно-высыхающие повязки. В связи с этим в стадии мокнутия применяются примочки, влажно-высыхающие повязки из антисептических и вяжущих растворов, аэрозоли с кортикостероидами для подавления признаков острого воспаления – гиперемии, отека, экссудации, зуда и болезненности [7, 11]. При обильном мокнутии, которое встречается обычно при истинной экземе (острой или обострении подострой и хронической), назначают примочки или влажно-высыхающие повязки из антисептических растворов, а при необильном, но упорном мокнутии – из вяжущих растворов. К антисептическим относятся растворы борной кислоты (Sol. ac. borici 1%, 2% и 3%), риванола (Sol. rivanoli 1:1000–1:4000), резорцина (Sol. resorcini 1–2%), фурацилина (Sol. furacilini 1:5000), марганцовокислого калия (Sol. Kalii hypermanganici 1:5000). Последний раствор обладает к тому же дезодорирующим свойством. Раствор резорцина выписывают в темном флаконе, т. к. на свету резорцин быстро разлагается. Группу вяжущих растворов составляют свинцовая вода (Aq. plumbi), буровская жидкость (Liq. Burovi; Liq. aluminii acetici 1–2 ст. ложки на 1 стакан воды), раствор ляписа (Sol. Argenti nitrici 0,1–0,25%), гулярдова вода (Ac. borici 6,0; Sp. aethylici 4,0; Aq. plumbi 200,0). Раствор ляписа, как и раствор резорцина, следует выписывать в темном флаконе. Выбирая раствор для примочки или влажно-высыхающей повязки, необходимо учитывать следующие факторы. При осложнении, вызванном импетигинизацией процесса, показаны антисептические растворы, в первую очередь риванола и фурацилина. В случаях, сопровождающихся сильным зудом, хороший эффект дает гулярдова вода. При мокнущих формах микробной экземы и дисгидротической экземе показаны растворы более крепких концентраций: Sol. ac. borici 3%; Sol. resorcini 3%; Sol. rivanoli 1:1000 и др. Для примочек пожилым и ослабленным больным используют растворы слабых концентраций, т. к. крепкие могут вызывать у них жжение и болезненность. Иногда подобные больные плохо переносят и слабые концентрации. В таких случаях применяют примочки из различных растительных настоев: шалфея, ромашки, череды, чая и др. Что касается вяжущих средств, то обычно их назначают вслед за антисептическими растворами, когда в значительной степени стихли явления воспаления, однако продолжает держаться хотя и необильное, но упорное мокнутие. Наложение примочек из крепких растворов вяжущих средств на обширные очаги мокнутия с выраженными явлениями воспаления может привести к обострению и распространению процесса, что объясняется образованием пленки, препятствующей оттоку серозной жидкости и, следовательно, способствующей ее всасыванию (аутосенсибилизация). Особенно опасны в этом отношении настой коры дуба и раствор танина. При угасании мокнутия назначают кремы и последовательно мази, содержащие кортикостероидные гормоны. При хронической экземе вне обострений лечение начинают с кремов или мазей. На очаги хронической экземы, покрытые сухими корками и обильными чешуйками, а также на очаги дисгидротической экземы наносят кремы и мази, содержащие и кортикостероидные гормоны, и салициловую кислоту. Салициловая кислота способствует отпадению корок и чешуек и более глубокому проникновению кортикостероидных гормонов в ткани очагов поражения [15]. Эффективность примочек и влажно-высыхающих повязок в острой стадии экземы не вызывает никакого сомнения, однако не всегда больные готовы в домашних условиях делать растворы и проводить методично по несколько раз в день процедуры с применением примочек [11]. Большинство классических растворов, паст, мазей имеют резкий и неприятный запах, пачкают и окрашивают белье и одежду, что ограничивает их применение, особенно в амбулаторной практике. Использование растворов требует применения повязок, которые мешают движению больных, ограничивая их повседневную и профессиональную деятельность. Действие примочек, паст, мазей развивается относительно медленно, требует госпитализации больных и проведения длительного поэтапного лечения [1]. Современный пациент ожидает от наружного лечения не только быстрого облегчения воспалительных и субъективных симптомов заболевания, сокращения сроков болезни, но и удобного и приятного терапевтического воздействия, не ограничивающего его социальную и профессиональную активность, и, как следствие этого, существенного улучшения качества жизни. Поэтому в современной клинической практике значительно возросли требования к лекарственным препаратам, используемым в терапии хронических дерматозов. Препарат должен обладать активным противовоспалительным действием, хорошо переноситься, иметь высокий профиль безопасности, обладать пролонгированным действием, не требующим многократного применения, быть эстетически привлекательным и не ограничивать привычный образ жизни [4, 19]. Во многом этим критериям соответствуют топические кортикостероидные препараты. Наружные глюкокортикостероиды, впервые появившиеся в терапевтическом арсенале дерматологов в середине прошлого века, в настоящее время являются базовой терапией воспалительных дерматозов. До настоящего времени им не существует терапевтической альтернативы по скорости наступления и выраженности (активности) противовоспалительного действия. Топические кортикостероиды обладают высокой противовоспалительной, противоаллергической, иммуносупрессивной активностью, а также сосудосуживающим и антимитотическим эффектом [22, 28]. Эти препараты, обладая мощным патогенетическим воздействием, позволяют быстро уменьшить воспалительные изменения кожи, в короткий срок снизить или устранить субъективные симптомы дерматозов (зуд, жжение). Улучшение кожного статуса, несомненно, положительно сказывается на психоэмоциональном состоянии пациентов, восстановлении трудоспособности и повседневной активности, что значительно повышает их качество жизни. Успех терапии во многом определяется правильным выбором стероида с учетом его активности и методики применения в зависимости от характера, стадии течения, локализации дерматоза [4]. Согласно Европейской классификации потенциальной активности различают слабые (класс 1), средние (класс 2), сильные (класс 3), очень сильные (класс 4) стероиды. При остром воспалении, характеризующемся отеком, гиперемией, мокнутием, целесообразно использовать средние, сильные, реже – очень сильные топические кортикостероиды (уровни доказательности А, В). По мере уменьшения выраженности воспаления применяют средние и слабые кортикостероиды (уровни доказательности А, В) [16]. Большое значение имеет правильный выбор лекарственной формы препарата, определяющей активность всасывания стероида и рациональность проводимой наружной терапии (табл. 1). Одной из наиболее распространенных ошибок при назначении топических кортикостероидов является выбор препарата без учета топографических и морфофункциональных особенностей кожи, а также активности всасывания наружных средств на различных участках кожного покрова. Всасывание наружных лекарственных средств напрямую зависит от строения (толщины) эпидермиса. Сравнительные исследования выявили существенные различия всасывания одного и того же лекарственного препарата, наносимого на разные области кожи. Таким образом, одним из критериев выбора наружного стероида является локализация очага воспаления. На участки тонкой кожи (лица, половых органов, сгибательных поверхностей) предпочтительнее нанесение стероидов умеренной потенции. Следует учитывать, что наносить препараты, содержащие сильные стероиды, на вышеуказанные области кожи, относящиеся к зонам повышенной чувствительности к глюкокортикостероидам, крайне нежелательно, т. к. это может привести к высокому риску развития как местных побочных эффектов (атрофии, телеангиэктазии и др.), так и системных, а также активизации инфекционных агентов [4]. С учетом важной роли инфекционных агентов в патогенезе экземы, в частности микробной экземы, перед врачом стоит задача в максимально короткие сроки не только снять воспаление и субъективные симптомы, но и подавить сенсибилизацию к бактериальным и грибковым антигенам, нормализовать количество и состав микрофлоры кожи [7]. Инфекционные агенты могут не только способствовать развитию заболевания, но и осложнять его течение. В связи с этим в плане наружной терапии к топическим глюкокортикостероидам нужно присоединять препараты с антимикробными и противогрибковыми свойствами. Можно использовать последовательно несколько препаратов, но более предпочтительным является наружное применение комбинированных средств, которое обладает противовоспалительным, антибактериальным и противогрибковым действием [20]. Что касается антимикробного компонента, то необходимо отметить, что традиционно назначаемые комбинированные наружные глюкокортикостероиды содержат такие действующие вещества, как гентамицин, тетрациклин, клотримазол, натамицин, к которым многие возбудители бактериально-грибковых инфекций оказываются малочувствительными. В настоящее время неэффективность применения традиционных схем терапии дерматозов сочетанной этиологии в первую очередь связана с развитием устойчивости возбудителей к назначаемым препаратам [6]. Так, по данным проведенного в России микологического исследования чувствительности нозокомиальных штаммов S. aureus к длительно используемым в клинической практике антибиотикам, выявилась резистентность к гентамицину у 31% выделенных штаммов и к тетрациклину – у 37%. Таким образом, более чем у 1/3 пациентов применение этих препаратов в качестве антимикробной терапии не дает ожидаемого лечебного эффекта [14, 17]. В другом исследовании [32] у 87% больных хронической экземой и атопическим дерматитом при посевах с очагов поражения были обнаружены MRSА (methicillin-resistant S. aureus – метициллин-устойчивый золотистый стафилококк) штаммы. Группу риска по обсемененности MRSА составили больные с длительным течением дерматоза, пожилые пациенты, отягощенные соматическими заболеваниями (сахарный диабет, хронические инфекции легких и ЛОР-органов), а также часто и длительно пребывающие на стационарном лечении. При этом у женщин активность бактериального обсеменения кожи MRSA была выше, однако тяжелее инфекция протекала у мужчин [5]. По данным микробиологических исследований [10], устойчивость к гентамицину MRSA-штаммов составляет 56%. При выборе комбинированного глюкокортикостероида следует ориентироваться прежде всего на противоинфекционную эффективность его действия. Нерациональный выбор препарата приводит к дальнейшему повышению резистентности микроорганизмов, отсутствию эффекта от терапии и ухудшению течения кожного процесса [5]. Учитывая, что у 90% пациентов основным бактериальным агентом является S. aureus [25], к тому же в большинстве случае выделяются MRSА-штаммы, также резистентные к гентамицину, необходимо использовать препарат, обладающий достаточной антибактериальной активностью против таких возбудителей. Фузидовая кислота является сильным антибактериальным препаратом и ингибирует почти все штаммы золотистого стафилококка, включая S. aureus, S. epidermidis и метициллин-резистентные штаммы, стрептококков и других патогенных микроорганизмов. Препарат действует как ингибитор синтеза белка в бактериальной клетке, обладает бактериостатическим или бактерицидным действием в зависимости от размера инокулята. Местное применение фузидовой кислоты является безопасным и эффективным в лечении бактериальных инфекций кожи [17, 26, 30]. Развитие устойчивости к ней в целом остается низким или непродолжительным и может быть сведено к минимуму, если ограничить терапию курсом не более 14 дней [35]. Перекрестной резистентности, так же, как и перекрестной чувствительности, к фузидовой кислоте нет, т. к. это единственный антибиотик в своей группе. Лечебная эффективность при местном применении фузидовой кислоты обусловлена уникальной способностью глубоко проникать в кожу и накапливаться в дозировке, в разы превышающей минимальную терапевтическую. Фузидовая кислота успешно использовалась вместе с кортикостероидами (бетаметазоном и гидрокортизоном). Гидрокортизона ацетат – мягкий кортикостероид его предпочтительнее применять при легкой степени поражения. Бетаметазон относится к группе сильных глюкокортикостероидов (группа III), что позволяет назначать его при выраженном воспалении [17]. Данные препараты особенно эффективны в лечении микробной экземы, т. к. их действие направлено на лечение как воспаления, так и инфекции. Использование антибиотиков и кортикостероидов как по отдельности, так и в фиксированных комбинациях дает хороший терапевтический эффект при экземе и также снижает колонизацию золотистого стафилококка. Раннее начало комбинированной топической терапии является необходимым для пациентов с экземой средней и тяжелой степени и уменьшает необходимость использования антибиотиков на более поздних стадиях заболевания [25]. Назначение одного лекарственного препарата, обладающего широким терапевтическим диапазоном, заменяющего несколько медикаментозных средств, позволяет исключить полипрагмазию, избежать побочных действий и нежелательных взаимодействий между препаратами, уменьшить затраты и повысить комплаентность пациентов [4]. Комплексный подход в терапии экземы позволит уменьшить выраженность воспаления, сопровождающегося зудом и экссудацией, причиняющими больному значительные страдания, и тем самым окажет благоприятное влияние на качество жизни пациентов.
Литература 1. Аковбян В.А. Композиционные препараты для наружного лечения: преимущества очевидны // Клиническая дерматология и венерология. 2003. № 4. С. 50–53. 2. Арзуманян В.Г., Зайцева Е.В., Кабаева Т.И., Темпер Р.М. Оценка стафилококковой и нелипофильной дрожжевой микрофлоры кожи у больных с кожной патологией при контактном способе посева // Вестник дерматол. и венерол. 2004. 3. Бакулев А.Л., Кравченя С.С., Мурашкин Н.Н. и др. Комбинированная топическая терапия больных микробной экземой // Дерматология. 2012. № 1. 4. Белоусова Т.А. Современные принципы наружной терапии воспалительных дерматозов // РМЖ. 2008. № 8. С. 547–551. 5. Белоусова Т.А., Горячкина М.А., Катранова Д.Г. Особенности микробиоценоза кожи у больных аллергодерматозами: проблема выбора наружной терапии // Клиническая дерматология и венерология. 2013. № 3. С. 107–112. 6. Белоусова Т.А., Горячкина М.В. Алгоритм наружной терапии дерматозов сочетанной этиологии // Фармакотерапия в дерматовенерологии. 2011. № 5. С. 146–152. 7. Клеменова И.А., Шебашова Н.В., Лисина Л.Н. Микробная экзема: использование комбинированных топических препаратов // Дерматология. 2011. № 3. 8. Кубанова А.А., Скрипкин Ю.К., Акимов В.Г., Знаменская Л.Ф. Экзема // Клиническая дерматовенерология / под ред. Ю.К. Скрипкина и Ю.С. Бутова. Т. 2. М. ГЭОТАР-Медиа, 2009. С. 106–117. 9. Мокроносова М.А., Максимова А.Е., Батуро А.П. и др. Влияние различных методов наружной терапии на колонизацию кожи Staphylococcus aureus и течение атопического дерматита // Рос. аллергол. журнал. 2004. № 1. С. 58–61. 10. Мурашкин Н.Н., Глузмин М.И., Бакулев А.Л. Роль метициллинрезистентных штаммов золотистого стафилококка в патогенезе тяжелых форм атопического дерматита у детей // Вестник дерматологии и венерологии. 2012. № 1. С. 68–76. 11. Олисова О.Ю. Наружное лечение дисгидротической экземы // Клиническая дерматология и венерология. 2009. № 6. С. 93–95. 12. Оркин В.Ф., Олехнович Р.М. Микробная экзема (клиника, патогенез, лечение) // Журнал дерматологии и косметологии. 2002. № 2. С. 24–26. 13. Пампура А.Н., Смирнова М.О. Современные подходы к терапии атопического дерматита у детей // Лечащий врач. 2008. № 5. С. 57–61. 14. Потекаев Н.С., Шерина Т.Ф. К вопросу об ассоциации дерматозов и микозов кожи // Рос. журнал кожных и венерических болезней. 2004. № 6. С. 55–57. 15. Потекаев Н.С. Экзема: ремарки к современным представлениям // Клиническая дерматология и венерология. 2009. № 1. С. 67–73. 16. Кубанова А.А., Кисина В.И., Блатун Л.А., Вавилов А.М. и др. Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Рук. для практикующих врачей / под общ. ред. А.А. Кубановой, В.И. Кисиной. М.: Литтерра, 2005. 882 с. (Рациональная фармакотерапия: сер. рук. для практикующих врачей; т. 8). 17. Скрипкин Ю.К., Дворников А.С., Круглова Л.С., Скрипкина П.А. Современный взгляд на патогенетическую терапию атопического дерматита // Вестник дерматологии и венерологии. 2006. № 4. 18. Скрипкин Ю.К., Машкиллейсон А.А., Шарапова Г.Л. Кожные и венерические болезни. М.: Медицина, 1997. 19. Современная наружная терапия дерматозов / под ред. Н.Г. Короткого. Тверь: Губернская медицина, 2001. 528 с. 20. Сухарев А.В., Гутка В.О., Патрушев А.В. и др. Комбинированная наружная терапия дерматитов, осложненных вторичной инфекцией // Дерматология. 2012. № 3–4. 21. Федеральные клинические рекомендации Российского общества дерматовенерологов и косметологов по ведению больных. М., 2013. 22. Чурюканов В.В., Белоусова Т.А., Горячкина М.В. Топические глюкокортикостероиды в дерматологии: представление о механизме действия, соотношение эффективности и безопасности // Клин. дерм. и венер. 2004. № 3. С. 106–110. 23. Юсупова Л.А., Хафизьянова Р.Х. Лечение больных экземой // Рос. журнал кожных и венерических болезней. 2005. № 6. С. 20–23. 24. Юцковский А.Д. Экзема, этиологически связанная с грибковой инфекцией (иммунные механизмы развития, диагностика, прогнозирование, особенности корригирующей терапии, диспансеризация и реабилитация больных): Автореф. дис. … канд. мед. наук. М., 1990. 25. Gong J.Q., Lin L., Lin T. et al. Skin colonization by Staphylococcus aureus in patients with eczema and atopic dermatitis and relevant combined topical therapy: a double-blind multicentre randomized controlled trial // Br. J. Dermatol. 2006. Vol. 155 (4). P. 680–687. 26. Guo-xing Z., Wei L., Huai-qiu H. et al. 2% Fusidic Acid Cream in the Treatment of Bacterial Infected Skin Diseases: A Multicenter Clinical Observation on Efficacy and Safety // Chin. J. Dermatovenereol. 2007. Vol. 5. . Available from: https:// en.cnki.com.cn/Article_en/CJFDTOTAL-ZBFX200705013.htm . 27. Arslanagic N., Arslanagic R. Atopic dermatitis and staphylococcus aureus // Med. Arh. 2004. Vol. 58. P. 363–365. 28. Brazzini. B., Pimpinelli N. New and established topical corticosteroids in dermatology // Am. J. Dermatol. 2002. Vol. 3. P. 47–58. 29. Bunikowski R., Mielke M.E., Skarabis H. et al. Prevalence and role of serum IgE antibodies to the Staphylococcus aureus derivedsuperantigens SEA and SEB in children with atopic dermatitis // J. Aller. Clin. Immunol. 2000. Vol.105 (4). P. 814–819. 30. Dasiga Venkata, Subrahmanya Pratap, Mariam Philip et al. Evaluation of Efficacy, Safety, and Tolerability of Fixed Dose Combination (FDC) of Halometasone 0.05% and Fusidic Acid 2% Topical Cream Versus FDC of Betamethasone Valerate 0.12% and Neomycin Sulphate 0.5% Topical Cream in the Treatment of Infected Eczematous Dermatosis in Indian Subjects: A Randomized Open-Label Comparative Phase III Multi-Centric Trial. 31. Hon K.L., Wang S.S., Lee K.K. et al. Combined antibiotic/corticosteroid cream in the empirical treatment of moderate to severe eczema: friend or foe? // J. Drugs Dermatol. 2012. Vol. 11 (7). P. 861–864. 32. Jayasekera A., Jennings L., Holden C.R. et al. Methi cillin-resistant Staphylococcus aureus in skin disease affects mainly elderly patients with eczema and leg ulcers who have associated chronic disease // Acta Dermatol. Venereol. 2008. Vol. 88 (2) P.156–158. 33. Leung D. Infection in atopic dermatitis // Curr. Opin. Pediatr. 2003. Vol. 15. P. 399–404. 34. Leung D.Y., Harbeck R., Bina P. et al. Presence of IgE antibodies to staphylococcal exotoxins on the skin of patients with atopic dermatitis. Evidence for a new group of allergens // J. Clin. Inves. 1993. Vol. 92. P. 1374–1380. 35. Schöfer H., Simonsen L. Fusidic acid in dermatology: an updated review // Eur. J. Dermatol. 2010.Vol. 20 (1). P. 6–15. 36. Thappa D.M. Eczema. Textbook of dermatology, venereology and leprology. 3rd ed. India: Elsevier (Publishers), 2009. P.131–145.
Себорейная экзема
При данной разновидности патологии очаги поражения возникают в основном в области волосистой части головы. Также микробная экзема может повреждать кожу на лице, вокруг пупка, за ушами и в местах естественных складок.
В области волосистой части головы обнаруживаются воспаленные, гиперемированные и сухие участки. При их расчесывании происходит отшелушивание эпидермиса по отрубевидному типу. При этом важно отметить, что пораженные кожные покровы четко отграничены от здоровых.
Лишь в редких ситуациях себорейная экзема сопровождается экссудативными проявлениями и образованием корок, при снятии которых обнажается влажная, эрозированная поверхность.
Диагноз ставится на основании типичной клинической картины и жалоб больного. В ряде случаев проводится гистологическое исследование.
Как справиться с экземой?
Экзема — одна из частых патологий кожи. Каковы её причины? Передаётся ли она от человека человеку? Как её лечат?
На эти и другие вопросы отвечает врач-дерматолог «Клиника Эксперт» Тула, кандидат медицинских наук Владислав Леонидович Шейнкман.
– Владислав Леонидович, давайте начнём с определения: что такое экзема?
– Это хроническое рецидивирующее заболевание кожи с островоспалительными симптомами, обусловленными серозным воспалением эпидермиса и дермы.
– Каковы причины развития экземы?
– Существуют наследственная предрасположенность, взаимосвязь с нервной системой – стрессы тоже могут приводить к заболеванию. Посттравматическая микробная экзема возникает вокруг раневой поверхности.
Существует ли прививка от стресса? Читайте нашу статью
– Какие виды экземы существуют?
– В хроническую чаще всего переходит истинная (или, иначе, идиопатическая) экзема. Пациентов беспокоит сильный зуд, на коже возникают пузырьки, потом они лопаются, начинается стадия мокнутия. Очагов воспаления на теле много, они вовлекают в себя всё новые участки кожи.
Есть себорейная экзема. Она локализуется на волосистой части головы, на лице, руках, шее. Стадии мокнутия нет, но зуд присутствует.
Дисгидротическая экзема поражает руки, ноги; пузырьки в этом случае появляются, они, конечно, беспокоят больного, но могут не вскрываться. Присутствуют болезненные ощущения при движении кистями рук, при движении стоп.
Микробная экзема возникает на месте переломов, травм, каких-то микробных очагов. Появляются не только характерные пузырьки, но и гнойнички.
Есть ещё профессиональная экзема, ею страдают люди, вынужденные постоянно контактировать на производстве с вредными веществами.
«Врач этой специальности занимается установлением связи имеющихся патологий либо инвалидности с особенностями трудовой деятельности». Цитата из материала «Ликбез по врачебным специальностям. Идём на приём к профпатологу»
Роговая, или тилотическая, экзема поражает ладони рук и подошвы стоп.
Детская экзема – она начинается примерно на 3-6 месяце жизни ребёнка, часто имеет наследственный характер, ей предшествует диатез. Места локализации – щёчки, лоб, затем очаги могут появляться на плечах, бёдрах, голенях. Экзема может переходить на голову, ушные раковины.
– Заразна ли экзема?
– Нет.
– Может ли экзема пройти сама, без лечения?
– Так как это хроническое кожное заболевание, оно может на время как бы затихнуть, но рано или поздно вернётся период обострения. К сожалению, многие занимаются самолечением – используют какие-то мази, настойки. Это то, что делать при экземе категорически нельзя. Лечиться надо у дерматолога – только он может поставить правильный диагноз и назначить адекватное лечение. А самолечение зачастую приводит к серьёзным осложнениям.
– Как проводится лечение экземы?
– Пациент любого возраста должен соблюдать гипоаллергенную диету – то есть следует исключить из рациона продукты, которые могут послужить провоцирующими заболевание факторами. У взрослых это алкогольные напитки, компоты, соки, лимонад, продукты с красителями, консервантами, конфеты, шоколад, мёд, варенье, ягоды, импортные фрукты.
Больным надо стараться избегать стрессов. Им рекомендуется обследовать желудочно-кишечный тракт – зачастую выявляются проблемы с печенью, желудком. Не стоит контактировать с химически активными веществами (в том числе, с синтетическими и хлорсодержащими моющими средствами).
Лечение заключается в назначении десенсибилизирующих, антигистаминных препаратов, при микробной экземе могут использоваться антибиотики.
Подробнее об антибиотиках можно прочитать в наших статьях здесь и здесь
Используются при лечении различные примочки – например, с раствором мирамистина или Риванола, пасты, кремы. Исключительно под контролем врача применяются гормоносодержащие средства.
– Можно ли при экземе купаться в море?
– Существует такой миф: если больной экземой искупается в море – особенно, в Мёртвом, то он тут же вылечится. Ничего подобного! При обострении в море вообще купаться не желательно: обнажённые воспалительные очаги реагируют на соль в морской воде, и зуд, высыпания усиливаются. Если поехать на море в стадии ремиссии – когда высыпаний нет, это благотворно влияет на профилактику вообще всех кожных заболеваний.
– Можно ли предотвратить развитие экземы? И если да, то как?
– Профилактика возможна. Надо нормализовать режим дня, рационально питаться, по возможности, контролировать работу нервной системы.
Записаться на приём к врачу-дерматовенерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Когда солнце – недруг. Что такое солнечный дерматит?
Что такое демодекоз и как его навсегда вылечить?
Нервы под контролем! Как сохранить психическое здоровье?
Для справки:
Шейнкман Владислав Леонидович
Выпускник педиатрического факультета Смоленского государственного медицинского института 1994 года.
С 1994 по 1995 годы проходил интернатуру, а с 1996 по 1998 год — клиническую ординатуру по специальности «Дерматовенерология».
Имеет учёную степень кандидата медицинских наук.
В настоящее время работает в «Клиника Эксперт» Тула в качестве врача-дерматовенеролога. Осуществляет приём по адресу: ул. Болдина, д. 74.
Профессиональная экзема
В патогенезе профессиональной экземы лежит систематическое воздействие на кожу раздражающих веществ и других вредных производственных факторов (химикаты, пыль, слишком сухой или влажный воздух и так далее), повышение проницаемости капилляров и нарушения в ВНС. Такое сочетание приводит к сенсибилизации организма и развитию патологического состояния.
Клиническая симптоматика сходна с проявлениями истинной экземы: симметричность очагов и полиморфизм высыпаний.
При постановке диагноза важно тщательно опросить пациента о наличии вредных производственных факторов, их влияние на усиление и ослабление симптоматики заболевания. Многие больные отмечают, что в периоды отсутствия воздействия вредных веществ, к примеру в период ежегодного отпуска, кожа выглядит абсолютно здоровой и высыпания перестают беспокоить.