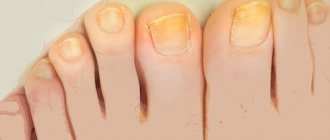
Как мужчинам ухаживать за жирной и чувствительной кожей? (фото: @menwithskincare) У мужчин от природы более жирная, плотная и чувствительная кожа, чем у женщин. Она лучше противостоит возрастным изменениям, то есть морщины на ней появляются намного позднее, но при этом больше склонна к воспалениям, покраснениям, высыпаниям, черным точкам, расширенным порам и жирному блеску. Чтобы выглядеть идеально, мужчинам следует соблюдать два правила ухода за лицом:
- ежедневно утром и вечером очищать лицо при помощи специальных отшелушивающих средств,
- обязательно увлажнять и питать кожу средствами с успокаивающими и матирующими свойствами.
Ниже представлены лучшие средства из этих двух категорий, которые помогут мужчинам забыть о проблемах с кожей
Мужское и женское: какие приемы и средства для ухода за кожей можно перенять друг у друга Читать
Первый этап: очищение (фото: @menwithskincare)
Почему на лице жирная кожа у мужчин. Источники данной проблемы у мужчин
Причины жирной кожи лица у мужчин могут быть разными.
Основным фактором специалисты считают наследственную предрасположенность. Если родители имеют данную проблему, скорее всего, она коснется и детей.
Следующей по значимости причиной является питание и общее состояние человеческого организма. Благодаря сбалансированному рациону удается нормализовать состояние дермы.
Повышенная выработка сала может быть результатом избыточного потребления сахара и углеводов.
Если изменить рацион и включить больше белковых продуктов, жирность кожи значительно уменьшится. При этом важно учитывать, что диета должна быть сбалансированной.
Также на состоянии кожи может сказываться количество воды. Суточная норма составляет 30-40 мл на каждый килограмм массы тела. При этом нужно пить не кофе или соки, а чистую воду без газа.
Людям, которых беспокоит состояние дермы, следует исключить курение. Никотин пагубно сказывается на здоровье в целом. Под его влиянием поры расширяются и быстрее происходит их закупоривание.
Нередко причина проблем кроется в нарушении правил личной гигиены. На коже часто возникает пленка, которая состоит из загрязнений, пыли, сала и пота. Данная смесь наполняет поры, провоцируя их воспаление. Как следствие, развивается угревая сыпь.
Если пренебрегать правилами гигиены, справиться с данной проблемой не поможет ни одно средство. Умываться нужно утром и вечером. Также ежедневно следует принимать душ. Если мужчина ходит в спортзал, принимать душ следует после каждой тренировки. Это поможет смыть следы пота и загрязнений.
В появлении жирного блеска есть вина гормонов, которые продуцирует организм мужчины.
Одним из основных считается тестостерон. С возрастом синтез данного элемента уменьшается, и кожа становится более сухой. Максимальная выработка этого гормона наблюдается в 16-35 лет.
Виновником избыточного количества кожного сала может быть и другой гормон, который считается производным от тестостерона. Его избыточное количество может спровоцировать не только образование прыщей, но и более опасные состояния. В такой ситуации обязательно требуется консультация дерматолога и эндокринолога.
Иногда причина появления проблем обусловлена приемом отдельных медикаментозных средств.
Такая реакция у мужчин часто наблюдается вследствие потребления биодобавок, которые используются для наращивания мышечной массы или повышения потенции.
Даже препараты, которые имеют натуральный состав, могут приводить к повышенной жирности. В результате есть риск нарушения работы внутренних органов и желез.
Причины жирной кожи могут быть самыми разными. Чаще всего они связаны с наследственной предрасположенностью, изменением баланса гормонов и нарушениями в режиме питания. В отдельных случаях причина может крыться в наличии серьезных заболеваний. В таких ситуациях не удастся обойтись без квалифицированной врачебной помощи.
Жирная кожа лица у мужчин народные средства. Жирная кожа лица у мужчин
Мало кто знает, что кожа мужчин, в отличие от женщин, гораздо толще и имеет больше сальных желез, поэтому является более жирной. Проблема жирной кожи лица заключается в том, что поры у нее, как правило, забиты, появляются прыщи, она лосниться и выглядит неопрятно.
Основными причинами такой проблемы являются: курение, недостаточное потребление воды, недостаток отдыха и сна, и, конечно, же наследственный фактор. Также жирная кожа лица чаще всего проявляется у тех, кто не следит за своим питанием – ученые доказали, что к ухудшению ее состояния приводит частое потребление сладкой пищи. Более того, недостаточное или неправильное очищение кожных покровов тоже может спровоцировать повышенную сальность. Ну, и последнее – стресс, депрессия и нервные переживания провоцируют появление прыщей.
Жирная кожа выдает себя характерным блеском, расширенными порами и прыщами. А виноваты в этом активные сальные железы и мужские половые гормоны, которые усиливают их работу.
Справедливости ради отметим, что жирный тип дермы – самый распространенный среди мужчин, поэтому давайте узнаем, что делать, если вы находитесь в числе таких «счастливчиков».
Уход за жирной кожей лица
Начнем с хорошей новости: обладатели жирной кожи лица выглядят намного моложе своего биологического возраста, поскольку естественные масла, выделяющиеся сальными железами, дольше сохраняют эпидермис упругим и гладким. Более того, после тридцати лет активность сальных желез снижается, и кожа становится нормальной. Однако пока выработка кожного жира не сократится, необходимо принять меры, чтобы обеспечить тщательный уход за таким типом дермы. Он состоит из трех основных правил:
- правильное очищение;
- увлажнение;
- дополнительные процедуры по устранению прыщей.
Тесты
- Активный ли вы человек?
- Знаете ли вы женщин?
- Какой тип женщин вас привлекает?
- Какой из вас любовник?
- Знаете ли вы свою жену?
- Сможете ли вы бросить курить?
Еще по теме
Уход за кожей лица у мужчин
Омоложение кожи лица для мужчин
Покраснение кожи лица у мужчин
Витамины для кожи для мужчин
Маски для лица для мужчин
Очищение кожи
Для очищения жирной кожи лица необходимо использовать мягкое средство для умывания — гель или пенку — два раза в день. Смывать средство следует большим количеством прохладной воды. При наличии прыщей после умывания протирайте лицо антибактериальным тоником.
Важно! Ни в коем случае не умывайтесь горячей водой, поскольку именно это оказывает стимулирующее действие на сальные железы.
Увлажнение
После умывания обязательно наносите на лицо увлажняющий крем или лосьон, в котором не содержатся масла. Крем должен быть предназначен специально для жирной кожи и в идеале содержать антибактериальные вещества и цинк, которые лечат прыщи.
Важно! Гель для бритья наиболее подходит для жирной кожи, поскольку имеет свойство абсорбировать с ее поверхности часть жира. Поэтому выбирайте для бритья именно гель, а не пенку или мыльный раствор.
Процедуры
Чтобы глубоко очистить жирную кожу лица, необходимо один раз в неделю выполнять пилинг, используя скраб и наносить на лицо очищающую маску из глины. Косметическая глина (которая продается в любой аптеке) идеально поглощает жир, очищает поры и оказывает успокаивающее действие.
И еще несколько советов по уходу за жирной кожей лица:
- ни в коем случае не выдавливайте прыщи, поскольку вы рискуете еще больше распространить бактерии по лицу и получить еще больше прыщей. Лечите прыщи специальными мазями или гелями, которые подсушат высыпания, но не выдавливайте их;
- матирующие лосьоны способны мгновенно улучшить состояние кожи, поскольку устраняют излишки жира и сальный блеск;
- убрать избыток жира в течение дня можно обычными влажными салфетками. Они помогут не только очистить лицо, но и не допустить появление новых прыщей и угрей;
- держите руки подальше от лица, поскольку на руках содержится много бактерий, которые приводят к появлению прыщей.
Теперь вы знаете, как ухаживать за жирной кожей лица, а значит, вооружившись необходимыми средствами, сможете одержать победу над жирным блеском, прыщами и угрями.
Удачи вам и прекрасных результатов!
Существуют кожные болезни, лечением которых занимаются как дерматологи, так и косметологи. К ним относится то, что может быть у всех, на что можно и не обращать внимания, но от чего очень хочется избавиться, так как это влияет на эстетический вид кожи. Итак, это проблемы, которые портят внешний вид и причиняют не столько физические, сколько моральные страдания. Остановимся здесь только на наиболее частых – Угри, себорея и различные образования на коже.
Обыкновенные или юношеские угри
Угри
– самое распространенное заболевание кожи у подростков и лиц молодого возраста, то есть наиболее социально активной части населения. Этой неприятной болезнью охвачено около 85% людей в возрасте от 12 до 25 лет в европейских странах, так что чистая кожа в этом возрасте скорее исключение, чем правило. Присутствие воспаленных прыщиков, гнойничков и гнойников, черных точек (комедонов), пятен и рубчиков, сальный, неопрятный вид кожи на самых видных местах вызывает сложности в общении, профессиональном устройстве, снижает самооценку, нередко приводят к формированию значительных психоэмоциональных расстройств, вплоть до стремления к полной изоляции. Некоторые молодые люди перестают выходить из дома, бросают учебу и работу, замыкаются, и в конце концов незначительная и совершенно банальная кожная проблема перерастает в личную трагедию. У больного, обратившегося к дерматологу по поводу угрей, существуют серьезные психологические проблемы. В той или иной степени выражены стеснительность, чувство вины, ощущение своей социальной неприемлемости, злость, состояние депрессии, неверие в возможность излечения. Интенсивные переживания усугубляют течение заболевания. В стрессовых ситуациях больные, особенно женщины, расковыривают кожу, выдавливают Угри, что еще больше ухудшает внешний вид кожи в связи с присоединяющимся воспалением. На таких травмированных участках остаются рубцы и пятна, которые долго не проходят.
Угри
– длительно текущее заболевание, часто обостряющееся (у девушек, как правило, ежемесячно) и нередко устойчивое к проводимому лечению. В настоящее время мы знаем значительно больше об угрях, чем десять лет назад, и грамотный специалист всегда может помочь больному. В связи с этим бытовавшее в прошлом мнение, что угри сами собой пройдут с возрастом, и в связи с этим не стоит тратить усилия на их лечение, сейчас звучит просто абсурдно. Не всегда удается сразу найти верный индивидуальный подход, но приложенные усилия и проявленное упорство всегда вознаграждаются хорошим результатом. В арсенале специалистов есть целый ряд эффективных лекарственных препаратов разных групп. Выбор препарата зависит от формы заболевания, преобладания тех или иных симптомов, пола больного, наличия противопоказаний.
Угри чаще подразделяют на:
- угри с преобладанием комедонов (белых и черных точек при слабо выраженном воспалении);
- папуло-пустулезные угри (имеются комедоны, воспаленные узелки – то, что обычно называют прыщами, гнойнички, иногда единичные крупные болезненные уплотнения, постепенно превращающиеся в гнойники типа фурункулов);
- конглобатные угри (наряду со всем вышеперечисленным имеются длительно существующие болезненные уплотнения, оставляющие после заживления выраженные рубцы).
У большинства пациентов со временем формируется привычка выдавливать комедоны и гнойнички, постоянно трогать воспаленную кожу, отчего ко всему описанному добавляются кровянистые корочки, пятна, поверхностные рубчики.
В развитии угрей принимают участие многие факторы, действие которых реализуется в конечном счете в сально-волосяных фолликулах. Поражаются не все фолликулы, а только имеющие особое строение, располагающиеся на лице и в верхней части туловища, с крупными сальными железами, широкими (до 2,5 мм) протоками и тонкими, почти невидимыми волосками. Сальные железы – орган-мишень для половых гормонов, особенно для тестостерона. Под влиянием тестостерона, вырабатываемого половыми железами особенно активно в юношеском возрасте, размеры и количество сальных желез существенно увеличиваются, усиливается выработка кожного сала, изменяется его состав. Помимо этого, в развитии угрей имеют существенное значение нарушение ороговения протоков сальных желез, затруднение оттока кожного сала на поверхность кожи, усиленное размножение микробов в скопившемся сале и последующее воспаление. С помощью современных лекарственных средств можно оказать воздействие практически на все факторы, принимающие участие в развитии болезни.
При начальных проявлениях угрей (обычно в возрасте 8–13 лет), когда в клинической картине преобладают повышенная жирность кожи и комедоны (беловатые узелки и черные точки), а воспалительных элементов не так много, применяют наружно препараты ретиноевой и салициловой кислот. Обе кислоты обладают свойством растворять комедоны, причем салициловая кислота в этом отношении действует намного слабее. При папуло-пустулез-ных угрях целесообразно применять антибиотики, ретиноиды, бензоила пероксид (перекись бензоила), традиционные наружные средства (салициловый, левомицетиновый, резорциновый спирты). Тяжелые формы угрей, в том числе конглобатные угри, следует лечить ретиноидами, назначаемыми внутрь, и лишь при наличии противопоказаний применяют другие методы лечения (антибиотики, иммуномодуляторы). Как и при папуло-пустулезных угрях, предпочтительнее применять комбинацию различных препаратов.
Задачи, решаемые в процессе лечения, и способы их решения:
- уменьшение продукции кожного сала (ретиноиды, особенно ретиноевая кислота, гормональные препараты – эстрогены, прогестины или антиандрогены, спиронолактоны);
- уменьшение воспаления – антибиотики (тетрациклины, эритромицин, линкомицин, клиндамицин) и местные противовоспалительные и улучшающие микроциркуляцию средства, включающие окись цинка, серу, деготь, ихтиол, резорцин;
- предотвращение появления и устранение комедонов (ретиноиды, особенно ретиноевая кислота, салициловый спирт);
- предотвращение появления рубцов (раннее начало лечения, ретиноиды, куриозин, контрактубекс, исключение травмирования высыпаний).
Особенности лечения угрей препаратами разных групп
В настоящее время ретиноиды являются самой эффективной группой препаратов для лечения угрей. Их применение решает сразу несколько задач – уменьшение продукции кожного сала и воспаления, предотвращение появления и устранение комедонов и рубцов. Для наружного лечения угрей применяются два изомера ретиноевой кислоты (третиноин и изотретиноин). Для внутреннего лечения конглобатных угрей и устойчивых к другим наружным средствам распространенных папуло-пустулезных угрей применяются Роаккутан и Ретинола пальмитат.
Роаккутан (изотретиноин) (“Хоффманн-Ля Рош”, Швейцария) выпускают в капсулах для перорального применения по 10 и 20 мг (30 штук в упаковке). Назначают из расчета 0,5–1,0 мг/кг массы тела в сутки, принимают равными частями 2 раза в день после еды в течение 12–16 недель. При необходимости повторных курсов перерыв должен составлять не менее 8 недель. Роаккутан – высокоэффективный препарат, однако, его применение ограничивается высокой стоимостью и множеством побочных эффектов. Лечение всегда проводится под наблюдением специалиста.
Ретинола пальмитат
(витамин А) – отечественный препарат, его выпускают в капсулах для перорального применения по 33000 и 100000 МЕ, а также в масляном растворе по 100000 МЕ/мл. Эффективные дозы при угрях не менее 300000 МЕ в сутки. Курс лечения – 12–16 недель. Промежутки между курсами – 4–8 недель. Ретинола пальмитат по эффективности уступает Роаккутану, однако, переносимость его лучше, а стоимость значительно ниже.
Для наружного лечения угрей применяют препараты, содержащие полностью транс-ретиноевую кислоту третиноин) и 13-цис-ретиноевую кислоту (изотретиноин). Полностью транс-ретиноевая кислота содержится в следующих зарубежных препаратах: Ретин-A – 0,05% крем в тубах по 30 г (“Силаг”, Швейцария), Локацид – 0,05% крем в тубах по 30 г и 0,1% раствор во флаконах по 15 мл (“Пьер Фабр”, Франция). Наружные препараты с 13-цис-ретиноевой кислотой, обладающей более высокой биодоступностью, выпускаются только в России – Ретиноевая мазь 0,1% и 0,05% и Ретасол® (ФНПП «Ретиноиды»). Мази и раствор рекомендуется наносить на предварительно очищенную кожу 1–2 раза в день. По достижении эффекта рекомендуется снизить концентрацию или уменьшить кратность нанесения препарата. Длительность лечения – 12–16 недель.
Препараты из группы ретиноидов обладают рядом побочных эффектов. Самые серьезные из них – тератогенность и эмбриотоксичность. В связи с этим женщинам детородного возраста ретиноиды назначают при надежной контрацепции и отрицательном тесте на беременность. В амбулаторной карте при назначении системного лечения обычно делают отметку об осведомленности женщины о возможных побочных эффектах, а за рубежом дерматологи предлагают женщинам заполнить и подписать специальную форму, чтобы избежать в дальнейшем судебного преследования в случае возникновения побочных эффектов. Наружное лечение препаратами этой группы при наступлении беременности прекращают. Отрицательного влияния на репродуктивную функцию мужчин ретиноиды не оказывают.
На первой–второй неделе лечения у большинства пациентов возникает реакция обострения, выражающаяся в покраснении, умеренном зуде, шелушении кожи. О реакции следует предупредить больного, а если ему предстоят в это время важные в жизни события, то начало лечения лучше отложить. Обычно указанные явления проходят самостоятельно в течение нескольких дней, после чего наступает стойкое улучшение. Сухость губ, трещинки в углах рта, шелушение кожи часты в процессе лечения, они устраняются применением нейтрального увлажняющего крема для лица и тела, гигиенической губной помады или геля для губ, ограничением использования моющих средств при умывании и мытье. При системном назначении ретиноидов иногда наблюдаются сухость слизистой оболочки носа, носовые кровотечения, конъюнктивит, уретрит, повышение уровня трансаминаз и липидов в крови, повышенная чувствительность кожи к солнечным лучам. Учитывая это, до начала лечения и ежемесячно в процессе лечения производят биохимический анализ крови, рекомендуют пользоваться защитными кремами от солнца, избегать прямых солнечных лучей.
Противопоказания
беременность и период кормления грудью, отклонения в биохимическом анализе крови (гиперлипидемия, повышение активности АЛТ, АСТ и щелочной фосфатазы), почечная и печеночная недостаточность, гипервитаминоз A, непереносимость препарата. Нельзя назначать одновременно ретиноиды внутрь и наружно, ультрафиолетовое облучение, препараты с кератолитическим и отшелушивающим действием, отшелушивающие косметические процедуры и средства (скрабы, пилинг). Действие ретиноидов ослабляется при одновременном использовании глюкокортикостероидных препаратов и приеме алкоголя.
Антибиотики
Из широкого круга антибиотиков для лечения угрей применяются только тетрациклины, эритромицин, линкомицин, джозамицин и клиндамицин. Назначение антибиотиков внутрь показано при поражении большой площади кожи, преобладании гнойничков. Во время беременности из этих препаратов можно применять только эритромицин.
Антибиотики тетрациклиновой группы имеют преимущество перед другими группами, так как они липофильны и легко доходят до главного объекта их действия – сальных желез. Их можно назначать на длительное время – 2–3 месяца в маленькой дозе. В этом случае они блокируют выработку бактериальных липаз – главного звена развития воспаления. Существенное достоинство этого метода – возможность длительного лечения без нарушения состава кишечной флоры. Суточная доза тетрациклина – 1000 мг (10 таблеток по 0,1 г или 4 табл. по 0,25 г), доксициклина гидрохлорида – 50 мг (1 капсула по 0,05 г один раз в день), юнидокс солютаб – 50 мг (1/2 таблетки по 0,1 г), метациклина – 600 мг (2 раза в день по 0,3 г). Антибиотики тетрациклиновой группы в указанных дозах всегда хорошо переносятся, и побочных эффектов, характерных для длительного приема в бактериостатической дозе, не развивается. Тетрациклины противопоказаны при сопутствующих грибковых заболеваниях, беременности (последний триместр), нарушениях функции печени, лейкопении, детям в возрасте до 8 лет, заболеваниях почек. Во время лечения не рекомендуют инсоляцию, не назначают ультрафиолетовое облучение, ретиноиды для внутреннего применения, гормональные противозачаточные средства, психотропные, противосудорожные и противодиабетические препараты. Всасывание тетрациклина ослабляется в присутствии пищи, особенно молока и кисломолочных продуктов, а также микроэлементов – алюминия, кальция, магния, железа. Их употребления следует избегать во время лечения. Таблетки принимают отдельно от приема пищи.
Доксициклин, Метациклин и Юнидокс солютаб лучше абсорбируются, их можно принимать во время еды или после неё, запивая большим количеством воды. К сожалению, к препаратам этой группы быстро развивается устойчивость микроорганизмов, и при повторном назначении они редко оказываются эффективны.
Эритромицин относится к группе макролидов, суточная доза – 500-1000 мг распределяется на 3-4 приема за 1–1,5 часа до еды. Препарат выпускают в таблетках или капсулах по 0,1, 0,25 и 0,5 г. Возможные побочные явления включают тошноту, рвоту, понос, нарушения функции печени. Препарат противопоказан при индивидуальной непереносимости, заболеваниях печени с нарушением ее функции. Следует иметь в виду, что эритромицин инактивируется молочными продуктами и кислыми напитками, а также повышает уровень в крови и усиливает токсический эффект карбамазепина (тегретола, финлепсина) и теофиллина.
Клиндамицин (группа линкомицина) назначают в суточной дозе 0,6 г, разделяемой на 2 приема, выпускается в капсулах по 0,15 г и под названием Далацин Ц – по 0,15 и 0,3г. Курс лечения – 7–10 дней. Возможные побочные явления включают диспепсию (тошноту, рвоту, понос), нарушения функции печени. Препарат несовместим с эритромицином и витаминами группы В. Линкомицин назначают в суточной дозе 1500–2000 мг (по 2 табл. 3–4 раза в день), выпускается в капсулах по 0,25 г. Длительность лечения и побочные действия аналогичны клиндамицину.
Джозамицин или вильпрафен в суточной дозе 1000 мг (по 1 табл. 2 раза в день между приемами пищи) применяют в течение 2–4 недель, затем по 1 табл. в течение 8 недель. Возможные побочные явления включают диспепсию (тошноту, рвоту, понос), нарушения функции печени. Препарат несовместим с линкомицином, ослабляет действие гормональных контрацептивов.
При непереносимости антибиотиков прибегают к сульфаниламидным препаратам, обычно ко-тримоксазолу (бисептол, септрин, гросептол, котрифарм 480). Препарат назначают по 480-960 мг (1–2 таблетки) 2 раза в сутки во время или после еды с интервалом в 12 часов. Во время лечения рекомендуют обильное питье, следят за состоянием крови и мочи, избегают солнечного и ультрафиолетового облучения, не назначают аскорбиновой кислоты.
Логично предположить, что местное применение вышеуказанных антибиотиков может оказаться значительно эффективнее и безопаснее внутреннего. Однако исследования показывают, что наружное применение эритромицина, клиндамицина и тетрациклина эффективно только при незначительно выраженной угревой сыпи, особенно в комбинации с цинком, ретиноидами или бензоила пероксидом. Наружное применение 1% эритромициновой мази (Ung. Erythromycini 1%) оказывает положительный эффект только в комбинации с другими наружными и внутренними средствами, более эффективен гель с клиндамицином Далацин Т («Фармация», США). Удобен в применении Эридерм (Eryderm, фирма “Эбботт Лабор”, США) – 2% раствор эритромицина. Левомицетиновый, борный, резорциновый спирты также применяют для подсушивания и прижигания отдельных высыпаний. Эффективны комбинированные препараты – Зинерит («Яманучи», Нидерланды) – раствор эритромицина и цинка ацетата и Бензамицин, гель для наружного применения, в тубах по 20 г, («Рон-Пуленк Рорер», США), содержащий 3% эритромицина и 5% бензоила пероксида. Все вышеуказанные препараты назначают 2 раза в день. Как и назначенным внутрь антибиотикам, наружным препаратам свойственно вызывать развитие резистентных к антибиотикам штаммов микроорганизмов, поэтому их повторное назначение нередко оказывается неэффективным. Резистентность штаммов Propionibacterium acnes (основного микроорганизма, размножающегося в сальных железах больных) к обычно применяемым антибиотикам обнаружена у 60% больных. Усиление резистентности зависит от длительности терапии, чаще развивается резистентность к эритромицину.
Другие антисептики и дезинфицирующие средства. Одним из удачных современных подходов к лечению является использование бензоила пероксида – липофильного соединения из-за присутствия остатка бензойной кислоты в его составе. Нанесенный на кожу бензоила пероксид под действием воздуха распадается на перекись и неактивную бензойную кислоту, которая остается на поверхности кожи. Активные соединения кислорода повреждают стенки бактерий, разрушая их, уменьшается содержание жирных кислот, что препятствует воспалению. Вместе с тем, те же соединения оказывают повреждающее действие и на роговые чешуйки, что клинически выражается шелушением кожи, сопровождающим лечебный эффект. Препараты перекиси бензоила не оказывает влияния на комедоны, поэтому при их преобладании не применяются. Разные фирмы этот препарат предлагают под названиями Бензакне (“Польфа”, Польша), Десквам (“Бристоль-Майерс”, США), Окси 5 и Окси 10 (“СмитКляйнБичем”, Великобритания), Базирон («Галдерма», Франция). Бензоила пероксид выпускают в виде 2%, 5%, и 10% геля, 5% и 10% лосьона. Лечение начинают с нанесения на лицо препарата более низкой концентрации, затем ее повышают. На спину и грудь сразу применяют более высокую концентрацию. Бензоила пероксид наносят на предварительно очищенную кожу один раз в день. Побочные эффекты включают реакцию обострения в первые дни применения, сухость и шелушение кожи, обесцвечивание волос и белья при попадании на них препарата. Непереносимость встречается нередко, поэтому до начала лечения рекомендуется провести кожный тест — препарат наносят на небольшой участок кожи сгибательной поверхности предплечья на 48 часов. При отсутствии зуда и покраснения можно наносить препарат на лицо.
Хороший эффект, особенно при наличии комедонов, оказывает сочетание местного применения утром бензоила пероксида, а вечером – Ретиноевой мази.
Азелаиновая кислота подавляет рост микроорганизмов и снижает содержание свободных жирных кислот на поверхности кожи. Крем или гель Скинорен (“Schering”, Германия), содержащие 20% и 15% азелаиновой кислоты соответственно, наносят на кожу лица (как на пораженные, так и на свободные от высыпаний участки) 2 раза в день. При применении возможно местное раздражение кожи. Скинорен используется в комплексной терапии угрей, применение его в качестве самостоятельного средства обычно успеха не приносит.
Цинка гиалуронат входит в состав геля Куриозин («Гедеон Рихтер», Венгрия), оказывает заживляющее и противомикробное действие. Его можно применять при небольшом количестве высыпаний, так как эффективность препарата невелика. Гель наносят на очищенную кожу дважды в день, возможны ощущение жжения и покраснение кожи в местах нанесения.
Повидон-йод (Бетадин) применяется для смазывания гнойничков в концентрированном (10%) или разведенном 1:1 с водой растворе 1–2 раза в сутки. Нежелательно применять у светлокожих и рыжеволосых пациентов в связи с повышенной чувствительностью к йоду. Разведенный раствор не подлежит хранению.
При незначительном количестве комедонов в начальной стадии заболевания эффективен салициловый спирт 2–3%. Его применяют 2 раза в день, стараясь наносить не на всю пораженную область во избежание ее пересушивания, а только на отдельные участки.
Сера – противовоспалительное средство, она включается в виде одной из составляющих в большинство наружных средств (мазей и болтушек), традиционно применяемых в терапии угрей. Однако в последние годы обнаружено ее комедогенное действие, т.е. она способна вызывать образование комедонов.
Гормонотерапия
Терапия половыми гормонами возможна только у женщин. Для лечения могут быть использованы эстрогены (этинилэстрадиол) и антиандрогены (ципротерон-ацетат, спиронолактон). Эстрогены снижают секрецию сальных желез, правда, не так значительно, как ретиноиды. Их можно применять одновременно с местным назначением ретиноевой кислоты, антибиотиков или бензоила пероксидом, что повышает лечебный эффект. Для достижения хорошего результата эстрогены нужно давать длительно — не менее 5 циклов. Первые признаки улучшения заметны только к концу второго-третьего цикла. У эстрогенов множество побочных эффектов — тошнота, задержка жидкости в организме, отеки ног, увеличение веса, болезненность молочных желез, пигментация кожи, увеличение риска тромбоза сосудов. К факторам риска развития побочных эффектов относятся курение, употребление алкоголя, ожирение, сосудистые заболевания. Ципротеронацетат для лечения угрей используют только в комбинации с эстрогенами. Из комбинированных препаратов применяется Диане-35 и Жанин (“Шеринг”, Германия). Препарат назначают по 1 драже в день, начиная с первого дня цикла, в течение 21 дня с перерывом на 7 дней. Антиандрогенный препарат Ципротерон или Андрокур (“Шеринг”, Германия) назначают по 1 таблетке (10 мг) в день, начиная с первого дня цикла в течение 15 дней, новый курс начинают через 4 недели после начала первого. Глюкокортикостероидные препараты назначают внутрь или парентерально только при абсцедирующих и молниеносных угрях, встречающихся крайне редко. Наружное использование кортикостероидных мазей не показано.
Препараты других групп
Цинктерал («Польфа», Польша) содержит цинка сульфат, дефицит которого нередко обнаруживается у больных угрями. Таблетки по 0,124 г назначают 1–2 раза в сутки во время или сразу после еды в течение 1-2 месяцев. В первую неделю приема может быть тошнота. Препарат усиливает действие ретиноидов, но ослабляет – тетрациклинов. Гомеопатические средства лечения включают инъекции Кутис композитум или Траумель («Хеель», Германия). По-прежнему широко используется фитотерапия в качестве вспомогательных средств – аппликации кашицы из бадяги для рассасывания отдельных крупных узлов, примочки с зеленым чаем, корневищем аира, побегами малины. Внутрь назначают настои растений с эстрогенным действием (шишки хмеля, листья шалфея).
Уход за кожей
Многие больные, ощущая повышенное салоотделение, характерное для угрей, стараются как можно чаще мыть лицо с применением мыла и губки. Кожа при этом пересыхает, но салоотделение не становится существенно ниже, так как вымывание жиров происходит лишь с поверхности кожи, не затрагивая самих сальных желез, расположенных в ее глубине. В связи с этим не рекомендуется частое мытье кожи (не более 1 раза в день), применение губки и мочалки во избежание раздражения и травмирования. Сейчас многие пользуются противомикробным мылом. Но оно изменяет состояние микробной флоры только на поверхности кожи и на течение болезни существенного влияния не оказывает. В то же время содержащиеся в мыле противомикробные добавки могут вызвать раздражение или аллергические реакции. Для очистки кожи лучше применять мягкое нейтральное мыло для чувствительной кожи или специальные косметические средства, предназначенные для этой цели (очищение с помощью молочка, затем тоника), а для устранения блеска лица, связанного с выходом на поверхность кожного сала, – косметические салфетки или специальные матирующие средства. Широко распространенное мнение, что при угрях не следует применять декоративную косметику, также теперь пересмотрено. Современная высококачественная косметика, не раздражающая кожу, хорошо маскирующая имеющиеся дефекты, существенно не нарушающая потоотделения, не наносимая на кожу толстым слоем, может быть использована в течение дня. Дома её следует снять. Применение некоторых лекарственных средств требует использования солнцезащитных средств. Лучше предпочесть гели и молочко, и также обязательно поскорее снять их с кожи в помещении. Скрабы и пилинги могут быть рекомендованы для выравнивания поверхности кожи и придания ей свежести, но противопоказаны во время лечения ретиноидами, бензоила пероксидом и тетрациклинами.
Применение лечебных масок с подсушивающим действием и моющих средств ограничивается во время лечения ретиноидами и спиртовыми растворами. При наличии на коже гнойничков и выраженном воспалении противопоказаны массаж и косметическая чистка кожи.
Диета
Как в прошлом, так и теперь, большинство дерматологов всегда рекомендуют соблюдение довольно строгой диеты. Наши многолетние наблюдения показали, что польза от таких ограничений небольшая, и лишь у единичных пациентов наблюдается явная связь между употреблением в пищу некоторых продуктов (преимущественно, шоколада) и усилением высыпаний. Обычно мы рекомендуем больным придерживаться разумной диеты, без излишеств, включать в рацион побольше кисломолочных продуктов и зелени. Вместе с тем, 2-3 дня голодания во время обострения всегда дают положительный результат. В целом при назначении современных терапевтических средств нет необходимости в соблюдении какой-либо диеты для достижения хорошего результата. Если же больному предстоит принять участие в праздничном застолье, лучше отменить на 2-3 дня пероральный прием препаратов и назначить энтеросорбенты (Полифепан, Энтеросгель и др.).
Наши рекомендации по лечению угрей
- Начальная стадия – появляются немногочисленные мелкие черные точки на носу и лбу (обычно у детей) – Салициловый спирт, Ретиноевая мазь, Скинорен, лечебная косметика.
- То же, но при существенной жирности кожи – Ретиноевая мазь, Салициловый спирт.
- Многочисленные черные точки и отдельные воспалительные узелки и гнойнички – Ретиноевая мазь, Салициловый спирт, на гнойнички – спирты с антибиотиками, Далацин Т, Повидон-йод.
- Преобладание воспаления при небольшом количестве комедонов – Ретиноиды (Ретиноевая мазь, Ретасол®), бензоила пероксид (Бензакне, Десквам, Окси 5 и Окси 10, Базирон), наружные препараты с антибиотиками (Далацин Т, Зинерит, Эридерм, Бензамицин).
- Преобладание гнойничков при распространенном процессе (лицо, спина, грудь) – антибиотики, в отдельных случаях – ретиноиды внутрь (Роаккутан, Ретинола пальмитат), наружно – бензоила пероксид, дезинфицирующие средства.
- Отдельные крупные болезненные гнойники на лице – антибиотики, наружно – мази с антибиотиками и бензоила пероксид.
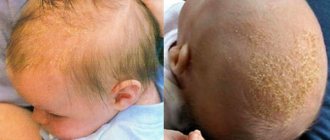
Себорея и себорейный дерматит
В последние годы то, что раньше объединялось одним термином «себорея» стало разделяться на 2 понятия – себорея головы и себорейный дерматит (поражение гладкой кожи).
Себорейный дерматит
– хроническое воспалительное заболевание кожи. Им страдают 1-3% взрослых (преимущественно мужчин). Себорейный дерматит наряду с угрями относится к нарушениям салоотделения. Действительно, оба заболевания часто сочетаются у одного и того же человека и поражаются одни и те же участки кожи – так называемые «себорейные зоны» – лицо, грудь (область декольте) и средняя часть спины вдоль позвоночника (межлопаточная область), где располагаются самые крупные сальные железы с широкими протоками, выделяющие большое количество кожного сала. Сальные железы этого типа активно развиваются и увеличиваются в размерах в период полового созревания. Изменяется и состав кожного сала, оно становится более вязким, содержащиеся в нем компоненты способствуют повышенному ороговению, что соответствует видимому на глаз шелушению. Менее крупные железы, но выделяющие также большое количество кожного сала, расположены на волосистой части головы. Их назначение – обеспечить жировую смазку волоса, сделать его неуязвимым к внешним воздействиям. Эти железы также более активно работают в период полового созревания. У подростков и взрослых самая легкая форма себорейного дерматита характеризуется шелушением кожи и ее избыточной жирностью без явлений воспаления – на волосистой части головы это перхоть, а на лице и груди – скопления жирных чешуек в кожных складках – возле крыльев носа, в носогубной складке, на переносице, реже – на груди и спине. Жирные чешуйки, пропитанные кожным салом, служат хорошей питательной средой для развития липофильных грибков Malassezia furfur или Pityrosporum ovale. В свою очередь на них реагирует иммунная система развитием аллергического дерматита, заболевание вступает в свою вторую, более неприятную фазу, и перестает ограничиваться легкими проявлениями. Появляются зуд, жжение, сначала легкое, затем более интенсивное покраснение кожи, выраженное шелушение, выпадение волос. Проявления болезни усугубляются самими пациентами – постоянное расчесывание, попытки удалить корочки, снять с волос скопления чешуек, применение «народных» средств, причем самых сильных, неизбежно приводят к усилению покраснения, появлению царапин и ранок, размножению других микробов, развитию осложнения гнойничковым процессом. Обычно в этом состоянии пациенты и обращаются к дерматологу, хотя все поправить можно было бы гораздо раньше.
При любом проявлении заболевания следует обратить внимание на диету. Иногда ее коррекции оказывается достаточно, чтобы предотвратить дальнейшее развитие болезни. Алкоголь, сладкое и мучное следует ограничить, причем независимо от вида продуктов. При зуде и воспалении временно ограничивают также копченые, соленые, маринованные продукты, острые приправы, крепкие бульоны, растворимый кофе, цитрусовые, киви, ананасы и соки из них.
Лечение зависит от стадии развития и клинической картины заболевания. При появлении перхоти без наличия воспаления можно ограничиться только наружным лечением, в более серьезных случаях необходимо также и внутреннее. Наружное лечение включает кератолитические, глюкокортикостероидные, антисептические, дезинфицирующие и противогрибковые средства. С противогрибковых препаратов обычно начинают лечение, их можно применять длительно, не рискуя появлением побочных эффектов. Используются различные лекарственные формы — кремы, гели, шампуни. Шампуни с противогрибковыми веществами — Низорал, Кето-плюс, Перхотал, Микозорал, Себозол содержат 1–2 % кетоконазола. В шампуне Ти/Джел от перхоти содержится 0,75 % пироктон оламина и 2 % салициловой кислоты. Кремы и гели наносят 2 раза в день, шампуни – 3 раза в неделю. Различные другие лекарственные вещества, также обладающие противогрибковыми свойствами, включают цинка пиритионат, деготь, серу, резорцин и дисульфид селена. Лекарственные препараты, включающие эти соединения, выпускаются в виде шампуней для лечения перхоти (Фридерм-деготь, Ти/Джел-Ньютар, Фридерм-цинк) и мазей для лечения поражений гладкой кожи (Скин-кап, березовый деготь, дегтярная и серно-дегтярная мази). Применяются также рецептурные формы: молоко Видаля, спиртовые растворы с серой, борной кислотой, дегтем. После лечения волос обязательны смена расчесок и щеток для волос, головных уборов.
При выраженном воспалении применяют противовоспалительные, антисептические и дезинфицирующие средства. При мокнутии и сильном набухании очагов применяются примочки с резорцином 1 %, отварами трав. Корочки обычно смазывают спиртовыми растворами (салициловым, резорциновым, борным спиртами). Быстрым противовоспалительным эффектом обладают кортикостероидные средства – на голову их применяют в виде растворов – Элоком, Дипросалик (“Шеринг-Плау” США), Локоид (“Янссен-Силаг” Бельгия), Белосалик (“Белупо”, Хорватия), на себорейные зоны – в виде мазей и кремов — Элоком, Дипросалик, Белосалик, Гидрокортизоновая мазь. Следует заметить, что на кожу лица, которая значительно тоньше, чем в других участках, можно применять только нефторированные глюкокортикостероиды в виде легко впитывающихся кремов и эмульсий (эмульсию Адвантан, крем Элоком, крем Локоид) или слабые (Преднизолоновая, Гидрокортизоновая) мази. Препараты этой группы не пригодны для длительного применения в связи с опасностью возникновения нежелательных эффектов – истончения кожи, расширения сосудов, появления или усиления угрей. Когда удается снять острое воспаление (обычно за 3-5 дней), и при остаточном шелушении им на смену приходят препараты, содержащие витамин A – мази на эмульсионной основе Видестим®, Радевит® (ФНПП “Ретиноиды”, Россия). Известно, что витамин A (ретинола пальмитат) снижает салоотделение за счет уменьшения размеров сальных желез и ороговения, а также обладает свойствами местного иммуномодулятора. Видестим® содержит 0,5 % ретинола пальмитата на эмульсионной основе, Радевит® – 1 % ретинола пальмитата, эргокальциферол и токоферола ацетат (витамины A, Д и Е). Препараты применяют длительно, в том числе с целью профилактики рецидивов. В последние годы в лечении используется также местный иммуномодулятор пимекролимус, поставляемый в Россию под названием Элидел. Кератолитические средства используют при выраженном шелушении и образовании корочек. Применяют серно-салициловую мазь 2–5 % за 1,5–2 часа до мытья волос под косынку, на лицо – за 1 час до умывания, 10 % мазь с мочевиной Карбодерм (Украина). Особенно хороший эффект приносят комбинированные препараты, сочетающие кератолитические свойства салициловой кислоты и противовоспалительные глюкокортикостероидов – Дипросалик, Белосалик. Внутренние средства включают витамин A (ретинола пальмитат) в суточной дозе 100000–200000 МЕ (однократно на ночь в течение 2 месяцев), витамины группы B, в частности пивные дрожжи (“Мерц” Германия и отечественных фирм), пивные дрожжи с добавлением цинка и селена Нагипол, поливитамино-минеральные комплексы, препараты с селеном (Селевит, Триовит), цинком (Цинктерал). Для уменьшения салообразования у женщин применяется гормонотерапия (Диане-35, Жанин) и антиандрогены (Андрокур)- см. выше. Несмотря на успешно проведенную терапию, заболевание часто рецидивирует. Рациональный подход к диете и тщательный подбор средств ухода за кожей и волосами необходимы для возможно длительного поддержания благоприятного результата лечения.
проф. В.И. Альбанова
Печать
Как бороться с жирной кожей. К каким последствиям приводит
При отсутствии должного ухода за жирной кожей происходит патологический процесс, на фоне которого видоизменяется состав сального секрета. В дальнейшем снижаются бактерицидные и антисептические свойства водно-жировой пленки, что приводит к развитию таких заболеваний, как розацеа, акне, милиумы, себорейный дерматит на лице .
Акне – одно из наиболее страшных последствий неправильного ухода за жирной кожей.
Жирная себорея лица
Зачастую встречается в подростковом возрасте, когда в результате полового созревания в организме нарушается естественный баланс гормонов. Обычно к таким последствиям приводит повышенный уровень тестостерона. В зрелом возрасте себорею можно наблюдать у людей с нарушенным гормональным фоном, проблемами ЖКТ, печени.
Из-за нарушений работы эндокринной системы происходит активная выработка кожного жира, появляется характерный блеск лица и, в конечном счете, образуются воспаленные гнойничковые элементы. Со временем избыточное накопление секрета превращается в кисты, формируя атеромы – образования, возникающие в результате закупоривания протоков сальной железы.
Жирной себореей лица страдают от 6 до 8% населения планеты.
На запущенной стадии заболевания образуются кровавые корки, которые намного сложнее поддаются медикаментозной терапии. Своевременная диагностика и грамотное лечение у специалиста помогут избежать последующих осложнений в виде себорейного дерматита.
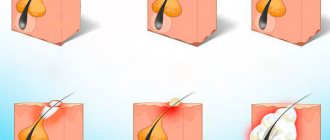
Черные точки и расширенные поры
В отличие от угревой сыпи и жирного блеска, черные точки знакомы не только обладателям жирного типа кожи. Такие открытые комедоны могут образоваться даже на сухой коже . Возникают вследствие закупорки пор ороговевшими клетками эпидермиса и кожным салом. При взаимодействии с кислородом секрет приобретает черный цвет и кожа кажется загрязненной. Как избавиться от черных точек на лице читайте тут .
Ситуацию усугубляют загрязнения окружающей среды, а также постоянное использование маскирующих тональных средств.
Основным местом скопления расширенных пор является Т-зона, где происходит наиболее активная выработка сальных желез.
Милиумы
Эти плотные бугорки образуются под кожей и имеют желтовато-белый окрас. Чаще всего возникают у людей, предрасположенных к гиперкератозу – повышенному ороговению клеток эпителия.
Местом локализации белых угрей является область вокруг глаз, носа и рта, а причинами таких воспалений становятся гормональный дисбаланс, заболевания щитовидной железы и желудочно-кишечного тракта.
Чаще всего милиумы можно увидеть под глазами, на веках, щеках.
Избежать возникновения милиумов можно при помощи регулярного очищения кожи от ороговевшего слоя эпидермиса. Для этого используют косметические средства с отшелушивающим эффектом, в составе которых имеются кислоты или мелкие абразивные частички. Маски для очищения лица описаны здесь .
Акне
На возникновение акне влияют те же факторы, что и на увеличение количества кожного сала. Угревая сыпь и гнойничковые элементы появляются в результате генетической предрасположенности, обусловленной гормональными нарушениями, употреблением вредной пищи, а также отсутствием должного ухода за жирной и проблемной кожей.
Выделяют 3 формы акне. На начальном этапе наблюдаются закрытые и открытые комедоны, которые относят больше к косметическим несовершенствам.
На запущенной стадии заболевания развивается вторая форма акне, характеризующаяся более выраженными повреждениями кожного покрова. В итоге на воспаленных участках образуются рубцы, которые невозможно удалить без хирургического вмешательства.
Виды акне.
Сосудистые звездочки
Телеангиэктазии возникают в результате нарушения процесса кровообращения в поверхностных слоях эпидермиса, на фоне чего развивается купероз . На коже появляются заметные «прожилки» и увеличенные капилляры, которые в простонародье называют сосудистыми звездочками.
Неправильное кровоснабжение клеток вызвано постоянным закупориванием протоков сальных желез и волосяных фолликулов.
Зачастую именно женщины подвержены этому недугу, поскольку на эластичность стенок сосудов оказывает влияние женский гормон эстроген.
Причины расширения пор
Как замаскировать широкие поры на лице? Пора представляет собой клапан, через который кожа может дышать. Также поры отвечают за внешний вид кожи, иммунитет, обменные процессы.
Каждая пора имеет волосяной фолликул, который позволяет на поверхность пробиться секрету сальных желез, микроволоскам. В случае забивания пор возникают черные точки, комедоны. Они не дают возможности обеспечить нормальный липидообмен клеток, а это провоцирует акне и воспаление. Можно утверждать следующее – чем шире пора, тем больше будет выработка кожного сала. Внутри пор будет оставаться секрет, а это чревато гнойничковыми образованиями, воспалениями.
Средства для жирная кожа лица у мужчин. Как очистить жирную кожу?
Мужчинам необходимо умываться два раза за день, используя специальные средства, соответствующие типу эпидермиса. Если у мужчин жирная кожа лица, то рекомендуется использовать следующие очищающие средства:
- гели . Используется после пробуждения и при вечернем умывании. Средство наносится легкими втираниями, затем полностью смывается прохладной водой;
- тоник применяется после каждого очищения, и наносится на чистую, сухой эпидермис ватным диском. Средство не нужно смывать. После использования тоника наносится питательный или увлажняющий коем;
- скраб при проблемном эпидермисе используется каждую неделю.
Можно применять специальное мыло для жирной кожи лица для мужчин. При закупоренных порах и черных точках обычно применяются следующие разновидности мыла:
- дегтярное . Эта разновидность мыла обладает противовоспалительным действием, регулирует работу сальных желез. Использование мыла из дегтя позволяет восстановить поврежденную поверхность эпидермиса, устраняет воспаления, улучшает кровоток. После использования мыла на основе дегтя для очищения лица, необходимо нанести на лицо питательный крем, иначе кожный покров станет пересушенным;
- хозяйственное мыло обладает антисептическим и антибактериальным действием. Но, частое применение хозяйственного мыла приводит к иссушению эпидермиса.
Дегтярное и хозяйственное мыло считаются безопасными, очищающими средствами, благодаря натуральному составу. С помощью этих средств можно результативно очистить жирную кожу, избавиться от прыщей, черных точек и предупредить появление воспалений на лице.
Я рекомендую
Мои любимые Фаберлик и Орифлэйм заботятся не только о женщинах, но и о мужчинах. Так, например, Фаберлик предлагает 2 линейки средств по уходу за мужской кожей: Lancelot и Celsius. В Орифлэйм тоже есть несколько серий мужских средств: NovAge Men, Норд Экстрим, North for Men. Я уверена в качестве этих средств и рекомендую к применению. Вы обязательно найдете то, что вам нужно — в наших каталогах широкий ассортимент на любую потребность и кошелек. А чтобы не переплачивать, можно зарегистрироваться в компании — в этом случае у вас будет постоянный дисконт. Регистрация справа в сайтбаре.
Проблемы с кожей у мужчин. Способы решения проблемы
Как избавиться мужчине от жирной кожи лица? Специалисты рекомендуют мужчинам, столкнувшимся с проблемой повышенной жирности, первым делом откорректировать свое питание, а именно свести к минимуму употребление углеводов и сахара. Снизив употребление продуктов, которые богаты сахарами и углеводами, можно значительно улучшить состояние кожи. Важно, чтобы диета была сбалансированной и подобранной с учетом всех особенностей конкретного человека.
Также одним из негативно влияющих на состояние кожи факторов является курение. Всем известно, что никотин оказывает пагубное влияние на состояние здоровья, не лучшим образом он влияет и на кожу лица. Под его влиянием поры становятся широкими и намного быстрее забиваются сальными пробками, под которыми отлично себя чувствуют разнообразные микробы, вызывающие воспаления и нагноения.
К сожалению, в большинстве случаев к ухудшению состояния жирной кожи у мужчин приводит банальное несоблюдение элементарных правил гигиены. У всех людей на протяжении дня на лице скапливается кожное сало, пыль, пот и грязь, которая невидима глазу, но все же витает в воздухе. Эта «ядерная смесь» со временем полностью заполняет поры, вызывая воспаление.
Если не очищать кожу регулярно, трогать лицо руками и не соблюдать элементарные правила гигиены, избавиться от жирной кожи и сопутствующих ей проблем будет практически невозможно. Поэтому нужно принять тот факт, что умывание не только женщинам, но и мужчинам нужно производить как минимум утром и вечером, плюс ежедневный душ.
После любой физической активности, будь то тренировка в спортзале, обработка огорода или ношение мебели во время переезда необходимо как минимум умыть лицо, чтобы удалить пот и сальные выделения и не допустить закупорки пор грязью.
Причины избыточной жирности
Почему же у мужчин кожа на лице становится жирной? Это происходит из-за вырабатывания сальными железами секрета, который играет важную роль в деле защиты нашей кожи от внешних факторов. Кроме того, жировая пленка на коже очень важна для терморегуляции, ведь именно благодаря ей во время жары выделяющийся пот не стекает каплями по лицу, а равномерно распределяется по поверхности кожи и, испаряясь, помогает организму охлаждаться. Также жировой слой предотвращает пересыхание кожных покровов и защищает организм от ультрафиолетового излучения.
Главным фактором чрезмерного увеличения активности сальных желез опытные специалисты называют наследственность, так как в большинстве случаев если кто-то из родителей столкнулся в юности с этой проблемой, то и у детей она может возникнуть.
Также вероятными причинами наличия излишне жирной кожи у мужчин (впрочем, как и у женщин) дерматологи считают несбалансированное питание, некорректно подобранный уход и общее неудовлетворительное состояние здоровья человека. Недостаток жидкости, выпиваемой в течение дня, также может провоцировать развитие такой проблемы как жирная кожа лица у мужчин. Причины возникновения этой проблемы сможет определить только врач, поэтому консультация со специалистом является обязательным этапом избавления от нее.