3 декабря 2020
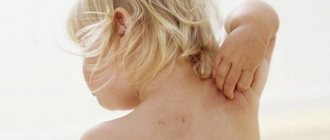
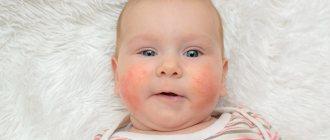
Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.
Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.
К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Как диагностировать аллергию?
Аллергическую сыпь у детей нередко путают с инфекционной. Если лечение будет неправильным, то и последствия такого терапевтического курса будут не самые лучшие. Прежде чем подобрать эффективное средство, нужно научиться отличать одно заболевание от другого. Точный диагноз может поставить только доктор, поскольку для определения причины заболевания визуального осмотра не всегда бывает достаточно, требуется сдача анализов.
| Отличительные признаки | Аллергическая сыпь | Инфекционное заболевание |
| Общий вид | Может быть в виде как мелких точек, так и крупных волдырей. Кроме них, нередко бывают корочки, эрозии и серозные колодца (язвочки, из которых сочится жидкость). | Высыпания точечные, в большое пятно не «сливаются». |
| Место появления | Лицо (лоб, щеки, подбородок). Шея, руки, ноги, ягодицы. Редко – живот, спина. | Живот, спина. Редко – руки, ноги. Очень редко – лоб. |
| Высокая температура | Температура бывает редко, а если и поднимается, то не выше 37-38°C. | Заболевание сопровождается температурой, от 37°C до 41°C. |
| Зуд | Бывает. | Бывает. |
| Отёчность | Хорошо видна. В некоторых ситуациях опасна для жизни. | Бывают очень редко. |
| Сопутствующие симптомы | Слезотечение, конъюнктивит, гиперемия слизистой оболочки глаза, снижение давления, кашель, расстройство желудка. | Течение из носа, общий упадок сил, ломота в теле. |
| Как быстро проходит | Часто сыпь проходит сразу же после приема лекарственного средства. | Остается до тех пор, пока не завершится курс лечения. |
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.
У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Связанные заболевания
Потница
Заболевание, характеризующееся образованием мелких пузырьков или прыщиков. Провоцируется повышенной температурой, запариванием тела теплой или синтетической одеждой, не пропускающей воздух. Возникает часто в паховой зоне, в складках под коленями, в подмышечной области.
Выделяют потницу:
- папулезную (связана с возникновением папул: кожа сильно сохнет, шелушиться и чешется);
- красную (отличается красными пузырчатыми и узелковыми образованиями до 2 мм с мутной жидкостью внутри, зудом);
- кристаллическую (характеризуется наличием белых и прозрачных пузырьков диаметром до 1 мм.).
Лечение болезни связано с устранением провоцирующих факторов (перегревания), соблюдения необходимых гигиенических условий.
Снять симптомы недуга можно с помощью кремов и гелей: «Ла-Кри» (безопасен для грудных детей, беременных женщин), «Бепантен» и т.д.
Гормональный дисбаланс и авитаминоз
Изменения гормонального фона (в период полового созревания, при нарушениях работы внутренних органов, занятых выработкой гомонов) могут стать причиной появления прыщей на ногах. Проявляется недуг индивидуально, могут возникать шелушения кожи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.
Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.
3 декабря 2020
Автор статьи: врач-дерматолог Мак Владимир Федорович
Синдром «рука-нога-рот» или энтеровирусный везикулярный стоматит с экзантемой
Эти вирусы имеют достаточно широкое распространение среди населения, однако чаще поражают детей до 5 лет. Заболевание чаще встречается в весеннее-осенний период, иногда отмечается сезонный подъем заболеваемости по возвращении детей после отдыха с южных курортов. Инфекция передается воздушно-капельным путем, а также имеет фекально-оральный механизм передачи, т.е. факторами передачи помимо чихания и кашля могут быть игрушки, посуда и предметы обихода.
Вирусы этого семейства достаточно устойчивы во внешней среде — способны сохранять жизнеспособность в условиях комнатной температуры до 2-х недель.
Это острое инфекционное заболевание, вызываемое РНК-содержащими вирусами семейства пикорнавирусов: вирусами Коксаки А16, А5, А10, А9, В1, В3 и энтеровирусом 71.
По характерной клинической картине заболевание получило название синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) произошедшего от английского Hand-Foot-and-Mouth Disease (HFMD) и представляет собой симптомокомплекс, состоящий из поражения слизистой ротовой полости – энантемы и появления сыпи на верхних и нижних конечностях – экзантемы.
Инкубационный период длится от нескольких дней до 1 недели. Первыми проявлениями заболевания являются повышение температуры до 37,5-38,5 градусов, чувство недомогания, слабость, головная боль, саднение в горле. Такая симптоматика сохраняется несколько дней и очень напоминает симптомы любого ОРВИ. Но в отличие от ОРВИ, через 1-2 дня на коже кистей в области ладоней, на подошвах; несколько реже на бедрах и предплечьях появляется сыпь в виде везикул с прозрачным содержимым на фоне красно-розового цвета. Везикулы имеют в основном размеры до спичечной головки. Подобные высыпания появляются в области рта и в самой ротовой полости – носящие характер микроязвочек (афт), болезненных и чувствительных к контрастной пище. Все высыпные элементы имеют тенденцию к обратному развитию в течение нескольких дней.
Разрешающиеся высыпания в области ладоней и подошв могут оставлять достаточно выраженное шелушение в течение некоторого времени и, что характерно – у части заболевших спустя небольшое количество времени наблюдается расслаивание и растрескивание ногтевых пластин (ониходистрофия), что особенно пугает родителей и нередко служит поводом для поиска грибкового поражения. Эти проявления также полностью обратимы.
Прогноз заболевания чаще всего благоприятный. Наступает самопроизвольное выздоровление. Необходимо изолировать ребенка от остальных детей, т.к. он является крайне заразным для детского коллектива. Вся терапия сводится к симптоматическим средствам (жаропонижающие, антигистаминные), местно – растворы анилиновых красителей на везикулы (Фукорцин), полоскание полости рта слабыми растворами антисептиков (мирамистин, отвар ромашки), рекомендуется обильное питье, щадящая диета. Однако, редко, возможны осложнения в виде развития менингита, энцефалита. Тревожные симптомы при болезни «рука-нога-рот», которые позволят заподозрить неблагоприятное течение заболевания и требуют срочного вызова врача: повышение температуры выше 39º, стойкая высокая температура, появление рвоты (иногда многократной), усиление головной боли, боли в глазных яблоках, постоянный плач и капризность ребенка на фоне лихорадки, постоянная сонливость или наоборот психомоторное возбуждение пациента. При появлении таких симптомов необходимо немедленно вызвать скорую медицинскую помощь.
При подозрении на синдром «рука-нога-рот» Вы всегда можете проконсультироваться у педиатров, инфекционистов и дерматологов в клинике по телефонам/ +7 495 735-88-77
или записаться на прием через форму обратной связи
Искренне Ваш,
Врач дерматолог А.Ю. Путинцев
Причины и факторы риска акне
Угри развиваются вокруг волосяных фолликулов и образуются от чрезмерной выработки себума. Повышенная секреция себума в сочетании с наличием омертвевших клеток кожи на эпидермисе приводит к забиванию фолликулов волосяного стержня, что сопровождается появлением комедонов.
Комедоны – это те же самые крошечные язвочки с белым кончиком, которые чернеют под воздействием кислорода. Обострение состояния угревой сыпи вызвано вовлечением инфекционного процесса. Влажная и жирная среда является благоприятным субстратом для размножения бацилл акне (Propionibacterium acnes).
При наличии бактерии развивается воспалительная реакция, из прыщей, которые образуют красную бляшку на верхней части кожи. Завершающим признаком угревой сыпи называют узелковые угри, характеризующиеся крупными воспалительными очагами, которые могут болеть и даже оставлять рубцы после выздоровления.
Существует несколько факторов, увеличивающих вероятность того, что ребенок заболеет акне:
- использование продуктов по уходу за кожей и волосами, содержащих химические вещества, раздражающие кожу;
- использование щелочного мыла и очень горячей воды;
- выдавливание прыщей и расчесывание пораженных участков кожи;
- частые стрессовые ситуации или постоянное нервное напряжение;
- чрезмерное потоотделение и наличие перхоти.
Изучение того, что вызывает акне у детей, помогает найти способы предотвратить и лечить болезнь. Это позволяет ребенку преодолеть стресс и подавленность, которые он испытывает из-за прыщей на своей коже.
Причиной детских угрей могут быть эндокринопатии. Именно поэтому при наличии акне обязательно нужно обратиться к врачу для исключения таких тяжелых патологий как врожденная гиперплазия надпочечников, злокачественные опухоли яичек и синдром поликистозных яичников.
Причины высыпаний
Причины бывают физиологические, которые предусмотрены природным ответом на внутренний процесс в организме. Также могут быть патологические причины, развивающиеся на фоне:
- нарушений под влиянием паразитов;
- химических и токсических веществ;
- нарушения метаболизма;
- недостатка определённых витаминов;
- дисбактериоза;
- расстройства желудочно-кишечной и почечной функции;
- внешних и внутренних факторов.
Как следствие, можно сделать вывод, что высыпания в детском возрасте не появляются без причины.
Родителям кажется, что все высыпания почти одинаковые. Однако выделяется первичная сыпь, образовавшаяся первой, и вторичная, которая развилась со временем, вместо первичной или возле неё.
Профилактика
Для снижения риска заражения стоит следовать следующим правилам:
- следовать правилам гигиены,
- дезинфицировать повреждения на кожных покровах,
- укреплять именную системы полезными веществами,
- не проводить частые водные процедуры, так как для ребёнка это может нести определённую опасность,
- при первичных признаках необходимо незамедлительно обращаться к доктору.
Стрептодермия на лице лечится, но при своевременном обращении к врачу. Чем раньше была осуществлена терапия, тем легче можно исключить осложнения и переход в хроническую стадию. Пройти полное обследование вы можете в клиническом .
Первая помощь и лечение
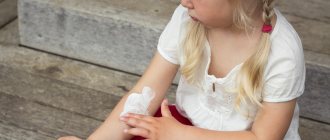
При появлении у детей аллергической сыпи на коже категорически запрещено выдавливать прыщики или вскрывать волдыри. Нужно объяснить ребенку, что расчесывать язвочки тоже нельзя.
Если он еще слишком мал, следите за тем, чтобы он не трогал ранки грязными руками. Он может занести инфекцию, а это только ухудшит его состояние.
Лечение сыпи у детей подбирается в зависимости от вида заболевания. Родителям, которые не знают, чем лечить аллергическую сыпь у детей, не стоит самостоятельно подбирать лекарственные препараты.