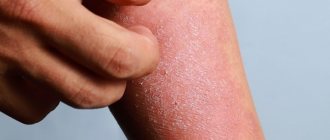
Дерматит – общее название группы воспалительных кожных заболеваний, имеющих различную природу происхождения. Недуг способен поразить любые участки тела, но чаще всего проявляется на коже рук, ног и лица. Основные симптомы – зуд, жжение, нарушение кожных покровов, что доставляет массу неудобств и существенно ухудшает качество жизни. Чаще всего эти проявления носят непродолжительный характер, но иногда патология переходит в хроническую форму. В любом случае дерматит нуждается в лечении с применением препаратов, в том числе мазей и кремов, рекомендованных врачом.
Виды дерматита и диагностика
В зависимости от причин проявления и характера течения различают следующие виды дерматитов:
- простой контактный;
- аллергический;
- аллергический контактный;
- себорейный;
- атопический.[1]
Диагностика дерматита основана на осмотре пациента и лабораторных исследованиях, включающих общий анализ крови и мочи, биохимический анализ крови, иммунологический анализ крови для определения уровня Ig E, позволяющий установить аллергическую природу заболевания, аллергологические кожные пробы. По результатам исследований врач сможет оценить картину заболевания и подобрать эффективную схему лечения. В некоторых случаях для консультации привлекаются аллергологи, инфекционисты, иммунологи.[2]
Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Лечение дерматита
Лечение дерматита – это целый комплекс мероприятий, включающий терапевтические и физиотерапевтические процедуры с назначением медикаментозных средств общего и местного действия (крем, мази). Главная цель терапии – устранение беспокоящих проявлений (зуда, жжения, высыпаний) и профилактика вторичных инфекций. Общий успех в лечении возможен только при точном соблюдении врачебных рекомендаций.
Лечить дерматит в каждом конкретном случае приходится индивидуально. Иногда достаточно устранить контакт с раздражителем. В сложных случаях подбирается медикаментозная терапия с назначением местных средств и антигистаминных препаратов.[3]
Как в норме работает иммунная система
Понятие атопического дерматита отражает иммунологический механизм развития патологии. В его основе – способность организма вырабатывать избыточное количество антител в ответ на действие поступающих аллергенов. Антитела соединяются с аллергеном, что провоцирует более выраженную аллергическую реакцию, чем должно быть в норме.
Давайте разбираться, как должна работать иммунная система в нормальном состоянии. Начать стоит с того, что система представлены несколькими органами (тимусами, лимфатическими узлами) и иммунокомпетентными клетками. Их основная задача – защитить организм от чужеродных элементов: вирусов, бактерий, грибков и аллергенов. Осуществляется это за счет выработки защитных реакций, которые обеспечиваются определенными клетками. То есть иммунная система распознает чужеродные элементы, уничтожает их и формирует иммунологическую память.
Выполнять такие функции помогает два типа клеток – В-лимфоциты и T-лимфоциты (киллеры, супрессоры и хелперы). Каждому типу клеток отведена своя роль в работе системы. Так, В-лимфоциты распознают чужеродные элементы и формируют клетки памяти. Т-киллеры необходимы для уничтожения инородных элементов, Т-хелперы – участвуют в усилении иммунного ответа в ответ на проникновение болезнетворных агентов. Т-супрессоры регулируют силу иммунного ответа, контролируя количество хелперов и киллеров.
Залогом правильного функционирования иммунной системы является определенное соотношение иммунокомпетентных клеток. При любых количественных нарушениях иммунная реакция приобретает выраженный характер, что и происходит во время атопического дерматита.
Чтобы предотвратить повторное воздействие возбудителя заболевания, иммунная система формирует память. Она синтезируется за счет определенных антител, или же иммуноглобулинов, которые формируются на поверхности В-лимфоцитов. Антитела представляют собой белки, которые имеют высокую специфичность к антигенам. В результате их связи с антигенами в организме запускается реакция иммунного ответа.
В организме могут присутствовать антитела нескольких типов – иммуноглобулины А, M, G и Е. Каждый из них имеет свою функцию. Например, иммуноглобулины А отвечают за защиту дыхательных путей. Иммуноглобулины M и G являются компонентами гуморального иммунитета и возникают в результате проникновения бактерий и вирусов. Также иммуноглобулины G появляются спустя время после болезни и могут сохраняться в организме на срок до нескольких лет.
Иммуноглобулины Е возникают как ответная реакция на проникновение аллергенов. Именно они запускают аллергическую реакцию, которая сопровождается выделением различных биологических веществ (например, гистамина). Под действием этих веществ у человека появляются характерные симптомы аллергии: покраснение, зуд, отек.
В норме в организме содержится крайне мало иммуноглобулинов Е, так как эти клетки быстро распадаются. Однако в результате генетической мутации у некоторых людей содержание этих иммуноглобулинов очень большое, что увеличивает риск развития атопического дерматита на лице и теле.
При первой встрече с инородным элементом иммунная система синтезирует определенные антитела. Именно они помогают на определенный срок защитить организм от повторного заражения. Во время аллергической реакции процесс происходит иначе. При контакте с аллергеном вырабатывается достаточное количество антител, которые в дальнейшем будут связываться с аллергеном. При повторном контакте возникает комплекс «антиген-антитело». В качестве антигена выступает аллерген. В качестве антитела – произведенный организмом белок.
Комплекс «антиген-антитело» запускает целую цепочку иммуноаллергических реакций. При большом количестве иммуноглобулинов Е появляется выраженная и длительная аллергия. Одновременно с аллергической реакцией происходит высвобождение ряда биологически активных веществ. Именно эти вещества запускают патологические процессы, которые приводят к появлению типичных для аллергии симптомов. Если количество иммуноглобулинов остается высоким, то аллергическая реакция не исчезает, что свидетельствует о развитии атопии.
Мази и кремы от дерматита
Кремы или мази от дерматита имеют немного разный состав. Так, мазь изготавливается на жировой основе, в качестве которой могут использоваться растительные или минеральные масла, животные жиры. Такие средства имеют плотную, немного вязкую структуру. Они не сразу впитываются в кожу, но проникают в её глубокие слои. Мази не рекомендуется использовать для лечения мокнущих поверхностей. Они гораздо эффективнее против сухих высыпаний, при хронической форме воспаления.
У кремов другая основа – гидрофильная. Благодаря этому они имеют более лёгкую структуру, хорошо впитываются и не оставляют жирных следов на коже. Кремы подходят для лечения умеренно мокнущих высыпаний, применяются при остром воспалении, при поражениях кожи лица и участков с большим количеством сальных желез, где нежелательно использование жирных средств.
Рассмотрим несколько вариантов средств от дерматита, используемых в медицинской практике:
- гормональные мази с выраженным противоаллергическим и противовоспалительным действием, в состав которых входят топические кортикостероиды;
- негормональные средства местного действия, обладающие противовоспалительным и антибактериальным эффектом, снимающие зуд и способствующие заживлению ран.
Негоромональные препараты
В негормональных кремах отсутствуют кортикостероиды. Состав может быть основан преимущественно на растительных компонентах, так и не содержать их вовсе. Данные лекарства не обладают быстрым действием. Их главное достоинство – возможность применения в течение длительного времени, в том числе у детей. Среди негормональных кремов и мазей есть средства с антисептическим, противовоспалительным, увлажняющим, регенирирующим эффектом.
Гормональные препараты
Гормональные мази и кремы при лечении дерматита считаются более эффективными, по сравнению с негормональными. Препараты могут содержать как один активный компонент (топический глюкокортикостероид), так и иметь комплексное действие благодаря наличию в составе антибиотика и противогрибкового средства Применение комбинированных средств целесообразно при осложненном течении заболевания, когда к воспалению присоединяется вторичная бактериальная или грибковая инфекция.
Лечение атопического дерматита
Чтобы добиться максимальной эффективности от терапии, рекомендуется придерживаться комплексного подхода:
- определить и, по возможности, устранить факторы, вызывающие атопический дерматит;
- медикаментозная терапия местными средствами, подобранными в зависимости от тяжести и формы воспаления;
- правильный уход за кожей с использованием увлажняющих и смягчающих средств (эмолентов).[4]
Препараты «Акридерм» – это средства для местного лечения проявлений атопического дерматита с широким спектром действия, выпускаемые в форме крема и мази по 15 г и 30 г. В зависимости от степени тяжести, локализации, формы и течения заболевания подбирается препарат:
- с одним действующим веществом – мазь и крем Акридерм®;
- комбинированные препараты «гормон + антибиотик» — мази и кремы Акридерм ГЕНТА;
- комбинированные препараты «гормон + антибиотик + противомикробный компонент» — мази и кремы Акридерм ГК.
Современный препарат Акридерм ГК относится к сильнодействующим средствам[5] и оказывает сразу 4 действия:
- противовоспалительное;
- противоаллергическое;
- антибактериальное;
- противогрибковое. [6]
Лечение себорейного дерматита
Причиной развития себорейного дерматита является заражение кожи дрожжеподобными грибками Malassezia. Для его лечения назначают наружные антимикотики или противогрибковые препараты. Мазь «Акридерм СК» содержит в своём составе бетаметазон и салициловую кислоту. Препарат оказывает противовоспалительное, противоаллергическое, антиэкссудативное, противоотечное и противозудное действие, тормозит накопление лейкоцитов, угнетает фагоцитоз, уменьшает сосудисто-тканевую проницаемость, препятствует образованию воспалительного отека. В результате применения микрофлора кожных покровов восстанавливается, происходит отшелушивание чешуек и нормализация выработки себума.[7]
Лечение аллергического дерматита
Для успешного лечения аллергического дерматита в первую очередь необходимо определить аллерген, спровоцировавший заболевание, и частично или даже полностью исключить провоцирующее вещество. В острый период специалистом может быть назначено использование компрессов с холодной водой, дубящими отварами, которые накладываются каждые 3-4 часа на 15 минут. Это способствует уменьшению мокнутия кожи. Медикаментозное лечение подразумевает использование топических глюкокортикостероидов в виде мазей и кремов, которые подбираются в зависимости от формы степени тяжести воспаления.[8]
Если произошло осложнение аллергического дерматита микробной инфекцией, рекомендуется применение комбинированных наружных лекарственных средств, таких как Акридерм ГК, которые помимо ГКС содержат в составе антибиотик (гентамицин) и противогрибковый компонент (клотримазол).
Помните, что лечение дерматита и подбор лекарственных препаратов осуществляется только специалистом-дерматологом после предварительной консультации и осмотра пациента.
Этиология и патогенез
Основную роль в патогенезе атопического дерматита играет наследственная детерминированность, то есть наследственность. Именно ряд наследственных мутаций в генах приводит к нарушению кожного барьера и дефектам иммунной системы. Также у пациента наблюдается гиперчувствительность к аллергенам, повышенное число медиаторов воспаления и ряд патогенных микроорганизмов вроде Staphylococcus aureus и Malassezia furfur.
Патологическая реакция организма, которая провоцирует атопический дерматит, возникает как результат взаимодействия трех факторов:
- дисфункция кожного барьера;
- нарушения в работе иммунной системы;
- воздействие окружающих факторов.
Помимо описанных факторов, на дисфункцию кожного барьера может повлиять:
- Снижение уровня керамидов (липидов), которые защищают кожу от агрессивного воздействия окружающей среды.
- Увеличение протеолитических ферментов – веществ, которые отвечают за скорость реакции клеток на внешние раздражители.
- Воздействие протеаз клещей домашней пыли или золотистого стафилококка.
Нарушение защитного барьера приводит к высокой проницаемости кожи к аллергенам и токсинам. В результате их проникновения в ткани возникает патологический иммунный ответ. Он происходит с Th2 (Т-хелперов второго типа) – это особый вид клеток, который усиливает адаптивную иммунную реакцию. Они активируют работу В-лимфоцитов, производящих иммуноглобулин Е (IgE), что в результате запускает аллергическую реакцию.
При иммунном ответе на коже появляется характерный зуд и сыпь. Постоянное расчесывание стимулирует выработку противовоспалительных цитокинов, которые, в свою очередь, вызывают хроническое воспаление. В результате эпидермис усиленно поглощает аллергены, что провоцирует микробную колонизацию кожи.
Диагностика кожной патологии
На данный момент не существует специфического лабораторного анализа, способного выявить атопический дерматит. Диагноз ставится на основе имеющихся симптомов и оценки степени тяжести заболевания. Тяжесть течения атопического дерматита определяется по шкале SCORAD, которая включает ряд объективных и субъективных критериев. К первым относят силу и распространенность поражений, к субъективным — интенсивность зуда в дневное и ночное время. [9]
Для установления атопического дерматита необходимо выявить специфические антитела класса IgE к аллергенам. С этой целью проводятся накожные аппликационные тесты, но только если у пациента обнаружена гиперчувствительность замедленного типа.
Часто атопический дерматит путают с другими заболеваниями. Чтобы избежать ошибки, проводится дифференциальная диагностика с применением лабораторных исследований:
- выявление патологии тромбоцитов;
- определение иммунного статуса;
- микроскопия чешуек. [9]
Иногда, чтобы отличить атопический дерматит от другой патологии, достаточно локализации сыпи. Так вульгарный псориаз затрагивает разгибательные поверхности, в то время как проявления атопического дерматита локализируются на сгибательных участках.
Проявления атопического дерматита
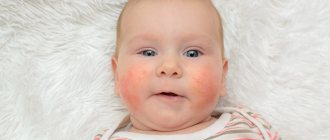
Кожные симптомы и локализация поражений различаются у детей разного возраста. Общие симптомы — появление на коже красных, сухих, зудящих пятен, которые возникают в результате воспаления. Обязательно присутствует зуд — от легкого до невыносимого, нарушающего сон и аппетит. При частом расчесывании на коже могут образовываться царапины (расчесы), мокнутия (отделение серозного экссудата через мельчайшие дефекты эпидермиса), корки или эрозии из-за вторичной инфекции. Иногда, если атопические поражения кожи, поражения от хронического зуда и вторичной инфекции длятся многие недели, могут развиваться очаги атрофии кожи (шрамы, гипопигментация/гиперпигментация, истончение или утолщение кожи).
У младенцев атопический дерматит обычно поражает лицо, кожу волосистой части головы, руки и ноги. У детей старшего возраста, как правило, поражаются только локтевые сгибы, подколенные ямки и запястья. У некоторых детей с тяжелой формой болезни может поражаться все тело. Экзема вызывает сильный зуд, способный в свою очередь приводить к ряду вторичных проблем: нарушениям сна, потере веса, депрессии (у ребенка или у взрослого, который за ним ухаживает) и т. д.
Симптомы обычно ухудшаются в осенне-зимний период (этот факт принято связывать с включением центрального отопления и более суровыми внешними климатическими условиями) и улучшаются в весенне-летний период, а также на морских курортах (это принято связывать с обилием ультрафиолета и более мягкими климатическими влияниями на пораженную кожу). Обычно наиболее тяжелое течение болезни отмечается у детей в возрасте 6–18 месяцев (зимой обострения чаще и тяжелее, летом — реже и легче), затем год от года обострения все реже, протекают легче. К школе большинство детей выздоравливают или имеют проявления, не снижающие качество жизни.
Диагностика
Специального анализа или обследования для подтверждения диагноза атопический дерматит не существует, диагноз ставится клинически. Врач осмотрит сыпь, спросит о симптомах ребенка, семейном атопическом и аллергическом анамнезе. Наличие экземы у членов семьи (в детском возрасте или до сих пор) будет важным ключом к разгадке.
Врач исключит другие состояния, которые могут вызвать воспаление и зуд кожи. В случае затруднений с диагнозом или тяжелого течения болезни педиатр направит ребенка к детскому дерматологу или детскому аллергологу.
Врач может попросить исключить из рациона ребенка некоторые продукты (например, яйца, молоко, сою или орехи) на 2–3 недели, после чего снова ввести их в рацион и наблюдать за симптомами. Если диета приводит к облегчению сыпи, а провокация к ее явному обострению, это подтвердит диагноз и необходимость диеты.
Поскольку точных лабораторных методов подтверждения диагноза атопического дерматита нет, существуют критерии для стандартизации постановки клинического диагноза (самые известные — критерии Ханифина и Райки).
Критерии делятся на «большие» и «малые». Для постановки диагноза атопический дерматит необходимым и достаточным является обнаружение у пациента трех больших и трех малых критериев.
К большим относятся:
- зуд;
- дерматит, поражающий сгибательные поверхности у взрослых, или лицо и разгибательные поверхности у младенцев;
- хроническое или рецидивирующее течение дерматита;
- наличие в личном или семейном анамнезе кожной или респираторной аллергии.
К малым относятся:
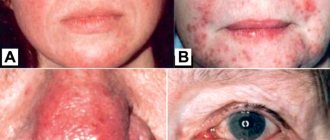
- специфические черты лица: бледность лица, эритема, гипопигментированные пятна, темные круги под глазами, хейлит, подглазничные складки, рецидивирующий конъюнктивит, передние складки шеи;
- типичные триггеры: эмоциональные факторы, факторы окружающей среды, еда, раздражители кожи;
- типичные осложнения: восприимчивость к кожным инфекциям, нарушение клеточного иммунитета, предрасположенность к кератоконусу и передней субкапсулярной катаракте, немедленная реактивность кожи;
- другие признаки: ранний возраст дебюта, сухость кожи, ихтиоз, гиперлинейность ладоней, пилиарный кератоз, дерматит кистей и стоп, экзема сосков, белый дермографизм, белый питириаз, перифолликулярная акцентуация.
Пояснение каждого из этих симптомов выходит за рамки этой статьи; критерии приведены здесь для понимания того, чем руководствуется врач, выставляя диагноз атопического дерматита.
Также существуют различные шкалы оценки тяжести атопического дерматита, применяемые врачами и учеными, самой известной из них является шкала SCORAD. В этой шкале врачу необходимо отметить количество, распространенность и выраженность симптомов атопического дерматита, выразить их в баллах, суммировать баллы и на основе этой суммы выставить степень тяжести болезни.