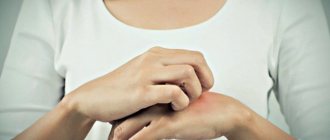
Лишай у человека имеет разную природу, это может быть как инфекционное, так и незаразное заболевание. Он проявляется пятнами разного цвета, отечность зудом, болезненными ощущениями. Требует немедленного лечения во избежание негативных последствий. При этом обращение к дерматологу обязательно, поскольку существует 7 видов лишая, и поставить диагноз без визита к специалисту практически невозможно.
Что такое стригущий лишай?
Стригущий лишай – это инфекционное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans, он входит в группу лишаев, которые поражают преимущественно кожу, волосы и ногти. Это инфекционная дерматологическая патология, вызываемая грибками-дерматофитами. Её также называют дерматомикозом, паршой, микро- и дерматофитозом.
Врачи выделяют несколько видов стригущего лишая, в зависимости от локализации, характера течения и возбудителя.
Основными типами заболевания являются:
- хронический или стригущий лишай гладкой кожи;
- поверхностный;
- стригущий лишай ногтевой пластины;
- инфильтративно-нагноительный.
Поскольку стригущий лишай вызывается двумя видами грибков, в медицине он диагностируется как микроспория и трихофития. Данные грибы обладают стойкой патогенностью, ярко выраженной вирулентностью и нередко вызывают острые по течению и разнообразные по клиническим проявлениям заболевания.
Заболевание, вызываемое грибами рода Microsporum canis – это микроспория. В зависимости от локализации, бывает микроспория гладкой кожи и микроспория волосистой части головы.
Трихофития обусловлена активностью дерматофита Trichophyton tonsurans, который при антропонозном пути заражения вызывает воспаление волосистой части головы и гладкой кожи, а при зоотропонозном – воспаление в глубоких слоях дермы, сопровождающееся нагноением.
Не всегда наличие спор грибка провоцирует поражение кожи и её придатков. Переходу гриба из неактивного состояния в патогенное способствуют обменные и эндокринные нарушения, иммунные заболевания, гиповитаминоз или вегетососудистая дистония. Данное усиление патогенности дерматофитов провоцирует обострение воспалительных процессов, распространение гриба с током крови и лимфы.
Заболевание слабо выражено при развитии скрытой инфекции и при локализации на ранее пораженных участках, а высокая вирулентность грибка формируется во время рецидива, постепенно уменьшаясь в процессе течения инфекции.
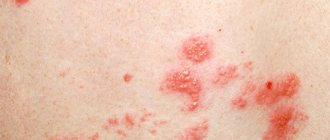
Симптомы стригущего лишая: По завершению инкубационного периода, на коже появляются зудящие кольцевидные пятна красно-розового цвета, на поверхности которых появляются пузырьки, после которых остается корка и шелушение. Волосы в месте поражения ломаются и выпадают.
В норме иммунная система способна справиться с возбудителем патологии и предотвратить его активность, но существует ряд факторов, повышающих риск возникновения стригущего лишая, а именно:
- микротравмы кожи;
- недостаток витаминов и микроэлементов;
- длительный контакт с источником заражения;
- высокие влажность и температура воздуха;
- обострение хронических заболеваний и др.
В ситуации, когда дома находится взрослый или ребенок с лишаем необходимо соблюдать меры профилактики, уменьшающие вероятность её распространения, а именно:
- пользоваться отдельными полотенцами и постельным бельем;
- тщательно мыть руки с мылом, особенно, если прикасались к вещам больного;
- использовать перчатки, касаясь очагов заболевания;
- проходить осмотр и сдавать анализы на выявление патогенов и др.
Основным методом диагностики стригущего лишая является применение лампы Вуда, под светом которой пораженные участки приобретают характерное зеленоватое свечение. Для подтверждения диагноза эффективны микроскопическое исследование и посев чешуек кожи и волос.
Своевременная диагностика и правильно подобранная схема терапии позволяют результативно устранить стригущий лишай у детей и взрослых, предупреждая его распространение. Патология склонна к рецидиву, так как наличие спор жизнеспособных грибов может вызвать повторное поражение. Крайне важно довести до конца курс лечения и выполнять все рекомендации врача.
Почему появляется лишай?
Сложно со 100% уверенностью назвать точные причины заражения и способа образования лишайного участка на кожном покрове. Однако, существует ряд факторов, провоцирующих появление болезни:
- низкий уровень иммунитета;
- постоянное пребывание в стрессовых ситуациях;
- хроническая эмоциональная и физическая усталость;
- инфекции;
- генетическая предрасположенность к кожным болезням.
На форму болезни может повлиять даже половая принадлежность и возрастная категория пациента.
Причины возникновения лишая также зависят от его типа.
Опоясывающий появляется вследствие контактирования с вирусом рода Herpes zoster. Возбудителем болезни является вирус Herpesviridae. Болезнь активируется при нахождении в организме больного инфекции герпетического характера.
Питириаз или «розовый» лишай имеет инфекционную и аллергическую причину.
Разноцветный лишай или отрубевидный располагается в роговом слое кожного покрова. Человек может заразиться им при тесном общении с носителем заболевания, а также при использовании бытовых вещей (полотенце, постельное белье, посуда) больного человека. Основными причинами, возбуждающими данный тип болезни является чрезмерная потливость, жаркая погода и воспалительные процессы на кожном покрове. Возбудителем разноцветного лишая является грибок.
Плоский красный грибок напрямую связан с нарушениями в организме пациента процессов обмена веществ и низкого уровня иммунных свойств. Раздражителем может стать контакт с определенными медикаментами и химикатами. Этот тип лишая имеет генетическую предрасположенность, то есть если близкие родственники часто страдают от плоского красного лишая, то риск возникновения болезни в данном случае максимален.
Трихофития является одним из самых распространенных видов заболевания и поражает детей и взрослых, контактирующих с больным животным или предметами обихода, носящими на себе споры грибка.
Как передается стригущий лишай?
Передается лишай двумя путями:
- от больного животного – зоонозный с инкубационным периодом в неделю;
- от зараженного человека – антропонозный с инкубационным периодом до 6 недель.
В группе риска находятся дети, поскольку они наиболее часто контактируют с переносчиками возбудителей данного заболевания – кошками и собаками. Детская кожа характеризуется невысокой плотностью рогового слоя, слабыми защитными свойствами водно-липидной мантии. Роговой слой предупреждает внедрение грибка в слои кожи, поскольку его споры располагаются между роговыми чешуйками, а водно-липидная мантия образует барьер для проникновения патогенов.
Также инфекция передается при несоблюдении норм индивидуальной гигиены и использованием чужих личных принадлежностей, содержащих споры грибка (шапки, расчески, постельное белье и др.).
Возбудители и переносчики лишая
Содержание статьи
Дерматологи выделяют несколько видов лишая, вызываемых разными возбудителями.
Чаще всего появление лишая на коже человека инициируют грибки:
- зооантропофильные – передаются человеку от зараженного животного, в том числе, от домашних питомцев;
- антропофильные – живут только на коже человека;
- геофильные – обитают в почве и попадают на кожу человека при контакте с землей.
Помимо грибков, возбудителем лишая нередко становятся вирусы. Их коварство в том, что они могут бессимптомно жить в организме человека на протяжении ряда лет и активизироваться в момент ослабления иммунитета. Именно так, к примеру, ведут себя знакомые многим герпес или лишай опоясывающий.
С чего начинается стригущий лишай?
Благоприятные условия способствуют внедрению и размножению в коже патогенного гриба, запуская инфекционный процесс. На начальных стадиях данный период протекает бессимптомно. После чего развитие патологии приобретает клинические проявления, признаки которых зависят от стадии течения патологии.
Стадиями течения инфекционного процесса при развитии стригущего лишая являются:
- инкубационный период;
- период роста гриба;
- рефрактерная стадия (период нечувствительности, покоя);
- регресс.
В коже гриб образует ветвистый мицелий, постепенно захватывающий новые участки кожи, при этом старые очаги поражения становятся локацией его спор. Данный период роста гриба определяется быстрым увеличением колонии возбудителя, активным делением клеток кожи и высокой скоростью отшелушивания пораженного эпидермиса.
Поскольку чаще всего рост колонии опережает скорость смены рогового слоя, то происходит распространение инфекционного процесса. Интенсивная иммунная реакция (воспаление) в очаге поражения отображается в виде кольца красного цвета, которое при хроническом течении микоза становится местом постоянного пребывания возбудителя.
Что такое отрубевидный лишай
Отрубевидный, или разноцветный лишай — это хроническая болезнь кожи, имеющая грибковую природу. Проявляется в виде специфически пигментированных пятен различного размера и оттенка, без признаков воспаления. Чаще всего зоны, пораженные отрубевидным лишаем, располагаются на теле (спине, животе, шее, плечах) и волосистой части головы. Наиболее подвержены заболеванию представители обоих полов в молодом возрасте, наименее — дети младше 7 лет.
Внешние проявления болезни обычно не вызывают беспокойства, поэтому часто воспринимаются, как безобидные косметические дефекты. По этой причине патология становится хронической: пятна периодически появляются, затем исчезают, а спустя некоторое время под воздействием провоцирующих факторов болезнь снова обостряется.
Как выглядит стригущий лишай?
Клинические проявления стригущего лишая зависят от типа возбудителя, формы течения и стадии заболевания. Дерматофиты выделяют ферменты и токсины, разрушающие белок-кератин (они им питаются), поэтому степень выраженности симптомов напрямую зависит от способности грибов продуцировать эти вещества.
Общими симптомами стригущего лишая на волосистой части головы являются:
- поредение волос;
- появление локализованного шелушения кожи;
- покраснение эпидермиса;
- обламывание волос у корня;
- появление мелких пузырьков с мутным содержимым по краю залысин, после вскрытия которых образуются желтые корочки.
Стригущий лишай гладкой кожи включает в себя следующие признаки:
- ярко выраженный зуд;
- появление круглых красных пятен;
- светлый эпидермис в очаге повреждения, окруженный серыми чешуйками;
- края поврежденного участка состоят из пузырьков розово-красного цвета;
- рост очага поражения в диаметре.
Хроническая форма течения заболевания сопровождается наличием микроскопических пузырьков на пораженных областях, образованием рубцов после их вскрытия и сильным зудом. В ситуации, когда местом поражения является ногтевая пластина, наблюдается её расслоение, изменение цвета и утолщение.
Стригущий лишай инфильтративно-нагноительной формы характеризуется появлением больших ярко-красных пятен до 10 см в диаметре, наружная поверхность которых бугристая и неровная, а по краям формируются гнойные фолликулы. Также наблюдаются болезненность, отеки и гиперемия пораженных участков.
Появление первых признаков заболевания требует обязательного обращения к дерматологу. Отсутствие квалифицированного лечения может привести к стремительному распространению инфекции по организму и вызвать ряд осложнений: рубцевание тканей, гибель волосяных фолликулов, аллергические реакции и присоединение вторичной инфекции.
Варианты лечения лишая в зависимости от его вида
Также, как причины и симптомы, схемы лечения отличаются в зависимости от вида грибка.
Если опоясывающий грибок диагностирован в самом начале болезни, врачом могут быть назначены следующие медикаменты: «Ацикловир», «Зовиракс». По индивидуальным показателям могут быть прописаны такие препараты, как «Курантил» и «Фуросемид». При особенно ослабленном иммунитете могут быть назначены внутривенные капельницы с иммуноглобулином.
Схема лечения запущенного опоясывающего лишая заключается в приеме следующих медикаментов:
- анальгетики;
- жаропонижающие препараты при наличии высокой температуры;
- витамины группы В, способствующие укреплению защитных функций организма;
- успокоительные средства при бессоннице;
- назначение диуреза при проявлении признаков интоксикации;
- кожу в месте поражения можно обрабатывать раствором бриллиантовой зелени, метациловая мазь, «Солкосерил».
Питириаз в большинстве случаев проходит самостоятельно и не требует лечения. Исключением является сильный зуд, при котором можно воспользоваться антигистаминными препаратами и гормональными кремами.
В ходе течения болезни рекомендуется:
- носить белье из натуральных тканей;
- ограничить купание и взаимодействие пораженного места с водой;
- исключить использование косметических средств.
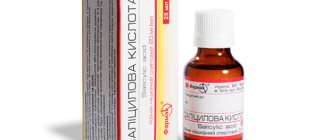
Лечение разноцветного лишая возможно при использовании следующих медикаментов: 5% салициловая мазь, «Циклоперокс», 5% серная мазь, «Бифазол», «Миконазол», «Ламизил». Если очаги заболевания распространились по всему телу, то рекомендуется прием «Орунгала» или «Итраконазола».
Плоский красный грибок доставляет значительный дискомфорт больному из-за сильного зуда и ощущения жжения. Справиться с зудом помогут «Супрастин», «Тавегил» и «Зиртек». Кроме того, могут быть назначены кортикостероиды и противомалярийные медикаменты.
Если плоским красным лишаем поражается слизистая оболочка, то необходима обработка «Солкосерилом». При рецидиве данного типа заболевания назначаются антибиотики.
Если трихофития затрагивает области кожного покрова без присутствия на них волос, то место можно обрабатывать йодом и противогрибковой мазью («Экзодерил», «Микроспор»).
Если в области очага трихофитии есть волосы, то их лучше сбрить. В запущенном случае необходим прием противогрибковых препаратов внутрь (например, «Ирунин»).
Течение болезни необходимо сопровождать приемом витаминного комплекса для поддержания иммунитета.
Диета при грибковых заболеваниях
При поражениях кожных покровов грибковыми заболеваниями важно соблюдение правильного питания. В данном случае полезно употребление следующих продуктов:
- завтраки зерновыми кашами;
- молочные продукты;
- зелень и зеленые овощи;
- мед;
- минеральная вода без газа;
- продукты, содержащие железо.
При питириазе необходимо перейти на молочную и растительную пищу. При остальных видах грибка следует включить в свое меню:
- шиповник, калину и облепиху;
- арахис, фундук и орехи;
- кальмары и лосось;
- семечки и растительное масло;
- яблоки, абрикосы, черешня, голубика, вишня;
- чернослив и изюм;
- зеленый сладкий перец и морковь.
Наряду со списком полезных продуктов есть и запрещенная пищевая группа:
- блюда с использованием пряностей и острых добавок;
- алкогольная продукция;
- мандарины.
Ограничению подлежат следующие категории напитков и еды:
- кофе, чай и горячий шоколад;
- слишком соленые сыры;
- бульоны, сваренные на мясе и грибах;
- кондитерские сладости с масляными кремами;
- консервы;
- жирная рыба.
Чем лечат стригущий лишай?
В каждом случае лечение стригущего лишая должно подбираться индивидуально, поскольку его состав, длительность имеют свою специфику и определяются типом, местоположением и стадией патологии.
Эффективными являются только назначения врача-дерматолога, они учитывают текущую клиническую картину, особенности физического здоровья пациента и его возраст.
Терапия направлена не только на купирование симптомов патологии, но и на инактивацию возбудителя. Хроническая форма заболевания предусматривает также поддержку иммунитета, нормализацию метаболизма и гормонального фона.
Для лечения стригущего лишая применяются следующие группы лекарственных препаратов:
- системные и местные антимикотики;
- антисептические растворы;
- поливитаминные комплексы.
Симптомы розового лишая
Наблюдается у пациента большое пятно, розового цвета. Диаметр его составляет 20 мм и больше. Спустя несколько дней, бляшка становится бледной и становится желтого цвета. Кожа начинается шелушиться на зараженном участке. После образования пятна спустя 3-5 дней наблюдаются на теле, руках, диаметр их составляет 1 см. Пятна имеют розовый цвет, круглую или цилиндрическую форму. Высыпания начинают высыхать и появляются чешуйки в виде складок.
Самочувствие больного ухудшается. Наблюдается слабость, температура, головная боль, сонливость, миалгия, покраснение горла, плохой аппетит. По симптомам можно принять питириаз за аллергию. В данном случае самолечение приведет к ухудшению здоровья больного. По признаком патология похожа с другими дерматологическими болезнями.
Пятна покрывают спину, бедра, руки, вызывают зуд. Они образуются в течение 3 недель, потом медленно исчезают. Общая длительность патологии составляет до 2 месяцев. Дерматологи медицинской клиники занимаются лечением пациентов с тяжелыми формами заболевания и с начальными.
Сколько лечится стригущий лишай?
Процесс лечения стригущего лишая длительный, обычно он занимает не менее шести недель, при этом системная терапия длится преимущественно 15-25 дней.
Эффективность терапии оценивается с помощью лабораторных исследований. В ситуации, когда тесты свидетельствуют о значительном снижении количества спор гриба через 2 недели медикаментозного курса, необходимо продолжать выбранное лечение. В некоторых случаях выделение грибков может длиться несколько месяцев.
После исчезновение признаков патологии нужно трижды выполнить соскоб эпидермиса в ранее поврежденных участках:
- сразу по окончанию терапии;
- через 7 дней после терапии;
- спустя 2-3 месяца.
Успешным результат терапии считается, если все три анализа показали отрицательные результаты.
Лечение
Терапия лишая специфическая, требующая времени и определенных усилий. «Обязательно при обнаружении пятен на коже надо идти в кожвендиспансер. Там возьмут соскоб с кожи в месте образования на грибы. Если он положительный, сдать еще посев. При положительном результате и определении типа высыпаний назначают лечение. Выписывают только после трех отрицательных результатов анализов.
В качестве лечения используют таблетки противогрибковые, местное лечение — те же мази. Все очень серьезно, лечению поддается он плохо, так что стоит настроиться на длительный процесс», — предупреждает специалист.
При этом стоит опасаться и осложнений. «Если не лечить и при этом трогать или расчесывать пятна, есть риски развития инфицирования. Причем распространяться будет оно по всей коже. Но преимущественно внешнее влияние, системного воздействия не оказывает», — говорит Татьяна Егорова.
Чем лечить стригущий лишай у детей?
Лечение стригущего лишая у ребенка находится в компетенции детского дерматолога, поскольку особенности детского организма требуют специальных доз и состава лекарственных препаратов.
Также важными элементами терапии патологии являются гигиена и уход за ребенком:
- кипячение и проглаживание одежды, контактирующей с пораженными участками кожи;
- обработка бытовых поверхностей дезинфекторами для предотвращения распространения спор;
- частая смена постельного белья;
- мытье в душе, а не ванной и др.
Виды лишая
Для того, чтобы вылечить лишай, мало поставить общий диагноз. Не менее важно своевременно определить вид лишая, поскольку каждый характеризуется своей симптоматикой и требует своего лечения.
Дерматологи различают следующие виды лишая:
- стригущий;
- опоясывающий;
- отрубевидный;
- розовый;
- красный плоский;
- трубчатый;
- солнечный;
- чешуйчатый.
Провести между ними грань и правильно назначить комплекс терапевтических мероприятий способен лишь грамотный дерматолог. Поэтому ни в коем случае нельзя заниматься самолечением. Верный способ — при первых же признаках лишая обратиться в клинику.
Теперь о том, какие изменения на коже должны насторожить человека.
Можно ли ходить на работу или в школу со стригущим лишаем?
Наличие данного диагноза предусматривает изоляцию пациента из коллектива, как минимум на две недели. В школах и других детских учреждениях происходит обязательное оповещение родителей для своевременного выявления заболевания у других детей.
Исчезновение симптомов стригущего лишая и 3 отрицательных теста на наличие грибка являются поводом вернуться к обучению или работе.
Если в коллективе было обнаружено заражение дерматомикозом, то для профилактики патологии можно некоторое время использовать противогрибковые шампуни, проводить влажную уборку с добавлением антисептических растворов и строго соблюдать личную гигиену.
- Лечение лишая в Харькове;
- лечение лишая в Ужгороде;
- лечение лишая в Сумах;
- лечение лишая в Полтаве;
- лечение лишая в Одессе;
- лечение лишая в Николаеве;
- лечение лишая в Мариуполе;
- лечение лишая в Днепре.
3
1
1
Рейтинг статьи:
3.8 из 5 на основе 5 оценок
Автор: Мангушева Виктория Юрьевна
Врач-дерматовенеролог, трихолог. Кандидат медицинских наук, врач высшей категории. Стаж работы более 10 лет.
Лишай на коже: лечение
Терапия заболевания особенно эффективная на раннем этапе. Лишай можно вылечить у всех пациентов, вне зависимости от возраста. При этом обратиться к врачу нужно даже при незначительных проявлениях. В целях диагностики дерматолог проводит визуальный или инструментальный осмотр (с использованием специальной лампы), назначает ряд анализов – изучение мочи, крови, а также иммунологические исследование и проведение соскоба кожи.
После установления точной причины и вида лишая назначается лечение. Чаще всего оно связано с применением специальных мазей наружным способом (противогрибковые препараты). Курс терапии длится от 2 недель до 3-4 месяцев.
Основные направления лечения:
- Этиотропное – применение препаратов, которые устраняют причину заболевания. Это могут быть фунгициды или противовирусные средства (на основе «Ацикловира»).
- Устранение зуда, пятен и других неприятных симптомов.
- Проведение процедур – УФ-терапия, физиотерапия, повышение сопротивляемости (укрепление иммунитета), соблюдение личной гигиены.
- В редких случаях необходимо провести дезинфекцию помещения, особенно белья, мебели, личных вещей.
Самостоятельно лечить лишай в домашних условиях не рекомендуется. Это опасно тем, что можно упустить время, а также заразить других людей. К тому же пациент зачастую не может определить, каким именно препаратом лечить патологию. Например, человек «назначает» противомикробную мазь, в то время как у него развивается герпетический (вирусный) лишай. В редких случаях из-за упущенного времени могут наступить тяжелые последствия, связанные со слепотой, артритом и другими осложнениями.
Лишай чешуйчатый
Причины возникновения и лечения этого лишая, более известного как псориаз, до конца не изучены. Однако отмечается, что появляется он чаще у людей, страдающих заболеваниями эндокринной и нервной систем, склонных к алкоголизму.
Псориаз – болезнь хроническая, часто протекающая латентно, т.е. скрыто. Сначала на коже – чаще это сгибы ног и рук, поясница и ягодицы — появляются небольшие красноватые пятна, из-за сухости вызывающие сильный зуд. Постепенно пятна разрастаются и превращаются в очаг, поражающий большой участок кожи. Особенность псориаза в том, что при снятии с него налета лишай начинает кровоточить.
Лечить чешуйчатый лишай необходимо под контролем врача, который подберет необходимые препараты местного действия (при их нанесении нужно строго следовать инструкции), а в случае необходимости назначит и прием антибиотиков.
Все ли виды лишая заразны?
Многие считают, что абсолютно все виды лишая опасны для окружающих. Между тем, это не совсем так.Так, при розовом, стригущем или опоясывающем лишае действительно понадобится изоляция больного. А вот, к примеру, отрубевидный или чешуйчатый для окружающих не опасны.
И это еще одна причина, по которой любое изменение кожного покрова должно стать причиной похода к специалисту – только он сможет правильно установить вид лишая, оценить степень его опасности, дать рекомендации по лечению, наконец, подобрать комплекс лекарственных препаратов и терапевтических мероприятий, направленных, в том числе, и на общее укрепление организма.
Лишай трубчатый
Malasezzia – так называется грибок, провоцирующий появление трубчатого лишая. Этот грибок может длительное время жить в сальных железах человека, ничем не выдавая себя. При определенных же условиях: например, снижении иммунитета или нарушении кислотного баланса кожи, сильном переохлаждении или повышенной потливости, эндокринных нарушениях или развитии некоторых хронических заболеваний – он начинает усиленно размножаться.
В результате на коже появляются небольшие шелушащиеся пятна, которые постепенно разрастаются и сливаются в одно большое пятно. И хотя зуда или боли пострадавший при этом практически не ощущает, визит к врачу он откладывать не должен.
После диагностирования заболевания (используемые методы – соскоб-проба, йодная проба, использование лампы Вуда и т.п.) дерматолог назначает противогрибковые препараты местного или комплексного действия.
Современный взгляд на проблему красного плоского лишая
Красный плоский лишай (КПЛ) является одним из часто встречающихся хронических рецидивирующих заболеваний кожи и слизистой полости рта. В 1859 г. Гебра впервые описал красный остроконечный лишай — lichen ruber acuminatus. Английский дерматолог Е. Вильсон в 1869 г. впервые дал клиническое описание этого заболевания, отличающегося от красного остроконечного лишая более плоскими папулезными элементами. Первое сообщение о КПЛ в отечественной литературе сделали В. М. Бехтерев и А. Г. Полотебнов в 1881 г. В общей структуре дерматологической заболеваемости КПЛ составляет 1,2% и достигает до 35% среди болезней слизистой оболочки полости рта, у детей заболевание диагностируется в 1–10% случаев. В последние годы значительно возросла обращаемость больных с КПЛ, стали регистрироваться редко встречающиеся и трудно диагностируемые его формы. У пациентов с КПЛ слизистых полости рта заболевание развивается с проявлениями в области кожи в 15% случаев и в области гениталий в 25%. В 1–13% наблюдается изолированное поражение ногтевых пластинок [1–3]. Частота злокачественной трансформации варьирует от 0,4% до более чем 5% в течение периода наблюдения от 0,5 до 20 лет, при этом почти у всех больных с атрофической и эрозивной формой заболевания развивается рак. Эрозивно-язвенные формы КПЛ в 4–5% случаев рассматривают как преканцерозы [4]. За последний период времени также заметно увеличилось число больных с атипично, инфильтративно и тяжело протекающими формами данной патологии, которые обладают наибольшей склонностью к малигнизации в 0,07–3,2% случаев. КПЛ появляется в любом возрасте, однако большинство случаев приходится на возрастную группу от 30 до 60 лет. Заболевание развивается у женщин более чем в два раза чаще, чем у мужчин, в основном в перименопаузе женщин [3, 5].
КПЛ отличается частотой сочетания с различными соматическими болезнями: хронический гастрит, язва желудка и двенадцатиперстной кишки, билиарный цирроз печени, сахарный диабет и др. Кроме того, могут встречаться лихеноидные поражения пищевода, желудка, кишечника, мочевого пузыря, эндометрия, что позволяет говорить о многосистемности патологического процесса при КПЛ [2]. Особое значение в возникновении КПЛ имеют нарушения функций печени и пищеварительного тракта. Важными инициирующими факторами являются инфекции (в частности, гепатит В и особенно гепатит С). Многие авторы полагают, что факторы, вызывающие антигенную стимуляцию кератиноцитов, оказывают повреждающее действие на гепатоциты, и подчеркивают связь между КПЛ и первичным билиарным циррозом печени, обращая внимание на эрозивно-язвенную форму дерматоза, которая может быть фактором риска в развитии гепатита или цирроза печени [6–8]. Метаболические изменения в организме, связанные с изменениями функции печени, дислипидемией, метаболическим синдромом, нарушениями углеводного обмена, могут привести не только к сердечно-сосудистым заболеваниям, но и к неадекватным иммунным реакциям, поэтому сочетание КПЛ с хроническим гепатитом, билиарным циррозом печени, ксантоматозом, сахарным диабетом, липоидным некробиозом, амилоидозом описываются в литературе довольно часто. [4, 9–11]. Ряд авторов выделяют группу дерматозов (псориаз, кератозы, кератоакантомы, плоскоклеточный рак кожи, витилиго, дискоидную красную волчанку, ограниченную склеродермию, склероатрофический лишай, вульгарную пузырчатку и буллезный пемфигоид), имеющих в своем патогенезе общие нарушения ороговения, иммунного ответа, метаболизма, функции эндотелия и протекающих в сочетании с КПЛ [4]. В настоящее время накоплены данные о наследственной предрасположенности к КПЛ. В семидесяти описанных случаев семейного заболевания этим дерматозом отмечено, что в основном заболевают родственники во втором и третьем поколении. По данным ряда авторов, у больных при распространенных формах дерматоза чаще фиксируются антигены гистосовместимости — системы HLA: A3, В5, В8, В35, a HLA-B8 и HLA-B5 констатированы при эрозивно-язвенной и веррукозной разновидностях. Также наблюдается достоверное учащение фиксации гаплотипов HLA-A3, В35 и В7 [7, 12, 13].
В соответствии с современными представлениями о коже как органе иммунитета и в связи с появлением лихеноидных высыпаний, КПЛ характеризуется при многих воспалительных процессах неполноценностью регуляции иммунитета и метаболизма, чем объясняется патологическая неадекватная реакция на травмы, лекарства, химические вещества, вирусы, нарушение ферментативной активности со снижением глюкозо-6-фосфатдегидрогеназы и на другие факторы. Иммуноаллергическое течение заболевания предполагает комплексное участие нейровегетативных, сосудистых, обменных нарушений, инфекционных, вирусных, интоксикационных, наследственных и других факторов и позволяет проследить начальные этапы формирования патологических изменений в коже. Роль изменений клеточного звена иммунитета в патогенезе КПЛ обусловлена увеличением содержания CD4+ в активной фазе заболевания, повышением коэффициента Т-хелперы/Т-супрессоры, активации CD8+ цитотоксических лимфоцитов. Наблюдается непосредственное взаимодействие главного комплекса гистосовместимости I типа — МНС I с Т-клеточным рецептором CD8+ лимфоцитов, либо взаимодействие МНС II с Т-клеточным рецептором CD4+ лимфоцитов и их последующая дифференцировка в Т-хелперы I типа, вырабатывающие ряд цитокинов, в том числе ИЛ-2 и интсрферон-γ. Цитокины взаимодействуют с активированными МНС I СD8+ лимфоцитами, индуцируют их пролиферацию и являются дополнительным подтверждающим фактором, запускающим цитотоксические механизмы. Основным механизмом гибели клеток при КПЛ является апоптоз, индуцируемый взаимодействием вырабатываемых СD8+ лимфоцитами цитокинов семейства факторов некроза опухолей, таких как ФНО-α и FasL с соответствующими рецепторами на поверхности кератиноцитов [14, 15].
КПЛ характеризуется хроническим рецидивирующим течением, продолжительность которого варьирует от 5 до 40 лет. Начало заболевания возникает с высыпаний, зуда, недомогания, нервного стресса, слабости. Нередко элементы КПЛ проявляются остро. Клинические признаки для классических случаев красного плоского лишая характеризуются дермоэпидермальной папулой диаметром 1–3 мм, имеющей полигональные очертания, пупкообразное центральное западение, отсутствие тенденции к периферическому росту, наличие так называемой сетки Уикхема, просматриваемой в глубине папул после нанесения на поверхность воды или глицерина. Высыпания папул имеют синюшно-красную или лиловую с перламутровым оттенком окраску и полированный блеск при боковом освещении. Обычно, достигнув величины примерно 3–4 мм, папулезные элементы в дальнейшем перестают увеличиваться, но имеют выраженную тенденцию к слиянию между собой, образуя более крупные очаги в виде бляшек, различных фигур, колец. В этот период развития дерматоза на поверхности бляшек образуется сетка Уикхема в виде мелких беловатых крупинок и линий, обусловленных неравномерно выраженным гипергранулезом. Лихеноидные папулы располагаются симметрично на сгибательных поверхностях предплечий, боковых поверхностях туловища, на животе, слизистых оболочках полости рта и половых органов. Очаги поражения при КПЛ могут быть локализованными или генерализованными, приобретая характер эритродермии. Несмотря на проведенную терапию, рецидивы заболевания могут возникать с частотой 1–5 раз в год. Наиболее торпидно протекает КПЛ у больных с веррукозной, гипертрофической и эрозивно-язвенной формами и в сочетании с сахарным диабетом, артериальной гипертензией и поражением слизистых оболочек (синдром Гриншпана–Вилаполя) [3, 7, 16].
Проявления КПЛ на коже достаточно вариабельны, и их подразделяют на формы: типичную (классическую); атипичную; гипертрофическую; пемфигоидную; фолликулярную; пигментную; эритематозную; кольцевидную. Встречаются также эрозивно-язвенные формы. Нередки сочетания эрозивно-язвенной формы КПЛ с гипертонической болезнью и сахарным диабетом (симптом Гриншпана), выпадением волос и атрофическими поражениями кожи головы рубцового характера (синдром Литтла–Лассюэра), сочетание поражения волосистой части головы красным плоским лишаем и красной волчанкой (оверлапп-синдром) [3, 17].
При аннулярном КПЛ узелки располагаются в виде кругов разных размеров. Буллезный КПЛ — редкий вариант, при котором на папулах или здоровой коже возникают пузырные элементы (пузырьки и пузыри). При остроконечном КПЛ имеются остроконечные папулы, напоминающие кегли. Выражен гиперкератоз, кожа при пальпации в виде терки. Локализация преимущественно в области шеи, лопаток, нижних конечностей, наивысшей формой проявления этой разновидности является веррукозный КПЛ. При пигментной форме дерматоза появляются гиперпигментированные пятна или узелки темно-коричневого цвета. Эрозивно-язвенная форма красного плоского лишая локализуется в полости рта, реже на гениталиях. Чаще болеют женщины в возрасте 40–60 лет. При актинической разновидности КПЛ высыпания располагаются на открытых участках тела (тыльная поверхность кистей и предплечий). В ряде случаев у одного больного встречается сочетание разновидностей болезни. Для установления диагноза следует найти хотя бы один типичный элемент КПЛ. Слизистые оболочки весьма часто вовлекаются в патологический процесс, могут быть изолированными или сочетаться с поражением кожи. Изолированное поражение слизистой оболочки полости рта нередко бывает при наличии металлических зубных коронок, особенно если они сделаны из разных металлов. По клиническому течению выделяют разновидности: типичную; экссудативно-гиперемическую; буллезную; гиперкератотическую. На слизистой оболочке щек видны белого цвета папулы, некоторые расположены пальцеобразно и напоминают листья папоротника. Это наиболее часто вовлекаемая в процесс область полости рта. На языке имеются также бляшкоподобные элементы бело-фиолетового цвета в виде разлитого молока (преимущественно при экзантематической форме). Буллезная форма поражения языка отличается выраженной болезненностью, что заставляет пациентов воздерживаться от приема пищи. При эрозивно-язвенной форме видны неглубокие эрозии, покрытые фибринозными пленками, расположенные на языке и слизистой оболочке щек, на деснах имеются также ярко-красные болезненные эрозии (десквамативный гингивит). Неэрозивные проявления не вызывают каких-либо ощущений и часто неожиданно для больных выявляются при осмотре врача. При так называемом оверлапп-синдроме очаги поражения обычно располагаются на волосистой части головы, напоминают красную волчанку и КПЛ не только клинически, но и гистологически. Трудности в диагностике и лечении представляет синдром Литтла–Лассюэра. Это заболевание относится к рубцовым алопециям. Большинство исследователей считают его проявлением красного плоского лишая. Этот синдром характеризуется рубцовой алопецией волосистой части головы, нерубцовой алопецией подмышечных впадин и лобка, фолликулярными ярко-красными папулами на боковой поверхности плеч, бедер, ягодиц, напоминающими шипы. У таких больных одновременно обнаруживаются типичные высыпания КПЛ, остроконечные высыпания типа шиповидного лихена на коже туловища и конечностей и участки псевдопеллады на волосистой части головы, причем во всех поражениях гистологически обнаруживается картина КПЛ. Начальные признаки заболевания — зуд и высыпания лихеноидных элементов. У части больных узелки вначале локализуются только на туловище и лишь через несколько лет на волосистой части головы появляются участки рубцового облысения. Фолликулярные остроконечные узелки на плечах, локтях, запястьях, бедрах, телесного цвета, с роговыми шипиками на верхушке, без признаков воспаления. Выражен симптом терки. Одновременно можно найти типичные блестящие папулы КПЛ. На волосистой части головы (в области темени, затылка, на висках) имеются плешинки округлой или овальной формы, которые сливаются и имеют фестончатые края. Кожа на этих очагах натянута, блестит, атрофична, как бы втянута. Окраска их нормальная, иногда розово-синюшная. Могут встретиться островки неповрежденных волос. Как уже упоминалось, эти поражения сопровождаются нерубцовой алопецией или разрежением волос на лобке и в подмышечных впадинах. Иногда имеются папулы на слизистых оболочках и дистрофия ногтей. Наличие всех трех признаков для постановки диагноза необязательно.
Поражение ногтей при КПЛ характеризуется разрушением ногтевого валика и ногтевого ложа, появлением продольной исчерченности, которая имеет вид паруса, реи. Нередким проявлением заболевания являются высыпания, которые клинически и гистологически напоминают КПЛ, но не являются таковым, а носят название лихеноидной тканевой реакции. Чаще всего причиной ее является прием различных антибиотиков (стрептомицин, тетрациклин), диуретиков, ингибиторов ангиотензинпревращающего фермента (каптоприл, эналаприл), комплексообразующих средств (пеницилламин, купренил), пероральных сахароснижающих средств, противомалярийных средств (хинин, хлорохин), противотуберкулезных средств (аминосалициловая кислота), средств для лечения артрита (препараты золота). При сходстве проявлений доказательством лихеноидной тканевой реакции является улучшение после отмены предполагаемого препарата [15, 17].
Гистоморфологические особенности типичных элементов КПЛ позволяют диагностировать заболевание по характерному гистологическому рисунку, руководствуясь патогистоморфологическим исследованием. Основные из них: неравномерно выраженный акантоз; гиперкератоз с участками паракератоза; увеличение рядов клеток зернистого слоя (гранулез); вакуольная дистрофия базальных клеток эпидермиса; диффузный аркадообразный, полосовидный инфильтрат [3].
В типичных случаях диагноз красного плоского лишая ставят по признакам клинической картины. Классическую (типичную) форму КПЛ отличают от ограниченного нейродермита, при котором образуются матовые папулы, плотно располагающиеся от периферии очага к центру с формированием лихенизации кожи, сопровождаясь интенсивным зудом и наличием расчесов в типичных местах. А также от сифилиса, характеризующегося наличием эрозивных, язвенных или кондиломатозных высыпаний на половых органах, регионарного лимфа- или полиаденита, розеолезно-папулезно-пустулезных элементов на коже туловища, папул на ладонях и подошв, бледной трепонемы в соскобе, положительных серологических реакций. Лихеноидный парапсориаз не поражает слизистые оболочки, характеризуется торпидным течением и наличием феномена облатки. Лихеноидный туберкулез кожи отличается наличием эпителиоидно-клеточного инфильтрата, отсутствующего при КПЛ. При блестящем лишае высыпания преимущественно локализованы на половом члене, в гистоморфологическом препарате выявляют периваскулярные гранулемы из эпителиоидных клеток. Гипертрофическую, веррукозную форму КПЛ отличают от амилоидного и микседематозного лихена, бородавчатого туберкулеза кожи, хромомикоза, узловатой почесухи Гайда, бородавчатой формы нейродермита и застарелого псориаза. Атрофическую форму КПЛ необходимо отличать лишь от первичного белого лихена Цумбуша (каплевидная склеродермия). Обычно это не вызывает затруднений: атрофия при КПЛ развивается вторично, в пределах существующих первичных элементов. Фолликулярную форму КПЛ необходимо дифференцировать от болезни Дарье, красного волосяного отрубевидного лишая (остроконечный красный лишай Девержи или болезнь Девержи), болезни Кирле, шиловидного лишая. А синдром Литтла–Лассюэра — от фолликулярного муциноза, синдрома Сименса и синдрома Лютца. В ряде случаев трудно отличать дискоидную красную волчанку от очагов рубцовой атрофии на волосистой части головы при синдроме Литтла–Лассюэра. Гистологические изменения при этих дерматозах имеют много общего: фолликулярный гиперкератоз, экзоцитоз клеток инфильтрата в волосяных мешочках, дистрофия клеток базального слоя эпидермиса, отложение фибрина на базальной мембране, наличие гиалиновых тел в эпидермисе вследствие гибели эпидермоцитов. отложение IgG, IgM, IgA в области базальной мембраны и др. Эритематозную форму КПЛ следует отличить от токсидермии. Оба заболевания могут быть спровоцированы препаратами золота, антибиотиками, антималярийными препаратами. Установлению правильного диагноза помогают результаты гистологического и иммуноморфологического исследований, обнаружение элементов КПЛ на слизистых оболочках полости рта или половых органов. При сочетании КПЛ с дискоидной красной волчанкой отличительными признаками могут быть участки атрофии, локализация очагов поражения на ушных раковинах и обострение процесса под влиянием инсоляции, что более характерно для красной волчанки. Для КПЛ характерно наличие типичных для этого заболевания элементов на коже или слизистых оболочках [3, 7, 18, 19].
КПЛ только слизистых оболочек следует дифференцировать от лейкоплакии, сифилитических папул, вульгарной пузырчатки, лихеноидной реакции слизистой оболочки полости рта, болезни Кейра, плазмоцитарного баланита Зона, бовеноидного папулеза.
Изолированное поражение ногтей при КПЛ следует дифференцировать с поражениями ногтей при псориазе, экземе, болезни Девержи, фолликулярном дискератозе Дарье, инфекционных и грибковых заболеваниях [7, 12, 20].
Выбор метода лечения больных КПЛ зависит от степени выраженности клинических проявлений, длительности заболевания, сведений об эффективности ранее проводимой терапии. Каждая клиническая разновидность болезни требует индивидуального подхода к терапии. Необходимо уточнить длительность заболевания, связь его возникновения с нервно-психическим стрессом или перенесенными инфекциями, предшествующее лечение, наличие сопутствующих заболеваний. Если больной обратился впервые и ранее не был обследован, необходимо перед началом лечения провести углубленное обследование для выяснения состояния нервной системы, пищеварительного тракта, в том числе состояния функции печени, а также убедиться в отсутствии скрытого или явного сахарного диабета. При поражении только слизистой оболочки полости рта необходимо проконсультировать пациента у стоматолога для исключения аномалий развития или наличия артефактов, создающих проблемы во рту, включая травматический характер. Необходимо выяснить роль стресса в развитии КПЛ. Установлено, что стресс через систему нейрогуморальных факторов оказывает общее воздействие на организм больного КПЛ, влияя на адаптационные структуры центральной нервной системы, психоэмоциональный статус, состояние иммунитета, усугубляя клиническое течение и явно ухудшая прогноз.
При наличии ограниченных высыпаний лечение начинают с применения топических глюкокортикостероидных препаратов. Для наружной терапии больных КПЛ используют глюкокортикостероидные препараты средней и высокой активности. При наличии распространенных высыпаний по всему кожному покрову назначают системную медикаментозную терапию и фототерапию. Учитывая положительный результат от применения кортикостероидных и антималярийных препаратов, назначаемых сочетанно внутрь, рекомендуется добавление лекарственных средств данных групп больным КПЛ. В терапии больных КПЛ применяются таблетированная либо инъекционная форма глюкокортикостероидных препаратов системного действия. Для лечения распространенной формы больных КПЛ используют ретиноиды в течение 3–4 недель. При эрозивно-язвенной форме может быть использован цитостатик в течение 2–3 недель. При прогрессировании заболевания применяют дезинтоксикационную терапию. Для купирования зуда назначают антигистаминные препараты первого поколения длительностью 7–10 дней как перорально, так и в инъекционных формах. Независимо от клинических особенностей назначаются препараты, успокаивающие нервную систему, нормализующие сон, уменьшающие зуд. Одним из методов терапии больных КПЛ с типичными проявлениями, при распространенности процесса, явлениях прогрессирования является фототерапия (ПУВА, селективная фототерапия). ПУВА-терапия проводится по обычной методике в общей дозе 15–20 процедур. К сожалению, у больных КПЛ часто имеются противопоказания к этому виду лечения (гипертоническая болезнь, ожирение, нарушение функции щитовидной железы, сердечно-сосудистой системы и др.).
Другим активным и эффективным методом при этой форме болезни является сочетанное применение кортикостероидов и антималярийных препаратов. Замечено, что эффективность одновременного назначения этих медикаментов намного выше, чем каждого в отдельности. Для лечения больных с гипертрофической (веррукозной) формой больных КПЛ можно применять делагил и одновременное внутриочаговое введение Дипроспана. Последний следует инъецировать строго внутрикожно, чтобы не вызвать явлений атрофии. При этих проявлениях болезни следует проводить разрушение наиболее выраженных элементов, для чего можно применить разрушающий лазер, метод радиоволновой хирургии. Если в большинстве случаев больных КПЛ наружное лечение не проводится, то в данном случае целесообразно назначение под окклюзионную повязку активных стероидов, в том числе содержащих салициловую кислоту. В последние годы при эрозивно-язвенном КПЛ слизистых оболочек полости рта и гениталий наряду с кортикостероидами и противомалярийными препаратами с успехом применяется метронидозол в течение 2–3 недель. При обычных формах болезни применения наружных средств не требуется. В редких случаях можно назначить кортикостероидные мази на отдельные очаги. Имеются немногочисленные публикации о применении при терапии больных КПЛ циклоспорина, неотигазона, циклофосфана [3, 17].
В период обострения заболевания пациентам рекомендуется щадящий режим с ограничением физических и психоэмоциональных нагрузок. В пищевом режиме должны быть ограничены соленые, копченые, жареные продукты. У пациентов с поражением слизистой полости рта необходимо исключить раздражающую и грубую пищу. Из физиотерапевтических методов терапии заслуживает внимания фототерапия (субэритемные дозы ультрафиолетового облучения). Следует подчеркнуть, что во всех случаях лечение больных КПЛ должно быть комплексным, индивидуальным. Необходимо предусмотреть назначение средств, направленных на лечение сопутствующих заболеваний, нередко осложняющих течение этого дерматоза. Красный плоский лишай, рассматриваемый в настоящее время как иммунозависимое заболевание, может свидетельствовать о сопутствующей соматической патологии и системности патологического процесса. В связи с этим больной КПЛ требует определенной тактики ведения, связанной с тщательным обследованием и консультациями многих специалистов. С целью предупреждения возможной малигнизации длительно существующих гипертрофических и эрозивно-язвенных очагов поражения больные должны находиться под диспансерным наблюдением. Ему подлежат также лица с частыми рецидивами болезни [3, 4, 17].
Одной из главных задач в профилактике КПЛ является борьба с рецидивом болезни. В связи с этим важны санации очагов фокальной инфекции, своевременное лечение выявленных сопутствующих заболеваний, предотвращение приема медикаментозных препаратов, способных спровоцировать развитие заболевания, общие оздоровительные мероприятия, закаливание организма, предупреждение нервного перенапряжения, санаторно-курортное лечение. Продолжительность периода активной болезни зависит от распространенности и локализации КПЛ. Прогноз для жизни больного в целом благоприятный, однако ладонно-подошвенный КПЛ отличается более длительным, рецидивирующим течением, на слизистых оболочках без лечения проявления КПЛ могут персистировать десятилетиями и трансформироваться в рак.
Литература
- Довжанский С. И., Слесаренко Н. А. Клиника, иммунопатогенез и терапия плоского лишая // Русский медицинский журнал. 1998. № 6. С. 348–350.
- Ломоносов K. M. Красный плоский лишай // Лечащий Врач. 2003. № 9. С. 35–39.
- Юсупова Л. А., Ильясова Э. И. Красный плоский лишай: современные патогенетические аспекты и методы терапии // Практическая медицина. 2013. № 3. С. 13–17.
- Слесаренко Н. А., Утц С. Р., Артемина Е. М., Штода Ю. М., Карпова Е. Н. Коморбдность при красном плоском лишае // Клиническая дерматология и венерология. 2014. № 5. С. 4–10.
- Лыкова С. Г., Ларионова М. В. Доброкачественные и злокачественные новообразования внутренних органов как фактор, осложняющий течение дерматозов // Рос. журн. кож. и вен. болезней. 2003. № 5. С. 20–22.
- Ильясова Э. И., Юсупова Л. А. Современные клинико-диагностические аспекты красного плоского лишая. Сборник материалов Всероссийской научно-практической конференции «Казанские дерматологические чтения: синтез науки и практики». С. 43–48
- Бутов Ю. С., Васенова В. Ю., Анисимова Т. В. Лихены // Клиническая дерматовенерология. 2009. Т. 2. C. 184–205.
- Бутарева М. М., Жилова М. Б. Красный плоский лишай, ассоциированный с вирусным гепатитом С, особенности терапии // Вестн. дерматол. и венерол. 2010. № 1. С. 105–108.
- Zakrzewska J. M., Chan E. S., Thornhill M. H. A systematic review of placebo-controlled randomized clinical trials of treatments used in oral lichen planus // Br J Dermatol. 2005. № 153 (2). Р. 336–341.
- Shengyuan L., Songpo Y., Wen W., Wenjing T. et al. Hepatitis C virus and lichen planus: a reciprocal association determined by a meta-analysis // Arch Dermatol. 2009. № 145 (9). Р. 1040–1047.
- Harman M., Akdeniz S., Dursun M., Akpolat N., Atmaca S. Lichen planus and hepatitis C virus infection: an epidemiologic study // Int J Clin Pract. 2004. № 58 (12). Р. 1118–1119.
- Ильясова Э. И., Юсупова Л. А. Красный плоский лишай. Сборник научных статей и тезисов научно-практической конференции «Инфекции, передаваемые половым путем, и репродуктивное здоровье населения. Современные методы диагностики и лечения дерматозов». С. 109–116.
- Cevasco N. C., Bergfeld W. F., Remzi B. K., de Knott H. R. A case-series of 29 patients with lichen planopilaris: the Cleveland Clinic Foundation experience on evaluation, diagnosis, and treatment // J Am Acad Dermatol. 2007. № 57 (1). Р. 47–53.
- Федотова К. Ю., Жукова О. В., Круглова Л. С., Птащинский Р. И. Красный плоский лишай: этиогогия, патогенез, клинические формы, гистологическая картина и основные принципы лечения // Клиническая дерматология и венерология. 2014. № 6. С. 9–19.
- Гараева З. Ш., Юсупова Л. А., Мавлютова Г. И. и др. Красный плоский лишай. Современные аспекты дифференциальной диагностики. Сборник материалов Всероссийской научно-практической конференции «Казанские дерматологические чтения: синтез науки и практики». С. 17–23
- Молочков В. А., Прокофьев А. А., Бобров М. А., Переверзева О. Э. Клинические особенности различных форм красного плоского лишая // Рос. журн. кож. и венер. бол. 2011. № 1. С. 30–36.
- Чистякова И. А. Красный плоский лишай // Consilium Medicum. Дерматология. 2006. № 1. С. 39–41.
- Цветкова Г. М., Мордовцева В. В., Вавилов А. М., Мордовцев В. Н. Патоморфология болезней кожи. М.: Медицина, 2003. 496 с.
- Барбинов Д. В., Раводин Р. А. Критерии гистологической диагностики красного плоского лишая // Санкт-Петербургские дерматологические чтения: мат. IV Росс, науч. практ. конф. СПб, 2010. С. 18.
- Brauns B., Stahl M., Schon M. P. et al. Intralesional steroid injection alleviates nail lichen planus // Int. J. Dermatol. 2011. № 50 (5). P. 626–627.
Л. А. Юсупова*, 1, доктор медицинских наук, профессор К. Ф. Хайретдинова**
* ГБОУ ДПО КГМА МЗ РФ, Казань ** ГАУЗ РКВД МЗ РТ, Казань
1 Контактная информация