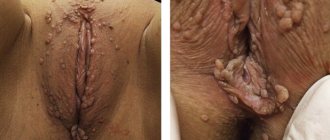
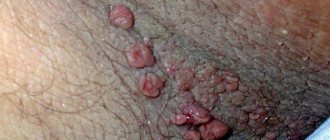
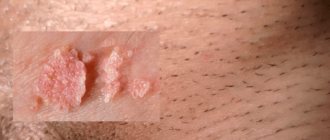
Остроконечные кондиломы у женщин (син. — интимные папиломы, ПВИ, половые бородавки, венерический кондиломатоз) — это группа вирусных инфекционных заболеваний, характеризующихся развитием папилломатозных образований на коже и слизистых оболочках интимных мест.
Кондиломы в гинекологии относят к заболеваниям, передаваемым половым, а также контактно-бытовым путем. Заражение происходит обычно при сексе во влагалище, прямую кишку, реже при оральном контакте. Обычный презерватив часто не становится для ВПЧ преградой, поскольку размер вируса значительно меньше размера поры презерватива. Передача ВПЧ возможна только от человека к человеку. Возможно самораспространение образований по телу с возникновением новых очагов. У 50-70% детей, родившихся у инфицированных матерей, происходит вертикальная передача папилломавируса.
ВПЧ определенное время могут сохраняться в отшелушивающихся клетках эпителия — поэтому для некоторых заболеваний, вызываемых этим вирусом, вероятен и бытовой путь заражения (бородавки, интимные кондиломы), особенно если есть микроповреждения кожи. Распространенное мнение, что это бородавки урогенитальной зоны любой локализации могут быть только у лиц, живущих половой жизнью или практикующих иные формы интимных отношений, ошибочно — часто они обнаруживают на интимных местах у абсолютных девственниц, детей и девочек-подростков разного возраста.
Кондиломы в области половых губ (вульвы)
Кондиломы вульвы появляются в результате заражения вирусом папилломы человека. Данный вирус проникает в женский организм чаще в процессе полового акта. При хорошем состоянии иммунной системы данное заболевание может годы не проявлять себя, и женщина, не зная, что больна, может заражать им своих партнеров, при недостаточной местной иммунной защите у них. При снижении иммунитета вирус может дать о себе знать. Могут появиться кондиломы на половых губах, внутренних половых органах, промежности, в области анального отверстия.
Остроконечные кондиломы вульвы подлежат удалению в обязательном порядке и не только вследствие их не эстетичности, а учитывая рост и распространение. Данное заболевание может прогрессировать, и распространиться на слизистую влагалища и шейку матки и на кожные покровы аногенитальной области.
Лечение кондилом должен проводить гинеколог, который и определит схему лечения.
Профилактика
Крепкий иммунитет, гигиена и безопасный секс – лучшая профилактика заражения половыми кондиломами.
- укрепление и поддержание защитных сил организма (иммунитета) на высоком уровне;
- ведение здорового образа жизни: хорошее витаминизированное питание, достаточный сон, умеренная физическая активность;
- полный отказ от вредных привычек: курения, алкоголя, приема различных препаратов;
- по возможности избегать стрессовых ситуаций, повышать психическую устойчивость;
- контроль общего состояния организма, регулярное прохождение профилактических осмотров врачей, лабораторная диагностика;
- своевременное лечение и контроль хронических заболеваний;
- ведение сексуальной жизни с постоянным партнером, соблюдение правил контрацепции;
- избегать травмирования кожи пениса и прилегающих участков, чтобы избежать проникновения инфекции;
- тщательное соблюдение правил личной и интимной гигиены.
Соблюдение врачебных рекомендаций и контроль состояния иммунной системы предупреждают развитие вирусной активности и связанных с ней осложнений. Пациент избавится от инфекции, тщательно выполняя предписания врачей, изменив образ жизни и упорядочив сексуальную жизнь. Самолечение в таких случаях категорически противопоказано.
Методы лечения кондилом в области половых губ (вульвы)
Если у вас появилась кондиломы на вульве, следует незамедлительно обратиться к гинекологу. Сегодня существует несколько подходов к лечению этого заболевания, и опытный профессионал, установив правильный диагноз и оценив степень поражения организма, сумеет выбрать правильную схему лечения.
Как правило, кондиломы в области вульвы, в клинике принято лечить следующими способами:
· иссечение при помощи скальпеля;
· криодеструкция – обработка холодом;
· процедура иссечения производится с применением лазерного или электрохирургического аппаратов (радиоволновой аппарат с аргонусиленной коагуляцией).
Специалисты по вирусным новообразованиям. Какой врач лечит кондиломы у мужчин?
Чтобы проверить подозрительные новообразования нужно обратиться к дерматологу. Этот доктор специализируется на болезнях кожи и наростах. В том числе и на гениталиях.
Ничего страшного в осмотре у врача нет — поэтому не откладывайте диагностику на поздний срок. Чем раньше вам поставят диагноз, тем раньше вы поймёте, что делать с интимными бородавками.
Иногда полезно подождать.
А в других случаях доктора рекомендуют срочную операцию.
У каждого пациента ситуация своя.
Теперь вы знаете, какой врач лечит остроконечные кондиломы у мужчин и сможете своевременно пройти обследование до появления опасных осложнений. Осталось найти подходящий медицинский центр.
Кондиломы влагалища
Кондиломы во влагалище, также следствие инфицирования вирусом папилломы человека (ВПЧ). Диагноз устанавливается гинекологом при осмотре в зеркалах слизистой влагалища, уточняется при кольпоскопии, и подтверждается выполнением теста ПЦР на ВПЧ и в сомнительных случаях взятием биопсии образования.
Кондиломы во влагалище приносят женщине немало проблем, и могут повлиять на половое поведение. Симптомы могут включать: наличие разрастаний во влагалище пальпируемые самой женщиной при гигиене половых органов, воспалительную реакцию, зуд, появление трещин слизистой, болезненные ощущения во время полового акта.
Данное заболевание способно прогрессировать, и переходить на шейку матки, хотя и не приводит к онкологии. Поэтому специалисты рекомендуют проводить лечение кондилом во влагалище незамедлительно сразу после их обнаружения.
Противопоказания к процедуре лазерного удаления генитальных бородавок
Удаление генитальных бородавок лазером имеет много преимуществ – данная процедура не приносит боли, выполняется за короткий промежуток времени. После заживления исключено образование шрамов и рубцов. Лазерный луч воздействует точно и не травмирует окружающие ткани. Не требуется продолжительной реабилитации.
При помощи процедуры можно избавиться от дискомфорта, вызванного новообразованием. Кондилома может стать злокачественной, ее удаление снижает риск онкологии. Травмирование нароста приводит к тому, что он становится болезненным, появляются воспаления.
Несмотря на эффективность лазерного удаления папиллом и кондилом, есть некоторые ограничения к выполнению процедуры. Установить возможность выполнения операции сможет врач путем проведения осмотра, оценив общее состояние здоровья пациента.
Нельзя проводить процедуру, если состояние пациента тяжелое, есть онкология или острые инфекционные заболевания. Ограничением может стать наличие аутоиммунных патологий, нарушения свертываемости крови, различные психические расстройства. Преимущество использования лазера состоит в том, что удаление наростов проводится быстро, минимальна вероятность появления побочных реакций.
Методы лечения кондилом влагалища
Для удаления новообразований существуют следующие деструктивные методы лечения:
· криодеструкция;
· лазерное удаление, наиболее оптимальный деструктивный метод;
· аргоноплазменная аблация;
· радиоволновое (высокочастотная) удаление, лучше с аргонусиленной коагуляцией.
Деструктивные методы воздействия не гарантируют рецидива заболевания, поэтому в нашей стране практикуется применение противовирусных препаратов. Иммунотерапия не всегда обоснованно применяется, чаще ее назначают вслепую, без соответствующего обследования. Этот метод иногда дает побочные эффекты и при наличии кондилом, и как монотерапия малоэффективен, но в некоторых случаях может дать хороший результат, но предсказать это невозможно. Наилучший эффект достигается в сочетании деструктивного и консервативного лечения.
Ключевые моменты:
Лечение кондилом наружных половых органов и влагалища проводит к положительному результату у большинства пациенток в течение от 1 до 6 месяцев. Вирус при этом, может остаться и определяться у 30% женщин, без клинических проявлений, что требует уже не лечения, а наблюдения.
Важно отметить, что кондиломы, появляющиеся на новых участках кожи или слизистой в ходе лечения или после завершения лечения, не требует смены метода лечения. Появление новых образований на участке, где проводилось воздействие, требует изменения метода лечения.
Пациенток следует проинформировать о соблюдении полового покоя во время лечения и проводить осмотры до полного исчезновения кондилом.
Половых партнеров необходимо обследовать, и проводить лечение, только при наличии кондилом на половом члене.
Кондиломы шейки матки
Кондилома шейки матки является одной из разновидностей проявления ВПЧ. Заражение данным заболеванием также происходит во время полового акта с инфицированным партнером. При отсутствии экзофитных (видимых) кондилом на половом члене, половой партнер может и не знать о носительстве этого вируса.
Кондилома шейки матки не всегда является следствием ВПЧ 6 или 11 типа. Шейку поражают и другие типы вирусов, у которых имеется и онкогенный риск.
Особенностью кондиломы на шейке является ее форма. Кондилома может быть плоской, и не видна при осмотре в зеркалах, а может быть выступающей (типичной). Плоскую кондилому шейки матки обнаруживают при кольпоскопии. Эта безболезненная методика включает осмотр вульвы, влагалища и шейки матки под микроскопом, с окраской специальными растворами. Участки, пораженные плоской кондиломой, после окраски растворами выделяются.
Чтобы окончательно подтвердить диагноз, помимо цитологического исследования (Пап-тест), проводится ПЦР исследование на ВПЧ и биопсия или удаление измененного участка с гистологическим подтверждением.
Надо отметить, что любое образование на шейке матки, даже типичная остроконечная кондилома, после удаления должна подвергнуться гистологическому исследованию. Если гинеколог не сомневается в диагнозе кондилома шейки матки, то применяя методы лечения после которых нет возможности провести гистологию, необходимо перед лечением взять биопсию.
Лечение кондилом шейки матки
Удаление кондилом на шейке матки является обязательной процедурой в плане распространения инфекции и профилактики рака шейки матки.
Кондиломы шейки матки могут быть удалены следующими способами:
· лазерная вапоризация – эффективная методика, с низкой частотой рецидива и не влияющая на репродуктивную функцию нерожавших пациенток;
· аргоноплазменная аблация – хороший эффект, особенно у нерожавших пациенток;
· радиоволновое удаление – методика, позволяющая после удаления провести гистологическое исследование;
· криодеструкция – популярный метод, но эффективен при небольших поражениях;
· солковагин – прижигание единичных остроконечных кондилом с помощью химического препарата.
Каждый из перечисленных методов имеет свои достоинства и недостатки. В каждом конкретном случае выбор лечения остается за врачом и зависит от наличия аппаратуры и квалификации специалиста.
С помощью деструктивных методов лечения удаляется видимая или определяемая при кольпоскопии часть пораженной ткани шейки матки, но не сам вирус. Поэтому гинекологи наряду с удалением, для профилактики рецидива и борьбы с вирусом рекомендуют противовирусные или иммуномодулирующие препараты местного или общего действия. Эффект от этого лечения не прогнозируем, но в некоторых случаях имеется положительный результат. Считать, что противовирусные препараты являются основными в борьбе с ВПЧ неверно. Эти лекарственные средства активизируют иммунную систему, и уже она противостоит вирусной агрессии. В практике лечения кондилом любой локализации эти лекарства имеют свою нишу применения. Четких доказательств в эффективности данных лекарственных форм не получено, поэтому в мировой практике они практически не применяются.
Кондиломы вульвы при беременности
Беременность может провоцировать развитие экзофитных кондилом (видимых), которые ранее не беспокоили, и не давали о себе знать. Кондиломатоз является результатом наличия в организме вируса папилломы человека. Данный вирус, попав в организм женщины, может никоим образом себя не проявлять, если иммунная система является сильной. Однако, при беременности происходит временное снижение иммунитета, в связи с наличием плода, который наполовину состоит из чужеродного генетического материала (белка), принадлежащего мужу. Вирус папилломы, если он имеется, и находился в неактивном состоянии, может начать проявляться в виде новообразований на внешних и внутренних половых органах женщины, в промежности, в близости анального отверстия.
Кондиломы при беременности подлежат обязательному удалению вследствие их активного роста и, чем раньше это выполнить, тем лучше.
Лечение кондилом при беременности должно осуществляться акушером-гинекологом, хорошо владеющим методикой удаления. Лечение экзофитных кондилом предпочтительнее с помощью наиболее эффективных современных лазерного и радиоволнового оборудования с аргонусиленной коагуляцией. Эти операции проводятся, как правило, в стационаре под внутривенной или перидуральной анестезией. При обширном кондиломатозе, иногда проводятся удаления в несколько этапов. Эпителизация раневой поверхности у беременных происходит достаточно быстро, за счет усиления кровообращения в генитальной области. Поэтому удаление кондилом может быть осуществлено с раннего срока до 36 недель беременности. Перед планируемым удалением кондилом, необходимо провести обследование, для исключения возможных осложнений протекающих на фоне беременности (например, угроза прерывания, гестоз и др.). Провести санацию при воспалительной реакции в области гениталий.
Во время беременности необходимо проводить удаления только наружных кондилом. Кондиломы во влагалище и на шейке матки лучше не трогать, так как это связано с повышенным риском кровотечения и угрозы прерывания. Как показывает практика, кондиломы после родов самостоятельно регрессируют, особенно во влагалище.
У беременных, при наличии кондилом, иммунотерапия проводится только местная. Вирусоносительство, без клинических проявлений (наличие видимых кондилом), не является основанием к проведению терапии. Лечение лучше начинать до удаления и продолжить после операции. Цель снизить риск рецидива кондилом.
Для того чтобы вас не обременяло лечение кондилом во время беременности, перед планированием беременности предпочтительнее пройти исследование на наличие ВПЧ. В случае обнаружения этого вируса, необходимо сначала улучшить защитные способности организма и только потом планировать беременность. Если этого не сделать, то имеется вероятность того, что у вас появятся кондиломы во время беременности.
Гарантировать излечение женщины от вирусоносительства перед планируемой беременностью с помощью современных препаратов не представляется возможным. Лечение выявленного воспалительного процесса полового тракта, перед планируемой беременностью, является достаточной мерой профилактики обострения ВПЧ.
Следует подчеркнуть, что носительство ВПЧ любых типов, без клинических проявлений (наличие экзофитных кондилом), не является противопоказанием к беременности.
Методы уничтожения наростов. Как избавиться от остроконечных кондилом у мужчин
Не все пациенты стремятся срочно удалить генитальные бородавки — довольно часто новообразования не доставляют дискомфорта и почти незаметны. Просто несколько крошечных наростов. Они даже не чувствуются.
Нужно ли их убирать?
Решайте сами — хотя эти остроконечные кондиломы не мешают, они всё ещё заразны и повышают шансы передачи вируса вашей партнёрше. Можете подождать, пока генитальные бородавки исчезнут сами. Но большинство таких вирусных новообразований пропадают только за два года и не все пациенты хотят терпеть так долго.
Поэтому вернёмся к вариантам терапии.
Во многих случаях сначала врачи назначают местные средства — кремы и мази с химическими веществами, которые медленно разрушают кондиломы.
При таком лечении операция не нужна. Однако есть и недостатки — эти средства не очень эффективны и обычно начинают действовать лишь при многократном применении. Так что терапия будет продолжаться долго. Кроме того, у неё высок риск повторного появления наростов.
Операции надёжнее. Они позволяют избавиться от остроконечных кондилом у мужчин почти во всех случаях. К сожалению, гарантия не 100%.
Основные процедуры:
- Криотерапия
Доктор замораживает нарост жидким азотом. Новообразование постепенно отмирает и отваливается, а под ним вырастает новая здоровая кожа. Порой нужно несколько сеансов.
- Хирургическое иссечение
Врач отрезает генитальные бородавки скальпелем или другими инструментами. Обычно он убирает ещё и тонкий слой кожи вокруг наростов. Для полного удаления. После операции остаются раны, а потом могут возникнуть шрамы.
- Электрокоагуляция
Доктор сжигает новообразование высокочастотным электрическим током. Остаётся небольшая ранка. Она зарастает за несколько недель.
- Лазерная терапия
Врач удаляет кондиломы лучом света. Этот способ хорошо подходит против наростов, которые сложно устранить другими методами. Рана от операции покрывается корочкой и полностью заживает за три недели.
Небольшой совет — не записывайтесь на операцию сразу при обнаружении генитальных бородавок.
Лучше сходите на осмотр. Вполне возможно, остроконечные кондиломы исчезнут и без дорогостоящего лечения.
Впрочем, долго откладывать терапию то же не стоит — особенно когда появляются разнообразные осложнения, делающие жизнь с наростами тяжёлой. В таких случаях нужна помощь врача.
Роды при кондиломатозе
Хотелось бы напомнить, что сами по себе кондиломы являются проявлением вируса папилломы человека (ВПЧ). Этот вирус может представлять риск инфицирования плода и возникновения у будущего ребенка папилломатоза гортани. Исследования не подтверждают, что у 100% женщин с вирусоносительством происходит заражения плода. К сожалению, предсказать произойдет инфицирование ребенка во время беременности и родов вирусом невозможно. Несомненно, наличие кондилом повышает риск инфицирования, поэтому новообразования лучше удалить.
Необходимость родоразрешения путем операции кесарева сечения у женщин c кондиломатозом решается индивидуально. Предпочтительно рожать самостоятельно, даже, несмотря на наличие образований в области наружных или внутренних половых органов, которые имеются перед родами. Имеются случаи, что дети рожденные операцией кесарева сечения от беременных с носительством ВПЧ, страдают папилломатозом гортани. Операцию кесарево сечение проводят беременным, при наличии обширного кондиломатоза наружных половых органов, когда это препятствует родам через естественные родовые пути, или по совокупности с другими осложнениями и заболеваниями при беременности.
Необходимо отметить, что прерывание беременности при кондиломатозе аногенитальной области обычно не проводят.
Кондиломы в области прямой кишки (ануса)
Анальные кондиломы, как и другие разновидности подобных новообразований, являются результатом заражения организма вирусом папилломы человека. Кондиломы в заднем проходе – достаточно сложное заболевание, которое сопровождается следующими симптомами:
- появлением образования в области ануса;
- увеличение количества бородавок в этой области;
- травматизация бородавок при механическом воздействии.
Кондиломы прямой кишки подлежат лечению в обязательном порядке. Профильным врачом, который способен правильно диагностировать это заболевание, является проктолог. Как только у вас появилось одно из вышеперечисленных неприятных ощущений, необходимо незамедлительно проконсультироваться с врачом. Кондиломы в области анального отверстия, специалисты также называют перианальными.
Папилломавирус передается при половом акте. В данном случае играет роль анальный секс.
Провокаторы появления
Для появления образований требуются определенные условия.
К ним относят:
- Употребление алкоголя;
- Курение;
- Отсутствие правильного питания;
- Малую физическую активность;
- Усталость, психоэмоциональные перегрузки;
- Пренебрежение гигиеной;
- Трещины на коже половых органов;
- Слабый иммунитет;
- Гормональный дисбаланс;
- Отсутствие барьерной контрацепции;
- УФ-облучение.
Если присутствуют сразу несколько факторов, это может ускорить развитие заболевания.
Лечение анальных кондилом
Перианальные кондиломы требуют незамедлительного лечения ввиду множества неудобств, которые они доставляют больной, и вероятного прогрессирования заболевания. Современные специалисты вместе с иссечением образований различными методами, одновременно воздействуют на иммунную систему больного.
Лечение кондиломы в области ануса, будет эффективным, если вы своевременно обратитесь к профильному специалисту и будете строго выполнять все его рекомендации. Грамотное воздействие на иммунную систему больного кондиломатозом, активизирует защитные способности организма, и направляет все их усилия на борьбу с вирусом папилломы.
Факторами прогрессирования ВПЧ считаются:
- острые и обострение хронических воспалительных заболеваний половых органов (трихомоноз, хламидиоз, микоплазма гениталиум, вирус простого герпеса и др.);
- наличие и обострение системных заболеваний (сахарный диабет, системная красная волчанка, заболевание щитовидной железы и др.);
- иммуносупрессивная терапия (например, после пересадки органов);
- гормональные нарушения;
- контрацепция (прием КОК>5 лет);
- курение;
- стрессовые ситуации.
Лечение кондиломатоза в домашних условиях
Главными недостатками различных деструктивных методов лечения является рецидивирование заболевание, которое колеблется, в зависимости от методики, от 20 до 50% случаев.
Крем имиквимод, коммерческое название «Алдара» (Aldara) – высокоэффективное средство при борьбе с остроконечными кондиломами. Данный крем, при местном нанесении на кожу действует как иммуномодулятор, стимулируя выработку интерферонов. Это приводит к уменьшению и затем к исчезновению кондилом и снижением количества ВПЧ в ткани.
Крем «Алдара», выпускается в пакетиках (саше) для одноразового применения, наносится на кондиломы и кожу возле них 3 раза в неделю перед сном, а на следующее утро область нанесения очищается водой с мылом. Лечение продолжается до исчезновения кондилом, в среднем 4 недели, но не более 16 недель. При применении может возникнуть местная реакция кожи в виде покраснения (эритема). В этой ситуации можно сделать паузу, до исчезновения реакции, и продолжить лечение. Подробнее о способе применения изложено в инструкции крема «Алдара».
Многочисленные клинические исследования свидетельствуют, что имиквимод (крем Алдара) позволяет добиться значительного улучшения за 8-10 недель применения. Отмечается низкий процент рецидивов 13%. Дополнительно следует отметить, что препарат стимулирует регенерацию кожных покровов, и улучшает их вид при актиническом (старческом) кератозе.
Осложнения при кондиломатозе
При равной подверженности кондиломатозу представителей обоих полов, для женщин данное заболевание представляет большую опасность, чем для мужчин. Доброкачественные аногенитальные бородавки (кондиломы), в 90% случаев вызывается ВПЧ 6 и 11 типами и являются доброкачественными. Пациентки с видимыми бородавками могут быть инфицированы и высокоонкогенными типами ВПЧ 16 и 18, которые могут быть и плоскими, и не видны при обычном осмотре. Эти последние 2 типа могут вызывать рак нижнего отдела полового аппарата (шейка матки, влагалище и вульва).
Остроконечные кондиломы, вызванные ВПЧ 6 и 11 типа, это доброкачественные разрастания. Такие новообразования не представляют опасности, и не могут привести к онкологическому перерождению. Они доставляют множество неудобств человеку, и представляют опасность для половых партнеров вследствие высокой вероятности заражения.
Специалисты считают более опасными плоские поражения, вследствие сложности их своевременного диагностирования. Именно вирусные поражения плоского типа, могут вызывать перерождение тканей.
Кондилома Бушке-Левенштейна является достаточно редким заболеванием. Медицинская наука не имеет точных статистических данных вследствие внешней схожести данного образования с эпидермоидным раком.
На начальных стадиях гигантская кондилома Бушке-Левенштейна проявляется в виде элементов, схожих с папилломами, бородавчатоподобных узелков и остроконечных кондилом. Все элементы новообразования быстро растут, сливаются воедино, и образуют опухоль со специфическим широким основанием. Поверхность такой гигантской кондиломы характеризуется разрастаниями и вегетациями. Все элементы поверхности разделены бороздками. При разрастании отдельные части опухоли становятся более выраженными, поверхностно покрываясь роговыми чешуйками.
Это редкая разновидность заболевания, связанная с ВПЧ 6 и 11 типа, характеризующаяся агрессивным ростом.
Гигантские кондиломы, как правило, локализируются в аногенитальной области.
Особенности и диагностика гигантских кондилом
Гигантская кондилома Бушке-Левенштейна имеет характерную клиническую особенность: прогрессирующий рост. Отмечается выраженная тенденция к рецидивам данного заболевания, даже после полного иссечения существующего образования. Преимущественно наблюдается экзофитный рост на фоне присутствия инвазивного. Результатом является слияние отдельных частей новообразования, которое формирует его внешнюю схожесть с соцветием цветной капусты.
Кондилома Бушке-Левенштейна, с точки зрения гистологической картины, отличается разнообразием: области доброкачественных кондилом перемежаются с участками атипичных клеток или плоскоклеточного рака.
Специалистами для подтверждения данного диагноза должна производиться дифференциальная диагностика, целью которой является исключение следующих вероятных диагнозов:
- плоскоклеточного рака;
- широкой кондиломы, которая сопутствует сифилису;
- обычной остроконечной кондиломы.
Трудности при диагностике могут возникать вследствие преобразования гигантской или обычной остроконечной кондиломы в атипичную опухоль. Заболевание требует множественных секционных биопсий и компьютерной томографии (КТ) или магнито-резонансной томографии (МРТ).
Для окончательного исключения онкологии производят полное иссечение новообразования с гистологическим исследованием.
Отличие папилломы от кондиломы
В течение жизни на теле человека появляются самые различные образования. К наиболее часто встречающимся доброкачественным образованиям можно отнести следующие:
- невусы;
- папилломы;
- бородавки;
- прочие.
Следует понимать, что не все образования бывают безопасными. Всегда предпочтительнее советоваться с дерматологом для выяснения опасности того или иного кожного образования.
Папилломами, называются нежные сосочковые образования на кожи человека, которые появляются вследствие инфицирования чаще кожи определенными штаммами вируса папилломы человека (ВПЧ). Вирус передается контактным способом от кожи инфицированного человека к коже неинфицированного. Папилломы могут находиться на теле человека всю его жизнь, данные новообразования считаются безопасными. Дерматологи все же настоятельно рекомендуют удалять папилломы вследствие возможности их повредить или нечаянно сорвать, что может повлечь негативные последствия.
Кондиломой, называют грубое гребешковое образование на коже и слизистых половых органов, аногенитальной области и ротовой полости. Кондиломатоз является заболеванием, которое вызывают в основном ВПЧ 6 и 11 типа. В данном случае путь передачи половой (сексуальный путь). Кондиломы (бородавки) развиваются вследствие снижения защитных способностей организма, и подлежат обязательному удалению, которое является одним из этапов комплексного лечения данной проблемы.
Основное отличие кондиломы и папилломы заключается в их месторасположении на теле человека. Также данные новообразования имеют различные структурные особенности. В любом случае заниматься самодиагностикой и самолечением не следует. Если вы заинтересованы в эффективном решении проблемы, предпочтительнее обратиться к профильному специалисту: в области гениталий, это гинеколог, на коже другой области, дерматолог.
Профилактика кондиломатоза
Кондиломатоз является следствием заражения организма вирусом папилломы человека (ВПЧ), который в основном передается половым путем. Проявляется он в виде бородавок, называемых кондиломами. Такие образования могут появляться на наружных и внутренних половых органах, в анальной области, ротовой полости.
Поэтому для профилактики кондиломатоза следует избегать:
· наличие инфекций передаваемых половым путем;
· пренебрежения средствами защиты во время полового акта;
· курение;
· механической травме кожи или слизистой половых органов.
Симптомы
После заражения ВПЧ до появления первых остроконечных бородавок может пройти не один год. Часто инфекция протекает без симптомов, поэтому подтвердить заражение ВПЧ без лабораторного анализа невозможно.
Симптомы развития вирусных бородавок:
- на начальном этапе – покраснение кожи, мелкая сыпь;
- появление плоских бородавок на слизистых оболочках половых органов;
- неприятные ощущения во время секса (боль, зуд, жжение);
- появление эрозий и трещины в области гениталий;
- изменение цвета кожи промежности, гиперемия;
- появление единичных сосочков на нитевидной ножке.
После появления первых кондилом заболевание может развиваться по таким сценариям:
- самоизлечение после восстановления иммунитета (крайне редко);
- активное размножение бородавок;
- стойкая ремиссия (количество и размер образований неизменно);
- злокачественная трансформация.
Любой из указанных симптомов – весомый повод для срочной консультации гинеколога и венеролога.
Самостоятельная регрессия кондилом
Сексуально активное население в течение жизни может заразиться ВПЧ, по статистическим данным этому подвержено 80% людей. У большинства происходит самоизлечение от ВПЧ без клинических проявлений и, без лечения. Это происходит вследствие активизации местного и общего иммунитета инфицированного человека. У примерно 10% пациентов вирус имеет клинические проявления, в их число входят аногенитальные кондиломы и пациентки с предраком и раком шейки матки.
Как показывает практика, кондиломы у беременных самостоятельно регрессируют после родов, особенно во влагалище.
Поведение после удаления кондилом
Проинформировать пациентку, что может уйти от 1 до 6 месяцев до исчезновения кондилом. За это время возможны рецидивы заболевания, но все равно произойдет полное излечение.
Успокоить пациентку, что вследствие длительной персистенции вируса после инфицирования (нахождения вируса в организме в неактивном состоянии), появление кондилом только у одного полового партнера при постоянных отношениях, не означает сексуального контакта на стороне другого партнера.
Курильщицам с плохо поддающимся лечением следует бросить курить, так как имеется связь между курением и образованием кондилом.
Посоветовать использование презерватива, для снижения риска повторного или дополнительного инфицирования.
Рекомендовать избегать чрезмерного солнечного излучения (загара) и использовать крем от загара во время отдыха на юге, так как избыточное солнечное воздействие стимулирует развитие вируса, при его наличии в тканях организма.
Предупредить о нецелесообразности различных прогреваний (сауна, баня, горячая ванна), это тоже может спровоцировать активность вируса папилломы человека при вирусоносительстве.
Заживление после удаления кондилом
После удаления кондилом, образовавшиеся ранки, как правило, рекомендуют обрабатывать присыпкой «Банеоцин». Соответственно, какое-то время могут быть обильные серозные или незначительные кровянистые выделения после удаления кондилом, которые являются абсолютно нормальным явлением, и не должны пугать пациентку.
После удаления кондилом могут беспокоить отек и болевые ощущения, которые могут длиться от двух до пяти дней. Их продолжительность связана с размерами удаленных новообразований и индивидуальной чувствительностью человека.
В большинстве случаев в процессе заживления может возникать зуд после удаления кондилом, который также является абсолютно нормальным явлением, как и для заживления любого другого участка кожных покровов.
После удаления кондилом ограничить физические нагрузки и исключить половую жизнь, примерно на 2-3 недели, до эпителизации (заживления) раневой поверхности.